Медичний експерт статті
Нові публікації
Баріатрична хірургія
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Баріатрична хірургія – це розділ медицини, який вивчає причини, лікування та профілактику ожиріння.
Термін «баріатрія» походить від грецьких слів «барос» – вага та «іатріка» – лікування. Цей термін використовується з 1965 року. Баріатрія включає як медикаментозне лікування, так і хірургічне втручання.
Баріатричні операції
«Золотим стандартом» у баріатричній хірургії є три види операцій:
- введення внутрішньошлункового балона (що, строго кажучи, не є операцією – це амбулаторна ендоскопічна процедура)
- операція бандажування шлунка
- операція шунтування шлунка
Згідно з сучасними вимогами, всі баріатричні операції повинні проводитися виключно лапароскопічно – тобто без широких хірургічних розрізів. Ця технологія дозволяє значно полегшити післяопераційний період та знизити ризик післяопераційних ускладнень.
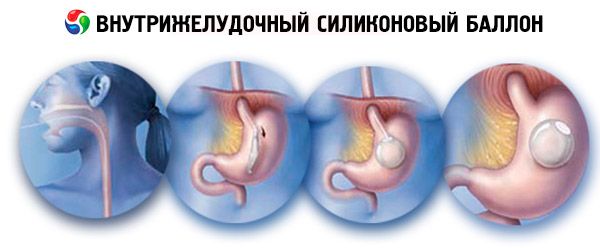
Внутрішньошлунковий силіконовий балон
Встановлення внутрішньошлункового балона класифікується як група гастрорестриктивних втручань. Ці балони призначені для зниження маси тіла, механізм їхньої дії базується на зменшенні об'єму порожнини шлунка при введенні його в останню, що призводить до швидшого формування відчуття ситості внаслідок часткового (зменшеного) наповнення шлунка їжею.
Балон наповнюється фізіологічним розчином, завдяки чому він приймає сферичну форму. Балон вільно рухається в порожнині шлунка. Наповнення балона можна регулювати в діапазоні 400 - 800 см³ . Самозакриваючийся клапан дозволяє ізолювати балон від зовнішніх катетерів. Балон розміщується всередині катетерного блоку, призначеного для введення самого балона. Катетерний блок складається з силіконової трубки діаметром 6,5 мм, один кінець якої з'єднаний з оболонкою, що містить спущений балон. Інший кінець трубки підходить до спеціального конуса Luer-Lock, підключеного до системи наповнення балона. Трубка катетера має позначки для контролю довжини введеної частини катетера. Для збільшення жорсткості всередині порожнистої трубки розміщено провідник. Система наповнення, у свою чергу, складається з Т-подібного наконечника, наповнювальної трубки та наповнювального клапана.
Згідно з літературними даними, різні автори наводять різні показання до встановлення внутрішньошлункового балона для корекції ожиріння та надмірної ваги. Ми вважаємо доцільним лікування цим методом завжди, коли немає протипоказань.
Протипоказання до використання внутрішньошлункового балона
- захворювання шлунково-кишкового тракту;
- важкі серцево-судинні та легеневі захворювання;
- алкоголізм, наркоманія;
- вік до 18 років;
- наявність хронічних вогнищ інфекції;
- небажання або нездатність пацієнта дотримуватися дієти;
- емоційна нестабільність або будь-які психологічні якості пацієнта, які, на думку хірурга, роблять небажаним використання зазначеного методу лікування.
При ІМТ (індексі маси тіла) менше 35 внутрішньошлунковий балон використовується як самостійний метод лікування; при ІМТ більше 45 (суперожиріння) внутрішньошлунковий балон використовується як підготовка до подальшого хірургічного втручання.
Внутрішньошлунковий силіконовий балон призначений для тимчасового використання при лікуванні пацієнтів, які страждають від надмірної ваги та ожиріння. Максимальний термін, протягом якого система може перебувати у шлунку, становить 6 місяців. Після цього терміну систему необхідно видалити. Якщо балон знаходиться у шлунку протягом тривалішого періоду, шлунковий сік, впливаючи на стінку балона, руйнує останню, наповнювач витікає, балон зменшується в розмірах, внаслідок чого балон може мігрувати в кишечник з виникненням гострої кишкової непрохідності.
 [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Технологія встановлення циліндра
Після стандартної премедикації пацієнта укладають на лівий бік в ендоскопічному кабінеті. Внутрішньовенно вводять заспокійливий препарат (реланіум). У стравохід вводять зонд із прикріпленим до нього балоном. Потім у шлунок вводять фіброгастроскоп і візуально підтверджують наявність балона в його порожнині, з зонда виймають напрямник і наповнюють балон стерильним фізіологічним розчином хлориду натрію.
Рідину слід вводити повільно та рівномірно, щоб уникнути розриву балона. У середньому об'єм, що вводиться, має становити 600 мл, залишаючи порожнину шлунка вільною. Після наповнення балона фіброгастроскоп вводять у стравохід до рівня кардіального сфінктера, балон підтягують до кардії, а зонд витягують із соскового клапана. У цьому випадку фіброгастроскоп створює тракцію на балоні у зворотному напрямку, що сприяє видаленню провідника.
Після видалення самого зонда балон перевіряється на наявність герметичності. Балон можна встановити амбулаторно в ендоскопічному кабінеті, без госпіталізації пацієнта.
Техніка видалення повітряної кульки
Балон видаляють після повного видалення рідини з нього. Для цього використовується спеціальний інструмент, що складається з голки діаметром 1,2 мм, прикріпленої до довгого жорсткого провідника - нитки. Цей перфоратор вводиться через канал фіброгастроскопа в шлунок під кутом 90 градусів до балона. Потім балон зміщується до антральної частини шлунка і стає більш доступним для маніпуляцій. Потім стінку балона перфорують. Провідник з голкою видаляють, рідину видаляють за допомогою електричного відсмоктування. За допомогою двоканального фіброгастроскопа через другий канал можна ввести щипці, за допомогою яких балон видаляють з порожнини шлунка.
Перед встановленням балона слід врахувати, що сама по собі ця процедура не гарантує значної втрати ваги. Внутрішньошлунковий балон допомагає зменшити відчуття голоду, яке мучить пацієнтів під час дієт. Протягом наступних 6 місяців пацієнту потрібно буде дотримуватися низькокалорійної дієти, споживаючи не більше 1200 ккал на день, а також збільшити свою фізичну активність (від простих прогулянок до регулярних фізичних вправ, найкращими з яких є водні види спорту).
Оскільки у пацієнта є час сформувати та закріпити новий умовно-безумовний харчовий рефлекс, пацієнти продовжують дотримуватися дієти, яка діяла протягом часу перебування у них внутрішньошлункового балона, без будь-якої шкоди для себе. Зазвичай після видалення балона маса тіла збільшується на 2-3 кг. Повторна установка внутрішньошлункового балона проводиться за умови ефективності першої. Мінімальний термін до встановлення другого балона становить 1 місяць.
Лапароскопічна горизонтальна гастропластика з використанням силіконового бандажа
Ця операція є найпоширенішою у світі для лікування пацієнтів із надмірною вагою та ожирінням.
Показання
- Ожиріння.
Протипоказання до бинтування
- Захворювання шлунково-кишкового тракту.
- Важкі серцево-судинні та легеневі захворювання.
- Алкоголізм, наркоманія.
- Вік до 18 років.
- Наявність хронічних вогнищ інфекції.
- Часте або постійне вживання пацієнтами НПЗЗ (включаючи аспірин).
- Небажання або нездатність пацієнта дотримуватися дієти.
- Алергічні реакції на склад системи.
- Емоційна нестабільність або будь-які психологічні якості пацієнта, які, на думку хірурга, роблять небажаним використання зазначеного методу лікування.
Техніка виконання
Регульований силіконовий бандаж використовується в тих самих випадках, що й внутрішньошлунковий силіконовий балон. Бандаж являє собою ретейнер шириною 13 мм, який після закріплення утворює кільце з внутрішнім колом 11 см. До ретейнера з'єднана гнучка трубка довжиною 50 см. Поверх ретейнера розміщується надувна манжета, яка забезпечує регульовану зону надування на внутрішній поверхні вузла манжети-ретейнера.
Після накладання бандажа до резервуара приєднується гнучка трубка, з якої вводиться рідина і яка, в свою чергу, імплантується під апоневроз у тканину передньої черевної стінки. Також можлива імплантація в підшкірну клітковину в проекції передньої черевної стінки та під мечоподібний відросток, проте при останніх методах, при втраті ваги та зменшенні підшкірного жиру, ці імплантати починають контурувати, що викликає косметичні проблеми у пацієнтів. За допомогою манжети розмір анастомозу зменшується або збільшується. Це досягається зміною надувної манжети. За допомогою спеціальної голки (5 см або 9 см) через шкіру можна регулювати об'єм рідини в резервуарі, додаючи або видаляючи її.
Механізм дії базується на створенні за допомогою манжети так званого «малого шлунка» об’ємом 25 мл. «Малий шлунок» з’єднаний з рештою шлунка, яка має більший об’єм, вузьким проходом. В результаті, коли їжа потрапляє в «малий шлунок» і подразнюються барорецептори, формується відчуття ситості при меншому об’ємі споживаної їжі, що призводить до обмеження споживання їжі та, як наслідок, втрати ваги.
Перше введення рідини в манжету проводиться не раніше ніж через 6 тижнів після операції. Діаметр анастомозу між «малим» і «великим» шлуночками легко регулюється шляхом введення різних об’ємів рідини.
Особливостями цієї операції є її органозберігаючий характер, тобто під час цієї операції не видаляються органи чи частини органів, менша травматичність та більша безпека порівняно з іншими хірургічними методами лікування ожиріння. Слід зазначити, що ця методика зазвичай виконується лапароскопічно.
Шлункове шунтування
Операція застосовується у людей з важкими формами ожиріння та може бути виконана як відкритим, так і лапароскопічним доступом. Цей метод належить до комбінованих операцій, що поєднують рестриктивний компонент (зменшення об'єму шлунка) та шунтування (зменшення площі кишкового всмоктування). В результаті першого компонента відбувається швидкий ефект насичення за рахунок подразнення рецепторів шлунка меншим об'ємом споживаної їжі. Другий забезпечує обмеження всмоктування компонентів їжі.
«Малий шлунок» утворюється у верхній частині шлунка об’ємом 20-30 мл, який безпосередньо з’єднаний з тонкою кишкою. Решта великої частини шлунка не видаляється, а просто виключається з проходження їжі. Таким чином, проходження їжі відбувається за наступним шляхом: стравохід – «малий шлунок» – тонка кишка (травна петля, див. малюнок нижче). Шлунковий сік, жовч і панкреатичний сік потрапляють у тонку кишку через іншу петлю (біліопанкреатичну петлю) і змішуються тут з їжею.
Відомо, що відчуття ситості формується, серед іншого, від імпульсів рецепторів шлунка, які активуються механічним подразненням їжі, що потрапляє в шлунок. Таким чином, за рахунок зменшення розмірів шлунка (який бере участь у процесі травлення), відчуття ситості формується швидше і, як наслідок, пацієнт споживає менше їжі.
Період схуднення становить від 16 до 24 місяців, а втрата ваги досягає 65 - 75% від початкової надлишкової маси тіла. Ще однією перевагою операції є її ефективний вплив на діабет 2 типу та позитивний вплив на ліпідний склад крові, що знижує ризик розвитку серцево-судинних захворювань.
Основними ускладненнями після шунтування шлунка в ранньому післяопераційному періоді є:
- анастомотична невдача;
- гостре розширення малого шлуночка;
- обструкція в ділянці анастомозу Roux-Y;
- розвиток сероми та нагноєння в області післяопераційної рани.
У пізньому післяопераційному періоді слід зазначити, що існує ймовірність розвитку ускладнень, пов'язаних з виключенням частини шлунка та дванадцятипалої кишки з процесу травлення:
- анемія;
- дефіцит вітаміну B12;
- дефіцит кальцію з розвитком остеопорозу;
- полінейропатія, енцефалопатія.
Крім того, може виникнути демпінг-синдром, особливо при вживанні великої кількості солодкої їжі.
З профілактичною метою в післяопераційному періоді необхідно приймати полівітаміни, вітамін B 12 двічі на місяць у вигляді ін'єкцій, препарати кальцію в дозі 1000 мг на добу, препарати заліза жінкам зі збереженою менструальною функцією для запобігання розвитку анемії, пов'язаної з виключенням частини шлунка та дванадцятипалої кишки з травлення. Для запобігання розвитку виразкової хвороби рекомендується приймати омепразол протягом 1-3 місяців по 1 капсулі на добу.
Деякі автори вважають, що операція шунтування шлунка протипоказана в перші 18–24 тижні вагітності.

