Медичний експерт статті
Нові публікації
Декальвуючий фолікуліт Кенко, як причина облисіння
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
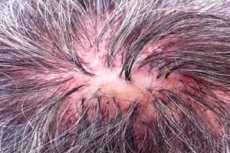
Декальванський фолікуліт (синонім: сикозиформний атрофічний фолікуліт голови (folliculitis sycosiformis atrophicans capitis, Hoffmann E. 1931) вперше був описаний Квінко (Quinquaud Ch.E. 1889). Цей дуже рідкісний дерматоз являє собою хронічний бактеріальний фолікуліт шкіри голови, який закінчується атрофічною алопецією (псевдопеладний стан; decalvo (лат.) - робити лисим); можуть уражатися й інші ділянки шкіри, особливо ті, що вкриті щетинистим і довгим волоссям. Подібний процес на обличчі, в області росту бороди, описаний у ті ж роки, отримав інші назви: люпоїдний сикоз (sycosis lupoides, Brocq L., 1888); рубцева сикозиформна еритема (ulerythema sycosiforme, Unna P., 1889; ovkr (грец.) = ule (лат.) = рубець); сикозиформний атрофічний фолікуліт (folliculitis sycosiforme atrophicans barbae, Hoffmann E., 1931).
Таким чином, різні вчені давали різні назви одному й тому ж дерматозу, в яких виділялися основні, з їхньої точки зору, характерні ознаки: хронічний фолікуліт, подібний за перебігом та результатом до дискоїдного червоного вовчака (атрофія); еритема із сикозиформними проявами та рубцюванням; хронічний фолікуліт, подібний до сикозу, але призводить до атрофії. Вже в перших описах декальвованого фолікуліту та люпоїдного сикозу були виявлені спільні для обох дерматозів риси, що визначали їх клінічні прояви: хронічний фолікуліт, що призводить без пустулювання та виразкування до атрофії та стійкого облисіння, висока стійкість до терапії. Відмінності полягають у поширенні хронічного фолікуліту (фолікуліти групуються в дрібні вогнища - у порівнянні з утвореними великими окремими вогнищами) та їх переважному розташуванні (на волосистій частині голови або шкірі обличчя). Пізніше з'ясувалося, що крім шкіри обличчя, люпоїдний сикоз (ЛС) може вражати також волосисту частину голови, а також шкіру лобкової та пахвової ділянок. Лише через багато років стало остаточно зрозуміло, що люпоїдний сикоз, описаний Броком, не є самостійною нозологічною формою, а дублює те саме захворювання – декальвановий фолікуліт є унікальним і рідкісним клінічним варіантом.
Причини декальванічного фолікуліту
Збудником вважається золотистий стафілокок, додатково можлива також колонізація волосяних фолікулів грамнегативною мікрофлорою. Однак лікування антибіотиками широкого спектру дії дає лише тимчасовий терапевтичний ефект, суворо обмежений тривалістю курсу. Це підтверджує домінуючу роль макроорганізму, зміни його реактивності та зниження імунного захисту.
Патогенез
Себорейний стан, знижена резистентність, спричинена цукровим діабетом, хронічний нефрит, диспротеїнемія та інші фактори, що призводять до пригнічення імунної системи, можуть сприяти розвитку цього дерматозу. Описано випадки спонтанного загоєння декальванового фолікуліту (ДФ) після видалення каріозних зубів, ускладнених пародонтитом. Колонізація волосяних фолікулітів бактеріями, найімовірніше, є лише патогенетичною ланкою. Причина, чому хронічний фолікуліт закінчується атрофією шкіри та стійким облисінням, залишається неясною. У пацієнтів з декальвановим фолікулітом, або люпоїдним сикозом, сучасні методи дослідження завжди дозволяють виявити специфічні та значущі порушення у функції імунної системи, внутрішніх органів та інших систем організму.
Симптоми декальванічного фолікуліту Кенко
Декальвансний фолікуліт зазвичай виникає ізольовано на волосистій частині голови, переважно в скроневій та тім'яній ділянках, ураження лобової ділянки розташовані на межі росту волосся та нагадують офіаз. У деяких випадках уражаються також пахвові та лобкові ділянки. Висипання запальних фолікулярних вузликів, рідше пустул, зазвичай не викликають суб'єктивних відчуттів і тому часто бувають видимими. Розмір елементів висипу варіюється від шпилькової головки до сочевиці. У центрі папульозні та пустульозні елементи пронизані незміненим або обірваним волоссям, а по їх колу видно невеликий вінець гіперемії. Фолікуліт характеризується надзвичайно повільним розвитком; вони існують тривалий час без помітної динаміки та часто не закінчуються утворенням пустули. Окремі фолікулярні пустули з'являються лише після тривалої еволюції фолікулярних папул («вторинна пустула» за Машкіллейсоном Л.Н., 1931). У центрі дрібних згрупованих вогнищ поступово формується ніжна рубцева атрофія зі стійким облисінням. При злитті кількох сусідніх вогнищ утворюються більші вогнища рубцевої алопеції, в межах яких іноді зберігаються окремі волоски. У прикордонній зоні продовжують з'являтися нові фолікулярні вузлики та пустули, лусочки, кірки, що спричиняють повільний периферичний ріст. Таким чином, декальванний фолікуліт призводить до утворення вогнищ атрофічного облисіння різних розмірів і форм (псевдопеладний стан). Перебіг дерматозу хронічний, триває багато років і навіть десятиліть. Часом кількість нових фолікулітів, що з'являються по колу вогнищ атрофічного облисіння, зводиться до мінімуму. Декальванний фолікуліт шкіри голови може поєднуватися з вогнищами люпоїдного сикозу (ЛС) на шкірі обличчя або інших локалізацій.
Люпоїдний сикоз вражає переважно чоловіків середнього та похилого віку. Звичайною локалізацією одного або двох вогнищ ЛС є бічні поверхні волохатих щік, скронь, рідше - підборіддя та верхня губа (Мілман І.С., 1929). Ураження найчастіше буває одностороннім і розташовується в області росту волосся у скроневій ділянці або на щоці над горизонтальною та висхідною гілками нижньої щелепи. Ураження ЛС може протікати ізольовано як велике поодиноке ураження, так і на волосистій частині голови. Спочатку на тлі гіперемії з'являються згруповані запальні фолікулярні вузлики та пустули в одній і тій же ділянці, а також дрібні фолікулярно розташовані світло-жовті кірочки та сіруваті лусочки, які легко видаляються зіскрібком. Ці елементи зливаються та утворюють чітко окреслену круглу або овальну запальну бляшку діаметром 2-3 см і більше, винно-червоного кольору (як при еризіпелоїді) з плоским безболісним інфільтратом біля основи. Поступово в центральній його частині шкіра блідне, стоншується, стає гладкою, позбавленою волосся та дещо запалою: розвивається характерна ознака сформованого вогнища люпоїдного сикозу - центральна атрофія. У його межах нові висипання вже не з'являються і можуть ще залишатися поодинокі волоски або пучки волосся, що ростуть з одного або кількох фолікулів. Периферична зона вогнища, шириною близько 1 см, дещо піднята, більш насичена червоним кольором та помірно інфільтрована. У ній розташовані численні фолікулярні папули з рідкісними фолікулярними пустулами, деякі з яких сприймаються як бульбашки. У центрі цих елементів ще збережені волоски, деякі з яких обламані, а також значна кількість легко знімних фолікулярно розташованих кірок та лусочок. Ураження повільно збільшується в розмірах за рахунок появи нових фолікулітів та окремих фолікулярних пустул у периферичній зоні. Іноді ріст ураження переважає в одному з його вогнищ, що змінює круглі обриси. При діаскопії краю ураження симптом "яблучного желе" не визначається. ЛС протікає хронічно протягом багатьох місяців і років. Клінічні прояви люпоїдного сикозу шкіри голови більш згладжені. У сформованому ураженні домінує гладка, безволоса атрофічна зона. У периферичній годині піднятий гребінь відсутній, є лише окремі, тривало існуючі фолікуліт та пустули, оточені вузьким обідком гіперемії, а також ізольовані дрібні лусочки та кірки. Таким чином, на шкірі голови прояви люпоїдного сикозу та декальванічного фолікуліту практично не відрізняються. Загальний стан пацієнтів не порушений, суб'єктивні відчуття зазвичай відсутні, скарги обмежуються косметичним дефектом.
Гістопатологія
В епідермісі спостерігається дрібновогнищевий гіперкератоз, потерті рогові маси, виражений акантоз. Клітини остистого шару різко змінені, особливо в нижніх рядах, де є ознаки вираженої вакуолярної дистрофії. Отвори волосяних фолікулів значно розширені, заповнені роговими масами. У дермі спостерігається щільний периваскулярний та перифолікулярний лімфогістіоцитарний інфільтрат, рідше плазматичні тучні клітини та нейтрофіли. У деяких випадках інфільтрат майже повністю складається з плазматичних клітин. У кінцевій атрофічній стадії патоморфологічна картина мало відрізняється від змін, характерних для псевдопеладного стану в пізній стадії.
Діагностика декальванового фолікуліту Кенко
На шкірі голови прояви декальванічного фолікуліту або люпоїдного сикозу диференціюють насамперед від тих захворювань, які проявляються як хронічний фолікуліт та фолікулярні пустули і призводять до псевдопеладного стану. Тому, коли атрофія ДФ (або ЛС) не сформувалася в центральній частині ураження, його диференціюють від мікозу шкіри голови, включаючи скутулярну форму фавуса, вульгарний сикоз, а пізніше - з некротичними вуграми, фолікулітом та перифолікулітом, що абсцедують та підривають головку Гофмана, гістіоцитозом з клітин Лангерганса та ерозивно-пустульозним дерматозом. Оскільки фолікулярні папули та горбки на шкірі голови можуть нагадувати хронічний фолікуліт та пустули, його також диференціюють від фолікулярного плоского лишаю, червоного вовчака, туберкульозного вовчака, люпоїдного лейшманіозу та туберкульозного сифіліду. Гістологічне дослідження типових елементів висипу (фолікуліт, пустули тощо) з активної периферичної зони ураження надає значну допомогу у встановленні остаточного діагнозу.
Диференціальна діагностика з мікозом шкіри голови. Приводом для мікологічного дослідження є наявність на шкірі голови лущиться, зміненого волосся, жовтих кіркових лусочок, фолікулярних пустул, запальних фолікулярних вузликів та утворень, гнійно-кров'янистих кірочок з фрагментами волосся та вогнищ рубцевої алопеції різного розміру. За наявності цих проявів, особливо у дітей та пацієнтів похилого віку, доцільно виключити мікоз шкіри голови. При огляді інших ділянок шкіри звертати увагу на стан нігтьових пластинок кистей та стоп. Необхідно провести флуоресцентне дослідження волосся, мікроскопічне та культуральне дослідження зміненого волосся, шкірних та нігтьових лусочок, кірочок, гнійних виділень. Найшвидшим та найінформативнішим є мікроскопічне дослідження зміненого волосся (порушеного на рівні шкіри, що має вигляд «чорних крапок», а на висоті 3-5 мм, з шапочкою біля основи, сірого кольору, тьмяного, деформованого у вигляді «плям», «знаків оклику»). Виявлення грибкових елементів, уточнення характеристик ураження волосся ним дозволяють лікарю діагностувати мікоз шкіри голови та отримати уявлення про рід збудника та ймовірну епідеміологію захворювання.
Люпоїдний сикоз (ЛС, або ДФ) відрізняється від вульгарного сикозу переважанням тривалого фолікуліту, лише невелика частина якого закінчується утворенням фолікулярних пустул, наявністю 1 або 2 (при ДФ - більше) чітко окреслених вогнищ з повільним периферичним зростанням та існуванням у них 2 зон (крім вогнищ на волосистій частині голови): центральної, широкої зони рубцевої атрофії, та периферичної - вузької, серпігінізуючої у вигляді червоного гребеня, де формується новий фолікуліт. Характерна локалізація ЛС також відрізняється - скронева область та бічна поверхня щоки, шкіра голови та значно рідше - підборіддя та верхня губа, які є улюбленими для вульгарного сикозу. Також необхідно враховувати більшу стійкість ДС (або ДФ) до лікування, порівняно з вульгарним сикозом, а також відмінності в патоморфологічній картині. Активна периферична зона шкіри голови при ДФ (або ДС), яка має значення для клінічної та гістологічної діагностики, виражена слабо та представлена лише окремими фолікулітами та фолікулярними пустулами. Цим декальванічний фолікуліт, або люпоїдний сикоз, відрізняється від багатьох інших дерматозів шкіри голови, що призводять до псевдопеладного стану.
Декальванів фолікуліт (або люпоїдний сикоз) шкіри голови слід диференціювати від некротичного акне (НА), або некротичного фолікуліту цієї локалізації. При спільному первинному елементі висипання (фолікуліті) та хронічному перебігу ці рідкісні дерматози відрізняються локалізацією та поширенням фолікуліту, а також швидкістю та особливостями своєї еволюції. Для ДФ, або ЛС, на відміну від некротичного акне, характерні тривало існуючі фолікулярні папули діаметром 2-5 мм, які повільно трансформуються в поодинокі пустули без центрального некрозу та брудно-коричневих некротичних кірок. При ДФ або ЛС хронічний фолікуліт групується, росте периферично та зливається без пустулізації, центрального некрозу та свербіння, що призводить до утворення гладких вогнищ атрофічної алопеції (псевдопеладний стан). При НУ, наприклад, улюбленою локалізацією є шкіра чола вздовж межі росту волосся (ділянка шириною кілька сантиметрів зовні та всередині лінії росту волосся), скроневі ділянки, потилиця, рідко висип може поширюватися на вуха, ніс, центральні ділянки грудей та спини. При некротичних акне фолікуліт виникає у людей старшого віку зазвичай на тлі себорейного статусу, супроводжується свербінням і швидко трансформується в папулопустульозні, потім у папулонекротичні елементи. Вони завжди ізольовані, відмежовані один від одного, не ростуть периферично і тому не зливаються в більші вогнища. При НУ фіолетово-червоні фолікулярні папули та папулопустули діаметром 2-4 мм швидко некротизуються в центрі та покриваються брудно-коричневими некротичними кірками. Вони щільно прикріплені, довго зберігаються, тому домінують у клінічних проявах і найбільш характерні для некротичних акне, або некротичного фолікуліту. Після відшаровування кірочок на шкірі залишаються поодинокі штамповані, схожі на віспу рубці, які нагадують рубці після папулонекротичного туберкульозу або згрупованого туберкульозного сифіліду. На волосистій частині голови рубці після НУ ледь помітні та не призводять до утворення швидко виявлених вогнищ рубцевої атрофії. Гістологічні зміни при цих дерматозах також відрізняються. Особливістю гістологічної картини при некротичних акне є розташування гранулоцитарного абсцесу з некрозом епітелію воронки волосяного фолікула всередині фолікула. Перифолікулярний інфільтрат складається з нейтрофілів, лімфоцитів та опасистих клітин; у периферичній запальній зоні є судинні тромбози.
Початкові прояви фолікуліту та перифолікуліту, що абсцедує та підриває Гофмана (FPAP) шкіри голови можуть нагадувати декальвановий фолікуліт (DF, або люпоїдний сикоз). Однак, за сформованими клінічними проявами, ці дерматози мають мало спільного, що обмежується лише хронічним запаленням волосяного фолікула та тривалим персистуючим перебігом, що призводить до рубцевої алопеції. Глибина ураження, запальні зміни в ділянці волосяного фолікула, основний елемент висипу та його еволюція відрізняються. При DF (або LS) поверхневий хронічний фолікуліт шкіри голови групується та зливається у вогнища без пустулізації, без утворення підшкірних абсцедуючих вузлів та без утворення норицевих отворів з гнійно-кров'янистим виділенням та кірочками. У центральній, найбільшій ділянці ураження формується гладкий, блискучий, тонкий атрофічний рубець (псевдопеладний стан). У крайовій зоні ураження домінують фолікулярні папули з поодинокими пустулами та обідком гіперемії по їх колу, а також легко відшаровуються лусочки та кірочки. При ФПАП, на відміну від ДФ (або ЛС), домінуючим елементом висипу є глибокі вузли діаметром від 0,5 до 1,5 см, які зливаються, абсцедують та перфорують тканини. Вони виникають в результаті еволюції глибокого абсцедуючого та підривного фолікуліту та перифолікуліту. При абсцедуванні вузлів утворюються численні підшкірні фістульні ходи, які ніби підривають шкіру та відкриваються на поверхні численними отворами. При натисканні на інфільтровану ділянку з горбистою поверхнею одночасно виділяється гнійне та кров'яне виділення з кількох фістульних отворів, розташованих на відстані один від одного, що вважається характерним для цього рідкісного дерматозу. Примітно, що глибоко (до сухожильного шолома) проникаюче ураження не супроводжується вираженою гіперемією шкіри голови та залишається слабо болючим. ФПАП зустрічається лише у чоловіків віком 20-30 років з вираженим себорейним статусом. У деяких випадках цей дерматоз поєднується зі сферичними та інверсними вуграми. Після рубцювання окремих вогнищ ФПАП залишається не тільки атрофічна лисина, але й гіпертрофічні, нерівномірні рубці, особливо в потиличній ділянці.
У деяких випадках гістіоцитоз клітин Лангерганса шкіри голови клінічно дуже схожий на прояви девальвуючого фолікуліту, або люпоїдного сикозу, цієї локалізації. Ці захворювання є хронічними, неухильно прогресуючими та призводять до псевдопеладного стану, в межах якого характерні прояви попереднього дерматозу не зберігаються. У деяких пацієнтів ураження шкіри голови гістіоцитозом є ізольованим, але частіше це фрагмент системних змін, спричинених проліферацією клітин Лангерганса в шкірі та видимих слизових оболонках або проліферацією макрофагів в інших тканинах (у кістках, центральній нервовій системі, в печінці, внутрішньоорбітально тощо). У цих випадках, крім поширених проявів гістіоцитозу на шкірі (вони також можуть нагадувати прояви інших дерматозів: хвороби Дар'є, декальванового фолікуліту, некротичних вугрів тощо), спостерігаються й інші характерні прояви цього дуже рідкісного захворювання. Так, найпоширенішими є ураження легень, вогнища руйнування в кістках (особливо черепа), ураження задньої долі гіпофіза (що проявляється симптомами нецукрового діабету), екзофтальм, спричинений ретробульбарною інфільтрацією жирової тканини, ураження слизової оболонки рота (інфільтрація та набряк ясен, виразки, розхитування та втрата зубів). У деяких випадках клінічні прояви ДФ та гістіоцитозу шкіри голови дуже схожі.
При великій схожості клінічних проявів цих дерматозів на волосистій частині голови можна виділити окремі симптоми, не характерні для ДФ. Найбільш суттєвою відмінністю є наявність папулопустульозних та пустульозних елементів в активній зоні гістіоцитозу шкіри голови, не пов'язаних з волосяними фолікулами, а також окремих поверхневих ерозій та виразок видовженої форми, що виявляються після відшаровування кірочок. Ці слабоболючі поверхневі дефекти мають видовжену форму (до 0,5 см завширшки та до 1 см завдовжки), нерівну поверхню та дещо виступають над рівнем шкіри. Еволюція цих елементів призводить до розвитку ділянок атрофії шкіри різних розмірів та форм, розташованих по колу суцільного атрофічного ураження облисіння, іноді у вигляді мережива, що спричиняє: значне витончення волосся в цій зоні. Можливо, у деяких пацієнтів з ДФ, яким був поставлений діагноз без гістологічного підтвердження.
Окрім декальванового фолікуліту (ДФ), дискоїдний червоний вовчак також призводить до стану псевдопелады. В активній стадії дерматози відрізняються різними типами первинного елемента висипу. При ДФ первинним елементом висипу є невелика фолікулярна запальна папула (2-5 мм у діаметрі), еволюція якої не завжди закінчується утворенням фолікулярної пустули. У центрі ці елементи пронизані волоском (іноді обламаним), а по колу є вузький вінець гіперемії. Зішкрібання висипу не викликає сильного болю, а сіруваті лусочки та світло-жовті фолікулярні кірки легко відділяються від ураженої поверхні. У центральній частині ураження відбувається поверхнева атрофія шкіри з випадінням волосся без утворення нових висипань усередині неї. ДФ характеризується тривалим, хронічним перебігом незалежно від пори року та відсутністю загострень після інсоляції. Ураження часто буває ізольованим, без вогнищ в інших локаціях. У типових випадках дискоїдного червоного вовчака первинним елементом висипу є запальна пляма, яка трансформується в бляшку з гіперкератозом, що призводить до атрофії. На її поверхні є міцно прикріплені гіперкератотичні лусочки з нерівномірно розташованими роговими пробками. Зішкрібання уражень болісне, лусочки відокремлюються від поверхні з труднощами. По периферії зростаючих уражень є гіперемований обідок, а в центрі відносно швидко розвивається атрофія шкіри з телеангіектазіями та випадінням волосся. Рецидиви дерматозу часто виникають на старих атрофічних ділянках шкіри. Окрім шкіри голови, ураження червоного вовчака зазвичай виникають на вушних раковинах, переніссі, виличній частині щік тощо. При цих дерматозах гістологічні зміни в ураженнях також суттєво відрізняються.
Фолікуліт декальванічний (або люпоїдний сикоз) відрізняється від фолікулярного декальванічного червоного лишаю появою первинного елемента висипання, який можна помітити лише в активній стадії захворювання. По краях ураження атрофічної алопеції при ДФ є дрібні фолікулярні запальні папули з тривалою еволюцією, що призводять до поодиноких фолікулярних пустул. Ураження шкіри голови цими дерматозами зазвичай буває ізольованим, рідко люпоїдний сикоз (або ДФ) може також вражати скроневу область та бічну поверхню щік. При фолікулярному декальванському червоному лишаї первинним елементом висипання є дрібна, фолікулярна, конічна папула з роговим шипиком у центрі, що призводить до атрофічної алопеції. Виявлення уражень, характерних для червоного плоского лишаю, на інших ділянках шкіри (включаючи пахвову та лобкову області), на слизовій оболонці рота та нігтях полегшує попередній діагноз. Важливо підтвердити його гістологічним дослідженням ураженої шкіри; патоморфологічні зміни при цих дерматозах були описані раніше.
Вогнище декальванічного фолікуліту (ДФ, або вовчаковий сикоз-ВС) відрізняється від вовчакового туберкульозу шкіри (серпігінізуюча форма) первинним елементом висипу. Вовчаковий туберкульоз (ВТ), який рідко вражає шкіру голови, характеризується плоскими, зливаючимися горбками, жовтувато-червоного кольору, м'якої консистенції з позитивним симптомом "яблучного желе" під час діаскопії. Горбки не пов'язані з волосяними фолікулами, і пустули відсутні. При ДФ (або ВТ) у прикордонній зоні вогнища навколо фолікулярних папул і поодиноких пустул гіперемія більш виражена у вигляді вузької облямівки, а в центральній зоні спостерігається гладка, поверхнева атрофія шкіри з облисінням без нових активних висипань. При ВТ, який часто локалізується на обличчі, на тлі атрофії шкіри з'являються свіжі горбки (рецидиви на рубці), а також можливе виразкування, чого не буває при ДФ (або ВТ). Дерматози мають різні гістологічні картини. ДФ характеризується внутрішньофолікулярними мікроабсцесами та перифолікулярними, переважно лімфогістіоцитарними інфільтратами в дермі. При ЛТ туберкульозна гранульома розташована в дермі та складається зі скупчень епітеліоїдних клітин з вогнищами некробіозу, кількох гігантських клітин, розташованих серед епітеліоїдних клітин, та валом лімфоїдних клітин по колу.
Шкіра голови майже ніколи не уражається лейшманіозом, оскільки волосся захищає від укусів комарів. Однак інфікування може відбуватися на лінії росту волосся, що призводить до розвитку пізнього виразкового (антропонозного) лейшманіозу, гостронекротичного (зоонозного) лейшманіозу та ще рідше – хронічного люпоїдного (туберкульозного) шкірного лейшманіозу (ЛЛК). Усі форми захворювання призводять до утворення рубця та стійкого облисіння в його межах. Прояви люпоїдної форми шкірного лейшманіозу можуть нагадувати ураження декальвановим фолікулітом (або люпоїдним сикозом). При їх диференціації необхідно визначити тип первинного елемента висипання, з'ясувати з анамнезу, чи проживав пацієнт раніше в районах, ендемічних щодо лейшманіозу, та чи хворів пацієнт на шкірний лейшманіоз у минулому. На відміну від ДФ (ЛС), ЛЛК характеризується дрібними жовтувато-коричневими горбками, які не пов'язані з волосяними фолікулами та з'являються навколо рубцюваної або рубцюваної лейшманіоми. Горбки зазвичай локалізуються на обличчі та повністю ідентичні за розміром, кольором, консистенцією та позитивним симптомом "яблучного желе" клінічним проявам плоскої форми туберкульозного вовчака шкіри. Тому ДФ (ЛС) інакше диференціюється від люпоїдного лейшманіозу шкіри так само, як і від туберкульозного вовчака. Гістологічне дослідження виявляє гранульому у вогнищі ЛЛК, але невелика кількість збудника у цій рідкісній формі захворювання ускладнює діагностику. Лейшманії можна виявити у вогнищі ЛЛК шляхом повторного бактеріоскопічного дослідження тонких мазків, приготованих зіскрібків тканини горбка та забарвлених за методом Гімзи-Романовського.
Декальванів фолікуліт (або ДФ) відрізняється від серпігінізуючого туберкульозного сифіліду шкіри голови (СШ) первинним елементом висипання та його різною еволюцією. При ДФ у периферичній зоні ураження спостерігаються дрібні (2-5 мм) запальні фолікулярні папули та окремі фолікулярні пустули, лусочки, кірки. При туберкульозному серпігінізуючому сифіліді в периферичній частині ураження видно горбки розміром з сочевицю, темно-червоного кольору, гладкі, напівсферичні, щільні, не пов'язані з волосяними фолікулами. По краях ураження вони щільно групуються та зливаються, деякі з них виразкуються, утворюючи круглі та овальні виразки з гребеноподібними, круто ламаними краями, жирним дном або кривавими кірками на поверхні. Такі прояви не зустрічаються при ДФ (або ЛС), як і суцільний, нерівний, клітинний атрофічний рубець з фестончастими контурами та пігментацією по периферії, що залишається після рубцювання сифіліду. Патоморфологічні зміни в осередках ураження також відрізняються. При туберкульозному сифіліді, на відміну від ДФ, у дермі виявляється гранулематозний інфільтрат.
Ерозивно-пустульозний дерматоз шкіри голови – дуже рідкісне захворювання невідомої етіології, нещодавно описане у жінок похилого віку. Дерматоз має тривалий хронічний рецидивуючий перебіг і також призводить до псевдопеладного стану. Однак клінічні прояви ЕПД та ДФ відрізняються. Так, при ЕПД на шкірі голови з'являються плоскі пустули, не пов'язані з волосяними фолікулами, ерозивно-виразкові дефекти шкіри та гнійно-кров'янистий кірочка. Слід також враховувати, що ДФ, або ЛС, вражає як жінок, так і чоловіків після статевого дозрівання. Патоморфологічна картина цих дерматозів також відрізняється. На відміну від внутрішньофолікулярних мікроабсцесів з перифолікулярними та периваскулярними лімфогістіоцитарними інфільтратами в дермі, характерними для ДФ, при ЕГ неспецифічне запалення в дермі супроводжується некрозом епідермісу та його придатків, акантозом та субкорнеальними пустулами. У дермальному інфільтраті переважають плазматичні клітини; у початковій фазі спостерігаються ознаки лейкоцитокластичного васкуліту. Однак пряма імунофлуоресценція зазвичай негативна.
Лікування пацієнтів з декальвановим фолікулітом
Пацієнти з підозрою на декальвановий фолікуліт (або люпоїдний сикоз) повинні бути детально обстежені для верифікації діагнозу (включаючи біопсію ураженої шкіри) та визначення специфічного патогенезу зниженої резистентності (хронічні вогнища інфекції, декомпенсований цукровий діабет, хронічний нефрит, диспротеїнемія тощо). Загальне та зовнішнє лікування пацієнтів з цим дерматозом принципово мало відрізняється від лікування вульгарного (стафілококового) сикозу. Антибіотики призначають системно, враховуючи переносимість пацієнтом та чутливість бактеріальної флори. Зовнішньо застосовують антисептичні, дезінфікуючі протимікробні засоби: 0,1% розчин хлоргексидину біглюконату, розчин діоксидину, 0,01% розчин мірамістину, розчин Фукорцину, а також 2% мупіроцин або 10% мафенід у вигляді мазі тощо. В активній периферичній зоні ураження волосся видаляється з уражених волосяних фолікулів. Якщо ці засоби недостатньо ефективні, рекомендується призначати комбіновані антибіотики з глюкокортикостероїдом у вигляді спрею, лосьйону або крему. Лікування призначається пацієнтам під час загострень, проводиться тривало, курсами, зі зміною препаратів. Зараз рентгенотерапію на вогнища ураження майже ніколи не призначають, що застосовувалося раніше з хорошим, хоча й не завжди тривалим терапевтичним ефектом. Порівняння закономірностей-копій уражень у динаміці дозволяє своєчасно визначити прогресування захворювання та призначити раціональну терапію.
Тактика лікаря при псевдопеладі
При обстеженні пацієнта з псевдопеладою першочерговим завданням є встановлення нозологічної форми дерматозу, що призвів до вогнищевої атрофічної алопеції. Раціонально спочатку виключити ті захворювання, які найчастіше призводять до стану псевдопелади: атрофічні форми плоского лишаю, дискоїдний або дисемінований червоний вовчак, склеродермію, декальвановий фолікуліт, атрофічні форми мікозу шкіри тощо. На шляху до постановки діагнозу лікар очікує труднощів, зумовлених низкою об'єктивних факторів. Так, у деяких випадках активні прояви дерматозу на шкірі волосистої частини голови відсутні або неінформативні. Це може бути пов'язано з настанням ремісії захворювання або його латентним ("тліючим") перебігом. При переважному ураженні глибоких шарів дерми шкіри голови запальні зміни на поверхні шкіри ледь помітні. Тому характерні прояви різних атрофічних дерматозів у цій локалізації згладжуються, що зумовлює зменшення їх клінічних відмінностей. Поширеним і домінуючим висипом є вогнищева атрофія шкіри з облисінням. Це об'єктивно ускладнює діагностику дерматозу, який призвів до розвитку псевдопелади, особливо у випадках, коли вона обмежується волосистою частиною голови.
Для встановлення діагнозу необхідні дані анамнезу, об'єктивне обстеження не лише шкіри голови, а й решти поверхні шкіри, а також волосся, нігтів, видимих слизових оболонок та лабораторне дослідження (перш за все мікологічне та гістологічне). На основі даних анамнезу встановлюється вік пацієнта, коли була помічена вогнищева атрофічна алопеція. Таким чином, наявність дефекту шкіри на волосистій частині голови від народження та відсутність прогресування в майбутньому дозволяють запідозрити дефект розвитку - вроджену аплазію шкіри. Деякі генодерматози часто зустрічаються у дітей і можуть призвести до псевдопеладного стану (наприклад, вроджений та вульгарний іхтіоз, вроджений бульозний дистрофічний епідермоліз, інконтинентія пігменти (у дівчаток) або фолікулярний кератоз Сіменса (у хлопчиків) тощо).
При огляді ураженої шкіри голови особлива увага приділяється ділянці, що межує з вогнищем атрофічної облисіння, а також залишкам волосяних пучків у псевдопеладній зоні. В активній стадії захворювання в цих ділянках можна виявити типовий первинний елемент висипу та вторинні висипання. Лікар повинен послідовно встановити морфологію первинних та вторинних елементів висипу та їх характеристики (колір, розмір, форма, зв'язок з волосяним фолікулом, наявність рогового остистого відростка в центрі, можливі зміни волосся тощо). У випадках, коли первинний елемент висипу не вдається виявити, важливо дослідити вторинні висипання (ерозії або виразки, кірки - гнійні, кров'янисті, серозні або некротичні тощо), які є наслідком еволюції первинного елемента і тому опосередковано допомагають у його визначенні. З урахуванням типу первинного елемента висипу диференціальна діагностика проводиться серед дерматозів, що проявляються однаковими або подібними висипаннями (див. діагностичні алгоритми дерматозів, що призводять до псевдопеладного стану).
Після завершення об'єктивного огляду ділянки псевдопелади та формування попередньої думки щодо генезу початкового дерматозу лікар переходить до ретельного обстеження пацієнта. Досліджується вся поверхня шкіри, стан її придатків та видимих слизових оболонок. Якщо висипання виявлені в інших локалізаціях (крім шкіри голови), послідовно встановлюється їх морфологія та нозологія. Поза шкіри голови атрофічні дерматози зберігають свої характерні клінічні ознаки. Це стосується в рівній мірі і патоморфологічних змін шкіри. Залежно від клінічних проявів проводяться необхідні лабораторні дослідження (мікологічні, бактеріологічні, гістологічні, імунологічні тощо).
У переважній більшості випадків псевдопеладний стан та ураження шкіри в інших локалізаціях спричинені одним і тим самим дерматозом. Тому уточнення морфології та нозології висипань на гладкій шкірі (або слизовій оболонці) практично зумовлює діагноз основного захворювання, що призвело до псевдопелади. У кожному випадку прогресуючої псевдопелади необхідне гістологічне дослідження ураженої шкіри, оскільки встановити достовірний діагноз лише на основі клінічної картини нереально. Доцільно зробити біопсію шкіри в ділянці, де є характерні первинні елементи висипу. Висновок про патоморфологічну структуру первинного елемента висипу є важливою та вирішальною ланкою у верифікації діагнозу.

