Медичний експерт статті
Нові публікації
Розацеа
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Розацеа – одне з найпоширеніших шкірних захворювань, з яким доводиться стикатися практикуючому дерматологу. Історія вивчення розацеа довга та заплутана. Основні симптоми захворювання відомі з давніх часів і практично не піддавалися патоморфозу, але загальноприйнятого визначення цього захворювання досі немає.
За кордоном прийнято клінічне визначення розацеа як захворювання, що проявляється стійкою еритемою центральної частини обличчя, особливо виступаючих поверхонь, з чітко видимими на її тлі розширеними судинами шкіри, часто супроводжується появою папульозних та папулопустульозних висипань, а також можливим розвитком конусоподібних деформацій виступаючих частин обличчя.
 [ 1 ]
[ 1 ]
Причини розацеа
Розацеа найчастіше визначається як ангіоневроз переважно венозної ланки судинного сплетення дерми, виходячи з найбільш широко прийнятої гіпотези патогенезу захворювання.
Захворювання найчастіше розвивається у жінок, у другому-четвертому десятилітті життя, які мають генетично обумовлену схильність до тимчасового почервоніння шкіри обличчя, рідше шиї та так званої зони декольте.
Оскільки патологічні зміни шкіри пацієнтів з розацеа локалізуються переважно на обличчі, косметичне значення захворювання та виникнення вторинних психосоматичних проблем у пацієнтів з розацеа призвели до дуже активної участі суспільства у вивченні цього захворювання. В результаті в розвинених країнах були сформовані національні товариства з вивчення розацеа, що представляють собою дуже впливові комісії фахівців, які відстежують періодичні видання з проблеми та надають, серед іншого, фінансову підтримку дослідженням у цій галузі. Будучи своєрідними інформаційними центрами, ці товариства регулярно публікують сучасні узагальнені погляди фахівців на питання класифікації, патогенезу та методів лікування. Часто ці погляди не відповідають історично сформованим.
Патогенез
Патогенез розацеа залишається незрозумілим. Існує багато теорій, але жодна з них не претендує на звання провідної, оскільки вона не була повністю доведена. Деякі з цих теорій базуються на результатах систематичних досліджень взаємозв'язку між розвитком розацеа та різними ініціюючими факторами та порушеннями, інші - на результатах індивідуальних спостережень.
Основними етіопатогенетичними механізмами вважаються вазодилатація судинного сплетення дерми, зумовлена реалізацією вродженої особливості гіпоталамо-гіпофізарної вазомоторної активності, як одного з механізмів терморегуляції мозку за умов підвищеної температури (в результаті дії фізичних або психоемоційних факторів), та пов'язаний з цим кровотік у басейні сонної артерії.
Вплив ультрафіолетового випромінювання, яке, на думку багатьох дослідників, призводить до раннього розвитку телеангіектазій, до кінця не пояснено, і його роль у патогенезі розацеа продовжує дискутуватися. Поєднання паретично розширених судин та тривалого УФО призводить до дистрофічних змін міжклітинного матриксу дерми та часткової дезорганізації фіброзних структур сполучної тканини внаслідок накопичення метаболітів та прозапальних медіаторів. Цей механізм вважається одним з основних у розвитку гіпертрофічної розацеа.
Колонізація травної системи однією з субпопуляцій Helicobacter pylori, яка продукує цитотоксичні речовини, що стимулюють вивільнення вазоактивних речовин, таких як гістамін, лейкотрієни, простагландини, фактор некрозу пухлини та деякі інші цитокіни, вважається однією з основних причин розвитку еритематотелангіектатичної розацеа.
Надмірне вживання алкоголю, гострої їжі та спецій наразі вважається лише фактором, що посилює прояви захворювання, але не має етіологічного значення. Так само, як роль Demodex folliculorun, який є типовим коменсалом, наразі визнається фактором загострення шкірного процесу переважно при папульозно-пустульозному типі розацеа.
Симптоми розацеа
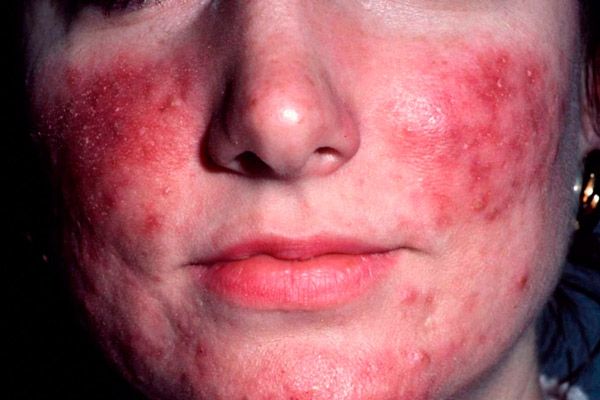
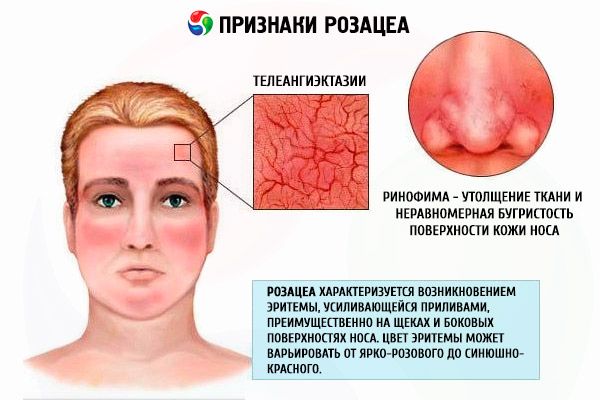
Клінічна картина еритематотелангіектатичної розацеа характеризується появою еритеми, спочатку минущої, що наростає з припливами, а потім стає стійкою, переважно на щоках та бічних поверхнях носа. Колір еритеми може варіюватися від яскраво-рожевого до синювато-червоного, залежно від тривалості захворювання. На тлі такої еритеми у пацієнтів розвиваються телеангіектазії різного діаметра, мізерне або помірне лущення та набряк шкіри. Більшість пацієнтів скаржаться на печіння та поколювання в ділянці еритеми.
Прояви захворювання посилюються впливом низьких і високих температур, алкоголю, гострої їжі та психоемоційного стресу. Пацієнти з цим типом розацеа характеризуються підвищеною чутливістю шкіри до зовнішніх препаратів та УФ-випромінювання. Навіть індиферентні креми та сонцезахисні засоби можуть спричинити посилення запальних проявів. Більшість пацієнтів, які страждають на цей тип розацеа, не мають в анамнезі вульгарних вугрів.
Форми
Класифікація розацеа досі є предметом дискусій. Історично вважається, що захворювання характеризується стадійним перебігом. Однак класифікація експертного комітету Американського національного товариства розацеа від 2002 року вказує на існування 4 основних типів розацеа (еритематозно-телеангіектатичний тип, папулопустулярний тип, фіматозний та очний типи, що відповідають гіпертрофічній стадії та офтальрозацеа у вітчизняній класифікації). Вона також ставить під сумнів трансформацію одного типу в інший, за винятком випадків розвитку ринофіми у пацієнтів з папулопустулярним типом розацеа.
Папулопустульозна розацеа характеризується схожою клінічною картиною, але при цьому типі розацеа не так багато скарг на відчуття від еритеми, як при еритематотелангіектатичному типі. Пацієнтів в основному турбують папульозні висипання. Вони характеризуються яскраво-червоним кольором та перифолікулярним розташуванням. Окремі папули можуть бути увінчані невеликою круглою пустулою, але таких папулопустульозних елементів небагато. Лущення зазвичай відсутнє. Можливе утворення стійкого набряку на місці поширеної еритеми, що частіше зустрічається у чоловіків.
Фіматозний, або гіпертрофічний, тип розацеа характеризується значним потовщенням тканин та нерівномірною горбистістю поверхні шкіри. Виникнення таких змін на шкірі носа називається ринофімою, метафімою – якщо уражається шкіра чола; гнатофімою – це шишкоподібна зміна підборіддя, отофімою – вушних раковин (може бути й одностороннім); значно рідше процес вражає повіки – блефарофіма. Розрізняють 4 гістопатологічні варіанти шишкоподібних утворень: залозистий, фіброзний, фіброангіоматозний та актинічний.
Очний тип, або офтальрозацеа, клінічно переважно представлений поєднанням блефариту та кон'юнктивіту. Клінічну картину часто супроводжують рецидивуючий халязіон та мейбоміт. Часто зустрічаються кон'юнктивальні телеангіектазії. Скарги пацієнтів неспецифічні, часто відзначаються печіння, свербіж, світлобоязнь та відчуття стороннього тіла. Офтальрозацеа може ускладнюватися кератитом, склеритом та іритом, але на практиці такі зміни трапляються рідко. У рідкісних випадках розвиток очних симптомів передує шкірним симптомам.
Існують особливі форми захворювання: люпоїдна, стероїдна, конглобатна, фульмінантна, грамнегативна розацеа, розацеа з твердим стійким набряком (хвороба Морбігана) тощо.
Зокрема, люпоїдна розацеа (розацеа лупоїдес, гранулематозна розацеа, туберкулоїд Левандовського) характеризується утворенням сторонніх тіл, схожих на гранульому. Під час діаскопії помітний жовтувато-коричневий колір папул. Вирішальну роль у діагностиці відіграє гістологічне дослідження характерного елемента.
 [ 10 ]
[ 10 ]
Діагностика розацеа
Діагноз, за даними Американського комітету з вивчення розацеа, ґрунтується на анамнестичних даних, що вказують, перш за все, на існування стійкої еритеми центральної частини обличчя протягом щонайменше 3 місяців. Скарги на печіння та поколювання в області такої еритеми, сухість шкіри та появу телеангіектазій, поява папул на тлі застійної еритеми, гіпертрофія виступаючих частин обличчя та виявлення ураження очей дозволяють визначити тип розацеа.
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
З точки зору диференціальної діагностики, необхідно спочатку виключити справжню поліцитемію, захворювання сполучної тканини, карциноїд та мастоцитоз. Крім того, необхідно диференціювати розацеа від періорифіційного або стероїдного дерматиту та контактного дерматиту, включаючи фотодерматит. Лабораторна діагностика переважно проводиться шляхом виключення інших захворювань, оскільки специфічних тестів для верифікації розацеа досі немає.
До кого звернутись?
Лікування розацеа
Сьогодні проблема лікування розроблена набагато краще, ніж патогенез та етіологія розацеа. Терапевтична тактика значною мірою залежить від клінічного типу захворювання. Однак успіх лікування розацеа ґрунтується на спільних зусиллях лікаря та пацієнта щодо визначення провокуючих факторів, які є суворо індивідуальними. Найчастіше до них належать метеорологічні фактори: вплив сонячної радіації, високі та низькі температури, вітер та пов'язані з ними абразивні впливи; аліментарні: вживання гарячих та газованих напоїв, алкоголю, гострої їжі та надмірного споживання їжі; нейроендокринні: емоційні впливи, клімактеричний синдром та інші ендокринопатії, що супроводжуються посиленням кровообігу в басейні сонної артерії; ятрогенні, включаючи як системні препарати, що викликають еритему обличчя (наприклад, препарати нікотинової кислоти, аміодарон), так і зовнішні препарати, включаючи косметичні та миючі засоби, що мають подразнюючу дію (водостійка косметика та тоніки, видалення яких вимагає використання розчинників, а також миючі засоби, що містять мило). Усунення або зменшення впливу цих факторів суттєво впливає на перебіг захворювання та знижує витрати на медикаментозну терапію.
Основою лікування є адекватний щоденний догляд за шкірою. Перш за все, це сонцезахисні засоби. Їх слід підбирати з урахуванням підвищеної чутливості шкіри пацієнтів з розацеа. Найменш подразнюючою дією володіють індиферентні препарати (діоксид титану, оксид цинку), які завдяки своїм фізичним властивостям блокують ультрафіолетове опромінення шкіри. Препарати, що містять хімічні ультрафіолетові фільтри, які можна рекомендувати пацієнтам з розацеа, не повинні містити лаурилсульфат натрію, ментол і камфору і, навпаки, повинні містити силікони (диметикон, циклометикон), які значно знижують подразнюючу дію сонцезахисних засобів і забезпечують їх водостійкість і низьку комедогенність.
Основою рекомендацій щодо щоденного догляду за шкірою є регулярне використання легкої консистенції, зеленого кольору, жирних препаратів для щоденного застосування. Бажано наносити їх тонким шаром 2 рази на день та як основу під макіяж, яка бажано представлена у вигляді пудри або збовтаної суміші. Необхідно пам'ятати, що відновлення бар'єрних функцій є дуже важливим компонентом терапії розацеа, яка характеризується підвищеною чутливістю шкіри.
Наразі місцеве лікування вважається кращим для всіх видів розацеа, за винятком гіпертрофічної розацеа, для якої найбільш ефективним є хірургічне лікування та системні синтетичні ретиноїди. Численні порівняльні дослідження, проведені в незалежних центрах відповідно до принципів доказової медицини, продемонстрували відсутність статистично достовірних даних про переважну ефективність системного лікування. Наприклад, було показано, що ефективність системних антибіотиків тетрациклінового ряду не залежить від дози та частоти введення препарату, і, очевидно, не пов'язана з їх антимікробною дією. Те саме стосується системного застосування метронідазолу, хоча він може служити альтернативою антибіотикам тетрациклінового ряду у випадках, коли останні протипоказані. Припущення про ефективність метронідазолу проти Demodex spp., які виживають в умовах високих концентрацій метронідазолу, виявилися необґрунтованими. Ці препарати, однак, продовжують широко застосовуватися, але їх застосування не схвалено такими організаціями, як Федеральне управління з контролю за лікарськими засобами та харчовими продуктами (FDA) у США. При люпоїдній розацеа призначають системні тетрацикліни; є вказівки на ефективність фтивазиду.
Найбільш ефективним вважається комбіноване застосування зовнішніх препаратів азелаїнової кислоти із зовнішніми препаратами метронідазолу або кліндаміцину. Існують численні публікації про ефективність такролімусу або пімекролімусу. Актуальними залишаються сірковмісні препарати та бензоїлпероксид, хоча відзначається можливий подразнюючий побічний ефект цих препаратів. При початкових проявах фіматозного типу розацеа найефективнішою виявилася монотерапія ізотретиноїном у звичайних дозах. Тоді як при лікуванні сформованої ринофіми не обійтися без методів пластичної хірургії, які часто поєднуються з різними термічними впливами. У зв'язку з цим особливої уваги заслуговує сучасна фото- та лазеротерапія. Використовуються джерела некогерентного інтенсивного світлового випромінювання (IPL), діодні, КТР, александритові та, найсучасніші, довгоімпульсні неодимові лазери на ітрій-алюмінієвому гранаті (Nd; YAG лазери). Лазерне лікування видається більш ефективним та дешевшим як щодо телеангіектазій (селективний фототермоліз), так і щодо реорганізації колагену завдяки термічній стимуляції фібробластів, хоча використання джерел IPL часто переноситься краще. У лікуванні гіпертрофічної розацеа лазерна дермабразія останнім часом займає одну з провідних позицій завдяки своїй безпеці.
Мікрострумова терапія широко використовується як фізіотерапевтичний метод лікування. Її ефективність пов'язана головним чином з перерозподілом рідини в тканинах обличчя та відновленням лімфатичного дренажу. Також зазначається, що мікроструми ефективно сприяють відновленню пошкодженого шкірного бар'єру та запобігають дисоціації сапрофітної мікрофлори.
Додатково про лікування

