Медичний експерт статті
Нові публікації
Астроцитома спинного мозку
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
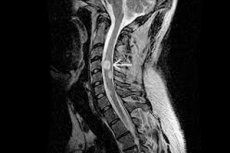
Якщо злоякісна або доброякісна пухлина розвивається з астроцитів – зіркоподібних нейрогліальних клітин – новоутворення називається астроцитомою. Основна функція астроцитів полягає в регуляції хімічного середовища мозку та формуванні фізіологічного бар'єру між кровоносною системою та ЦНС. Астроцитома спинного мозку зустрічається приблизно в 9 разів рідше, ніж пухлини головного мозку, і вражає переважно дорослих. У більшості випадків доброякісні астроцитоми стають злоякісними – це трапляється приблизно у 70% пацієнтів. [ 1 ]
Епідеміологія
Астроцитома – найпоширеніший варіант гліоми, пухлини гліальних клітин. Загалом, патологія може розвиватися в будь-якому з відділів головного мозку, а також у мозочку, спинному мозку. У дитячому віці часто уражається зоровий нерв.
У семи з десяти пацієнтів доброякісна астроцитома переходить у злоякісну.
У дітей пухлини головного або спинного мозку є другим за поширеністю типом злоякісних новоутворень після лейкемії. Тільки у Сполучених Штатах щороку діагностується понад 4000 нових випадків пухлин центральної нервової системи. Приблизно 50% пухлин головного мозку у дітей – це гліоми або астроцитоми. Вони розвиваються з гліальних клітин, що складають додаткову тканину мозку. Астроцитоми бувають доброякісними або злоякісними та можуть з'являтися в різних частинах спинного мозку.
У дітей астроцитоми зустрічаються набагато частіше (майже на 20%), а серед дорослих пацієнтів чоловіки зустрічаються приблизно в півтора рази частіше, ніж жінки. На одну астроцитому спинного мозку припадає понад десяток пухлинних уражень головного мозку. [ 2 ]
Причини астроцитоми спинного мозку
На сьогоднішній день точні причини утворення астроцитоми спинного мозку невідомі. Існують теорії про можливу спадкову схильність, вплив онкогенних вірусів, зовнішні фактори, професійні шкідливості тощо.
Поява астроцитоми може бути зумовлена такими причинами:
- Радіаційний вплив на організм;
- Сильне або тривале опромінення ультрафіолетовим випромінюванням;
- Несприятлива екологічна ситуація;
- Тривале перебування поблизу високовольтних ліній;
- Вплив хімічних речовин, небезпечних відходів (включаючи ядерні відходи);
- Куріння;
- Генетичні дефекти;
- Часте вживання продуктів, що містять канцерогенні та інші небезпечні компоненти;
- Несприятливий сімейний анамнез.
Певну роль у розвитку патології відіграють регулярні та сильні стреси, психоемоційний дисбаланс. До специфічних причин належать хвороба Гіппеля-Ліндау, синдром Лі-Фраумені, спадковий нейрофіброматоз I типу, туберозний склероз.
Фактори ризику
Основним фактором, який може спровокувати розвиток астроцитоми, є генетична схильність. Інші потенційні фактори включають:
- Несприятлива екологічна ситуація в регіоні проживання;
- Регулярне перебування в умовах професійних шкідливостей, робота з хімічними речовинами (особливо небезпечними вважаються формалін, нітрозамін);
- Вірусні інфекційні захворювання – зокрема герпес-6, цитомегаловірусна інфекція, паліомавірус (SV40);
- Часті або глибокі стреси, депресивні стани, психоемоційні потрясіння;
- Раптове або значне зниження імунітету;
- Вікові зміни.
Радіаційний вплив (включаючи променеву терапію) підвищує ризик розвитку астроцитоми.
Патогенез
Астроцити – найвідоміший тип гліальних структур. Клітини мають зіркоподібну форму, і їхня передбачувана функція полягає в очищенні позаклітинного простору від «непотрібних» іонів та медіаторів, що допомагає позбутися хімічних бар'єрів для механізмів зв'язування, що діють на поверхнях нейронів. Ймовірно, астроцити також допомагають нейронам, транспортуючи глюкозу до найактивніших клітин та відіграючи роль у передачі деяких імпульсів, необхідних для нормальної регуляції функції синапсів. Було виявлено, що після пошкодження мозку астроцити беруть участь у його відновленні, «збираючи» некротичні частинки нейрона, можливо, впливаючи на нерозповсюдження токсичних компонентів та запобігаючи інтоксикації.
До 5% астроцитом пов'язані з вродженими патологіями з аутосомно-домінантним типом успадкування (наприклад, нейрофіброматоз). У переважній більшості випадків первинні пухлини астроцитоми розвиваються без чіткої причини, тобто спорадично.
Дифузний ріст з інвазивним вторгненням у навколишні тканини є типовим для пухлинних процесів спинного мозку. Від ступеня злоякісності залежить, як швидко розвиватиметься астроцитома. Так, особливо злоякісні пухлини з'являються протягом кількох місяців, а доброякісні та слабозлоякісні можуть розвиватися роками, не виявляючи жодної виразної симптоматики. У деяких випадках патологія може бути пов'язана з дизембріогенетичними процесами (незначні аномалії розвитку). [ 3 ]
Симптоми астроцитоми спинного мозку
Симптоматика при астроцитомі спинного мозку неспецифічна та обширна, залежно від розміру пухлини та її локалізації. Перші ознаки з'являються лише тоді, коли новоутворення починає тиснути на сусідні тканини та структури. Найчастіше пацієнти скаржаться на головні болі (частіше нападоподібні, аж до блювоти), появу проблем з травленням та сечовидільною функцією, порушення при ходьбі. Гострий перебіг захворювання зустрічається дуже рідко: у більшості випадків проблема наростає поступово. [ 4 ]
На початкових стадіях розвитку астроцитома майже завжди протікає приховано, без виразних симптомів. Патологічна картина з'являється лише зі стадії активного розвитку пухлини. Відзначаються такі ознаки:
- Сильний головний біль, іноді аж до блювоти (блювота приносить полегшення);
- Підвищена температура тіла в області ураження (в середньому до 38,5°C);
- Зміни больової чутливості, парестезії;
- Поява болю в області ураженої частини спинного мозку;
- Слабкість м'язів кінцівок, оніміння, параліч ніг;
- Погіршення та втрата функції внутрішніх органів (частіше органів малого тазу).
Стадії
Послідовність розвитку астроцитоми, як і всіх інтрамедулярних пухлин спинного мозку, проходить у три стадії:
- Сегментарна стадія;
- Повне поперечне ураження спинного мозку;
- Стадія корінцевого болю.
Сегментарна стадія пов'язана з виникненням дисоційованих сегментарних порушень поверхневої чутливості відповідно до рівня локалізації новоутворення.
Повне поперечне ураження спинного мозку починається з моменту проростання пухлинного процесу в білу речовину. Сегментарні сенсорні порушення замінюються провідниковими, з'являються рухові та трофічні зміни, порушується функціональність органів малого тазу.
Стадія радикулярного болю починається з моменту, коли пухлинний процес виходить за межі хребта. Оскільки новоутворення вражає нервові закінчення, виникає радикулярний больовий синдром. [ 5 ]
Форми
Астроцитома розвивається з астроцитарної ділянки глії та представлена астроцитарними клітинами. Окрім спинного мозку, пухлина може розташовуватися у великих півкулях великого мозку, мозочку та стовбурі мозку.
Розрізняють астроцитому з низькою та високою злоякісністю:
- Низький рівень злоякісності – I-II ступінь;
- Підвищений рівень злоякісності – III-IV ступінь.
Залежно від наявності дефекту IDH 1-2 розрізняють мутаційні та немутаційні астроцитоми. За відсутності мутації кажуть, що присутній «дикий тип» або wt (дикий тип).
Перелік пухлинних процесів за ступенем злоякісності:
- I-II ступені представлені пілоїдною пілоцитарною астроцитомою та дифузною астроцитомою низької стадії. Такі новоутворення характеризуються затримкою розвитку, яка починається в молодому віці.
- III-IV ступені представлені анапластичною астроцитомою та мультиформною гліобластомою. Ці новоутворення швидко ростуть, швидко поширюючись на сусідні структури.
Класичний варіант пілоїдної астроцитоми вважається класичним, якщо МРТ показує гіподенсну Т1-модульну та гіперденсну Т2-модульну новоутворення, яке в більшості випадків добре та повністю накопичує контрастну речовину. Іноді воно може містити кістозний компонент.
Пілоїдна астроцитома спинного мозку частіше зустрічається у дітей та молодих людей.
Дифузна астроцитома спинного мозку належить до гліом низького ступеня злоякісності, а також плеоморфна ксантоастроцитома, олігодендрогліома, олігоастроцитома. Це морфологічно, діагностично та клінічно гетерогенна категорія новоутворень. Класифікаційні ознаки мають суттєвий вплив на терапевтичну тактику, визначають перебіг та прогноз патології. [ 6 ]
Ускладнення і наслідки
Інтрамедулярні пухлини, до яких належить астроцитома, зустрічаються рідко, зустрічаються лише у 2% усіх пухлин центральної нервової системи. Багато новоутворень цієї категорії є доброякісними, але навіть у цьому випадку повне видалення пухлини є обов'язковим. Променева терапія в цьому випадку недоцільна, оскільки такі астроцитоми є радіочутливими, а терапія пошкоджує спинний мозок через підвищене радіаційне навантаження. Тим не менш, при використанні комбінованих методик таке лікування все ж проводиться. Наприклад, поєднують променеву терапію з хіміотерапією, або гіпертермією, або іншими доступними методами.
Астроцитома спинного мозку найчастіше починається з появи больового синдрому в ураженій ділянці. Потім спостерігаються зміни чутливості, ослаблення м'язів кінцівок. Можливий дифузний ріст пухлини з інфільтрацією в нормальну нервову тканину. За відсутності лікування у відповідній ділянці спинний мозок уражається повністю, що тягне за собою порушення функції органів на рівні та нижче зони патології.
Також є дані про виникнення ускладнень після видалення астроцитоми. Під час операції хірург декомпресує спинний мозок, повністю видаляє новоутворення та намагається зробити все можливе, щоб запобігти подальшому розвитку неврологічної недостатності. Однак не завжди вдається провести втручання гладко: багато пухлин сильно поширені в навколишні тканини або розташовані в місцях, до яких важко дістатися. Це призводить до ймовірності інтра- та післяопераційних ускладнень. Так, у пацієнтів може спостерігатися загострення або поява нових сенсомоторних порушень, формування тетрапарезу або тетраплегії. Перелік найчастіших ускладнень астроцитоми такий:
- Неврологічні розлади;
- Набряк хребта;
- Інфекційні післяопераційні ускладнення, гнійний менінгіт, мієліт, менінгоенцефаліт);
- Післяопераційна лікворея;
- Гематоми спинномозкового каналу;
- Утворення лікворних кіст (псевдомієлорадикулоцеле);
- Повітряні емболії, тромбоемболії;
- Септичні та трофічні ускладнення;
- Парез кишечника;
- Ортопедичні наслідки, кіфоз, сколіоз, функціональна нестабільність.
Згідно зі спостереженнями, більшість ускладнень розвивалася в ранньому післяопераційному періоді – приблизно у 30% випадків, причому у переважної кількості пацієнтів (понад 90% випадків) такі ускладнення були віднесені до категорії легких. Ускладнені та тяжкі ускладнення, що призвели до смерті пацієнта, спостерігалися лише в 1% випадків.
Чи може астроцитома знову з'явитися або метастазувати після її видалення? Теоретично, рецидив новоутворення може статися в будь-якій частині спинного мозку, але статистичних даних щодо цього немає. Метастазування в спинний мозок можливе при пілоїдній астроцитомі головного мозку, раку легень тощо. Тут важливо зазначити, що сама астроцитома спинного мозку I ступеня зазвичай не дає метастазів, проте, починаючи з II ступеня патології, новоутворення вже здатне метастазувати. При III-IV ступені захворювання метастази присутні майже завжди: такі пухлини швидко ростуть і потребують термінового та активного лікування. [ 7 ]
Діагностика астроцитоми спинного мозку
Діагностичні заходи при підозрі на астроцитому проводяться в неврологічних або нейрохірургічних установах. Спочатку оцінюється загальний стан пацієнта, інтенсивність болю, неврологічний та ортопедичний статус.
Лабораторна діагностика неспецифічна. Призначити загальний аналіз сечі та крові, біохімію крові з визначенням рівня глюкози, загального білка, білірубіну та альбуміну, креатиніт та сечовина, аспартатамінотрансферази, аланін-амінотрансферази, лактатдегідрогенази, лужної фосфатази. Дослідити маркери за показаннями, мікроелементний склад крові, розширену коагулограму.
Першочерговою інструментальною діагностикою астроцитоми має бути магнітно-резонансна томографія відповідної частини хребта з введенням контрастної речовини або без нього. За показаннями область обстеження може бути розширена аж до нейроаксису.
МРТ виконується з використанням рекомендованого приладу з напруженістю магнітного поля 1,5-3 Тесла. На отриманому зображенні астроцитоми найчастіше локалізуються ексцентрично, іноді мають екзофітний компонент і не накопичують контрастну речовину, або демонструють неоднорідне накопичення, або присутня одна зона накопичення. [ 8 ]
У пацієнтів, які потребують уточнення діагнозу астроцитоми спинного мозку, додатково проводиться КТ-перфузійне дослідження в рамках диференціальної діагностики.
Диференціальна діагностика
Рекомендується проводити диференціальну діагностику між пухлинними та непухлинними процесами. КТ-перфузія стає вирішальною процедурою для виявлення інтрамедулярних пухлин спинного мозку. Цей метод оцінює швидкість кровотоку в тканинах спинного мозку, що допомагає диференціювати цереброспінальну пухлину та демієлінізуючу патологію. Дослідження також показано для диференціації гліоми, епендимоми та гемангіобластоми.
Якщо МРТ виявляє інтенсивну гіперперфузію в області патологічного вогнища, діагностується інтрамедулярна гемангіобластома. Рекомендується проведення додаткової МРТ або КТ-ангіографії для уточнення судинної анатомії новоутворення.
Крім того, диференціальна діагностика повинна бути спрямована на виключення найбільш схожих патологій спинного мозку – зокрема, можна говорити про дискогенну мієлопатію, сирингомієлію, мієліт, артеріовенозну аневризму, фунікулярний мієлоз, аміотрофічний бічний склероз, туберкулому, ехінококоз та цистицеркоз, вогнища третинного сифілісу, гематомієлію, порушення кровообігу в спинномозкових судинах.
До кого звернутись?
Лікування астроцитоми спинного мозку
Основним методом лікування астроцитоми є її видалення хірургічним шляхом. Хірургічне втручання призначається після того, як пацієнт пройде всі діагностичні заходи. Вибір тактики лікування враховує тип і локалізацію новоутворення, його поширеність та агресивність, а також вік пацієнта. Наприклад, променева терапія рідко застосовується в педіатричній практиці через високий ризик побічних ефектів. [ 9 ]
Деякі з найпоширеніших методів лікування включають наступне:
- Хірургічне втручання – дозволяє видалити якомога більше пухлинних клітин. Хірургічне втручання може використовуватися як самостійна процедура при астроцитомі першого ступеня, але для пухлин з іншими ступенями злоякісності його поєднують з іншими терапевтичними процедурами.
- Хіміотерапія – може використовуватися як доповнення до хірургічного втручання або як основне лікування. У немовлят хіміотерапія використовується як тимчасова заміна променевої терапії, поки дитина не підросте. Хіміотерапія може включати застосування таких препаратів, як карбоплатин, вінкристин, вінбластин, тіогуанін, прокарбазин та ломустин. Але сама по собі хіміотерапія не виліковує навіть низькозлоякісну астроцитому спинного мозку. Крім того, використовується хірургічне втручання.
- Променева терапія є стандартним доповненням до хірургічного втручання, призначеним для знищення решти пухлинних структур.
- Таргетне лікування передбачає використання препаратів, які блокують розвиток і поширення злоякісних клітин, впливаючи на специфічні молекули, що беруть участь у рості новоутворення. Суть таргетної терапії полягає в цілеспрямованій атаці клітин астроцитоми, в результаті чого пухлина стає вразливою та слабкою. На відміну від хіміотерапії, таргетна терапія є вибірковою та діє лише на злоякісні клітини, не пошкоджуючи здорові структури.
- Такі інгібітори, як Вемурафеніб та Дабрафеніб, використовуються для лікування новоутворень зі зміною гена BRAF V600.
- У випадках злиття або дуплікації BRAF, або астроцитом низької злоякісності, можуть бути використані інгібітори MEK, такі як селуметиніб або траметиніб.
- При астроцитомах низької злоякісності сиролімус та еверолімус можуть мати достатній ефект.
- Імунотерапія передбачає використання власної імунної системи для розпізнавання пухлинних клітин та подальшої атаки на них. Препаратами вибору є так звані інгібітори контрольних точок. Вони блокують сигнали від злоякісних структур, що створює захист від дії імунної системи.
Як симптоматичне лікування використовуються протисудомні препарати та стероїди. За необхідності призначаються консультації ендокринолога, офтальмолога, реабілітолога та психолога.
Післяопераційне лікування може включати такі препарати, як:
- Курс хіміопроменевої терапії за відповідною програмою при лінійному натисканні педалі газу (радикальна одноразова вогнищева доза 2 Гр, загальна вогнищева доза 60 Гр).
- Мустофаран (Фотемустин) 208 мг один раз на 7 днів. Приготований розчин слід захищати від світла та одразу після приготування помістити в непрозору кришку. Дітям та вагітним жінкам препарат не призначають. Під час лікування обов'язково контролюється гематологічний аналіз.
- Темозоламід 100-250 мг за індивідуалізованою схемою. Капсули не відкривати, використовувати обережно, уникаючи контакту препарату зі шкірою. Приймати натщесерце, запиваючи склянкою води. Якщо після прийому виникла блювота, препарат у цей день припиняють. Дітям Темозоламід призначають з 3-річного віку.
- Бевацизумаб 5-15 мг/кг один раз на 14-21 день, довгостроково. Серед можливих побічних ефектів: шлунково-кишкові та легеневі кровотечі, артеріальна тромбоемболія, аритмії, тромбоз, гіпертензія.
Кожні 3-6 місяців проводиться діагностична МРТ з контрастуванням, після чого лікування коригується за показаннями.
Фізіотерапевтичне лікування
Питання щодо можливості використання фізіотерапії у пацієнтів з астроцитомою спинного мозку виникають досить часто. Традиційно така терапія вважається протипоказанням, але це не завжди відповідає дійсності. Наразі фахівці мають таку інформацію:
- За необхідності можна застосовувати лікарський електрофорез при пухлинних процесах, зокрема при астроцитомі спинного мозку.
- Використання імпульсних струмів – таких як електросон, електроанестезія, діадинамотерапія, синус-модульована терапія та флуктууючі струми – не впливає на ріст новоутворення та поширення метастазів. Більше того, імпульсні струми показані для усунення набряку.
- Застосування магнітних полів уповільнює ріст пухлини, має деякі антибластні властивості.
- Ультразвукове дослідження не протипоказано пацієнтам з астроцитомою.
- Електромагнітні промені КВЧ-діапазону покращують результати основного лікування (хірургічного, хіміо- та променевої терапії), підтримують кровотворення та імунний захист, зменшують біль.
При астроцитомі спинного мозку заборонені такі процедури, як ультрафіолетове опромінення, лазеротерапія, теплотерапія та лікувальні ванни (радонові, скипидарні, сірководневі, кремнеземні), масаж та мануальна терапія.
Після хірургічного втручання рекомендується направляти пацієнтів на санаторно-курортне лікування протягом приблизно року в рамках реабілітації. Можливість використання гірудотерапії при астроцитомі не вивчена.
Лікування травами
Фітотерапію не можна використовувати у онкологічних хворих замість основного лікування. Однак лікарські рослини досить успішно використовуються для стимуляції захисних сил організму, для зняття больового синдрому. Грамотне використання трав допомагає покращити якість життя пацієнтів, які страждають на астроцитому спинного мозку.
Багато рослин містять специфічні протипухлинні речовини. Крім того, рослинні продукти забезпечують додатковий захист від раку, підтримуючи нормальний кислотно-лужний баланс в організмі.
Трави використовуються сушеними або свіжими. З них готують екстракти, відвари, настої та настоянки. Серед найпопулярніших рослин, які можуть покращити стан пацієнтів з астроцитомою, можна назвати наступні:
- Кропива – відома трава, яка здатна покращити функцію печінки, нормалізувати рівень цукру в крові, усунути набряки, знищити бактерії та зупинити ріст пухлинних клітин. Фахівці рекомендують заварювати настій з кропиви та вживати його 3-4 рази на день. Протипоказання: схильність до тромбозів.
- Кориця (не плутати з касією) – популярна спеція, яка містить багато корисних компонентів, зокрема карвакрол та кумарин. Щоб отримати протипухлинний ефект, слід щодня вживати ½ чайної ложки порошку кориці.
- Корінь імбиру – це лікувальна спеція, що містить природні антиоксиданти, що забезпечують сильну протипухлинну активність. Імбир можна додавати до напоїв, перших і других страв, десертів. Однак основним лікувальним засобом вважається імбирний чай, який слід пити 3-4 рази на день.
- Орегано, або материнка, – відома трава зі специфічним смаком. Вона містить активні фенольні кислоти та флавоноїди, а також кверцитин, який обмежує ріст злоякісних клітин. Подрібнену траву можна заварювати як настій, а також додавати до м’ясних, рибних страв, салатів, запіканок.
Лікарі попереджають: не варто чекати чудес від лікування астроцитоми спинного мозку травами. Фітотерапія використовується лише як допоміжна ланка, у поєднанні з консервативними та хірургічними методами.
Хірургічне лікування
Радіохірургія є оптимальним методом усунення астроцитом спинного мозку. Безконтактна хірургія ефективна щодо пухлин різного розташування та поширення і є гарною заміною традиційній хірургії. Використання так званого Кіберножа пов'язане з доставкою в тканини іонізуючих доз іонізуючих променів, руйнівних для злоякісних структур. Здорові навколишні тканини не уражаються.
На підготовчому етапі пацієнту проводять діагностичну КТ та МРТ, після чого визначається цифрова тривимірна модель взаємної локалізації новоутворення та незмінених нормальних тканин. Потім спеціаліст складає схему радіохірургічного втручання з формуванням дози опромінення, яку повинна отримати астроцитома для блокування всіх біологічних реакцій у ній.
В середньому, променева терапія розбивається на 2-3 етапи (фракції).
Хірургічне втручання передбачає видалення якомога більшої частини пухлини. Пухлини другого ступеня або вище лікуються хірургічним шляхом у поєднанні з хіміотерапією та променевою терапією. Комплексний підхід має запобігти подальшому поширенню пухлинного процесу.
У кожному випадку ступінь хірургічного втручання визначається безпосередніми характеристиками астроцитоми спинного мозку. Тактику лікування формують одразу кілька спеціалістів: нейрохірург, онколог-радіолог, медичний фізик, онколог-хіміотерапевт.
Профілактика
Ведення здорового способу життя допоможе підтримувати здоров'я спинного мозку та зміцнювати організм в цілому. Важливі критерії профілактики астроцитоми включають:
- Повноцінне здорове харчування з якісних продуктів;
- Достатня фізична активність, регулярні прогулянки на свіжому повітрі;
- Достатній час для відпочинку та сну;
- Розвиток стресостійкості, застосування різних методик для зняття стресу.
Важливо регулярно відвідувати терапевта, особливо пацієнтам із хронічними патологіями та тим, хто переніс онкологічні захворювання та променеву або системну хіміотерапію.
Серед інших рекомендацій:
- Додайте до свого раціону більше рослинної їжі (особливо овочів та зелені) та менше синтетичних продуктів і фастфуду;
- Додавайте до своїх страв якомога менше тваринних жирів, а маргарини бажано взагалі виключити;
- Контролюйте свою вагу тіла, підтримуйте фізичну активність;
- Кинути палити та вживати міцні алкогольні напої;
- Не перевантажуйте спину, дозуйте та розподіляйте навантаження правильно.
Здоровий спосіб життя та регулярні консультації й огляди у вашого сімейного лікаря є ключем до збереження функціональності вашого тіла на довгі роки.
Прогноз
Астроцитома – це вид пухлинного процесу, що має несприятливий прогноз. Патологія може виникнути у пацієнтів будь-якого віку, включаючи дітей. Лікування захворювання є обов'язковим, незалежно від ступеня злоякісності та анатомічного поширення. Терапевтична тактика підбирається після всіх діагностичних заходів. Може бути рекомендовано хірургічне лікування, променева та променева терапія, хіміотерапія. Часто необхідно поєднувати одразу кілька терапевтичних методів.
Якщо спочатку перебіг доброякісний, лікування у 70% призводить до повного одужання та усунення неврологічних симптомів. Період одужання триває від кількох місяців до двох років. У більш складних випадках результатом захворювання є інвалідність – втрата працездатності, з неможливістю повноцінного відновлення функцій організму. Кількість летальних випадків після хірургічного видалення новоутворення оцінюється приблизно в 1,5%. [ 10 ] Відсутність лікування та злоякісне утворення свідчать про несприятливий прогноз. Занедбана астроцитома спинного мозку, пов’язана з недоцільністю або неможливістю хірургічного втручання, лікується із застосуванням паліативних методик.

