Медичний експерт статті
Нові публікації
Пілоїдна астроцитома
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
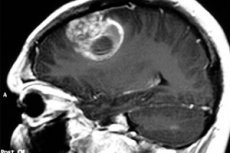
Медичний термін «пілоцитарна астроцитома» використовується для позначення новоутворень, які раніше називалися кістозними церебральними астроцитомами, або гіпоталамо-тім'яними гліомами, або ювенільними пілоцитарними астроцитомами. Пухлинний процес походить з нейроглії та найчастіше вражає дітей та підлітків, хоча може зустрічатися і у людей похилого віку. Пухлина може бути як доброякісною, так і злоякісною. Лікування переважно хірургічне. [ 1 ]
Епідеміологія
Назва «пілоїд» відома з 1930-х років. Її використовували для опису астроцитом з волосоподібними, біполярними гілками в їхній клітинній структурі. Наразі пілоїдна астроцитома – це пухлина, яка раніше мала багато назв, зокрема «полярна спонгіобластома», «ювенільна астроцитома» та інші. Пілоїдна астроцитома належить до категорії новоутворень низької злоякісності: згідно з класифікацією пухлинних процесів ВООЗ – GRADE I.
Пілоїдна астроцитома є найпоширенішою новоутворенням головного мозку в педіатрії. На неї припадає понад 30% усіх гліом, що розвиваються у віці від новонароджених до 14 років, та понад 17% усіх первинних новоутворень головного мозку в дитинстві. Окрім дітей, захворювання часто зустрічається у молодих людей віком 20-24 роки. У пацієнтів старше 50 років патологія спостерігається рідше.
Пілоїдна астроцитома може розвиватися в будь-якій частині центральної нервової системи. Часто захворювання вражає зоровий нерв, гіпоталамус/хіазму, півкулі великого мозку, базальні ганглії/таламус і стовбур мозку. Але переважна більшість таких новоутворень є або пілоїдними астроцитомами мозочка, або пухлинами стовбура мозку.
Причини пілоїдної астроцитоми
Основні причини розвитку пілоїдної астроцитоми наразі погано вивчені. Ймовірно, деякі типи пухлин формуються на стадії ембріонального розвитку. Але вченим досі не вдалося простежити механізм виникнення цієї патології. Також не з'ясовано, як запобігти або блокувати розвиток захворювання.
У деяких випадках це спричинено променевим опроміненням області голови або шиї для лікування іншої патології. Ризики розвитку пілоїдної астроцитоми дещо вищі у пацієнтів з нейрофіброматозом 2 типу та пухлинами молочної залози. Можливий вплив гормонального фону, а саме рівня прогестерону, естрогенів та андрогенів.
Нейрохірургічні онкологи зараз мають дещо більше інформації про пілоїдну астроцитому, ніж 20-30 років тому. Однак, досі залишається багато невирішених питань щодо розвитку цього захворювання. Безумовно, серед можливих причин виникнення пухлини є радіокаузальні ефекти, вплив онковірусів, генетична схильність, несприятливий вплив шкідливих звичок, екологія та професійні ризики. [ 2 ]
Фактори ризику
На даний момент експерти не можуть назвати жодного гарантованого фактора ризику розвитку пілоїдної астроцитоми. Тим не менш, інформація про підозрювані фактори доступна:
- Вік. Найбільша кількість пілоїдних астроцитом спостерігається у віці від 0 до 14 років.
- Вплив навколишнього середовища. Особливо несприятливу роль відіграють регулярні контакти з пестицидами, нафтопродуктами, розчинниками, полівінілхлоридом тощо.
- Генетичні патології. Відомий зв'язок розвитку астроцитоми з нейрофіброматозом, туберозним склерозом, синдромами Лі-Фраумені та Гіппеля-Ліндау, а також синдромом базальноклітинного невуса.
- Черепно-мозкові травми та судомний синдром, прийом протисудомних препаратів.
- Вплив іонізуючого випромінювання (радон, рентгенівські промені, гамма-промені, інші види високоенергетичних променів).
Патогенез
Пілоїдна астроцитома – це різновид гліальної пухлини. Клітинною основою її розвитку є астроцити – зіркоподібні або павукоподібні клітини, які також називають нейрогліальними клітинами. Призначення астроцитів – підтримка нейронів, основних структур мозку. Від цих клітин залежить доставка необхідних речовин від стінок кровоносних судин до нейронної мембрани. Клітинні структури беруть участь у формуванні нервової системи, підтримують міжклітинну сталість рідини.
Пілоїдна астроцитома у білій речовині мозку формується на основі фіброзних, волокнистих клітин, а в сірій речовині – з протоплазматичних клітин. Як перший, так і другий варіант забезпечує захист нейронів від агресивного впливу хімічних та інших травматичних факторів. Зіркоподібні структури забезпечують нервові клітини живленням та адекватним кровотоком у головному та спинному мозку. [ 3 ]
Пухлинний процес найчастіше може вражати:
- Півкулі головного мозку, пов'язані з процесами пам'яті, вирішення проблем, мислення та відчуття;
- Мозочок, що відповідає за вестибулярну регуляцію та координацію рухів;
- Стовбур мозку, розташований нижче півкуль і попереду мозочка, відповідає за дихальну та травну функції, серцебиття та кров'яний тиск.
Симптоми пілоїдної астроцитоми
Наявність пілоїдної астроцитоми можна запідозрити, коли є проблеми з координацією рухів. У більшості випадків цей симптом свідчить про порушення функції мозочка, що часто пов'язано з розвитком пухлини. Загалом клінічна картина формується збігом таких факторів, як локалізація, розмір новоутворення. Наявність астроцитоми у багатьох пацієнтів негативно впливає на якість мовлення, деякі пацієнти скаржаться на погіршення пам'яті та зорових функцій.
Пілоїдна астроцитома з локалізацією в лівій частині мозку може викликати параліч правої сторони тіла. У пацієнтів спостерігаються сильні та постійні головні болі, уражаються майже всі види чутливості. Більшість пацієнтів вказують на появу вираженої слабкості, порушення роботи серця (зокрема, аритмії, тахікардія). Показники артеріального тиску нестабільні.
Якщо пілоїдна астроцитома розташована в гіпофізі, гіпоталамусній ділянці, це впливає на ендокринну функцію. [ 4 ]
Залежно від локалізації пілоїдної астроцитоми, її клінічна картина також відрізняється. Тим не менш, перші ознаки патології в більшості випадків приблизно однакові. [ 5 ] Йдеться про такі прояви:
- Головний біль (регулярний, мігреневий, інтенсивний, нападоподібний);
- Запаморочення;
- Загальна слабкість, розбитість;
- Нудота, іноді аж до блювання, часто з посиленням вранці;
- Порушення мовлення, порушення зору та/або слуху;
- Різкі невмотивовані перепади настрою, зміни в поведінці;
- Судоми;
- Вестибулярні розлади;
- Коливання артеріального тиску.
Перші ознаки, залежно від локалізації пілоїдної астроцитоми:
- Мозочок: координація та вестибулярні розлади.
- Півкулі мозку: права – сильна слабкість у лівих кінцівках, ліва – слабкість у правій стороні тіла.
- Лобовий мозок: розлади особистості та поведінки.
- Темна частина: порушення дрібної моторики, патології відчуттів.
- Потилична частина: поява галюцинацій, погіршення зору.
- Тимчасові: розлади мовлення, розлади пам'яті та координації.
Пілоїдна астроцитома у дітей
Симптоматологія пілоїдної астроцитоми в дитячому віці характеризується своєю різноманітністю. У деяких дітей прояви посилюються поступово, що більш характерно для невеликих низькозлоякісних пухлин.
Загалом, педіатрична клінічна картина залежить як від віку дитини, так і від розташування, розміру та швидкості збільшення пілоїдної астроцитоми. [ 6 ] Основними симптомами часто стають:
- Головний біль, що посилюється вранці та настає після нападу блювоти;
- Нудота та блювота;
- Порушення зору;
- Вестибулярні проблеми (що помітно навіть під час ходьби);
- Відчуття слабкості, оніміння половини тіла;
- Розлади особистості, поведінки;
- Судоми;
- Проблеми з мовленням та слухом;
- Постійне та невмотивоване відчуття втоми, сонливість;
- Погіршення успішності та працездатності;
- Коливання ваги в ту чи іншу сторону;
- Ендокринні розлади;
- У немовлят – збільшення об’єму голови, розмірів тім’ячка.
Стадії
Астроцитому класифікують за її мікроскопічними характеристиками. Крім того, новоутворення оцінюють за стадією злоякісності: більш виражені структурні зміни вказують на вищий ступінь злоякісності.
Пілоїдні астроцитоми головного мозку першого та другого ступеня належать до менш злоякісних новоутворень. Клітини таких пухлин виявляються малоагресивними, а їхній ріст відносно повільний. Прогноз таких новоутворень є більш сприятливим.
Астроцитоми третього та четвертого ступеня є високозлоякісними, агресивними. Вони характеризуються швидким ростом та розвитком. Прогноз зазвичай несприятливий.
До низькозлоякісних астроцитом належать:
- Ювенільна пілоїдна астроцитома;
- Піломіксоїдна астроцитома;
- -плеоморфна ксантоастроцитома;
- -гігантоклітинна субепендимальна, дифузна (фібрилярна) астроцитома.
До високозлоякісних новоутворень належать:
- Анапластична, плеоморфна анапластична астроцитома;
- Гліобластома;
- Серединна дифузна гліома.
Ускладнення і наслідки
Пілоїдна астроцитома – це новоутворення низького ступеня злоякісності. Її трансформація у вищий ступінь злоякісності трапляється рідко. У пацієнтів з пілоїдною астроцитомою десятирічна виживаність оцінюється приблизно в 10%. Однак прогноз для маленьких дітей у більшості випадків значно гірший, ніж для підлітків та людей старшого віку.
Патологія являє собою повільно розвивається пухлину, яка росте поетапно. У дитячому віці захворювання частіше вражає мозочок і зоровий шлях. Основним способом усунення патологічного процесу вважається хірургічне втручання. Але, на жаль, не завжди пілоідну астроцитому можна видалити хірургічним шляхом. Це пов'язано з підвищеними ризиками пошкодження прилеглих життєво важливих структур мозку.
На ймовірність розвитку побічних ефектів та ускладнень певний вплив мають такі фактори:
- Ступінь злоякісності пухлинного процесу (високозлоякісні астроцитоми погано піддаються лікуванню та можуть рецидивувати);
- Локалізація пухлинного процесу (мозочкові та півкульні астроцитоми мають більше шансів на вилікування, на відміну від новоутворень, розташованих у середній частині або стовбурі мозку);
- Вік пацієнта (чим раніше поставлено діагноз та розпочато лікування, тим кращий прогноз);
- Поширеність пілоїдної астроцитоми (метастазування в інші частини головного або спинного мозку);
- Нейрофіброматоз першого типу.
Рецидив пілоїдної астроцитоми є відносно поширеним явищем. Причому рецидив пухлини може спостерігатися як протягом перших трьох років після хірургічного видалення, так і в більш пізній період. Проте деякі новоутворення навіть після часткового видалення зупиняють свій ріст, що можна прирівняти до одужання пацієнта.
Метастази в спинний мозок при пілоїдній астроцитомі
Основою утворення новоутворення не є епітеліальна тканина, оскільки вона має складну структурну організацію. При злоякісному переродженні процесу метастазування поза структурами мозку спостерігається рідко. Однак усередині мозку можуть утворюватися численні вогнища атипових клітин, які поширюються з кровотоком з інших органів і тканин. Злоякісну пілоїдну астроцитому спинного мозку в цій ситуації важко відрізнити від доброякісної. Хірургічне втручання з видалення новоутворення може бути складним через відсутність чітких контурів.
Існує ризик розвитку поліклональних пухлин – так званих «новоутворень у новоутворенні». Лікування полягає в застосуванні комбінації ліків, оскільки перша пухлина може реагувати на одні ліки, а друга – на інші.
Складні та метастатичні астроцитоми частіше діагностуються у дітей та молодих людей віком до 30 років. У людей похилого віку патологія виявляється рідше.
Діагностика пілоїдної астроцитоми
Пілоїдна астроцитома виявляється або випадково, або при наявності у пацієнта явних неврологічних симптомів. При підозрі на пухлинний процес фахівець повинен переглянути історію хвороби пацієнта, провести ретельний огляд, перевірити зорову та слухову функції, вестибулярну функцію та координацію рухів, м’язову силу та рефлекторну активність. Наявність проблеми часто вказує на приблизну локалізацію новоутворення.
Тільки на основі результатів обстеження лікар може направити пацієнта на консультацію до невролога або нейрохірурга.
В рамках лабораторної діагностики пілоїдної астроцитоми проводяться аналізи ліквору, крові та інших біологічних рідин, в яких найімовірніше виявляться пухлинні клітини. Також досліджується гормональний фон та онкомаркери.
Ліквор отримують за допомогою спинномозкової пункції: під місцевою анестезією спеціальною голкою проколюють шкіру, м’язову тканину та оболонку спинного мозку. Потім за допомогою шприца відкачують необхідний об’єм рідини.
Біологічні рідини часто також використовуються для виявлення специфічних мікроскопічних фрагментів генетичного матеріалу. Це біомаркери та онкомаркери. Сьогодні діагностика пілоїдної астроцитоми за допомогою онкомаркерів широко використовується в клінічній практиці.
Інструментальна діагностика може бути представлена такими процедурами:
- Магнітно-резонансна томографія та комп'ютерна томографія – класичні методики дослідження структур головного мозку. На основі отриманих зображень спеціаліст не тільки визначає пухлинний процес, але й уточнює його локалізацію та тип приналежності. Водночас магнітно-резонансна томографія вважається найоптимальнішим дослідженням, яке є більш інформативним та менш шкідливим для організму, на відміну від КТ.
- ПЕТ – позитронно-емісійна томографія – використовується для виявлення новоутворень головного мозку (особливо злоякісних агресивних пухлин). Перед постановкою діагнозу пацієнту вводять радіоактивний компонент, який затримується в пухлинних клітинах.
- Біопсія тканини включає взяття та дослідження отриманого зразка. Процедура може бути виконана окремо або як частина хірургічного втручання з видалення пілоїдної астроцитоми. Окрема біопсія частіше практикується, якщо підозрюване новоутворення має важкий доступ або локалізується в життєво важливих структурах мозку з високим ризиком пошкодження під час хірургічного втручання.
- Генетичні тести допомагають виявити мутації в пухлинних структурах.
Діагноз пілоїдної астроцитоми майже завжди потребує уточнення. Для цього можна використовувати інші допоміжні діагностичні методи, такі як дослідження поля зору, викликані потенціали тощо.
Диференціальна діагностика
Невринома, менінгіома, холестеатома, аденома гіпофіза та багато інших пухлин головного мозку досить добре візуалізуються за допомогою магнітно-резонансної томографії. Але виявлення гліом, відрізнення астроцитом від метастазів або запальних вогнищ може зіткнутися з деякими труднощами.
Зокрема, контрастні речовини не накопичуються майже в половині доброякісних астроцитом, що створює проблеми в диференціації пухлинних та непухлинних захворювань.
Важливо провести багатофакторну діагностику, щоб відрізнити пілоїдну астроцитому від непухлинних новоутворень головного мозку, запальних патологій (мікробний вогнищевий енцефаліт, абсцес, судинне ураження) та післяопераційних рубцевих некротичних або грануляційних аномалій.
Максимальну діагностичну інформацію забезпечує поєднання магнітно-резонансної томографії та позитронно-емісійної томографії.
До кого звернутись?
Лікування пілоїдної астроцитоми
Спектр терапевтичних заходів при пілоїдній астроцитомі визначається як ступенем злоякісності, так і локалізацією патологічного вогнища. У переважній більшості випадків, наскільки це можливо, перевага надається хірургічному втручанню. Якщо втручання неможливо виконати, акцент робиться на хіміопрепаратах та променевій терапії.
Пілоїдна астроцитома розвивається поступово у більшості пацієнтів, тому організм часто запускає адаптаційні механізми, які «згладжують» симптоми. Ранні стадії розвитку пухлини краще коригуються хіміотерапією та променевою терапією. Однак пілоїдна астроцитома хіазмально-селлярної області часто приймає агресивно злоякісний характер і може поширювати регіональні метастази навколо пухлини та вздовж шляхів циркуляції спинномозкової рідини.
Зазвичай використовуються такі основні методи лікування:
- Нейрохірургічна операція, яка полягає у частковому або повному видаленні патологічного вогнища;
- Променева терапія, яка передбачає знищення та блокування подальшого росту пухлинних клітин за допомогою випромінювання;
- Хіміотерапія, яка передбачає прийом цитостатичних препаратів, що уповільнюють та руйнують злоякісні структури;
- Радіохірургічний метод, що поєднує променеву та хірургічну терапію.
Лікування медикаментами
Пацієнтам з пілоїдною астроцитомою особливо показана так звана цільова терапія, яка являє собою цільову терапію, спрямовану на пухлинні клітини. Препарати, що використовуються в цьому лікуванні, впливають на імпульси та процеси на молекулярному рівні, що призводить до блокування росту, розмноження та взаємодії пухлинних клітин.
Низькозлоякісні астроцитоми мають зміну в гені BRAF, який контролює білок, відповідальний за ріст і функціонування клітин. Таке порушення називається точковою мутацією BRAF V600E або подвоєнням BRAF. Щоб зупинити імпульси, що допомагають пухлинним клітинам рости, використовуються відповідні ліки.
- Вемурафеніб та дабрафеніб (інгібітори BRAF).
- Траметиніб та селуметиніб (інгібітори MEK).
- Сіролімус та еверолімус (інгібітори mTOR).
Під час застосування препарату Вемурафеніб пацієнту слід регулярно проводити аналізи крові для оцінки рівня електролітів та контролю функції печінки та нирок. Крім того, пацієнту слід проводити систематичні огляди шкіри та контролювати зміни серцевої діяльності. Можливі побічні ефекти: біль у м’язах та суглобах, загальна слабкість та втома, нудота, втрата апетиту, випадіння волосся, висип, почервоніння, кондиломи. Вемурафеніб приймають щодня в один і той же час. Таблетки не подрібнюють, запивають водою. Дозування та тривалість прийому визначаються індивідуально.
Сіролімус – це препарат, що пригнічує імунну систему (імунодепресант). Найпоширенішими побічними ефектами є: підвищення артеріального тиску, порушення функції нирок, лихоманка, анемія, нудота, набряк кінцівок, біль у животі та суглобах. Найнебезпечнішим побічним ефектом прийому Сіролімусу вважається розвиток лімфоми або раку шкіри. Протягом усього курсу лікування важливо пити багато рідини та захищати шкіру від впливу ультрафіолету. Дозування препарату індивідуальне.
Як симптоматичне лікування можуть використовуватися стероїдні та протисудомні препарати.
Хірургічне лікування
Хірургічне втручання дозволяє видалити максимальну кількість пухлинних клітин, тому воно вважається основним методом лікування пілоїдної астроцитоми. На ранніх стадіях розвитку новоутворення хірургічне втручання є найбільш ефективним, хоча в деяких випадках воно все ж неможливе через ризик пошкодження прилеглих структур мозку.
Операція не вимагає жодної специфічної підготовки. Єдиним винятком є необхідність прийому пацієнтом флуоресцентного розчину – речовини, що накопичується в новоутворенні, що покращує його візуалізацію та зменшує ризик ураження сусідніх судин і тканин.
Найчастіше під час операції використовується загальна анестезія. Якщо пілоїдна астроцитома розташована поблизу найважливіших функціональних центрів (таких як мова, зір), пацієнт залишається притомним.
Для лікування пілоїдної астроцитоми головного мозку зазвичай використовуються два типи хірургічних втручань:
- Ендоскопічна трепанація черепа – передбачає видалення пухлини за допомогою ендоскопа, який вводиться через невеликі отвори. Втручання є малоінвазивним і триває в середньому 3 години.
- Відкрите втручання – передбачає видалення частини черепної кістки з подальшою мікрохірургічною маніпуляцією. Втручання триває до 5-6 годин.
Після операції пацієнта госпіталізують до відділення інтенсивної терапії. Пацієнт перебуває там приблизно один тиждень. Для оцінки якості лікування додатково проводиться комп’ютерна або магнітно-резонансна томографія. Якщо підтверджується відсутність ускладнень, пацієнта переводять до реабілітаційного відділення або клініки. Повний період реабілітації триває близько трьох місяців. Програма реабілітації зазвичай включає лікувальну фізкультуру, масаж, консультації психолога та логопеда тощо.
Профілактика
Оскільки точну причину появи пілоїдної астроцитоми вчені назвати не можуть, специфічної профілактики патології не існує. Всі профілактичні заходи повинні бути спрямовані на підтримку здорового способу життя, запобігання травмам голови та спини, загальне зміцнення організму.
Основою профілактики є:
- Різноманітний раціон здорової натуральної їжі, з переважною часткою овочів, фруктів, трав, горіхів, насіння та ягід у раціоні;
- Повне виключення алкогольних, тонізуючих, газованих, енергетичних напоїв, скорочення споживання кави до мінімуму;
- Стабілізація нервової системи, уникнення стресів, конфліктів, скандалів, боротьба з фобіями та неврозами;
- Достатній відпочинок, якісний сон вночі для відновлення роботи мозку;
- Здорова фізична активність, щоденні прогулянки на свіжому повітрі, уникнення перевантажень – як фізичних, так і розумових;
- Повна відмова від куріння та вживання наркотиків;
- Мінімізація шкідливого професійного впливу (негативний вплив хімічних речовин, пестицидів, надмірного нагрівання тощо).
Прогноз
Пілоїдна астроцитома не має однозначного прогнозу, оскільки залежить від багатьох факторів та обставин. До впливів належать:
- Вік пацієнта (чим раніше починається захворювання, тим несприятливіший прогноз);
- Розташування пухлинного процесу;
- Сприйнятливість до лікування, своєчасність та повнота терапевтичних заходів;
- Ступінь злоякісності.
При I ступені злоякісності результат захворювання може бути умовно сприятливим, пацієнт може прожити близько п'яти-десяти років. При III-IV ступенях злоякісності тривалість життя становить близько 1-2 років. Якщо менш злоякісна пілоідна астроцитома трансформується в більш агресивну пухлину, то на тлі поширення метастазів прогноз значно погіршується.

