Медичний експерт статті
Нові публікації
Інфаркт селезінки
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
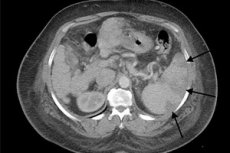
Складне захворювання – інфаркт селезінки – це стан, при якому виявляється вогнищеве відмирання тканин органу. Такий патологічний процес може бути спровокований різними факторами, причому страждає не тільки селезінка, а й організм пацієнта в цілому.
Селезінка виконує роль своєрідного фільтра та безпосередньо впливає на стан імунної системи. При її пошкодженні погіршується робота всіх внутрішніх систем, і пацієнт відчуває проблему майже одразу. Однак інфаркт цього органу небезпечний тим, що при незначному пошкодженні симптоми можуть практично бути відсутніми. Чому виникає це порушення, як його запобігти, розпізнати та лікувати? Про це ви можете дізнатися з нашої статті.
Епідеміологія
Селезінка – це життєво важливий орган, необхідний для нормального імунного захисту та кровотворення. У здорової людини селезінка важить приблизно 150 г і має розмір приблизно 11 см. Цей орган важко пальпувати, а це означає, що його зазвичай можна відчути лише тоді, коли він патологічно збільшений і виходить за межі реберної дуги.
Фізіологічні функції селезінки такі:
- виведення мікроорганізмів та антигенів з кровоносної системи;
- продукція IgG, тафтсину та фактора P;
- використання, обробка патологічних еритроцитів;
- ембріональний гемопоез.
Селезінка виконує роль депо для третини всіх тромбоцитів в організмі та великої кількості нейтрофілів, які виробляються у відповідь на інфекційну патологію або кровотечу.
Інфаркт селезінки є досить поширеною патологією, хоча вогнища захворювання в більшості випадків невеликі. Наприклад, у Сполучених Штатах рівень захворюваності становить від 2 до 5% серед усіх захворювань органу. Ймовірність смертності залежить від багатьох факторів – зокрема, від розміру та кількості вогнищ некрозу тканин. [ 1 ]
Патологія однаково часто зустрічається у чоловіків і жінок, але частіше вражає людей похилого віку старше 60 років.
Рівень смертності від інфаркту селезінки не перевищує 2%.
Виявити захворювання можуть лікарі різного профілю. Найчастіше патологію діагностують гастроентерологи, терапевти, гематологи, хірурги, імунологи та інфекціоністи. Саме до цих спеціалістів пацієнти найчастіше звертаються при появі перших симптомів розладу.
Причини інфаркту селезінки
Загалом, інфаркт селезінки – це процес кровообігового або ангіогенного некрозу тканини, який може бути наслідком тромбозу, емболії або тривалого спастичного стану судин. При порушенні кровотоку по артеріях виникає гостра реакція у вигляді ішемії органу, що призводить до загибелі частини або всієї селезінки.
Причини інфаркту селезінки можуть включати:
- захворювання самого цього органу (перекрут, кістозні утворення або інші патології, що супроводжуються підвищенням тиску в судинах, трофічними порушеннями та ішемічними процесами);
- інфекційні або паразитарні ураження, інфекційно-токсичний шок (порушення кровообігу, септичні стани, судинний спазм);
- травми, ускладнені закритим або відкритим пошкодженням органів черевної порожнини, порушенням цілісності ребер (розвиток судинної емболії);
- судинні патології системного або запального характеру, які можуть звужувати просвіт і блокувати судину, спричиняючи утворення тромбу (розрив тромбу може призвести до розвитку емболії судин селезінки); [ 2 ]
- серцеві захворювання, що негативно впливають на якість кровообігу та сприяють підвищеному тромбовіванню (ендокардит, вади серця, аритмія, інфаркти); [ 3 ]
- порушення картини крові (прискорене згортання крові, тривале застосування оральних контрацептивів, анемія тощо); [ 4 ]
- злоякісні захворювання крові (лейкемія, лімфома, злоякісна гранульома).
Інфаркт селезінки спостерігається на тлі повної або неповної оклюзії артерії органу або її допоміжних гілок внаслідок звуження або закупорки. [ 5 ]
Фактори ризику
Вік вважається одним із прогностично несприятливих факторів розвитку інфаркту селезінки, оскільки захворювання набагато частіше зустрічається у людей похилого віку. Більшість випадків патології діагностується у пацієнтів старше 60 років.
Наступні негативні фактори також підвищують ризик розвитку інфаркту селезінки:
- захворювання або порушення роботи серцево-судинної системи;
- вроджені порушення імунітету, імунодефіцитні стани;
- схильність до тромбозу;
- атеросклероз;
- гематологічні захворювання.
Якщо розглядати фактори ризику, пов'язані зі способом життя людей, то можна особливо відзначити наступне:
- куріння;
- наявність великої кількості м’яса та жирної їжі в раціоні;
- вживання невеликої кількості рідини та звичайної води;
- надмірна вага;
- зловживання алкоголем.
Нейтралізація вищезазначених факторів може допомогти запобігти розвитку інфаркту селезінки.
У деяких випадках лікарі не можуть встановити справжню першопричину захворювання, оскільки патологія може бути спровокована кількома несприятливими факторами одночасно, і виділити якийсь один з них не представляється можливим. [ 6 ]
Найчастіше захворювання пов'язане із захворюваннями серцево-судинної системи, тифом, травматичними ушкодженнями внутрішніх органів та мітральним стенозом.
Патогенез
Селезінка – важливий і поки що маловивчений орган людини. Вона розташована поблизу шлунка, з лівого боку під діафрагмою.
Основне функціональне призначення селезінки полягає в запобіганні потраплянню інфекції в організм, участі в процесах згортання крові та очищенні кровотоку від токсичних компонентів.
Як розвивається таке захворювання, як інфаркт селезінки? Під впливом провокуючих факторів (зокрема, спастичного скорочення судин, закупорки емболом) погіршується транспорт кисню до органу. Тривале кисневе голодування тканин тягне за собою некроз їх частини (якщо уражені гілки артерії) або всієї селезінки (якщо уражений основний артеріальний стовбур), яка набуває блідо-жовтуватий відтінок та ознаки запального процесу.
Інфаркт може розвинутися через порушення цілісності будь-якої з судин селезінки. На тлі порушеного артеріального кровотоку продовжує функціонувати колатеральний кровообіг, і з'являється надлишковий тиск на судинні стінки. В результаті пошкоджуються оболонки, виникають кровотечі. Тканина органу набуває червоного «кривавого» відтінку, виділяються зони некрозу та інфільтратів. Інфаркт селезінки значно погіршує її функціональність, порушуються імунні та ендокринні процеси, страждає еритролейко-лімфопоез.
Симптоми інфаркту селезінки
Клінічна картина інфаркту селезінки може значно варіюватися: пацієнти з невеликими або поодинокими ураженнями можуть взагалі не мати жодних симптомів, тоді як великі або множинні ураження можуть проявлятися гострими, болісними симптомами. [ 7 ]
Одним із найпоширеніших симптомів є біль, локалізований у верхньому лівому сегменті живота. Інші поширені ознаки включають лихоманку, озноб, біль у грудях, що іррадіює в область лівого плеча, нудоту та блювоту.
Тяжкість симптомів безпосередньо пов'язана з масштабом патологічного процесу. У легких випадках інфаркт селезінки взагалі не проявляється або дає про себе знати постійною втомою та загальним нездужанням: оскільки такі симптоми далеко не специфічні, їх часто ігнорують або пояснюють іншими існуючими захворюваннями.
У складніших випадках перші ознаки стають більш показовими:
- гострий біль у ділянці проекції селезінки або в лівій частині живота, іноді іррадіюючий у ліву руку (плече);
- підвищення температури тіла;
- ознаки загальної інтоксикації;
- диспепсія (діарея, нудота тощо);
- підвищений пульс.
При масивному інфаркті селезінки виникає різкий колючий або ріжучий біль з лівого боку під ребрами, що іррадіює в область лопатки, попереку та ліву частину грудної клітки. Рухливість діафрагми зменшується, діарея змінюється запором, посилюються ознаки інтоксикації. Під час пальпаторного дослідження виявляється збільшена та болісна селезінка.
З розвитком ускладнень (численні абсцеси, кровотечі, псевдокістозні утворення) клінічна картина розширюється та погіршується.
Форми
У медицині розрізняють такі види інфаркту селезінки:
- За ступенем пошкодження:
- дрібновогнищевий;
- обширний.
- За кількістю патологічних вогнищ:
- множина (численний);
- одинокий.
- За етіологічним фактором:
- неінфекційний;
- інфекційні (септичні).
Залежно від типу пошкодження паренхіми селезінки, інфаркт поділяється на такі види:
- Ішемічний інфаркт селезінки, або білий інфаркт, розвивається на тлі закупорки головної артерії органу або його гілок, що забезпечують кровотік до паренхіми. У випадку, коли реакцією на патологію, що розвивається, є формування численних «обхідних» шляхів кровотоку, судинне русло втрачає своє наповнення та руйнується. Мікроскопічно це проявляється як блідість та пожовтіння тканин, обмеження периферичної ділянки запальним інфільтратом.
- Геморагічний інфаркт селезінки, або червоний інфаркт, розвивається в результаті закупорки основної артеріальної судини та перенасичення капілярів кров’ю. Мертві тканини насичуються кров’ю, що проявляється їх яскраво-червоним кольором. Ще одним фактором розвитку патології може бути венозний застій, з порушенням відтоку крові. Мікроскопічні ознаки порушення такі: гемоліз еритроцитів, інфільтрати та некротичні ділянки.
Ускладнення і наслідки
Інтенсивність клінічної картини залежить від ступеня пошкодження тканини селезінки. Незначні інфаркти селезінки часто ніяк себе не проявляють і не ускладнюються. При великих патологічних вогнищах та масштабному некрозі тканин стан пацієнта погіршується, розвивається больовий синдром та інтоксикація:
- з'являється відчуття тяжкості під ребрами зліва;
- виникає біль (тупий, різкий – залежно від ураження);
- порушується процес травлення (диспепсія, метеоризм, блювота тощо);
- дихання стає утрудненим;
- пульс частішає;
- підвищення температури тіла (до високих показників).
Може спостерігатися збільшення органу – спленомегалія, що можна виявити вже під час первинного медичного огляду.
Якщо ділянка некрозу інфікується, розвивається запальний процес, утворюється окрема порожнина, всередині якої накопичуються гнійні маси. Таке ускладнення називається абсцесом. Клінічна картина абсцесу проявляється сильним інтоксикаційним синдромом, а його прогноз дуже несприятливий: за відсутності своєчасного лікування ймовірність смерті пацієнта близька до 100%. [ 8 ]
Коли абсцес спонтанно відкривається в черевну порожнину, розвивається перитоніт та сепсис.
Геморагічний інфаркт може ускладнитися кровотечею, а також утворенням великих псевдокіст.
Діагностика інфаркту селезінки
Діагностичні заходи починаються з ретельного медичного огляду: проводиться пальпація, збір анамнезу. У всіх випадках потрібна додаткова діагностика у вигляді ультразвукового дослідження, рентгенографії, магнітно-резонансної томографії. Лабораторна діагностика також є обов'язковою.
Після попереднього огляду лікар призначає лабораторні дослідження:
- загальний та біохімічний аналізи крові;
- загальний аналіз сечі;
- ПЛР для виявлення деяких типів вірусів (гепатиту В і С, цитомегаловірусу тощо).
Іноді, крім ПЛР, призначають імунограму – комплексний аналіз для оцінки стану імунної системи. Однак тести інформативні не у всіх випадках. При масивному ураженні тканин та інфекційно-запальних реакціях виявляється пригнічення процесів кровотворення, підвищується ШОЕ, спостерігаються ознаки анемії.
Основним діагностичним методом є пальпація. У нормі селезінка не повинна пальпуватися, а сама процедура безболісна. При інфаркті пальпація супроводжується неприємними відчуттями, може відзначатися спленомегалія - збільшення органу. Як правило, процедура проводиться у двох положеннях: пацієнт лежить на спині, а потім лягає на лівий бік, зігнувши та підтягнувши праву ногу до живота. У цьому випадку праву руку кладуть за голову, а зігнуту ліву руку кладуть на грудну клітку. Одночасно з пальпацією проводиться також перкусія, що дозволяє визначити розміри органу.
Для уточнення деталей потрібна інструментальна діагностика:
- магнітно-резонансна томографія;
- комп'ютерна томографія або мультиспіральна КТ;
- ультразвукове дослідження;
- біопсія з подальшим гістологічним дослідженням біоптату.
МРТ є одним з найбільш інформативних методів діагностики. Процедура не потребує спеціальної підготовки. Однак під час вагітності, а також за наявності кардіостимуляторів, металевих імплантів, протезів, МРТ протипоказана.
Серед рентгенологічних досліджень найбільш інформативною є КТ, або комп'ютерна томографія. До процедури слід трохи підготуватися: не вживати їжу за 4 години до діагностики, а за два дні виключити зі свого раціону продукти, що підвищують газоутворення (капуста, горошок тощо). У проведенні КТ можуть відмовити вагітним жінкам, пацієнтам з важкими серцево-судинними захворюваннями або ожирінням. [ 9 ]
Ультразвукове дослідження проводиться з попередньою підготовкою (як і перед КТ), проте допускається і екстрена діагностика. Головною перевагою УЗД є достовірний і швидкий результат, який не потребує додаткової розшифровки.
Інфаркт селезінки на УЗД
Селезінка є одним з багатьох органів, які добре визначаються під час ультразвукового дослідження. Паренхіма селезінки має більшу ехогенність, ніж сусідня нирка, але приблизно подібна за ехогенністю до тканини печінки.
У здорової людини довжина органу може становити 8-13 см, з товщиною до 4,5 см (іноді до п'яти). Досить поширеним явищем є додаткові селезінкові частки, які, однак, найчастіше не мають значного клінічного значення.
У разі інфаркту селезінки ультразвукова картина на початкових стадіях може не змінюватися. Однак, у міру прогресування патологічного процесу, формується гіпоехогенна зона, яка є вогнищем інфаркту. З часом ця зона може стати гіперехогенною. Вона зменшується, набуваючи вигляду невеликої гіперехогенної ділянки. У разі крововиливу в зоні інфаркту картина змінюється: вогнище знову набуває гіпоехогенного вигляду або являє собою поєднання гіпер- та гіпоехогенних ділянок. При повторних інфарктах може спостерігатися зменшення розмірів селезінки, при цьому залишаються численні гіперехогенні зони від попередніх травм.
Диференціальна діагностика
Біль у ділянці селезінки вважається важливою початковою ознакою одразу кількох гематологічних та інших патологій, тому вимагає ретельної діагностики, включаючи диференціальну діагностику.
Під час пальпації та огляду необхідно звертати увагу на багато моментів. Так, дихальні зміщення органу дозволяють ідентифікувати патологію селезінки від пухлинних процесів у нирках або підшлунковій залозі. У разі незначної спленомегалії пацієнтів обстежують у положенні лежачи на правому боці.
Якщо етіологія захворювання неясна або якщо пацієнт має надмірну вагу, вони покладаються насамперед на результати ультразвукового дослідження, яке продемонструє структурну картину ураженого органу. Комп'ютерна томографія та сцинтиграфія селезінки також вважаються надійними методами дослідження. [ 10 ]
Важливо зосередитися на розмірах селезінки. Інфекційні та запальні набряки часто супроводжуються м’якою консистенцією органу, а підвищена щільність і ущільненість можуть свідчити про тривало існуючі патології.
Загалом, диференціальна діагностика проводиться з такими захворюваннями:
- порушення кровообігу (синдром портальної гіпертензії);
- інфекційні та запальні процеси;
- аутоімунні патології, гранулематоз;
- гемолітична анемія;
- пухлинні процеси в селезінці, кістозні утворення, метастази;
- лімфатична неоплазія;
- мієлоїдна неоплазія;
- амілоїдоз.
Серед бактеріальних інфекцій потрібна диференціація з тифом, міліарним туберкульозом, бруцельозом, лептоспірозом та хворобою Лайма.
Серед вірусних інфекцій необхідно виключити гепатит А, В і С, інфекційний мононуклеоз, цитомегаловірус та СНІД.
Особливої уваги потребує діагностика паразитарних інфекцій, таких як малярія, лейшманіоз, хвороба Шагаса тощо.
Лікування інфаркту селезінки
Латентний безсимптомний перебіг інфаркту селезінки (такий переважна більшість випадків) не потребує хірургічного втручання. Пацієнта спостерігають і, за необхідності, призначають медикаментозне лікування:
- знеболювальні засоби;
- антикоагулянти;
- нестероїдні протизапальні препарати;
- симптоматичні препарати. [ 11 ]
Деяким пацієнтам з ізольованими абсцесами проводять перкутанне дренування з подальшою антибіотикотерапією.
У разі обширного інфаркту селезінки та розвитку ускладнень у вигляді численних абсцесів, кровотечі та виражених псевдокіст проводиться хірургічне лікування – повна або часткова резекція органу.
Операцію можна виконати звичайним доступом (плановим або екстреним, залежно від ситуації) або лапароскопічним методом. У другому випадку для відділення паренхіми використовується ультразвукова або радіочастотна абляція.
Якщо можливо, хірург видаляє лише пошкоджену частину селезінки, зберігаючи її функцію. Це знижує ризик післяопераційних ускладнень та пришвидшує період відновлення.
Після операції пацієнту призначається відновлювальний та реабілітаційний курс медикаментозної терапії. Основними препаратами в цей період є знеболювальні (Спазмалгон, Анальгін), препарати, що запобігають підвищеному тромбоутворенню (Варфарин), нестероїдні протизапальні засоби (Ібупрофен), антибіотики (Цефтазидим, Еритроміцин) та імуностимулятори.
Хірургічне лікування
Хірургічне втручання при інфаркті селезінки може бути представлено спленектомією (лапароскопічною спленектомією, або повним видаленням органу) або резекцією - органозберігаючою операцією, яка передбачає збереження ділянки функціонально здатної тканини.
Лапароскопічна спленектомія – це сучасний вид хірургічного лікування, який має багато переваг:
- немає потреби у великих розрізах, тому після операції не залишається видимих шрамів;
- мінімальне пошкодження тканин;
- постійне відеоспостереження під час операції;
- швидкий період відновлення з мінімальними ускладненнями та низьким больовим синдромом.
Видалення селезінки вважається складним хірургічним втручанням, яке вимагає не тільки висококваліфікованого персоналу, але й технічно оснащених лікарняних та операційних умов. Під час лапароскопії можливо не тільки видалити уражений орган, але й одночасно провести біопсію (за необхідності).
Вибір методу лікування залишається за лікарем після ретельного вивчення результатів діагностики. [ 12 ]
Після спленектомії функції селезінки беруть на себе кістковий мозок і печінка. Пацієнту призначають спеціальну дієту, лікувальні фізкультури та використання бандажа.
Післяопераційне відновлення передбачає прийом наступних препаратів:
- знеболювальні та спазмолітичні засоби (Спазмалгон, Кеторол);
- антибіотики (макролідного ряду, цефалоспорини, фторхінолони);
- нестероїдні протизапальні препарати (Ібупрофен);
- фібринолітики (Фібринолізин);
- антикоагулянти (гепарин);
- засоби для підтримки імунної системи (інтерферони, Імунорікс).
Після спленектомії у пацієнтів спостерігається різке ослаблення імунної системи, тому їм рекомендується обмежити соціальну активність, уникати місць скупчення людей та не користуватися громадським транспортом, щоб запобігти можливому зараженню.
Профілактика
Профілактичні заходи для підтримки селезінки у здоровому стані загалом прості: правильне харчування та здоровий спосіб життя. Цей орган краще функціонуватиме за умови регулярної фізичної активності, а також систематичних дихальних вправ:
- Практикуйте черевне дихання з глибоким вдихом. Покладіть руки в область сонячного сплетення, підігніть великі пальці та мізинці всередину, а кінчики решти пальців направте до центральної частини сплетення. Натисніть на нього пальцями та промовляйте «ууу» під час видиху.
- Стійте вільно, ноги на ширині плечей. Вдихніть і видихніть м’яко, спокійно. Під час вдиху руки схрещені та підняті до грудей. Під час видиху одна рука піднята долонею вгору, а інша опущена долонею вниз (ніби розширюючи простір). Потім руки знову схрещені на рівні грудей і вправу повторюють, змінюючи порядок. Під час вправи, на видиху, вимовляйте «хууу».
- На вдиху підніміть руки вперед, схрестивши зап'ястя на рівні голови. На видиху опустіть руки.
Окрім фізичних вправ, важливо не займатися самолікуванням при будь-яких больових симптомах та своєчасно звертатися за медичною допомогою.
Своєчасне звернення до лікаря дозволить вирішити проблему на ранній стадії з мінімальними втратами та збоями.
Які продукти можуть зашкодити селезінці? Це тваринні жири, сіль, гострі спеції, алкоголь, синтетичні консерванти та смакові добавки. Перевагу слід віддавати овочевим стравам, нежирним молочним продуктам, рідким кашам. Особливо корисними будуть страви з буряка, капусти, яблук, авокадо, гранатів, горіхів, меду та кислих ягід. Загалом, правильно організований раціон допоможе захистити власне здоров'я від багатьох проблем, які, здавалося б, не залежать від наших харчових уподобань. Шкідливо переїдати та споживати багато рафінованого цукру. До речі, ожиріння є одним із факторів ризику розвитку багатьох патологій, зокрема інфаркту селезінки. [ 13 ]
Не менш шкідливі зневоднення та недостатнє споживання рідини протягом дня. Корисно пити як звичайну чисту воду, так і фруктово-ягідні компоти, морси, натуральні соки та трав'яні чаї.
Селезінку слід оберігати від травм, а будь-які інфекційні процеси в організмі слід своєчасно лікувати.
Прогноз
Результат захворювання може варіюватися, залежно від ступеня пошкодження, своєчасності діагностичних та лікувальних заходів. Якщо стався невеликий інфаркт селезінки, то при ранньому зверненні за медичною допомогою та грамотному лікуванні можна впевнено говорити про сприятливий прогноз. У зоні некрозу тканин утворюється рубець. Ішемізована ділянка часто розм’якшується з подальшим утворенням несправжньої кісти.
Якщо інфаркт селезінки має значні розміри, ускладнення у вигляді кістозного або абсцедуючого процесу, то існують ризики поширення інфекції та розвитку сепсису. При такому розвитку подій необхідно надати невідкладну медичну допомогу. Якщо цього не станеться, пацієнт помре.
Наростаюча дисфункція органу часто стає показанням до хірургічного лікування інфаркту селезінки. Однак навіть після спленектомії ризик розвитку бактеріальних інфекційних патологій, включаючи сепсис, значно зростає, оскільки у пацієнтів без селезінки сильно порушений імунний захист. Крім того, відбуваються стійкі довічні зміни в картині крові – зокрема, збільшується кількість лейкоцитів, ретикулоцитів і тромбоцитів.

