Медичний експерт статті
Нові публікації
Остеопороз і біль у спині
Останній перегляд: 08.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
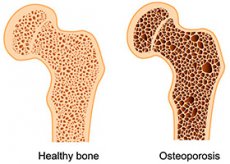
Остеопороз – це системне метаболічне захворювання скелета, що характеризується зниженням кісткової маси та мікроархітектурними змінами кісткової тканини, що, у свою чергу, призводить до крихкості кісток та схильності до переломів (ВООЗ, 1994).
Патогенетична класифікація остеопорозу
- Первинний остеопороз
- постменопаузальний остеопороз (тип 1)
- старечий остеопороз (тип 2)
- ювенільний остеопороз
- ідіопатичний остеопороз
- Вторинний остеопороз
- захворювання ендокринної системи
- ревматичні захворювання
- захворювання травної системи
- захворювання нирок
- захворювання крові
- генетичні розлади
- інші стани (оофоректомія, ХОЗЛ, алкоголізм, анорексія, розлади харчової поведінки)
- ліки (кортикостероїди, протисудомні препарати, імунодепресанти, антациди, що містять алюміній, гормони щитовидної залози)
Фактори ризику остеопорозу: генетичні
- Раса (біла, азіатська)
- Старість
- Спадковість
- Низька маса тіла (<56 кг) гормонального характеру
- Жіноча стать
- Пізній початок менструації
- Аменорея
- Безпліддя
- Спосіб життя на ранній менопаузі
- Куріння
- Алкоголь
- Кофеїн
- Фізична активність:
- низький
- надмірний
- Дефіцит кальцію та вітаміну D у їжі
- Препарати
- Глюкокортикоїди
- Гепарин
- Протисудомні засоби
- Гормони щитовидної залози
- Інші захворювання
- Ендокринна
- Ревматичний
- Пухлини
- Гематологічний
- Печінка
- Нирки
- Радіотерапія
- Оофоректомія
Фактори ризику переломів:
- внутрішні фактори (різні захворювання або вікове зниження нейромоторної регуляції, зниження стійкості, м’язова слабкість, втрата слуху, стареча деменція, вживання барбітуратів, транквілізаторів, антидепресантів);
- фактори навколишнього середовища (лід, нещільно закріплені килимки, слизька підлога, погане освітлення в громадських місцях, відсутність поручнів на сходах).
Інструментальна діагностика остеопорозу:
- Рентген хребта:
- - пізня діагностика (діагностовано втрату понад 30% кісткової маси)
- - виявлення переломів (рентгеноморфометрія)
Кількісна комп'ютерна томографія
- Ультразвукова денситометрія (метод скринінгу)
- Двоенергетична рентгенівська абсорбціометрія, стандартний метод: рання діагностика (втрата кісткової маси 1-2%)
Основним симптомом остеопорозу є зниження мінеральної щільності кісткової тканини (МЩК), яке розвивається у всіх ділянках опорно-рухового апарату, але більшою мірою та на ранніх стадіях розвитку патологічні зміни зачіпають хребетний стовп, що дозволяє розглядати його як діагностичний «об’єкт», за допомогою якого можна виявити найдавніші прояви остеопорозу.
Однією з характерних клінічних ознак остеопорозу є переломи хребців. Клінічні ознаки переломів хребців (біль у спині та зниження росту) спостерігаються лише у 1/3 пацієнтів, тоді як у решти спостерігається остеопоротична деформація хребців без клінічних проявів. Реформацію найточніше можна виявити, оцінюючи бічні рентгенограми на рівні Th1V-ThXII, LII-LIV.
Рентгеноморфометричне дослідження полягає у зміні висоти тіл хребців від ThIV до LIV на бічній рентгенограмі в трьох їх зрізах: передньому (значення A), середньому (значення M) та задньому (значення P). Враховуючи той факт, що розміри тіл хребців можуть змінюватися залежно від статі, віку, розмірів тіла, зросту пацієнта, для більшої достовірності доцільно аналізувати не абсолютні значення отриманих розмірів, а їх співвідношення - індекси тіл хребців. За трьома абсолютними розмірами розрізняють такі індекси:
- Індекс A/P - передній/задній індекс (співвідношення висоти переднього краю тіла хребця до висоти заднього)
- Індекс M/R - середній/задній індекс (співвідношення висоти середньої частини хребця до висоти заднього краю хребця)
- індекс P/P1 - задній/задній індекс (співвідношення висоти заднього краю хребця до висоти заднього краю двох верхніх і двох нижніх хребців).
Ступінь деформації визначається методом Фельзенберга – співвідношенням висоти окремих частин тіл хребців у відсотках. У нормі показник становить 100%, тобто всі розміри тіла хребця мають рівні значення. Мінімальна остеопоротична деформація характеризується показником 99-85% (за умови відсутності запальних та незапальних захворювань хребта).
Симптоми остеопорозу складаються з трьох основних груп ознак:
- Небольові прояви, пов'язані зі структурними змінами хребців та кісток скелета (зміни постави, зниження зросту тощо)
- Неспецифічний, але майже завжди виникає больовий синдром, від незначного до інтенсивного, різної локалізації та тяжкості.
- Зміни в психоемоційній сфері
Клінічно значущими небальзовими ознаками остеопорозу є грудний кіфоз, що часто викликає вкорочення, здавлення тулуба пацієнта, низьке положення ребер, майже на клубових гребенях. Поперековий лордоз збільшується або сплющується. Зміни фізіологічних вигинів та постави призводять до вкорочення м'язів хребта, виникнення болю від розтягнення м'язів (переважна локалізація такого болю - паравертебральна, посилення болю при тривалому вертикальному положенні, зниження інтенсивності при ходьбі). Важливим діагностичним критерієм є зниження зросту пацієнта більш ніж на 2,5 см на рік або на 4 см протягом життя. Відстані голова-симфіз та симфіз-стопа в нормі однакові, зменшення першої відстані до другої більш ніж на 5 см свідчить про остеопороз. При точному вимірюванні зросту його зменшення на 6 мм може свідчити про компресійний перелом тіла хребця.
Біль у спині є найпоширенішою скаргою, з якою звертаються до лікаря пацієнти з остеопорозом. Розрізняють гострий та хронічний біль. Гострий больовий синдром зазвичай пов'язаний з розвитком компресійного перелому хребця внаслідок мінімальної травми (виникає спонтанно або при падінні з висоти не вище (власного зросту людини), викликаний кашлем, чханням або різким рухом). Біль може іррадіювати по корінцевому типу в груди, живіт, стегно та різко обмежувати рухову активність. Інтенсивний біль зменшується через 1-2 тижні, поки не припиняється протягом 3-6 місяців на тлі посилення поперекового лордозу або грудного кіфозу, або стає хронічним.
Хронічний біль може бути епізодичним, пов'язаним з підняттям важких предметів, нескоординованими рухами, або постійним, ниючим, що супроводжується відчуттям втоми, тяжкості в спині, в міжлопатковій ділянці. У цьому випадку біль посилюється при тривалій ходьбі, після вимушеного перебування в одному положенні. Інтенсивність зменшується після відпочинку в положенні лежачи. НПЗЗ у більшості випадків не полегшують біль, або незначно зменшують його інтенсивність. Ступінь болю варіюється від незначного до сильного у одного й того ж пацієнта.
Окрім компресійного перелому, біль може бути спричинений частковим переломом з періостальною кровотечею, вкороченням паравертебральних м'язів, здавленням м'язів та зв'язок. Порушення розташування ребер, грудний кіфоз можуть призвести до тиску на клубові гребені, міжхребцеві суглоби з появою болю в спині, ребрах, кістках тазу, псевдорадикулярного болю в грудях. Рідше при остеопорозі спостерігаються біль у суглобах, порушення ходи та кульгавість.
Часто біль виникає при стисканні грудної клітки, рідше спостерігається розлитий біль у кістках. Проводиться тест непрямого навантаження на хребет: лікар натискає зверху на витягнуті руки пацієнта. При остеопорозі пацієнт відчуває сильний біль у хребті. Іноді пацієнти скаржаться на біль у грудно-поперековому відділі хребта при різкому опусканні з положення «на носках».
Часто спостерігаються скарги на зниження працездатності, підвищену стомлюваність, дратівливість, збудження, а іноді й скарги депресивного характеру.
Характерною особливістю перебігу остеопорозу є відсутність характерної клінічної картини аж до розвитку значних змін щільності та архітектури кісткової тканини, що провокують розвиток остеопоротичних переломів.
Лікування остеопорозу
Лікування остеопорозу залежить від значення t-критерію, визначеного за допомогою двоенергетичної денситометрії, що відображає кількість стандартних відхилень (SD) вище та нижче середнього значення пікової кісткової маси молодих жінок віком 30-35 років та наявність остеопоротичних переломів.
Лікування остеопорозу поділяється на три аспекти:
- етіотропний
- симптоматичний
- патогенетичний.
Етіотропне лікування остеопорозу передбачає лікування основного захворювання при вторинному остеопорозі та корекцію або припинення прийому ятрогенних препаратів від остеопорозу. Методи симптоматичної терапії є обов'язковими в лікуванні та профілактиці остеопорозу. Вони включають різні школи, освітні програми, максимальний вплив на модифіковані фактори ризику, відмову від шкідливих звичок, фізичні вправи за спеціальною програмою, розробленою для пацієнтів з остеопорозом. За необхідності розглядається можливість носіння протекторів для стегон людьми з високим ризиком розвитку переломів стегна (худі люди, люди, які вже мали переломи стегна в анамнезі, які мають високу схильність до падінь), навіть якщо у цієї групи людей немає достовірно підтвердженого діагнозу остеопорозу. До цієї групи також відносять використання знеболювальних препаратів у періоди загострення болю, масаж, хірургічні методи лікування тереломів. Ряд авторів відносять кальцієву терапію до симптоматичної терапії, не заперечуючи її безперечної профілактичної цінності, особливо в підлітковому віці, в період пікового формування кісткової маси.
Метою патогенетичного лікування є відновлення нормального процесу ремоделювання кісткової тканини, включаючи пригнічення підвищеної резорбції кісткової тканини та стимуляцію зниженого кісткоутворення. Терапія остеопорозу проводиться як у вигляді моно-, так і комбінованої терапії, залежно від етіології, тяжкості остеопорозу, соматичного статусу.
Патогенетична терапія передбачає прийом таких препаратів:
- уповільнення резорбції кісток: бісфосфонати (алендронат, алендронат і вітамін D, золедронова кислота), кальцитонін, селективні модулятори естрогенних рецепторів, естрогени, естроген-прогестагенні препарати, стронцію ранелат.
- головним чином ті, що покращують формування кісткової тканини: ПТГ, фториди, анаболічні стероїди, андрогени, гормон росту, стронцію ранелат.
- що мають багатогранний вплив на кісткову тканину: вітамін D та його активні метаболіти, остеогенон, осеїн-гідроксиапатитний комплекс
- Солі кальцію: використовуються як частина комбінованої терапії або для первинної профілактики остеопорозу.


 [
[