Медичний експерт статті
Нові публікації
Злоякісні пухлини повік
Last reviewed: 05.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
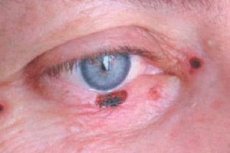
У 60-70-х роках 20 століття в офтальмології визначився самостійний клінічний напрямок – офтальмологія, який має вирішувати питання діагностики та лікування пухлин органу зору. Пухлини цієї локалізації характеризуються високим поліморфізмом, унікальним клінічним та біологічним перебігом. Їх діагностика є складною, для її проведення потрібен комплекс інструментальних методів дослідження, якими офтальмологи добре володіють. Поряд з цим необхідні знання застосування діагностичних заходів, що використовуються в загальній онкології. Значні труднощі виникають при лікуванні пухлин ока, його придатків та орбіти, оскільки велика кількість анатомічних структур, важливих для зору, зосереджена в невеликих обсягах ока та орбіти, що ускладнює проведення терапевтичних заходів зі збереженням зорових функцій.
Епідеміологія
Щорічна захворюваність на пухлини органу зору за зверненнями пацієнтів становить 100-120 на 1 мільйон населення. Захворюваність серед дітей сягає 10-12% від показників, встановлених для дорослого населення. З урахуванням локалізації розрізняють пухлини придаткової оболонки ока (повіки, кон'юнктива), внутрішньоочної (судинна оболонка та сітківка) та орбіти. Вони відрізняються гістогенезом, клінічним перебігом, професійним та життєвим прогнозом.
Серед первинних пухлин найпоширенішими є пухлини придаткових тканин ока, другими за поширеністю є внутрішньоочні пухлини, а третіми за поширеністю – пухлини орбіти.
Пухлини шкіри повік становлять понад 80% усіх новоутворень органу зору. Вік пацієнтів коливається від 1 року до 80 років і старше. Переважають пухлини епітеліального генезу (до 67%).
Причини злоякісних пухлин повік
Злоякісні пухлини повік представлені переважно раком шкіри та аденокарциномою мейбомієвих залоз. У їх розвитку відіграє роль надмірне ультрафіолетове випромінювання, особливо у людей з чутливою шкірою, наявність незагойних виразкових уражень або вплив вірусу папіломи людини.
Симптоми злоякісних пухлин повік
Базальноклітинна карцинома повік
Базальноклітинний рак повік становить 72-90% злоякісних епітеліальних пухлин. До 95% випадків його розвитку припадає на вік 40-80 років. Улюбленою локалізацією пухлини є нижня повіка та внутрішня спайка повік. Розрізняють вузликову, корозивно-виразкову та склеродермоподібну форми раку.
Клінічні ознаки залежать від форми пухлини. При вузлуватій формі межі пухлини досить чіткі; вона зростає роками, у міру збільшення розмірів у центрі вузла з'являється кратероподібне заглиблення, іноді покрите сухою або кров'янистою кіркою, після видалення якої оголюється волога безболісна поверхня; краї виразки мозолі.

При корозійно-виразковій формі спочатку з'являється невелика, майже непомітна, безболісна виразка з піднятими, гребеноподібними краями. Поступово площа виразки збільшується, вона покривається сухою або кров'янистою кіркою та легко кровоточить. Після видалення кірки оголюється грубий дефект, по краях якого видно горбисті нарости. Виразка найчастіше локалізується біля крайового краю повіки, покриваючи всю її товщу.
Склеродермоподібна форма на початковій стадії представлена еритемою з мокнучою поверхнею, покритою жовтуватими лусочками. У міру зростання пухлини центральна частина мокнучої поверхні заміщується досить щільним білястим рубцем, а прогресуючий край поширюється на здорові тканини.
 [ 17 ]
[ 17 ]
Плоскоклітинний рак повік
Плоскоклітинний рак повік становить 15-18% усіх злоякісних пухлин повік. Він вражає переважно людей похилого віку зі шкірою, чутливою до сонячного впливу.
До факторів, що сприяють розвитку захворювання, належать пігментна ксеродерма, окулокутанний альбінізм, хронічні захворювання шкіри повік, тривало не загоювані виразки та надмірне ультрафіолетове випромінювання.
На початковій стадії пухлина представлена незначною еритемою шкіри, найчастіше нижньої повіки. Поступово в зоні еритеми з'являється ущільнення з гіперкератозом на поверхні. Навколо пухлини з'являється перифокальний дерматит, розвивається кон'юнктивіт. Пухлина росте протягом 1-2 років. Поступово в центрі вузла утворюється заглиблення з виразковою поверхнею, площа якого поступово збільшується. Краї виразки щільні, горбисті. При локалізації біля краю повік пухлина швидко поширюється в орбіту.

Лікування раку повік планується після отримання результатів гістологічного дослідження матеріалу, отриманого під час біопсії пухлини. Хірургічне лікування можливе, якщо діаметр пухлини не більше 10 мм. Використання мікрохірургічного обладнання, лазера або радіохірургічного скальпеля підвищує ефективність лікування. Може бути проведена контактна променева терапія (брахітерапія) або кріодеструкція. Якщо пухлина локалізується поблизу міжкраєвого простору, можна провести лише зовнішнє опромінення або фотодинамічну терапію. Якщо пухлина проростає в кон'юнктиву або орбіту, показана субперіостальна екзентерація останньої.
При своєчасному лікуванні 95% пацієнтів живуть більше 5 років.
Аденокарцинома мейбомієвої залози (залози хряща повіки)
Аденокарцинома мейбомієвої залози (залози хряща повіки) становить менше 1% усіх злоякісних пухлин повік. Пухлина зазвичай діагностується на п'ятому десятилітті життя, частіше у жінок. Пухлина розташована під шкірою, зазвичай верхньої повіки, у вигляді жовтуватого вузла, що нагадує халязіон, який рецидивує після видалення або починає агресивно рости після медикаментозного лікування та фізіотерапії.
Після видалення халязіона обов'язкове гістологічне дослідження капсули.
Аденокарцинома може проявлятися як блефарокон'юнктивіт та мейбоміт, швидко росте, поширюється на хрящ, кон'юнктиву ока та її склепіння, слізні протоки та носову порожнину. Враховуючи агресивний характер росту пухлини, хірургічне лікування не показано. При невеликих пухлинах, обмежених тканиною повік, можна використовувати зовнішнє опромінення.
У разі метастазів у регіональних лімфатичних вузлах (привушних, підщелепних) їх слід опромінити. Наявність ознак поширення пухлини на кон'юнктиву та її склепіння вимагає проведення орбітальної екзентерації. Пухлина характеризується вираженою злоякісністю. Протягом 2-10 років після променевої терапії або хірургічного лікування рецидиви виникають у 90% пацієнтів. Від віддалених метастазів 50-67% пацієнтів помирають протягом 5 років.
Меланома повік
Меланома повік становить не більше 1% усіх злоякісних пухлин повік. Пік захворюваності припадає на вік від 40 до 70 років. Частіше уражаються жінки. Визначено такі фактори ризику розвитку меланоми: невуси, особливо прикордонні невуси, меланоз та індивідуальна гіперчутливість до інтенсивного сонячного випромінювання. Вважається, що сонячні опіки є більш небезпечними при розвитку меланоми шкіри, ніж при базальноклітинній карциномі. До факторів ризику також належать несприятливий сімейний анамнез, вік понад 20 років та білий колір шкіри. Пухлина розвивається з трансформованих внутрішньошкірних меланоцитів.

Клінічна картина меланоми повік полісимптомна. Меланома повік може бути представлена плоским ураженням з нерівними та нечіткими краями світло-коричневого кольору, на поверхні – вкладена більш інтенсивна пігментація.
Вузлова форма меланоми (частіше спостерігається при локалізації на шкірі повік) характеризується помітним виступанням над поверхнею шкіри, шкірний малюнок у цій ділянці відсутній, пігментація виражена більшою мірою. Пухлина швидко збільшується в розмірах, її поверхня легко виразковується, спостерігаються спонтанні кровотечі. Навіть при найлегшому дотику марлевої серветки або ватного тампона до поверхні такої пухлини на них залишається темний пігмент. Шкіра навколо пухлини гіперемована в результаті розширення перифокальних судин, видно ореол розпиленого пігменту. Меланома рано поширюється на слизову оболонку повік, слізне м'язо, кон'юнктиву та її склепіння, на тканини орбіти. Пухлина метастазує в регіонарні лімфатичні вузли, шкіру, печінку та легені.
Лікування меланоми повік слід планувати лише після повного обстеження пацієнта на виявлення метастазів. У разі меланом з максимальним діаметром менше 10 мм та відсутності метастазів її можна хірургічно видалити за допомогою лазерного скальпеля, радіоскальпеля або електричного ножа з обов'язковою кріофіксацією пухлини. Ураження видаляють наскрізь, відступаючи щонайменше на 3 мм від видимих (під операційним мікроскопом) меж. Кріодеструкція протипоказана при меланомах. Вузлові пухлини діаметром більше 15 мм з обідком розширених судин не підлягають локальному видаленню, оскільки метастази зазвичай вже спостерігаються в цій фазі. Променева терапія з використанням вузького медичного протонного пучка є альтернативою орбітальній екзентерації. Регіонарні лімфатичні вузли також слід опромінювати.
Прогноз для життя дуже важкий і залежить від глибини поширення пухлини. При вузловій формі прогноз гірший, оскільки вертикальне вторгнення пухлинних клітин у тканини відбувається рано. Прогноз погіршується, коли меланома поширюється на реберний край повіки, міжкрайовий простір та кон'юнктиву.
Що потрібно обстежити?
Як обстежувати?
До кого звернутись?

