Медичний експерт статті
Нові публікації
Деформуючий остеоартроз колінного суглоба
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
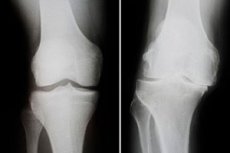
Наростаючий дистрофічний процес, що супроводжується змінами в кістках коліна, пошкодженням хряща та кістково-сухожильною дегенерацією, є деформуючим остеоартрозом колінного суглоба. Патологія характеризується болем, порушеннями функції коліна та його явним викривленням. Лікування захворювання складне та ускладнене, іноді хірургічне, що передбачає ендопротезування суглоба. Серед найчастіших ускладнень – анкілоз та прогресуюча нестабільність колінного суглоба. [ 1 ], [ 2 ]
Епідеміологія
Деформуючий остеоартроз колінного суглоба діагностується у кожної десятої людини віком 55 років і старше. Водночас кожен четвертий з тих, хто захворів, згодом стає інвалідом.
Близько 80% пацієнтів вказують на зниження якості життя більшою чи меншою мірою.
Тривалість нормального функціонування сучасних видів ендопротезів через десятиліття після хірургічного втручання становить до 99%, через п'ятнадцять років - до 95%, через двадцять років - до 90%.
За деякими даними, деформуючий остеоартроз колінного суглоба частіше вражає жінок, хоча ця інформація офіційно не підтверджена. [ 3 ]
Причини остеоартрозу колінного суглоба
Первинна форма деформуючого остеоартриту пов'язана зі зносом хрящової тканини в рамках природних вікових змін. Додатковими провокуючими факторами можуть бути:
- Надмірна маса тіла;
- Травми, переломи.
Вторинна форма захворювання виникає через:
- Надмірні спортивні навантаження на область коліна;
- Загальна надмірна фізична активність;
- Травматичні ушкодження хрящового та зв'язкового апарату, переломи кісток;
- Хронічні інфекційно-запальні процеси, що негативно впливають на гемостаз;
- Порушення обміну речовин;
- Ендокринні порушення;
- Гіподинамія, трофічні порушення;
- Ожиріння;
- Спадкова схильність (вроджена слабкість суглобових структур);
- Варикоз, інші судинні патології нижніх кінцівок;
- Пошкодження меніска;
- Аутоімунні захворювання;
- Патології, що негативно впливають на іннервацію нижніх кінцівок (травми голови або спинного мозку);
- Спадкові захворювання сполучної тканини.
Вторинний деформуючий остеоартрит часто діагностується у професійних спортсменів, зокрема, бігунів, лижників, ковзанярів та велосипедистів. [ 4 ]
Фактори ризику
- У багатьох пацієнтів деформуючий остеоартроз колінного суглоба розвивається після травми (особливо повторної травми). Провокуючими травматичними ушкодженнями є пошкодження меніска, крововиливи, тріщини та переломи, вивихи коліна.
- Подібним і досить поширеним провокуючим фактором є повторні мікротравми коліна, наприклад, під час спортивних тренувань, постійної роботи «стоячи» тощо.
- Надмірна вага призводить до збільшення осьового навантаження та поступового руйнування колінного суглоба.
- Такі запальні патології, як подагричний та ревматоїдний артрит, псоріаз, спондилоартрит, часто викликають розвиток дегенеративно-дистрофічних внутрішньосуглобових захворювань.
- Ще одним нерідким «винуватцем» розвитку деформуючого остеоартриту є ендокринні порушення, різкі або виражені коливання гормонального балансу, порушення обміну речовин. Такі збої негативно впливають на перебіг відновлювальних процесів у колінному суглобі та посилюють патологічні зміни.
Патогенез
Деформуючий остеоартроз колінного суглоба – поширена патологія, що супроводжується порушенням регенеративних процесів у структурах суглоба. У свою чергу, це тягне за собою ранній початок старіння хрящової тканини, її ослаблення та витончення. Виявляються ознаки остеосклерозу субхондральної кістки, формуються кісти та остеофітні розростання.
Первинний деформуючий остеоартрит коліна спочатку вражає нормальну хрящову тканину, яка має вроджену схильність до зниженої функціональної адаптації.
Вторинний деформуючий остеоартрит виникає внаслідок вже наявних аномалій хряща. Первинною причиною цього розвитку можуть бути травми, запальні зміни в кісткових та суглобових тканинах, асептико-некротичні процеси кісток, порушення обміну речовин та гормональний дисбаланс.
Розвиток деформуючого остеоартриту починається на тлі змін у хрящі коліна, який забезпечує ковзання кісткових і суглобових поверхонь. Порушення трофіки та втрата еластичності тягнуть за собою дистрофічні зміни хрящової тканини, її витончення та резорбцію. В результаті відбувається поступове оголення кісткової та суглобової тканин, порушується ковзання, звужуються суглобові щілини, порушується нормальна біомеханіка суглоба. Синовіальна оболонка не отримує необхідного живлення та піддається постійному подразненню, розвивається компенсаторний синовіт. У міру звуження суглобової щілини суглоб зменшується в об'ємі, задня стінка суглобової сумки випинається через накопичення в ній рідини, утворюється так звана кіста Беккера. Далі відбувається заміщення ніжної синовіальної тканини грубою сполучною тканиною, а сам суглоб викривляється. Спостерігається розростання навколосуглобових кісткових структур, утворення крайових розростань, порушення кровообігу в суглобі, накопичення недоокислених продуктів обміну. В результаті страждає периферична сенсорна система, виникає постійний та інтенсивний біль. Через наростаючу деформацію порушується функція ураженої мускулатури, виникають спазми та гіпотрофічні розлади, з'являється кульгавість. Колінний суглоб відчуває рухові обмеження, аж до скутості та анкілозу (повної нерухомості коліна).
Симптоми остеоартрозу колінного суглоба
Абсолютно будь-який вид деформуючого остеоартриту характеризується появою болю в колінному суглобі. Больовий синдром дає про себе знати при навантаженні на суглоб і значно полегшується без нього (наприклад, під час нічного відпочинку). Біль викликається утворенням мікротріщин у трабекулярній кістці, венозним застоєм, підвищенням внутрішньосуглобового тиску, пошкоджуючою та подразливою дією крайових розростань на сусідні структури, спазмом м'язів коліна.
Перші ознаки у вигляді болю спочатку короткочасні. Вони пов'язані з набряком тканин, накопиченням рідини в порожнині суглоба, розвитком запальної реакції в синовіальній оболонці. Такі короткочасні больові відчуття виникають періодично, під час рухової активності, і протікають за типом «заклинювання» в момент защемлення елемента пошкодженого хряща між поверхнями суглоба.
Характерною ознакою деформуючого остеоартриту вважається поява клацання в колінному суглобі під час його руху. Серед інших симптомів:
- Обмеження рухливості, неможливість виконувати рухи згинання та розгинання;
- Посилення болю при тривалій ходьбі та підйомі сходами;
- Клацання та хрускіт у колінному суглобі;
- Скутість рухів;
- Зменшення суглобової щілини;
- Поява та ріст остеофітних наростів;
- Спазм періартикулярних м'язів;
- Стійке викривлення суглобів внаслідок дегенеративних процесів у субхондральних структурах.
Окрім колін, захворювання може вражати суглоби кульшового суглоба, хребта, пальців. Деформуючий остеоартроз коліна може поєднуватися з іншими видами патології. У цьому випадку говорять про генералізований поліостеоартрит, при якому спостерігаються численні зміни, включаючи остеохондроз, спондильоз, періартрит, тендовагініт тощо [ 5 ].
Форми
Залежно від клінічної та рентгенологічної картини, захворювання поділяється на такі типи:
- Деформуючий остеоартроз колінного суглоба 1-го ступеня характеризується помірним зниженням рухової здатності, незначним неявним звуженням суглобової щілини, появою рудиментарних крайових розростань. Пацієнт може скаржитися на дискомфорт та «важкість» усередині коліна, які виникають або посилюються після фізичного навантаження.
- Деформуючий остеоартроз колінного суглоба 2-го ступеня супроводжується обмеженням рухливості, появою хрускоту в суглобі під час рухової активності, незначною атрофією мускулатури, явним звуженням суглобової щілини, значними остеофітними утвореннями та кістковими субхондральними остеосклеротичними змінами. Біль досить виражений, але має тенденцію до стихання у стані спокою.
- Деформуючий остеоартроз колінного суглоба 3-го ступеня проявляється вираженою деформацією суглоба, різким обмеженням рухових функцій, зникненням суглобової щілини, інтенсивним викривленням кісток, появою масивних крайових розростань, субхондральних кістозних утворень, фрагментів тканин. Біль присутній майже завжди, в тому числі і в спокійному стані.
Деякі автори також виділяють «нульовий» ступінь остеоартриту, який характеризується відсутністю рентгенологічних ознак патології.
Ускладнення і наслідки
Тривалий та прогресуючий деформуючий остеоартроз колінного суглоба часто ускладнюється такими патологіями:
- Вторинний реактивний синовіт – запалення синовіальної оболонки, яке супроводжується накопиченням суглобової рідини;
- Спонтанний гемартроз – крововилив у порожнину колінного суглоба;
- Анкілоз – нерухомість коліна через кісткове, хрящове або фіброзне зрощення;
- Остеонекроз – вогнищевий некроз кістки;
- Зовнішній підвивих надколінка (хондромаляція та нестабільність надколінка).
Пацієнти повинні усвідомлювати, що деформуючий остеоартрит – це не просто біль у коліні. Насправді, це складне захворювання, яке з часом може призвести до інвалідності. Більшість пацієнтів за відсутності лікування відзначають:
- Викривлення ураженої ноги, вкорочення;
- Втрата здатності виконувати рухи згинання та розгинання;
- Поширення патологічного процесу на інші відділи опорно-рухового апарату (кульшові та гомілковостопні суглоби, хребет);
- Інвалідність;
- Постійний біль в області коліна (як вдень, так і вночі).
Щоб уникнути посилення проблеми, необхідно вчасно відвідувати лікаря та дотримуватися всіх його призначень. У початковому періоді патології в більшості випадків процес можна взяти під контроль.
Діагностика остеоартрозу колінного суглоба
Діагностикою та лікуванням деформуючого остеоартриту займаються як сімейні лікарі, так і ортопеди-травматологи. Під час огляду та розпитування спеціаліст визначає типові симптоми дегенеративно-дистрофічного процесу: пальпаторну болючість, обмеження рухів, крепітацію, дисторсію, наявність внутрішньосуглобового випоту.
Інструментальна діагностика зазвичай представлена рентгенологічним дослідженням колінного суглоба. Найпоширенішими рентгенологічними ознаками деформуючого остеоартриту є звуження суглобової щілини, наявність крайових розростань та субхондральний склероз. За показаннями може бути рекомендована комп'ютерна томографія.
Ультразвукова діагностика допомагає у виявленні витончення хряща, порушень зв'язково-м'язового апарату, періартикулярних тканин і менісків, запальної внутрішньосуглобової рідини.
Магнітно-резонансна томографія особливо цінна в діагностичному плані, допомагаючи виявити зміни хряща, меніска, синовіальної та зв'язково-кісткової тканини, диференціювати деформуючий остеоартрит від артриту, пухлин та травм коліна.
Часто необхідна діагностична пункція та артроскопія колінного суглоба.
Аналізи включають загальний та біохімічний аналізи крові, а також аналіз синовіальної рідини, отриманої під час пункції.
Рекомендована лабораторна діагностика:
- Загальноклінічний аналіз крові (лейкоцитарна формула, швидкість осідання еритроцитів, з мікроскопією мазка крові);
- С-реактивний білок (індикатор запального, некротичного або травматичного пошкодження тканин);
- Синовіальна рідина на наявність кристалів у мазку;
- Хламідії, гонокок у синовіальній рідині.
Диференціальна діагностика
Усі випадки деформуючого остеоартриту колінного суглоба слід диференціювати з іншими захворюваннями, що мають подібну клінічну картину. Таким чином, обов'язково проводиться клінічний та біохімічний аналіз крові, визначається індекс С-реактивного білка.
Крім того, лікар може направити пацієнта на аналіз синовіальної рідини – для виявлення кристалів та інфекції.
Диференціальна діагностика проводиться з такими захворюваннями:
- Ревматоїдний артрит;
- Подагра;
- Хламідійний артрит, гонорейний артрит, псоріатичний артрит;
- Спондилоартропатія (реактивний артрит, хвороба Бехтерева тощо).
До кого звернутись?
Лікування остеоартрозу колінного суглоба
Лікування деформуючого остеоартриту проводиться поетапно, комплексно. Перш за все, необхідно зняти біль. Для цього пацієнту призначають нестероїдні протизапальні препарати та знеболювальні. Вибір конкретного препарату залежить як від інтенсивності больового синдрому, так і від наявності супутніх патологій.
Після усунення болю лікар переходить до можливого відновлення ураженого колінного суглоба за допомогою медикаментів та фізіотерапії. [ 6 ]
Лікування фізіотерапією може включати такі методи, як:
- ТР-терапія – цілеспрямована контактна діатермія – полягає в транспортуванні радіочастотної енергії до потрібної зони тканин за допомогою спеціального аплікатора. Процедура може проводитися в різних режимах, залежно від глибини локалізації уражених тканин. Завдяки цьому методу усуваються набряки, стимулюється лімфообіг, нормалізується температура в патологічному вогнищі, покращується трофіка, зменшується м’язовий спазм, що сприяє прискореному одужанню.
- Електростимуляція тканин – допомагає відновити кровообіг, уповільнити руйнування хряща. Процедура особливо ефективна на 1-2 стадії остеоартриту.
- Кінезіотерапія – передбачає використання спеціальних тренажерів, які допомагають усунути м’язовий спазм, покращити обмін речовин та рухливість суглобів, відновити еластичність сухожиль та мікроциркуляцію. Під час курсу кінезіотерапії важливо уникати перевантаження ураженого коліна, виключити тривалу ходьбу, підняття важких предметів, стрибки та біг.
Інші популярні методи включають:
- Високоінтенсивна лазерна терапія;
- Магнітотерапія;
- Ультрафонофорез (ультразвукове лікування);
- Медикаментозний електрофорез (з анальгетиками, глюкокортикоїдами);
- Фонофорез (з кортикостероїдами);
- Лікувальні ванни;
- Ударно-хвильова терапія;
- Акупунктура; [ 7 ]
- Кріотерапія.
Хірургічне втручання може бути призначене незалежно від стадії захворювання, якщо комплексний консервативний підхід не приносить очікуваного ефекту.
Ліки
Біль та запальну реакцію лікують нестероїдними протизапальними препаратами, такими як Диклофенак, Індометацин, Німесил. При сильному болю показані внутрішньосуглобові ін'єкції кортикостероїдів. Можливе використання Мелоксикаму, Лорноксикаму, а також місцеве застосування мазей та гелів з протизапальною дією.
При деформуючому остеоартрозі початкового ступеня розвитку доречний прийом хондропротекторів, до складу яких входять хондроїтин сульфат, глюкозаміну гідрохлорид, метилсульфонілметан, гіалуронова кислота або колаген 2 типу. Вищезазначені компоненти пригнічують деструктивні процеси в хрящовій тканині та сприяють її регенерації. Лікування хондропротекторами є тривалим, від кількох місяців і більше.
Диклофенак |
Протизапальний, знеболювальний, антиагрегантний та жарознижувальний засіб. Зазвичай призначають по 1 ампулі на день внутрішньом'язово або в таблетках (добова доза - 100-150 мг). Можливі побічні ефекти: головний біль, запаморочення, диспепсія, підвищення рівня трансаміназ, шкірний висип. При тривалому застосуванні можуть виникнути тромбоемболічні ускладнення. |
Індометацин |
Нестероїдний протизапальний препарат, похідна індолілоцтової кислоти. Приймається перорально після їжі, не розжовуючи, запиваючи водою. Дозування для дорослих становить 25 мг до трьох разів на день. Допускається збільшення добової дози до 100 мг. Прийом препарату може супроводжуватися нудотою, болем у животі, розладами травлення, жовтяницею. |
Німесил (німесулід) |
Застосовується для усунення гострого болю по 1 пакетику (100 мг німесуліду) двічі на день після їжі. Курс прийому має бути якомога коротшим, щоб уникнути розвитку ускладнень з боку шлунково-кишкового тракту та печінки. |
Мелоксикам |
Нестероїдний протизапальний, знеболювальний, жарознижувальний препарат. Таблетки приймають перорально після їди, виходячи з добової дози 7,5-15 мг. Середній курс лікування становить 5-7 днів. У перші дні також можливі внутрішньом'язові ін'єкції Мелоксикаму, залежно від інтенсивності болю та тяжкості запальної реакції. Серед можливих побічних ефектів: нудота, біль у животі, здуття живота, діарея. |
Артрадол |
Препарат хондроїтинсульфату натрію. Вводиться внутрішньом'язово, курсом 25-35 ін'єкцій, у дозуванні 100-200 мг (з поступовим збільшенням дози). Курс можна повторити після 6-місячної перерви. Побічні ефекти обмежуються місцевими проявами в області введення препарату. |
Терафлекс |
Препарат глюкозаміну та хондроїтину, стимулятор відновлення тканин. Приймати по 1 капсулі тричі на день. Курс лікування триває 3-6 місяців. Терафлекс зазвичай добре переноситься, розлади травлення відзначаються рідко. |
Хірургічне лікування
Найпоширенішим хірургічним методом, що застосовується при деформуючому остеоартрозі колінного суглоба, є ендопротезування, яке передбачає заміну ураженого суглоба металевим протезом – конструктивно-анатомічним аналогом. Операцію проводять у таких випадках:
- Якщо немає грубого викривлення суглобів;
- Немає жодних «хибних» артикуляцій, що формуються;
- Контрактур та м'язової атрофії немає.
Пацієнтам з гострими процесами остеопорозу не роблять ендопротезування, оскільки тендітна кісткова структура може не витримати введення металевих штифтів, що призведе до множинних патологічних переломів.
Щоб уникнути ускладнень, необхідність протезування слід вирішити якомога раніше. Операцію слід провести до виникнення протипоказань. Ендопротезування є найефективнішим, якщо його проводити пацієнтам віком 45-65 років та вагою менше 70 кг.
Серед менш поширених, але органозберігаючих операцій найчастіше обговорюються коригувальна остеотомія та артромедулярне шунтування.
Під час артромедулярного шунтування стегновий медулярний канал з'єднується з порожниною колінного суглоба за допомогою спеціального шунта - порожнистої трубки з металу. В результаті втручання жирова речовина з нижньої третини стегнової кістки транспортується до колінного суглоба, що забезпечує додаткове живлення та змащення.
Якщо у пацієнта змінена вісь нижньої кінцівки та рухові обсяги не сильно обмежені, проводиться коригувальна остеотомія. Операція полягає у перетині великогомілкової кістки, корекції її осі з подальшою фіксацією в необхідному положенні за допомогою спеціальних пластин та гвинтових кріплень. В результаті втручання нормалізуються біомеханічні процеси, покращується кровообіг та обмін речовин у суглобі.
Профілактика
Дотримання певних рекомендацій зменшить навантаження на колінний суглоб і запобіжить розвитку деформуючого остеоартрозу:
- Використовуйте опору (тростину), спеціальні бинти та інші пристосування, схвалені лікарем, при травмах коліна;
- За необхідності використовувати ортез для ортопедичної фіксації;
- Носіть зручне взуття, за необхідності використовуйте ортопедичні устілки, вкладиші, супінатори тощо;
- Підтримуйте нормальну вагу та уникайте ожиріння;
- Займайтеся помірною фізичною активністю, уникаючи крайнощів, таких як гіподинамія або надмірні фізичні навантаження;
- Уникайте травм, використовуйте захисне спорядження (особливо наколінники);
- Своєчасно звертайтеся до лікарів, не займайтеся самолікуванням;
- Дотримуйтесь режиму праці та відпочинку, забезпечте своєму організму здоровий сон.
Навіть невеликий, але регулярно турбуючий дискомфорт в області коліна є приводом для звернення до лікаря (ортопеда, травматолога, хірурга). Якщо у людини вже діагностовано деформуючий остеоартроз, важливо зробити все можливе, щоб стримати прогресування патологічного процесу.
Прогноз
Прогноз визначається стадією та занедбаністю патологічного процесу, а також віком та загальним станом здоров'я пацієнта.
При тривалому прогресуванні захворювання можуть розвинутися вторинний реактивний синовіт, спонтанний гемартроз, остеонекроз виростка стегнової кістки, анкілоз та зовнішній підвивих надколінка.
Деформуючий остеоартроз колінного суглоба може серйозно порушити функціональність ураженої кінцівки, призводячи до інвалідності та непрацездатності. За допомогою лікування часто вдається «приборкати» больовий синдром та покращити функцію коліна. Але, на жаль, повністю відновити пошкоджену хрящову тканину у дорослих пацієнтів неможливо. У деяких випадках лікар може рекомендувати ендопротезування.

