Медичний експерт статті
Нові публікації
Фіброеластоз
Останній перегляд: 05.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
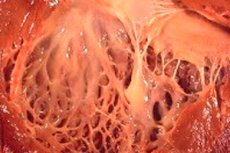
У медицині термін «фіброеластоз» позначає зміни сполучної тканини тіла, що покриває поверхню внутрішніх органів і кровоносних судин, викликані порушенням росту еластичних волокон. При цьому відзначається потовщення стінок органів та їх структур, що обов'язково впливає на функціонування життєво важливих систем організму, зокрема серцево-судинної та дихальної систем. Це, в свою чергу, тягне за собою погіршення самопочуття пацієнта, особливо під час фізичних навантажень, впливаючи на якість і тривалість життя.
Епідеміологія
Загалом, захворювання, що супроводжуються змінами сполучної тканини, в результаті яких відбувається потовщення оболонок і перегородок внутрішніх органів, можна розділити на 2 групи: фіброеластоз серця та фіброеластоз легень. Патологія серця може бути як вродженою, так і набутою; при легеневій формі захворювання мова йде про набуте захворювання.
Легенева фіброеластоза починає розвиватися в середньому віці (ближче до 55-57 років), хоча в половині випадків походження захворювання потрібно шукати в дитинстві. Характерний «легкий» період, коли симптоми захворювання відсутні. Водночас захворювання не має гендерних переваг і може однаково вражати як жінок, так і чоловіків. Ця досить рідкісна патологія характеризується змінами в тканинах плеври та паренхімі (функціональних клітинах) легені, переважно у верхній частці легені. Оскільки етіологія та патогенез захворювання залишаються неясними, захворювання класифікується як ідіопатична патологія. Згідно з медичною термінологією, воно називається «плевропаренхіматозний фіброеластоз». [ 1 ]
Фіброеластоз серця – це узагальнена назва патології серцевих оболонок, що характеризується їх потовщенням та зниженням функціональності. Вроджені форми патології характеризуються дифузним (поширеним) потовщенням внутрішньої оболонки серця. Це тонка сполучна тканина, що вистилає порожнину серця (його відділи) та утворює його клапани.
У дорослих пацієнтів зазвичай діагностується вогнищева форма захворювання, коли внутрішня поверхня серця ніби покрита ділянками міцнішої та товстішої тканини (вона може включати не тільки розрослі волокна, але й тромботичні маси).
У половині випадків фіброеластозу серця товстішає не лише стінка органу, а й клапани (двостулковий мітральний між однойменним передсердям і шлуночком, тристулковий аортальний між лівим шлуночком та аортою, легеневий між правим шлуночком та легеневою артерією). Це, у свою чергу, може порушити функціонування клапанів та спричинити звуження артеріального отвору, який і без того невеликий порівняно з іншими порожнинами серця.
У медичній термінології ендокардіальний фіброеластоз називається ендокардіальним фіброеластозом (пренатальний фіброеластоз, ендокардіальний склероз, фетальний ендокардит тощо). Але досить часто в процес може бути залучений і середній м'язовий шар серцевої оболонки. [ 2 ]
Аномалії будови міокарда (м'язового шару серця, що складається з кардіоміоцитів), генні мутації та важкі інфекційні процеси можуть спричинити поширену форму фіброеластозу, коли в процес залучається не тільки ендокард, а й міокард. Зазвичай диспластичні процеси в ендокарді, спричинені різними причинами, відбуваються на межі його контакту з м'язовою оболонкою, порушуючи скоротливість цього шару. У деяких випадках навіть спостерігається вростання внутрішнього шару в міокард, заміщення кардіоміоцитів фібробластами та волокнами, що впливає на провідність нервових імпульсів та ритмічну роботу серця.
Здавлення кровоносних судин у товщі серцевої оболонки потовщеним міокардом порушує живлення міокарда (ішемія міокарда), що, у свою чергу, може призвести до некрозу тканин серцевого м'яза.
Ендокардіальна фіброеластоза з ураженням міокарда серця називається субендокардіальною або ендоміокардіальною фіброеластозом.
Згідно зі статистикою, у більшості випадків цього рідкісного захворювання (лише 0,007% від загальної кількості новонароджених) діагностується фіброеластоз лівого шлуночка серця, хоча в деяких випадках процес поширюється також на правий шлуночок і передсердя, включаючи розділяючі їх клапани.
Фіброеластоз серця часто супроводжується ураженням великих коронарних судин, також покритих сполучною тканиною. У дорослому віці він нерідко виникає на тлі прогресуючого атеросклерозу судин.
Захворювання частіше реєструється в тропічних африканських країнах серед населення з низьким рівнем життя, чому сприяє погане харчування, часті інфекції та певні продукти харчування та рослини, що вживаються в їжу.
Потовщення ендокарда також спостерігається на останній стадії фібропластичного ендокардиту Леффлера, який вражає переважно чоловіків середнього віку. Патогенез цього захворювання також пов'язаний з інфекційними агентами, що викликають розвиток вираженої еозинофілії, що більш характерно для внутрішніх паразитарних інфекцій. У цьому випадку тканини організму (перш за все серцевий м'яз і мозок) починають відчувати нестачу кисню (гіпоксія). Незважаючи на схожість симптомів серцевої фіброеластози та фіброзного ендокардиту Леффлера, лікарі вважають їх абсолютно різними захворюваннями.
Причини фіброеластозу
Фіброеластоз – це зміни сполучної тканини в життєво важливих органах: серці та легенях, що супроводжується порушенням функції органів і відображається на зовнішньому вигляді та стані пацієнта. Лікарі знають про це захворювання вже кілька десятиліть. Фіброеластоз внутрішньої оболонки серця (ендокарда) був описаний ще на початку 18 століття, а подібні зміни в легенях почали обговорюватися через 2,5 століття. Однак лікарі досі не досягли остаточної згоди щодо причин патологічного розростання сполучної тканини.
Залишається незрозумілим, що саме викликає порушення росту та розвитку сполучних волокон. Але вчені виділяють певні фактори ризику таких змін, вважаючи їх можливими (але не остаточними) причинами захворювання.
Таким чином, у патогенезі фіброеластозу легень, який вважається хворобою людей зрілого віку, особлива роль відводиться рецидивуючим інфекційним ураженням органу, які виявляються у половини пацієнтів. Інфекції провокують запалення легеневої тканини та плеври, а тривале запалення призводить до їх фіброзної трансформації.
У деяких пацієнтів є сімейний анамнез фіброеластозу, що свідчить про спадкову схильність. В їх організмі виявлені неспецифічні аутоантитіла, які провокують тривалі запальні процеси неясної етіології.
Існує думка, що фіброзні зміни в легеневій тканині можуть бути спричинені гастроезофагеальною рефлюксною хворобою. Хоча цей зв'язок, найімовірніше, непрямий. Також вважається, що ризик фіброеластозу вищий у тих, хто страждає на серцево-судинні захворювання або легеневий тромбоз.
Фіброеластоз легень у молодому та підлітковому віці може нагадати про себе під час вагітності. Зазвичай захворювання протікає приховано близько 10 років і більше, але може проявитися і раніше, можливо, через підвищене навантаження на організм майбутньої матері та гормональні зміни, але точного пояснення поки що немає. Тим не менш, подібна картина розвитку захворювання спостерігалася у 30% обстежених пацієнток репродуктивного віку.
Сама по собі вагітність не може спричинити захворювання, але може прискорити розвиток подій, що дуже сумно, адже рівень смертності від захворювання дуже високий, а тривалість життя з фіброеластозом коротка.
У більшості випадків фіброеластоз серця можна віднести до дитячих захворювань. Вроджена патологія виявляється у пренатальному періоді у 4-7-місячного плода, але діагноз може бути підтверджений лише після народження дитини. У патогенезі цієї форми захворювання розглядається кілька можливих негативних факторів: інфекційні та запальні захворювання матері, що передаються плоду, аномалії розвитку серцевих оболонок, порушення кровопостачання серцевої тканини, генетичні мутації, киснева недостатність.
Вважається, що серед інфекцій найбільший патогенетичний внесок у розвиток фіброеластозу серця роблять віруси, оскільки вони вбудовуються в клітини організму, руйнують їх та змінюють властивості тканин. Несформована імунна система плода не може забезпечити йому захист від цих збудників, на відміну від імунітету майбутньої матері. Остання може не відчувати наслідків вірусної інфекції, тоді як у плода внутрішньоутробна інфекція може спровокувати появу різних аномалій.
Деякі вчені вважають, що вирішальну роль у патогенезі інфекційної форми фіброеластозу відіграє інфекція, яка вражає плід до 7-місячного віку. Пізніше вона може викликати лише запальні захворювання серця (міокардит, ендокардит).
Аномалії розвитку оболонок і клапанів серця можуть бути спровоковані як запальним процесом, так і неадекватними аутоімунними реакціями, в результаті яких клітини імунної системи починають атакувати власні клітини організму.
Генні мутації спричиняють аномальний розвиток сполучної тканини, оскільки гени містять інформацію про структуру та поведінку білкових структур (зокрема, білків колагену та еластину).
Гіпоксія та ішемія серцевої тканини можуть бути наслідком аномалій розвитку серця. У цьому випадку говорять про вторинну фіброеластозу, спровоковану вродженими вадами серця (ВВС). До них належать такі аномалії, що викликають обструкцію (порушення прохідності серця та його судин):
- стеноз або звуження аорти поблизу клапана,
- коарктація або сегментарне звуження аорти в місці з'єднання її дуги та низхідного відділу,
- атрезія або відсутність природного отвору в аорті,
- недорозвинення серцевої тканини (найчастіше лівого шлуночка, рідше правого шлуночка та передсердь), що впливає на насосну функцію серця.
Існує думка, що токсикоз під час вагітності також може виступати фактором, що сприяє розвитку фіброеластозу у плода.
У постнатальному періоді розвитку кардіальної фіброеластози можуть сприяти інфекційно-запальні захворювання оболонок органів, гемодинамічні порушення внаслідок травм, судинна тромбоемболія, крововилив у міокард, порушення обміну речовин (підвищене утворення фібрину, порушення білкового та залізного обміну: амілоїдоз, гемохроматоз). Ці ж причини спричиняють розвиток захворювання у дорослих.
Патогенез
Сполучна тканина – це особлива тканина людського організму, яка входить до складу майже всіх органів, але не бере активної участі в їхніх функціях. Сполучній тканині приписують опорні та захисні функції. Утворюючи своєрідний скелет (каркас, строму) та обмежуючи функціональні клітини органу, вона забезпечує його остаточну форму та розмір. Маючи достатню міцність, сполучна тканина також захищає клітини органу від руйнування та пошкодження, запобігає проникненню хвороботворних мікроорганізмів, а за допомогою спеціальних клітин-макрофагів поглинає віджилі структури: мертві клітини тканин, чужорідні білки, відпрацьовані компоненти крові тощо.
Цю тканину можна назвати допоміжною, оскільки вона не містить клітинних елементів, що забезпечують функціональність того чи іншого органу. Проте, її роль у життєдіяльності організму досить велика. Будучи частиною оболонок кровоносних судин, сполучна тканина забезпечує збереження та функціональність цих структур, завдяки яким здійснюється живлення та дихання (трофіка) навколишніх тканин внутрішнього середовища організму.
Існує кілька типів сполучної тканини. Оболонка, що покриває внутрішні органи, називається пухкою сполучною тканиною. Це напіврідка, безбарвна речовина, що містить хвилясті колагенові волокна та прямі еластинові волокна, між якими хаотично розкидані різні типи клітин. Деякі з цих клітин (фібробласти) відповідають за формування волокнистих структур, інші (ендотеліоцити та тучні клітини) утворюють напівпрозору матрицю сполучної тканини та виробляють спеціальні речовини (гепарин, гістамін), інші (макрофаги) забезпечують фагоцитоз тощо.
Другий тип фіброзної тканини – це щільна сполучна тканина, яка не містить великої кількості окремих клітин, що в свою чергу поділяється на білу та жовту. Біла тканина складається з щільно упакованих колагенових волокон (зв'язки, сухожилля, окістя), а жовта – з хаотично переплетених еластинових волокон із включеннями фібробластів (частина зв'язок, оболонки судин, легень).
До сполучних тканин також належать: кров, жир, кісткова та хрящова тканини, але вони нас поки що не цікавлять, оскільки, говорячи про фіброеластоз, ми маємо на увазі зміни волокнистих структур. А еластичні та пружні волокна містяться лише в пухких та щільних сполучних тканинах.
Синтез фібробластів та формування з них волокон сполучної тканини регулюється на рівні мозку. Це забезпечує сталість його характеристик (міцність, еластичність, товщина). Якщо через якісь патологічні причини порушується синтез і розвиток допоміжної тканини (збільшується кількість фібробластів, змінюється їхня «поведінка»), відбувається проліферація міцних колагенових волокон або зміна зростання еластичних (вони залишаються короткими, скручуються), що призводить до зміни властивостей оболонки органу та деяких внутрішніх структур, покритих сполучною тканиною. Вони набувають більшої, ніж необхідно, товщини, стають щільнішими, міцнішими та нееластичними, нагадуючи фіброзну тканину у зв'язках і сухожиллях, для розтягування якої потрібні великі зусилля.
Така тканина погано розтягується, обмежуючи рухи органу (автоматичні ритмічні рухи серця та судин, зміни розмірів легень під час вдиху та видиху), звідси порушення кровопостачання та органів дихання, що призводить до кисневої недостатності.
Річ у тім, що кровопостачання організму здійснюється завдяки серцю, яке працює як насос, і двом колам кровообігу. Легеневе коло кровообігу відповідає за кровопостачання та газообмін у легенях, звідки кисень з потоком крові доставляється до серця, а звідти – до великого кола кровообігу та розподіляється по всьому організму, забезпечуючи дихання органів і тканин.
Еластична мембрана, обмежуючи скорочення серцевого м'яза, знижує функціональність серця, яке не так активно перекачує кров, а разом з нею і кисень. При фіброеластозі легень порушується їх вентиляція (оксигенація), зрозуміло, що в кров починає надходити менше кисню, що, навіть за нормальної роботи серця, сприятиме кисневому голодуванню (гіпоксії) тканин і органів. [ 3 ]
Симптоми фіброеластозу
Серцевий та легеневий фіброеластоз – це два типи захворювань, що характеризуються порушенням синтезу волокон у сполучній тканині. Вони мають різну локалізацію, але обидва потенційно небезпечні для життя, оскільки пов’язані з прогресуючою або тяжкою серцевою та дихальною недостатністю.
Фіброеластоз легень – рідкісний вид інтерстиціального захворювання цього важливого органу дихальної системи. До них належать хронічні патології паренхіми легень з пошкодженням альвеолярних стінок (запалення, порушення їх структури та будови), внутрішньої оболонки легеневих капілярів тощо. Фіброеластоз часто вважається особливою рідкісною формою прогресуючої пневмонії зі схильністю до фіброзних змін у тканинах легені та плеври.
Виявити захворювання на самому початку практично неможливо, оскільки воно може не нагадувати про себе близько 10 років. Цей період називається ясним проміжком. Початок патологічних змін, які ще не впливають на об'єм легень та газообмін, можна виявити випадково, під час детального обстеження легень у зв'язку з іншим захворюванням дихальної системи або травмою.
Захворювання характеризується повільним прогресуванням симптомів, тому перші прояви хвороби можуть бути значно відкладені в часі від її початку. Симптоми посилюються поступово.
Першими ознаками захворювання, на які варто звернути увагу, є кашель та наростаюча задишка. Такі симптоми часто стають наслідком перенесеного респіраторного захворювання, тому їх можна довго пов’язувати із застудою та її наслідками. Задишку часто сприймають як серцевий розлад або вікові зміни. Адже захворювання діагностують у людей, які наближаються до похилого віку.
Помилки можуть допускати як пацієнти, так і лікарі, які їх оглядають, що призводить до пізнього виявлення небезпечного захворювання. Варто звернути увагу на кашель, який при фіброеластозі непродуктивний, але не стимулюється муколітиками та відхаркувальними засобами, а зупиняється протикашльовими засобами. Тривалий кашель такого характеру є характерним симптомом легеневої фіброеластози.
Задишка викликається прогресуючою дихальною недостатністю внаслідок потовщення альвеолярних стінок і плеври, зменшенням об'єму та кількості альвеолярних порожнин у легені (паренхіма органу видно на рентгенівському знімку як стільники). Симптом посилюється під впливом фізичного навантаження, спочатку значного, а потім навіть незначного. У міру прогресування захворювання воно погіршується, що спричиняє інвалідність та смерть пацієнта.
Прогресування фіброеластозу супроводжується погіршенням загального стану: гіпоксія призводить до слабкості та запаморочення, знижується маса тіла (розвивається анорексія), нігтьові фаланги змінюються на вигляд барабанних паличок, шкіра стає блідою та має хворобливий вигляд.
У половини пацієнтів розвиваються неспецифічні симптоми, такі як утруднене дихання та біль у грудях, характерні для пневмотораксу (скупчення газів у плевральній порожнині). Ця аномалія також може виникати внаслідок травм, первинних та вторинних захворювань легень, неправильного лікування, тому її неможливо діагностувати.
Фіброеластоз серця, як і патологія розростання сполучної тканини в легенях, характеризується: блідістю шкіри, втратою ваги, слабкістю, яка часто носить нападоподібний характер, задишкою. Також може спостерігатися стійка субфебрильна температура без ознак застуди чи інфекції.
У багатьох пацієнтів спостерігаються зміни розмірів печінки. Вона збільшується в розмірах без симптомів порушення функції. Також можливий набряк ніг, обличчя, рук та крижової області.
Характерним проявом захворювання вважається наростаюча недостатність кровообігу, пов'язана з порушенням роботи серця. У цьому випадку діагностується тахікардія (почастішання серцевих скорочень, часто поєднується з аритмією), задишка (у тому числі при відсутності фізичної активності), ціаноз тканин (синюшне забарвлення, спричинене накопиченням у крові карбоксигемоглобіну, тобто з'єднання гемоглобіну з вуглекислим газом через порушення кровотоку, а відповідно і газообміну).
У цьому випадку симптоми можуть з'явитися або одразу після народження дитини з цією патологією, або через певний проміжок часу. При ураженні дітей старшого віку та дорослих ознаки тяжкої серцевої недостатності зазвичай з'являються на тлі респіраторної інфекції, яка виступає тригером. [ 4 ]
Фіброеластоз у дітей
Якщо легенева фіброеластоза – це захворювання дорослих, яке часто виникає в дитинстві, але довго не дає про себе знати, то подібна патологія ендокарда серця часто з'являється ще до народження дитини та впливає на її життя з перших моментів народження. Ця рідкісна, але важка патологія є причиною розвитку важкокоригуваної серцевої недостатності у немовлят, багато з яких помирають протягом 2 років. [ 5 ]
Ендокардіальний фіброеластоз у новонароджених у більшості випадків є результатом патологічних процесів, що відбуваються в організмі дитини у внутрішньоутробному віці. Інфекції, отримані від матері, генетичні мутації, аномалії розвитку серцево-судинної системи, спадкові захворювання обміну речовин – все це, на думку вчених, може призвести до змін сполучної тканини в оболонках серця. Особливо, якщо 4-7-місячний плід піддається впливу двох або більше факторів одночасно.
Наприклад, поєднання аномалій розвитку серця та коронарних судин (стеноз, атрезія, коарктація аорти, аномальний розвиток клітин міокарда, ендокардіальна слабкість тощо), що сприяють ішемії тканин, у поєднанні із запальним процесом, спричиненим інфекцією, практично не залишає дитині шансів на більш-менш виживання. У той час як дефекти розвитку органів ще можна оперативно виправити, прогресуючу фіброеластоз можна лише уповільнити, але не вилікувати.
Зазвичай, фіброеластоз серця у плода виявляється вже під час вагітності під час ультразвукової діагностики у другому або третьому триместрі. УЗД та ехокардіографія на терміні від 20 до 38 тижнів показали гіперехогенність, що свідчить про потовщення та ущільнення ендокарда (зазвичай дифузне, рідше вогнищеве), зміну розмірів та форми серця (орган збільшений і набуває форми кулі або кулі, внутрішні структури поступово згладжуються). [ 6 ]
У 30-35% випадків фіброеластоз виявляли до 26 тижнів вагітності, у 65-70% – у наступний період. У понад 80% новонароджених фіброеластоз поєднується з обструктивними вадами серця, тобто є вторинним, незважаючи на ранні стадії його виявлення. Гіперплазія лівого шлуночка виявлена у половини уражених дітей, що пояснює високу поширеність фіброеластозу саме цієї структури серця. Патології аорти та її клапана, що визначаються у третини дітей з ендокардіальною проліферацією, також призводять до збільшення (дилатації) камери лівого шлуночка та порушення його функціональності.
У разі інструментально підтвердженого фіброеластозу серця лікарі рекомендують перервати вагітність. Майже у всіх народжених дітей, матері яких відмовилися від медикаментозного аборту, ознаки захворювання підтвердилися. Симптоми серцевої недостатності, характерні для фіброеластозу, з'являються протягом року (рідко на 2-3-му році життя). У дітей з поєднаною формою захворювання ознаки серцевої недостатності виявляються з перших днів життя.
Вроджені форми первинної та комбінованої фіброеластози у дітей найчастіше мають швидкий перебіг з розвитком тяжкої серцевої недостатності. Низька активність, млявість дитини, відмова від грудного вигодовування через швидку стомлюваність, поганий апетит, підвищене потовиділення свідчать про погане самопочуття. Все це призводить до того, що дитина погано набирає вагу. Шкіра малюка болісно бліда, у деяких з синюватим відтінком, найчастіше в області носогубного трикутника.
Спостерігаються ознаки слабкого імунітету, тому такі діти часто та швидко хворіють на респіраторні інфекції, що ускладнюють ситуацію. Іноді в перші дні та місяці життя у дитини не проявляється жодних порушень кровообігу, але часті інфекції та захворювання легень стають пусковим механізмом для розвитку застійної серцевої недостатності.
Додаткові медичні огляди новонароджених та дітей раннього віку з підозрою на фіброеластоз або раніше діагностованими виявили низький артеріальний тиск (гіпотензію), збільшення розмірів серця (кардіомегалію), приглушені тони при прослуховуванні серця, іноді систолічний шум, характерний для недостатності мітрального клапана, тахікардію, задишку. Прослуховування легень показує наявність хрипів, що свідчить про застій.
Ендокардіальне ураження лівого шлуночка часто призводить до ослаблення м'язового шару серця (міокарда). Нормальний серцевий ритм складається з двох ритмічно чергуючихся тонів. При фіброеластозі може з'явитися третій (а іноді й четвертий) тон. Такий патологічний ритм чітко чутний і за своїм звучанням нагадує тритактну ходу коня (галоп), тому його називають ритмом галопу.
Ще одним симптомом фіброеластозу у дітей раннього віку є поява серцевого горба. Річ у тім, що ребра дитини в ранньому постнатальному періоді залишаються неокостенілими та представлені хрящовою тканиною. Збільшення розмірів серця призводить до того, що воно починає тиснути на «м’які» ребра, внаслідок чого вони згинаються та приймають постійну вигнуту вперед форму (серцевий горб). При фіброеластозі у дорослих серцевий горб не утворюється завдяки міцності та жорсткості кісткової тканини ребер, навіть у разі збільшення всіх структур серця.
Саме по собі формування серцевого горба вказує лише на вроджений порок серця без уточнення його природи. Але в будь-якому випадку він пов'язаний зі збільшенням розмірів серця та його шлуночків.
Набряковий синдром при фіброеластозі у дітей діагностується рідко, але у багатьох дітей спостерігається збільшення печінки, яка починає виступати в середньому на 3 см з-під краю реберної дуги.
Якщо фіброеластоз набутий (наприклад, є наслідком запальних захворювань оболонок серця), клінічна картина найчастіше повільно прогресує. Деякий час симптоми можуть бути відсутніми взагалі, потім з'являються слабкі ознаки порушення функції серця у вигляді задишки під час фізичного навантаження, почастішання серцевих скорочень, швидкої стомлюваності та низької фізичної витривалості. Трохи пізніше починає збільшуватися печінка, з'являються набряки та запаморочення.
Усі симптоми набутої фіброеластози неспецифічні, що ускладнює діагностику захворювання, нагадуючи кардіоміопатію, захворювання печінки та нирок. Найчастіше захворювання діагностується на стадії тяжкої серцевої недостатності, що негативно впливає на результати лікування.
Ускладнення і наслідки
Слід сказати, що фіброеластози серця та легень – це серйозні патології, перебіг яких залежить від різних обставин. Вроджені вади серця значно ускладнюють ситуацію, які можна хірургічно усунути в ранньому віці, але при цьому залишається досить високий ризик летального результату (приблизно 10%).
Вважається, що чим раніше розвивається захворювання, тим важчими будуть його наслідки. Це підтверджується тим фактом, що вроджена фіброеластоза в більшості випадків має фульмінантний або гострий перебіг зі швидким прогресуванням серцевої недостатності. Розвиток гострої серцевої недостатності у дитини віком до 6 місяців вважається поганою прогностичною ознакою.
Однак лікування не гарантує повного відновлення серцевої функції, а лише уповільнює прогресування симптомів серцевої недостатності. З іншого боку, відсутність такого підтримуючого лікування призводить до смерті протягом перших двох років життя дитини.
Якщо серцева недостатність виявлена в перші дні та місяці життя немовляти, дитина, найімовірніше, не проживе навіть тижня. Реакція на лікування у дітей різна. За відсутності терапевтичного ефекту надії практично немає. Але за наданої допомоги тривалість життя хворої дитини невелика (від кількох місяців до кількох років).
Хірургічне втручання та корекція вроджених вад серця, що спричинили фіброеластоз, зазвичай покращують стан пацієнта. При успішному хірургічному лікуванні гіперплазії лівого шлуночка та дотриманні вимог лікаря захворювання може набути доброякісного перебігу: серцева недостатність матиме хронічний перебіг без ознак прогресування. Хоча надія на такий результат невелика.
Що стосується набутої форми серцевої фіброеластози, то вона швидко переходить у хронічну форму та поступово прогресує. Ліки можуть уповільнити процес, але не зупинити його.
Легенева фіброеластоза, незалежно від часу появи змін у паренхімі та оболонках органу після світлового періоду, починає швидко прогресувати і фактично вбиває людину за пару років, викликаючи важку дихальну недостатність. Сумно те, що ефективних методів лікування захворювання досі не розроблено. [ 7 ]
Діагностика фіброеластозу
Ендоміокардіальний фіброеластоз, симптоми якого виявляються в більшості випадків у ранньому віці, є вродженим захворюванням. Якщо виключити ті рідкісні випадки, коли захворювання почало розвиватися в пізньому дитинстві та дорослому віці як ускладнення травм та соматичних захворювань, то можна виявити патологію у пренатальному періоді, тобто до народження дитини.
Лікарі вважають, що патологічні зміни в ендокардіальних тканинах, зміни форми серця плода та деякі особливості його функціонування, характерні для фіброеластозу, можна визначити вже на 14-му тижні вагітності. Але це ще досить короткий термін, і не можна виключати, що захворювання може проявитися дещо пізніше, ближче до третього триместру вагітності, а іноді й за пару місяців до пологів. Саме тому при спостереженні за вагітними жінками рекомендується проводити клінічні ультразвукові скринінги серця плода з інтервалом у кілька тижнів.
За якими ознаками лікарі можуть запідозрити захворювання під час чергового УЗД? Багато що залежить від форми захворювання. Найчастіше фіброеластоз діагностується в ділянці лівого шлуночка, але ця структура не завжди збільшена. Дилатаційна форма захворювання зі збільшеним лівим шлуночком серця легко визначається під час ультразвукового дослідження за кулястою формою серця, верхівка якого представлена лівим шлуночком, загальним збільшенням розмірів органу, а також випинанням міжшлуночкової перегородки в бік правого шлуночка. Але основною ознакою фіброеластозу є потовщення ендокарда, а також серцевих перегородок з характерним підвищенням ехогенності цих структур, що визначається специфічним ультразвуковим дослідженням.
Дослідження проводиться за допомогою спеціального ультразвукового обладнання з кардіологічними програмами. Ехокардіографія плода не завдає шкоди ні матері, ні майбутній дитині, але дозволяє не тільки виявити анатомічні зміни в серці, але й визначити стан коронарних судин, наявність у них тромбів, зміни товщини серцевих оболонок.
Ехокардіографія плода призначається не тільки при наявності відхилень під час розшифровки результатів УЗД, але й у разі інфекції матері (особливо вірусної), прийому сильнодіючих ліків, спадкової схильності, наявності порушень обміну речовин, а також вроджених серцевих патологій у дітей старшого віку.
Фетальна ехокардіографія також може виявити інші вроджені форми фіброеластозу. Наприклад, фіброеластоз правого шлуночка, поширений процес з одночасним ураженням лівого шлуночка та прилеглих структур: правого шлуночка, клапанів серця, передсердь, комбіновані форми фіброеластозу, ендоміокардіальний фіброеластоз з потовщенням внутрішньої оболонки шлуночків та залученням частини міокарда до патологічного процесу (зазвичай поєднується з тромбозом стінки).
Ендокардіальна фіброеластоза, виявлена у пренатальному віці, має дуже поганий прогноз, тому лікарі рекомендують перервати вагітність у цьому випадку. Можливість помилкового діагнозу виключається повторним УЗД серця плода, яке проводиться через 4 тижні після першого обстеження, що виявило патологію. Зрозуміло, що остаточне рішення про переривання чи збереження вагітності залишається за батьками, але вони повинні усвідомлювати, на яке життя вони прирікають дитину.
Ендокардіальний фіброеластоз не завжди виявляється під час вагітності, особливо враховуючи той факт, що не всі майбутні мами стають на облік у жіночій консультації та проходять профілактичну ультразвукову діагностику. Хвороба дитини в утробі матері практично не впливає на стан вагітної, тому народження хворого малюка часто стає неприємним сюрпризом.
У деяких випадках і батьки, і лікарі дізнаються про хворобу малюка через кілька місяців після народження дитини. У цьому випадку лабораторні аналізи крові можуть нічого не показати, окрім підвищення концентрації натрію (гіпернатріємії). Але їх результати будуть корисними при проведенні диференціальної діагностики для виключення запальних захворювань.
Ще є надія на інструментальну діагностику. Стандартне дослідження серця (ЕКГ) не є особливо показовим у випадку фіброеластозу. Воно допомагає виявити порушення в роботі серця та електропровідності серцевого м'яза, але не уточнює причини таких порушень. Так, зміна вольтажу ЕКГ (у молодшому віці він зазвичай занижений, у старшому – навпаки, надмірно високий) вказує на кардіоміопатію, яка може бути пов'язана не тільки з патологіями серця, а й з порушеннями обміну речовин. Тахікардія є симптомом серцевих захворювань. А якщо уражені обидва шлуночки серця, кардіограма може загалом здаватися нормальною. [ 8 ]
Комп'ютерна томографія (КТ) є чудовим неінвазивним інструментом для виявлення серцево-судинної кальцифікації та виключення перикардиту.[ 9 ]
Магнітно-резонансна томографія (МРТ) може бути корисною для виявлення фіброеластозу, оскільки біопсія є інвазивним процесом. Гіпоінтенсивний край на послідовності перфузії міокарда та гіперінтенсивний край на послідовності відкладеного посилення свідчать про фіброеластоз.[ 10 ]
Але це не означає, що від дослідження слід відмовитися, адже воно допомагає визначити характер роботи серця та ступінь розвитку серцевої недостатності.
Коли з'являються симптоми серцевої недостатності та пацієнт звертається з цього приводу до лікаря, пацієнту також призначають: рентген грудної клітки, комп'ютерну або магнітно-резонансну томографію серця, ехокардіографію (ЕхоКГ). У сумнівних випадках необхідно вдатися до біопсії тканини серця з подальшим гістологічним дослідженням. Діагноз дуже серйозний, тому вимагає такого ж підходу до діагностики, хоча лікування мало чим відрізняється від симптоматичної терапії ішемічної хвороби серця та серцевої недостатності.
Але навіть таке скрупульозне обстеження не буде корисним, якщо його результати не використовувати в диференціальній діагностиці. Результати ЕКГ можна використовувати для диференціації гострого фіброеластозу від ідіопатичного міокардиту, ексудативного перикардиту, аортального стенозу. Водночас лабораторні дослідження не покажуть ознак запалення (лейкоцитоз, підвищення ШОЕ тощо), а вимірювання температури не покажуть гіпертермії.
Аналіз серцевих тонів і шумів, змін розмірів передсердь, а також вивчення анамнезу допомагають відрізнити ендокардіальну фіброеластоз від ізольованої недостатності мітрального клапана та вади мітрального клапана.
Аналіз анамнестичних даних корисний для диференціації фіброеластозу та ураження серця від аортального стенозу. У разі аортального стенозу також варто звернути увагу на збереження синусового ритму та відсутність тромбоемболії. Порушення серцевого ритму та відкладення тромбів не спостерігаються і при ексудативному перикардиті, але захворювання проявляється підвищенням температури та лихоманкою.
Найбільшу складність становить диференціація ендокардіальної фіброеластози та застійної кардіоміопатії. У цьому випадку фіброеластоз, хоча в більшості випадків не супроводжується вираженими порушеннями серцевої провідності, має менш сприятливий прогноз лікування.
При поєднаних патологіях необхідно звертати увагу на будь-які відхилення, виявлені під час томограми або УЗД серця, оскільки вроджені вади значно ускладнюють перебіг фіброеластозу. Якщо поєднаний ендокардіальний фіброеластоз виявлено у внутрішньоутробному періоді, то збереження вагітності недоцільне. Набагато гуманніше її перервати.
Діагностика легеневої фіброеластози
Діагностика фіброеластозу легень також вимагає від лікаря певних знань та навичок. Річ у тім, що симптоми захворювання досить неоднорідні. З одного боку, вони вказують на застійні захворювання легень (непродуктивний кашель, задишка), а з іншого боку, можуть бути й проявом серцевої патології. Тому діагностика захворювання не може зводитися лише до констатації симптомів та аускультації.
Аналізи крові пацієнта допомагають виключити запальні захворювання легень, але не дають інформації про кількісні та якісні зміни в тканинах. Наявність ознак еозинофілії допомагає диференціювати захворювання від легеневого фіброзу, який схожий за проявами, але не спростовує і не підтверджує факт фіброеластозу.
Більш показовими вважаються інструментальні дослідження: рентген грудної клітки та томографічне дослідження органів дихання, а також функціональні аналізи, що полягають у визначенні дихальних об'ємів, життєвої ємності легень та тиску в органі.
При фіброеластозі легень варто звернути увагу на зниження функції зовнішнього дихання, що вимірюється під час спірометрії. Зменшення активних альвеолярних порожнин суттєво впливає на життєву ємність легень (ЖЄЛ), а потовщення стінок внутрішніх структур – на дифузійну здатність органу (ДЗО), яка забезпечує вентиляційну та газообмінну функції (простими словами, поглинання вуглекислого газу з крові та віддачу кисню).
Характерними ознаками плевропаренхімального фіброеластозу є поєднання обмеженого надходження повітря в легені (обструкція) та порушення розширення легень під час вдиху (рестрикція), погіршення функції зовнішнього дихання, помірна легенева гіпертензія (підвищення тиску в легенях), що діагностується у половини пацієнтів.
Біопсія тканини легені показує характерні зміни внутрішньої структури органу. До них належать: фіброз плеври та паренхіми в поєднанні з еластозом альвеолярних стінок, накопичення лімфоцитів у ділянці ущільнених альвеолярних перегородок, нетипова для них трансформація фібробластів у м’язову тканину та наявність набрякової рідини.
На томограмі видно ураження легень у верхніх відділах у вигляді вогнищ плеврального ущільнення та структурних змін паренхіми. Збільшена сполучна тканина легень за кольором та властивостями нагадує м'язову тканину, але об'єм легень зменшується. У паренхімі виявляються досить великі порожнини (кісти), що містять повітря. Характерним є незворотне вогнищеве (або дифузне) розширення бронхів та бронхіол (тракційні бронхоектазії) та низьке положення купола діафрагми.
Рентгенологічні дослідження у багатьох пацієнтів виявляють ділянки «матового скла» та «стільникової легені», що свідчить про нерівномірну вентиляцію легень через наявність вогнищ ущільнення тканин. Приблизно у половини пацієнтів спостерігається збільшення лімфатичних вузлів та печінки.
Фіброеластоз легень слід диференціювати від фіброзу, спричиненого паразитарною інфекцією та пов'язаної з ним еозинофілії, ендокардіальної фіброеластозу, захворювань легень з порушенням вентиляції та картиною «стільникової легені», аутоімунного захворювання гістикотиту X (одна з форм цієї патології з ураженням легень називається хворобою Ханда-Шюллера-Крістіана), проявів саркоїдозу та туберкульозу легень.
Лікування фіброеластозу
Фіброеластоз, незалежно від того, де він розташований, вважається небезпечним і практично невиліковним захворюванням. Патологічні зміни плеври та паренхіми легень неможливо відновити медикаментозно. І навіть застосування гормональних протизапальних препаратів (кортикостероїдів) у поєднанні з бронходилататорами не дає бажаного результату. Бронходилататори допомагають трохи полегшити стан пацієнта, знімаючи обструктивний синдром, але вони не впливають на процеси, що відбуваються в легенях, тому їх можна використовувати лише як підтримуючу терапію.
Хірургічне лікування фіброеластозу легень також неефективне. Єдина операція, яка могла б змінити ситуацію, – це трансплантація донорського органу. Але трансплантація легень, на жаль, має такий самий несприятливий прогноз. [ 11 ]
На думку зарубіжних вчених, фіброеластоз також можна розглядати як одне з частих ускладнень трансплантації стовбурових клітин легень або кісткового мозку. В обох випадках відбуваються зміни у волокнах сполучної тканини легень, що впливають на функцію зовнішнього дихання.
Хвороба прогресує без лікування (а ефективне лікування наразі відсутнє), і близько 40% пацієнтів помирають від дихальної недостатності протягом 1,5-2 років. Тривалість життя тих, хто залишається, також сильно обмежена (до 10-20 років), як і їхня працездатність. Людина стає інвалідом.
Фіброеластоз серця також вважається медично невиліковним захворюванням, особливо якщо це вроджена патологія. Зазвичай діти не доживають до 2 років. Їх може врятувати лише пересадка серця, що саме по собі є складною операцією з високим ступенем ризику та непередбачуваними наслідками, особливо в такому молодому віці.
У деяких малюків можливо виправити вроджені вади серця хірургічним шляхом, щоб вони не погіршували стан хворої дитини. При стенозі артерії встановлюється судинний розширювач – шунт (аортокоронарне шунтування). При дилатації лівого шлуночка серця його форма швидко відновлюється. Але навіть така операція не гарантує, що дитина зможе обійтися без трансплантації. Виживає близько 20-25% малюків, і вони все життя страждають від серцевої недостатності, тобто не вважаються здоровими.
Якщо хвороба набута, варто боротися за життя дитини за допомогою медикаментів. Але важливо розуміти, що чим раніше проявиться хвороба, тим важче буде з нею боротися.
Медикаментозне лікування спрямоване на боротьбу та запобігання загостренням серцевої недостатності. Пацієнтам призначають такі серцеві препарати:
- інгібітори ангіотензинперетворюючого ферменту (АПФ), які впливають на артеріальний тиск і підтримують його в межах норми (каптоприл, еналаприл, беназеприл тощо),
- бета-блокатори, що використовуються для лікування порушень серцевого ритму, артеріальної гіпертензії та профілактики інфаркту міокарда (анаприлін, бісопролол, метопролол),
- серцеві глікозиди, які при тривалому застосуванні не тільки підтримують роботу серця (збільшують вміст калію в кардіоміоцитах і покращують провідність міокарда), але й здатні дещо зменшити ступінь потовщення ендокарда (дигоксин, гітоксин, строфантин),
- калійзберігаючі діуретики (спіронолактон, верошпірон, декріз), що запобігають набряку тканин,
- антитромботична терапія антикоагулянтами (кардіомагніл, магнікор), що запобігає утворенню тромбів та порушенням кровообігу в коронарних судинах.
При вродженій формі ендокардіальної фіброеластози підтримуюче лікування не сприяє одужанню, але знижує ризик смерті від серцевої недостатності або тромбоемболії на 70-75%. [ 12 ]
Препарати
Як бачимо, лікування фіброеластозу ендокарда практично нічим не відрізняється від лікування серцевої недостатності. В обох випадках кардіологи враховують тяжкість кардіопатії. Призначення ліків суворо індивідуальне, з урахуванням віку пацієнта, супутніх захворювань, форми та ступеня серцевої недостатності.
У лікуванні набутого ендокардіального фіброеластозу використовуються препарати 5 груп. Розглянемо по одному препарату з кожної групи.
«Еналаприл» – препарат з групи інгібіторів АПФ, що випускається у формі таблеток різного дозування. Препарат збільшує коронарний кровотік, розширює артерії, знижує артеріальний тиск, не впливаючи на мозковий кровообіг, уповільнює та зменшує розширення лівого шлуночка серця. Препарат покращує кровопостачання міокарда, зменшуючи наслідки ішемії, незначно знижує згортання крові, запобігаючи утворенню тромбів, має легкий сечогінний ефект.
У разі серцевої недостатності препарат призначають на термін більше шести місяців або на постійній основі. Прийом ліків починають з мінімальної дози (2,5 мг), поступово збільшуючи її на 2,5-5 мг кожні 3-4 дні. Постійною дозою буде та, яка добре переноситься пацієнтом і підтримує артеріальний тиск у межах норми.
Максимальна добова доза становить 40 мг. Її можна приймати одноразово або розділити на 2 прийоми.
Якщо артеріальний тиск нижче норми, дозу поступово знижують. Лікування еналаприлом не слід різко припиняти. Рекомендується приймати підтримуючу дозу 5 мг на добу.
Препарат призначений для лікування дорослих пацієнтів, але може бути призначений і дитині (безпека офіційно не встановлена, але у випадку фіброеластозу на кону стоїть життя маленького пацієнта, тому враховується співвідношення ризиків). Інгібітор АПФ не призначають пацієнтам з непереносимістю компонентів препарату, при порфірії, вагітності та під час грудного вигодовування. Якщо у пацієнта раніше спостерігався набряк Квінке під час прийому будь-яких препаратів цієї групи, прийом Еналаприлу заборонений.
Слід бути обережним при призначенні препарату пацієнтам із супутніми патологіями: тяжкими захворюваннями нирок та печінки, гіперкаліємією, гіперальдостеронізмом, стенозом аортального або мітрального клапана, системними патологіями сполучної тканини, ішемією серця, захворюваннями головного мозку, цукровим діабетом.
Під час лікування препаратом не слід приймати звичайні діуретики, щоб уникнути зневоднення та сильного гіпотензивного ефекту. Одночасне застосування з калійзберігаючими діуретиками вимагає корекції дози, оскільки існує високий ризик гіперкаліємії, яка, у свою чергу, провокує серцеву аритмію, судоми, зниження м’язового тонусу, підвищену слабкість тощо.
Препарат «Еналаприл» зазвичай добре переноситься, але у деяких пацієнтів можуть виникати побічні ефекти. Найпоширенішими є: сильне зниження артеріального тиску аж до колапсу, головний біль та запаморочення, порушення сну, підвищена стомлюваність, оборотна втрата рівноваги, слуху та зору, поява шуму у вухах, задишка, кашель без виділення мокротиння, зміни складу крові та сечі, що зазвичай свідчать про неправильну роботу печінки та нирок. Можливі: випадіння волосся, зниження статевого потягу, симптоми «припливів» (відчуття жару та серцебиття, гіперемія шкіри обличчя тощо).
«Бісопролол» – бета-адреноблокатор селективної дії, який має гіпотензивну та антиішемічну дію, допомагає боротися з проявами тахікардії та аритмії. Бюджетний препарат у формі таблеток, що запобігає прогресуванню серцевої недостатності при ендокардіальному фіброеластозі. [ 13 ]
Як і багато інших препаратів, що призначаються при ішемічній хворобі серця та ХСН, Бісопролол призначається тривало. Бажано приймати його вранці до або під час їжі.
Що стосується рекомендованих дозувань, то вони підбираються індивідуально залежно від показників артеріального тиску та препаратів, які призначаються паралельно з цим ліками. В середньому разова (також добова) доза становить 5-10 мг, але при незначному підвищенні тиску її можна зменшити до 2,5 мг. Максимальна доза, яку можна призначити пацієнту з нормально функціонуючими нирками, становить 20 мг, але лише при стабільно високому артеріальному тиску.
Збільшення зазначених дозувань можливе лише з дозволу лікаря. Але при важких захворюваннях печінки та нирок максимально допустимою дозою вважається 10 мг.
У комплексному лікуванні серцевої недостатності на тлі дисфункції лівого шлуночка, яка найчастіше виникає при фіброеластозі, ефективну дозу підбирають, поступово збільшуючи дозування на 1,25 мг. У цьому випадку починають з мінімально можливої дози (1,25 мг). Дозування збільшують з інтервалом в 1 тиждень.
Коли доза досягає 5 мг, інтервал збільшують до 28 днів. Через 4 тижні дозу збільшують на 2,5 мг. Дотримуючись цього інтервалу та норми, досягають 10 мг, які пацієнту доведеться приймати тривалий час або постійно.
Якщо таке дозування погано переноситься, його поступово знижують до комфортного рівня. Припинення лікування бета-блокатором також не повинно бути різким.
Препарат не слід призначати при гіперчутливості до активних та допоміжних речовин препарату, гострій та декомпенсованій серцевій недостатності, кардіогенному шоці, атріовентрикулярній блокаді 2-3 ступеня, брадикардії, стійко низькому артеріальному тиску та деяких інших патологіях серця, тяжкій бронхіальній астмі, бронхообструкції, тяжких порушеннях периферичного кровообігу, метаболічному ацидозі.
Слід бути обережним при призначенні комплексного лікування. Так, не рекомендується поєднання бісопрололу з деякими антиаритмічними препаратами (хінідином, лідокаїном, фенітоїном тощо), антагоністами кальцію та центральними гіпотензивними препаратами.
Неприємні симптоми та розлади, які можливі під час лікування Бісопрололом: підвищена стомлюваність, головний біль, припливи, порушення сну, падіння артеріального тиску та запаморочення при вставанні з ліжка, втрата слуху, шлунково-кишкові симптоми, порушення функції печінки та нирок, зниження потенції, м'язова слабкість та судоми. Іноді пацієнти скаржаться на порушення периферичного кровообігу, що проявляється у вигляді зниження температури або оніміння кінцівок, особливо пальців рук і ніг.
При наявності супутніх захворювань бронхолегеневої системи, нирок, печінки та цукрового діабету ризик розвитку побічних ефектів вищий, що свідчить про загострення захворювання.
«Дигоксин» – популярний бюджетний серцевий глікозид на основі рослини наперстянки, який відпускається суворо за рецептом (у таблетках) і повинен використовуватися під його наглядом. Ін'єкційне лікування проводиться в умовах стаціонару під час загострення ішемічної хвороби серця та ХСН, таблетки призначаються на постійній основі в мінімально ефективних дозах, оскільки препарат має токсичну та наркоподібну дію.
Терапевтичний ефект полягає у зміні сили та амплітуди скорочень міокарда (надає серцю енергію, підтримує його в ішемічних станах). Препарат також має судинорозширювальну (зменшує застій) та деякий сечогінну дію, що сприяє зняттю набряків та зменшенню тяжкості дихальної недостатності, що проявляється задишкою.
Небезпека дигоксину та інших серцевих глікозидів полягає в тому, що при передозуванні вони можуть спровокувати серцеву аритмію, викликану підвищеною збудливістю міокарда.
При загостренні ХСН препарат призначають у вигляді ін'єкцій, підбираючи індивідуальне дозування з урахуванням тяжкості стану та віку пацієнта. При стабілізації стану переходять на таблетки.
Зазвичай стандартна разова доза препарату становить 0,25 мг. Частота прийому може варіюватися від 1 до 5 разів на день через рівні проміжки часу. У гострій стадії ХСН добова доза може досягати 1,25 мг, при стабілізації стану на постійній основі необхідно приймати підтримуючу дозу 0,25 (рідше 0,5) мг на добу.
При призначенні препарату дітям враховується вага пацієнта. Ефективна та безпечна доза розраховується як 0,05-0,08 мг на кг маси тіла. Але препарат призначають не постійно, а протягом 1-7 днів.
Дозування серцевого глікозиду повинен призначати лікар, враховуючи стан та вік пацієнта. Водночас дуже небезпечно самостійно коригувати дози або приймати одночасно 2 препарати з таким ефектом.
«Дигоксин» не призначають при нестабільній стенокардії, тяжких порушеннях серцевого ритму, АВ-блокаді серця 2-3 ступеня, тампонаді серця, синдромі Адамса-Стокса-Морганьї, ізольованому стенозі двостулкового клапана та аортальному стенозі, вродженій аномалії серця, що називається синдромом Вольфа-Паркінсона-Уайта, гіпертрофічній обструктивній кардіоміопатії, ендо-, пери- та міокардиті, аневризмі грудної аорти, гіперкальціємії, гіпокаліємії та деяких інших патологіях. Список протипоказань досить великий і включає синдроми з множинними проявами, тому рішення про можливість використання цього препарату може прийняти лише фахівець.
Дигоксин також має побічні ефекти. До них належать порушення серцевого ритму (в результаті неправильно підібраної дози та передозування), втрата апетиту, нудота (часто з блювотою), розлади кишечника, сильна слабкість і висока стомлюваність, головні болі, поява «мушок» перед очима, зниження рівня тромбоцитів та порушення згортання крові, алергічні реакції. Найчастіше поява цих та інших симптомів пов'язана з прийомом великих доз препарату, рідше - з тривалою терапією.
«Спіронолактон» – антагоніст мінералокортикоїдів. Він має сечогінну дію, сприяючи виведенню натрію, хлору та води, але зберігаючи калій, який необхідний для нормальної роботи серця, оскільки його провідна функція в основному базується на цьому елементі. Він допомагає зняти набряки. Використовується як допоміжний засіб при застійній серцевій недостатності.
При ХСН препарат призначається залежно від фази захворювання. При загостренні препарат може бути призначений як у формі ін'єкцій, так і в таблетках у дозуванні 50-100 мг на добу. При стабілізації стану призначається підтримуюча доза 25-50 мг протягом тривалого часу. Якщо баланс калію та натрію порушується в бік зниження першого, дозу можна збільшити до встановлення нормальної концентрації мікроелементів.
У педіатрії ефективне дозування розраховується виходячи зі співвідношення 1-3 мг спіронолактону на кілограм маси тіла пацієнта.
Як бачимо, і тут підбір рекомендованої дози індивідуальний, як і у випадку з призначенням багатьох інших препаратів, що використовуються в кардіології.
Протипоказаннями до застосування сечогінного засобу можуть бути: надлишок калію або низький рівень натрію в організмі, патологія, пов'язана з відсутністю сечовипускання (анурія), важкі захворювання нирок з порушенням їхньої роботи. Препарат не призначають вагітним жінкам та матерям, що годують грудьми, а також тим, хто має непереносимість компонентів препарату.
Слід бути обережним при застосуванні препарату пацієнтам з АВ-блокадою серця (можливе погіршення), надлишком кальцію (гіперкальціємією), метаболічним ацидозом, цукровим діабетом, порушеннями менструального циклу та захворюваннями печінки.
Прийом препарату може спричинити головний біль, сонливість, втрату рівноваги та координації рухів (атаксію), збільшення молочних залоз у чоловіків (гінекомастію) та імпотенцію, зміни характеру менструацій, огрубіння голосу та надмірний ріст волосся у жінок (гірсутизм), біль в епігастрії та шлунково-кишкові розлади, кишкові кольки, порушення функції нирок та мінеральний дисбаланс. Можливі шкірні та алергічні реакції.
Побічні ефекти зазвичай спостерігаються при перевищенні необхідної дози. Набряк може виникнути при недостатній дозі.
«Магнікор» – препарат, що запобігає утворенню тромбів, на основі ацетилсаліцилової кислоти та гідроксиду магнію. Один з ефективних засобів антитромботичної терапії, що призначається при серцевій недостатності. Він має знеболювальну, протизапальну, антиагрегантну дію, впливає на функцію дихання. Гідроксид магнію зменшує негативний вплив ацетилсаліцилової кислоти на слизову оболонку шлунково-кишкового тракту.
При ендоміокардіальній фіброеластозі препарат призначають з профілактичною метою, тому дотримуються мінімальної ефективної дози – 75 мг, що відповідає 1 таблетці. При ішемії серця внаслідок утворення тромбу та подальшого звуження просвіту коронарних судин початкова доза становить 2 таблетки, а підтримуюча доза відповідає профілактичній дозі.
Перевищення рекомендованого дозування значно збільшує ризик кровотечі, яку важко зупинити.
Дозування показані для дорослих пацієнтів через те, що препарат містить ацетилсаліцилову кислоту, вживання якої у віці до 15 років може мати серйозні наслідки.
Препарат не призначають пацієнтам дитячого та раннього підліткового віку, при непереносимості ацетилсаліцилової кислоти та інших компонентів препарату, «аспіриновій» астмі (в анамнезі), гострому ерозивному гастриті, виразковій хворобі, геморагічному діатезі, тяжких захворюваннях печінки та нирок, при тяжкій декомпенсованій серцевій недостатності.
Під час вагітності Магнікор призначають лише у випадках крайньої необхідності та лише у 1-2 триместрі, враховуючи можливий негативний вплив на плід та перебіг вагітності. У 3-му триместрі вагітності таке лікування небажане, оскільки воно сприяє зниженню скоротливості матки (тривалі пологи) та може спричинити сильну кровотечу. У плода може виникнути легенева гіпертензія та порушення функції нирок.
Побічні ефекти препарату включають симптоми з боку шлунково-кишкового тракту (диспепсія, біль в епігастральній ділянці та животі, певний ризик шлункової кровотечі з розвитком залізодефіцитної анемії). На тлі прийому препарату можливі носові кровотечі, кровоточивість ясен та органів сечовивідної системи,
Передозування може спричинити запаморочення, непритомність та дзвін у вухах. Алергічні реакції не є рідкістю, особливо у контексті гіперчутливості до саліцилатів. Однак анафілаксія та дихальна недостатність є рідкісними побічними ефектами.
Підбір препаратів у комплексній терапії та рекомендованих дозувань має бути суворо індивідуальним. Особливу обережність слід дотримуватися при лікуванні вагітних жінок, матерів-годувальниць, дітей та пацієнтів похилого віку.
Традиційна медицина та гомеопатія
Фіброеластоз серця – це серйозне та важке захворювання з характерним прогресуючим перебігом і практично відсутністю шансів на одужання. Зрозуміло, що ефективне лікування такого захворювання народними засобами неможливо. Рецепти народної медицини, які в основному зводяться до лікування травами, можна використовувати лише як допоміжний засіб і лише з дозволу лікаря, щоб не ускладнювати і без того несприятливий прогноз.
Що стосується гомеопатичних засобів, то їх використання не заборонено, і може бути частиною комплексного лікування серцевої недостатності. Однак у цьому випадку мова йде не стільки про лікування, скільки про запобігання прогресуванню ХСН.
Препарати повинен призначати досвідчений гомеопат, а питання про можливість включення їх до комплексної терапії знаходиться в компетенції лікуючого лікаря.
Які гомеопатичні препарати допомагають затримати прогресування серцевої недостатності при фіброеластозі? При гострій серцевій недостатності гомеопати звертаються до допомоги таких медикаментів: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Незважаючи на схожість показань, при виборі ефективного препарату лікарі спираються на зовнішні прояви ішемії у вигляді ціанозу (його ступінь та поширеність) та характер больового синдрому.
У разі ХСН до підтримуючої терапії можна включити: Lachesis та Nayu, Lycopus (на початкових стадіях збільшення серця), Laurocerasus (при задишці у спокої), Latrodectus mactans (при клапанних патологіях), препарати глоду (особливо корисні при ендоміокардіальних ураженнях).
У разі сильного серцебиття для симптоматичного лікування можуть бути призначені: Спігелія, Глоноїнум (при тахікардії), Аурум металікум (при гіпертонії).
Для зменшення вираженості задишки допомагають: Грінделія, Спонгія та Лахегіс. Для полегшення болю в серці можна призначити: Кактус, Цереус, Ная, Купрум, для зняття тривоги на цьому тлі – Аконітум. При розвитку серцевої астми показані: Дигіталіс, Лавроцерас, Плаун.
Профілактика
Профілактика набутого фіброеластозу серця та легень полягає у запобіганні та своєчасному лікуванні інфекційно-запальних захворювань, особливо коли йдеться про ураження життєво важливих органів. Ефективне лікування основного захворювання допомагає запобігти небезпечним наслідкам, до яких належить і фіброеластоз. Це чудова причина дбати про своє здоров'я та здоров'я майбутніх поколінь, так звана робота заради здорового майбутнього та довголіття.
Прогноз
Зміни сполучної тканини, пов'язані з фіброеластозом серця та легень, вважаються незворотними. Хоча деякі препарати можуть дещо зменшити товщину ендокарда при тривалій терапії, вони не гарантують одужання. Хоча цей стан не завжди є смертельним, прогноз все ще відносно несприятливий. 4-річна виживаність становить 77%. [ 14 ]
Найгірший прогноз, як ми вже згадували, при вродженій формі серцевої фіброеластози, прояви серцевої недостатності при якій видно вже в перші тижні та місяці життя дитини. Врятувати малюка може лише пересадка серця, що саме по собі є ризикованою операцією в такий ранній період, і її необхідно зробити до 2 років. Такі діти зазвичай не живуть довше.
Інші операції дозволяють лише уникнути ранньої смерті дитини (і то не завжди), але не можуть повністю вилікувати її від серцевої недостатності. Смерть настає при декомпенсації та розвитку дихальної недостатності.
Прогноз при фіброеластозі легень залежить від особливостей захворювання. Якщо симптоми розвиваються швидко, шанси вкрай малі. Якщо захворювання прогресує поступово, пацієнт може прожити близько 10-20 років, доки не настане дихальна недостатність через зміни в альвеолах легень.
Багатьох важколікуваних патологій можна уникнути, якщо вживати профілактичних заходів. У випадку фіброеластозу серця це, перш за все, профілактика тих факторів, які можуть впливати на розвиток серця та кровоносної системи плода (за винятком спадкової схильності та мутацій, проти яких лікарі безсилі). Якщо їх уникнути неможливо, рання діагностика допомагає виявити патологію на стадії, коли можливе переривання вагітності, що в цій ситуації вважається гуманним.

