Медичний експерт статті
Нові публікації
Лейкоплакія вульви: що це таке, як лікувати захворювання?
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
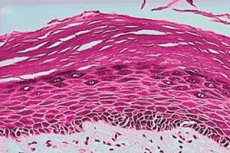
Епідеміологія
Статистика поширеності лейкоплакії серед жінок свідчить про те, що відсоток уражених випадків оцінюється в 1-3%. Лейкоплакія частіше зустрічається з віком, зазвичай не виникає до 30 років. Смертність від самої патології не визначена, але ступінь злоякісності залежить від форми і може досягати 56%.
Причини лейкоплакії вульви
Існує багато визнаних станів, що характеризуються білими виразками на слизовій оболонці вульви, але більшість із цих плям не мають відомої причини. Їх називають лейкоплакією, коли інші можливі причини виключені. Існує також кілька визнаних підтипів лейкоплакії, описаних відповідно до клінічного вигляду ураження.
Майже всі такі плями зазвичай є результатом кератозу. Нормальна слизова оболонка вульви має червоно-рожевий колір через розташовану під нею судинну мережу в пластинці, яка видно крізь тонкий епітеліальний шар. Майже всі білі плями є доброякісними, тобто нераковими, але лейкоплакія має високий потенціал для трансформації в злоякісну форму, що необхідно враховувати.
Інтерес до захворювань вульви значно зріс за останні кілька років. Вульва є частиною жіночих статевих шляхів. Ембріологічно вона є результатом злиття клоакальної ентодерми, урогенітальної ектодерми та парамезонефральних мезодермальних шарів. Різні епітелії, від зроговілого плоского епітелію до плоскої слизової оболонки, вистилають вульву. Вестибулярний епітелій не є ні пігментованим, ні зроговілим, але містить еккринові залози. Це важливо для розуміння розвитку патогенезу лейкоплакії.
Доброякісні захворювання вульви є серйозною проблемою для жінок будь-якого віку. Ці захворювання включають атрофію вульви, доброякісні пухлини, гамартоми та кісти, інфекційні захворювання та неопластичні епітеліальні захворювання. Інфекційні захворювання включають ті, що спричинені відомими переносними агентами, такими як віруси, бактерії, грибки та найпростіші. Їх можуть спочатку діагностувати лікарі різних спеціальностей, включаючи дерматологів та гінекологів, і часто вимагають міждисциплінарного підходу. Усі ці патології можуть бути пов'язані з лейкоплакією або спровокувати її розвиток.
Аномалії розвитку вульви зазвичай трапляються рідко. Атрофія вульви може бути пов'язана зі старістю або іншими захворюваннями, але ці аномалії часто є майже фізіологічною знахідкою у людей похилого віку. Лейкоплакія часто може розвиватися на тлі атрофії.
Точні причини лейкоплакії незрозумілі. Однак можливі такі фактори:
- Системні фактори, такі як діабет, ендокринні порушення, недоїдання, авітаміноз, порушення функції гіпофізарно-яєчникової системи. Також важливу роль у розвитку лейкоплакії відіграє вірусна інфекція, Candida albicans, інфекція ВПЛ спостерігається у 22% пацієнтів. Мутація гена p53 є однією з причин, що призводять до аномальної проліферації клітин.
- Місцеві фактори, такі як: надмірне термічне подразнення, натирання, вікова атрофія, пошкодження слизової оболонки або виразки.
Патогенез
Патогенез лейкоплакії полягає в надмірному розростанні аномальних клітин. Це проліферативне ураження слизової оболонки або епідермального епітелію. Нормальний епітелій слизової оболонки вульви не містить рогового шару та зернистого шару. При лейкоплакії епітелій слизової оболонки значно зроговіває. При лейкоплакії епітелій слизової оболонки зроговіває в товщі зернистого шару в місці, де в нормі не повинно бути кератину. Спочатку, через дію патологічного фактора на слизову оболонку вульви, відбувається епітеліальна гіперплазія слизової оболонки з метою відновлення пошкодженого шару (саме тому лейкоплакія так часто виникає на тлі ерозій або тріщин). Після цього відбувається акантозне потовщення епітелію та інфільтрація дермальних лімфоцитів і плазматичних клітин. Це призводить до потовщення зернистого шару та значного гіперкератозу з подальшою появою клітин неправильної форми та мітотичних фігур, що може стати основою для подальшого неопластичного процесу.
Багато хто задається питанням, чи заразна лейкоплакія вульви. Оскільки це неінфекційне захворювання, воно не передається чоловікам і не є заразним. Єдине, що якщо у жінки є супутні бактеріальні, грибкові або вірусні інфекції, що передаються статевим шляхом, то передаватися можуть лише вони.
Симптоми лейкоплакії вульви
Лейкоплакія вульви зустрічається відносно рідко і може проявлятися неспецифічними клінічними ознаками.
Першими ознаками захворювання є поява утворень на слизовій оболонці у вигляді біло-рожевих або сірувато-білих плям, що мають чіткі контури. Розміри часто різні, а розподіл різний. Зазвичай поява цих патологічних утворень не викликає у жінки жодних відчуттів. Тому перші ознаки прогресування захворювання можна помітити лише під час огляду лікаря з зовсім іншої причини.
Однак симптоми можуть виникати у деяких жінок, і це можна вважати щасливим випадком, оскільки шанси на раннє виявлення високі.
Ранні симптоми можуть включати свербіж у геніталіях, незвичайні виділення або їх посилення. Іноді може виникати відчуття печіння або важкості, вульводинія.
Пізні симптоми – це місцеве відчуття печіння зі значним поширенням на ділянку лейкоплакії, поколювання та свербіж, локальне ураження слизової оболонки шкіри з різним ступенем втрати пігменту, часто з набряком, тріщинами та розсіяними поверхневими виразками. Візуально сама жінка не може побачити прояви захворювання, вона може лише здогадуватися через появу деяких симптомів.
При візуальному огляді можна побачити симптом білого потовщеного інфільтративного епітелію з прозорими межами, а також можливі невеликі фрагменти ерозій та виразок. Ураження шкіри виникають на слизовій оболонці піхви, слизовій оболонці уретри, клітора, всередині та зовні статевих губ у вигляді однієї або кількох неправильних білих та молочно-білих плям або бляшок, злегка піднятих над усією поверхнею слизової оболонки. Деякі з них можуть не випинатися, але поверхня кератозу шорстка і, торкаючись цієї плями, наприклад, при зіскрібанні поверхні слизової оболонки, основа легко кровоточить. Ділянка лейкоплакії зазвичай може кровоточити через подряпини або тертя, можуть бути ерозії або ліхеніфікація.
Лейкоплакію вульви шийки матки важче діагностувати, оскільки невелика пляма може бути візуально непомітною. Але ця локалізація має вищий ризик злоякісного переродження. Симптоматично лейкоплакія шийки матки може часто кровоточити, викликати більше симптомів дискомфорту, ніж в інших місцях.
Крауроз, як і лейкоплакія вульви, вважається одним із потенційно канцерогенних станів. Крауроз розвивається у жінок старшого віку та супроводжується не тільки потовщенням та гіперкератозом епітелію, але й утворенням склеротичних ділянок, які вже не піддаються консервативному лікуванню. По суті, це два різних захворювання, що мають гістологічні відмінності, але лейкоплакія також потенційно може переходити в склеротичну форму.
Лейкоплакія вульви у дітей трапляється рідко, переважно у дівчаток препубертатного віку. Зазвичай вона вражає шкіру вульви (ділянку навколо отвору піхви), але іноді може також вражати анус. У дітей лейкоплакія є небезпечною, і симптоми зазвичай виникають протягом місяців або років до того, як буде поставлено діагноз.
Найпоширенішими симптомами лейкоплакії у дівчаток є свербіж та біль. Ці симптоми можуть варіюватися від легких до важких. Дівчата можуть реагувати або виражати свій дискомфорт по-різному. Наприклад, деякі дівчата можуть просто скаржитися на те, що їхня «інтимна зона» болить або свербить, тоді як інші можуть реагувати, тримаючи область геніталій або тертям і чухаючи її. Ступінь дискомфорту може бути непропорційним до ступеня захворювання. Найголовніше, щоб дівчина почувалася комфортно, говорячи про симптоми.
Лейкоплакія у дітей також може спричиняти болісне сечовипускання і навіть запор. Болісне сечовипускання виникає, коли сеча проходить через шкіру вульви, яка може бути подразненою та запаленою. Запор виникає через затримку калу через болючі тріщини на шкірі поблизу ануса.
Стадії
Стадії лейкоплакії важко відстежити клінічно, і можна лише припустити, що види лейкоплакії є послідовними стадіями одного процесу. Розрізняють плоску та гіперкератотичну лейкоплакію. Плоска лейкоплакія вульви характеризується утворенням білуватих ділянок, які не виступають над шкірою. Вони можуть бути ледь помітними та часто протікають безсимптомно. Бородавчаста лейкоплакія вульви – це утворення щільних ділянок, що підносяться над навколишньою слизовою оболонкою та можуть бути різних розмірів. Через це такі ділянки можуть травмуватися та часто супроводжуватися кровотечею або іншими симптомами.
 [ 18 ]
[ 18 ]
Ускладнення і наслідки
Наслідки, які можуть виникнути у всіх жінок, дуже різні. Найпоширенішим ускладненням є склероз. Вірус склерозу є поширеним ускладненням лейкоплакії вульви та періанальної області. У місці лейкоплакії виникає атрофія слизової оболонки, яка поступово стає тоншою, що головним чином пов'язано з тривалою лейкоплакією вульви, спричиненою порушенням власної імунної функції організму.
Деякі випадки лейкоплакії вульви можуть ускладнюватися діабетом, і вплив цих факторів є взаємним. Лейкоплакія вульви поступово посилює стан, що може призвести до ендокринних порушень, індукованого діабету та збільшення ступеня ураження вульви.
Нерегулярні менструації можуть бути наслідком лейкоплакії, як з ендокринними порушеннями, клінічно діагностованими та потребуючими лікування.
 [ 19 ]
[ 19 ]
Діагностика лейкоплакії вульви
Основний діагноз ґрунтується на гістопатологічному дослідженні та клінічних проявах. Якщо є епітеліальні або епідермальні зміни слизової оболонки, проблему легше діагностувати. Однак діагноз лейкоплакії часто ставиться на пізній стадії.
Діагноз лейкоплакії також ґрунтується на результатах гінекологічного огляду, наявності скарг у пацієнток. Аналізи, що використовуються при цій патології, - це клінічний аналіз крові, імунограма та цитологічне дослідження мазків з ураженої ділянки.
Інструментальна діагностика лейкоплакії включає кольпоскопію (взяття мазків з патологічних вогнищ для подальшого дослідження за допомогою мікроскопа), біопсію, ультразвукове дослідження та пробу Шиллера.
Коли лікар виявляє білу пляму на слизовій оболонці, він може лише припустити, що це ділянка лейкоплакії. Для підтвердження необхідні біопсія та гістологічне дослідження. Мікроскопічне дослідження кератиноцитів, взятих з ділянки вульви, очищеної від слизової оболонки, використовується як діагностичний метод. Зазвичай біопсія тканини проводиться для виключення інших причин білих плям, а також для проведення детального гістологічного дослідження та оцінки наявності будь-якої епітеліальної дисплазії. Це є показником злоякісного потенціалу і зазвичай визначає лікування та інтервал повторного обстеження. Ділянки уражень лейкоплакією, які переважно піддаються біопсії, - це ділянки, що демонструють індурацію (затвердіння) та еритроплазію (почервоніння), а також ерозивні або виразкові ділянки. Ці ділянки частіше демонструють дисплазію, ніж однорідні білі ділянки.
Гістологічне дослідження є обов'язковим після мікроскопії, щоб виключити клітинну атипію (рак). Лейкоплакія має широкий спектр можливих гістологічних проявів. Ступінь гіперкератозу, товщина епітелію (акантоз/атрофія), дисплазія та інфільтрація запальних клітин підстилаючої власної пластинки слизової оболонки можуть варіюватися. У слизових оболонках гіперкератоз можна визначити як збільшення товщини кератинового шару епітелію або наявність такого шару в місці, де його зазвичай не очікують. При лейкоплакії гіперкератоз варіюється за товщиною і може бути орто- або паракератозом (залежно від того, чи втрачені ядра клітин, чи збережені), або поєднанням обох у різних ділянках ураження. Епітелій може демонструвати гіпертрофію (наприклад, акантоз) або атрофію. Червоні ділянки при лейкоплакії являють собою атрофічний або незрілий епітелій, який втратив здатність до зроговіння. Перехід між ураженням та нормальною навколишньою слизовою оболонкою може бути добре окресленим або погано окресленим. Гіперкератоз та змінена товщина епітелію можуть бути єдиними гістологічними ознаками лейкоплакії, але деякі з них проявляють дисплазію. Слово «дисплазія» зазвичай означає «аномальний ріст» і, зокрема, в контексті уражень вульви, стосується мікроскопічних змін («клітинна атипія») слизової оболонки, що вказують на ризик злоякісного переродження. Запальна клітинна інфільтрація у зразках пластинки зазвичай спостерігається при дисплазії. Тяжка дисплазія є синонімом терміна «карцинома in situ», що вказує на наявність неопластичних клітин, які ще не проникли крізь базальну мембрану або не вразили інші тканини. Ось чому так важливо не лише провести гістологічне дослідження лейкоплакії, але й своєчасно поставити діагноз, оскільки іноді це вже може бути рання стадія раку.
 [ 20 ]
[ 20 ]
Диференціальна діагностика
Диференціальний діагноз лейкоплакії можна розглядати відповідно до появи подібних плям на слизовій оболонці вульви, які за зовнішнім виглядом можуть нагадувати лейкоплакію.
Лейкоплакію неможливо стерти зі слизової оболонки, що відрізняє її від білих плям, таких як псевдосеменальний кандидоз, де білий шар можна видалити, щоб виявити еритематозну, іноді кровоточиву поверхню. Білий колір, пов'язаний з лейкемією, зникає при розтягуванні слизової оболонки. Інші причини білих плям зазвичай вимагають патологоанатомічного дослідження зразка біопсії, щоб диференціювати їх від лейкоплакії.
Атрофічні ділянки вульви можуть поверхнево нагадувати лейкоплакію. Звичайна лейкоплакія слизової оболонки – це гіпертрофічна дистрофія вульви, яка зазвичай не супроводжується атрофією вульви, гістопатологією потовщення епідермального шару, неоднорідністю клітин та атрофією затвердіння. На противагу цьому, атрофічна дистрофія вульви проявляється як ураження шкіри у вигляді атрофічних синьо-білих плоских плям, що мають повну дегенерацію колагенових волокон дерми, дно яких заповнене запальною клітинною інфільтрацією, яку можна виявити.
Лейкоплакію також потрібно диференціювати від вульварного дерматиту. Вульварний дерматит - це білі плями, розподілені по обидва боки статевих губ, що сверблять, часто супроводжуються ураженням інших ділянок шкіри, пігментацією шкіри, гістопатологічними змінами хронічного дерматиту, потовщенням шарів шкіри.
Лікування лейкоплакії вульви
Систематичний огляд показав, що жоден із методів лікування лейкоплакії не був ефективним у запобіганні злоякісному переродженню. Деякі методи лікування можуть призвести до загоєння лейкоплакії, але не запобігають рецидиву ураження або злоякісним змінам. Незалежно від застосованого лікування, діагноз лейкоплакії майже завжди призводить до рекомендації щодо усунення можливих причинних факторів, а також тривалого спостереження за ураженням для раннього виявлення будь-яких злоякісних змін. Однак, ліки використовуються в кожному окремому випадку.
Було досліджено багато різних місцевих та системних засобів, включаючи протизапальні засоби, протигрибкові засоби, каротиноїди (попередники вітаміну А, такі як бета-каротин), ретиноїди (вітамін А-подібні речовини) та цитотоксичні засоби. Вітаміни С та Е також вивчалися у зв'язку з лікуванням лейкоплакії. Деякі з цих досліджень ґрунтуються на гіпотезі, що антиоксидантні поживні речовини, вітаміни та білки-супресори росту клітин (такі як p53) є антагоністами онкогенезу. Високі дози ретиноїдів можуть спричиняти токсичні ефекти.
Місцеве лікування є одним із пріоритетів, а також включає деякі рекомендації щодо догляду.
- Тримайте вульву чистою та сухою, уникайте надмірного миття милом тощо. Свербіж можна значно зменшити при використанні місцевих кортикостероїдів, таких як гідрокортизонова мазь, крем з гідрокортизоновою олією. Для місцевого застосування рекомендуються супозиторії з гідрокортизоном. Спосіб застосування – вагінальний, дозування – одна супозиторія на ніч у піхву, не більше семи днів. Побічні ефекти можуть включати розвиток кандидозу, оскільки супозиторії незначно пригнічують місцевий імунітет.
- Тержинан застосовується при лейкоплакії вульви, коли у жінки є супутня бактеріальна або грибкова інфекція, або кандидоз, що може спричинити цю проблему. Це комплексний препарат, що включає антибактеріальний засіб (тернідазол та неоміцин), протигрибковий засіб (ністатин) та гормональний засіб (преднізолон). Спосіб застосування – вагінальний у вигляді супозиторіїв, дозування – один супозиторій один раз на ніч протягом шести днів поспіль. Побічні ефекти нечасті, може спостерігатися печіння після введення препарату, свербіж.
- Мазі та креми від лейкоплакії вульви використовуються як місцева терапія. Іранський шафрановий крем є одним з ефективних, за відгуками користувачів, засобів. Засіб містить кілька видів китайських трав без додавання гормональних препаратів та синтетичних препаратів. Засіб складається з набору гелю та крему. Спосіб застосування – спочатку вмитися гелем, потім висушитися рушником і нанести крем. Побічні ефекти не визначені.
- Мазь 999 – це комплексний препарат, що містить камфору, ментол, біологічно активні трави та протимікробний гормональний засіб гексаметазон. Препарат має протизапальну та антибактеріальну дію. Спосіб застосування препарату – у формі крему, наносити на ділянку лейкоплакії. Дозування – невелика кількість один раз на день. Можуть виникнути труднощі із застосуванням препарату через незручність самостійного використання. Застереження – якщо є ділянки з ерозіями або пошкодженнями, то використовувати мазь не рекомендується.
Фенистил не є особливо ефективним для лікування лейкоплакії вульви, але як антигістамінний засіб він може полегшити або зменшити свербіж.
Вітаміни використовуються в комплексній терапії, оскільки лейкоплакія вважається однією з патологій гіповітамінозу. Можна віддати перевагу будь-яким полівітамінним комплексам – Квадевіт, Супервіт, Вітрум.
Фізіотерапія не використовується широко, оскільки додаткове зовнішнє подразнення або стимуляція можуть спричинити ускладнення.
Народні засоби
Традиційні методи лікування не довели свою ефективність, і не було доведено, що такі методи можуть не спричинити виникнення злоякісних новоутворень. Тому краще використовувати такі методи лише після консультації з лікарем.
- Для приготування ліків візьміть 30 г софори, 12 г непети, 6 г червоного півонії, 6 грамів сафлору, 20 г астрагалу. Все потрібно запарити гарячою водою та зробити ванну. Приймати такі ванни можна 2 рази на день, кожну дозу запареної трави можна використовувати 2-4 рази.
- Ви можете приготувати мазь вдома. Для цього вам знадобиться 20% мазь з риб’ячого жиру 20 г, 10 г дексаметазону, 5-фторурацилу та за показаннями можна додати гідрокортизонову мазь. Після змішування потрібно нанести її на ватний тампон і робити такі супозиторії один раз на ніч протягом семи днів.
- Для наступного настою потрібно 30 грамів трави оленячої, 30 грамів спиртової селезінки, 15 грамів цикадки. Все змішайте та приготуйте ванну, проціджуючи вміст. Приймайте таку гарячу ванну двічі на день для лікування лейкоплакії вульви.
Гірудотерапія при лейкоплакії вульви широко обговорюється як один із методів альтернативного лікування захворювання. Ефект від такої процедури не ясний, але деякі жінки відзначають зменшення симптомів після кількох процедур. Для такого лікування потрібен спеціальний центр, який займається патологією та використовує перевірені методи з екологічними видами п'явок.
Гомеопатію можна використовувати, але не варто надавати великого значення цьому виду терапії, оскільки можна пропустити ускладнення. Самостійно використовувати гомеопатичні методи не рекомендується.
Хірургічне лікування лейкоплакії є методом першого вибору для багатьох клініцистів. Однак ефективність цього лікування неможливо оцінити через недостатню кількість доказів. Його можна виконати шляхом традиційного хірургічного видалення скальпелем, лазером чи кріотерапією. Часто, якщо біопсія показує дисплазію середнього або тяжкого ступеня, рішення про використання хірургічного підходу приймається легше. Іноді білі плями занадто великі, щоб їх можна було повністю видалити, і натомість їх ретельно контролюють. Навіть якщо ураження повністю видалено, регулярні огляди є важливими, оскільки лейкоплакія може рецидивувати, особливо якщо зберігаються схильні фактори, такі як інфекція.
Лазерне лікування лейкоплакії вульви вважається найменш інвазивним методом. Його використовують, якщо ураження невелике. Коли жінки не хочуть ризикувати та вважають, що лейкоплакія може перерости в злоякісну, лазерне лікування може бути рішенням.
Екстирпація вульви не проводиться у випадку самої лейкоплакії. Таке радикальне лікування може бути обрано при наявності серйозних ускладнень з розвитком раку.
Харчування та дієта мають велике значення при лейкоплакії вульви. Раціон жінки повинен бути максимально насиченим вітамінами, мінералами та клітковиною. Нормальне функціонування імунної системи неможливе без достатньої кількості білка, тому харчування має бути повноцінним без шкідливих жирів. Жінки з такою дієтою мають менший ризик розвитку лейкоплакії, а якщо вона вже є, то ризик ускладнень також нижчий.
Профілактика
Профілактика цієї патології базується на правильному режимі жінки, режимі не тільки харчування, але й статевого життя та гормонального фону. Завжди необхідно вчасно проходити профілактичні огляди, щоб виключити фактори ризику розвитку лейкоплакії.
Вакцинація проти лейкоплакії вульви як захворювання не розроблена. Але існує вакцина проти вірусу папіломи, який може спричинити рак у жінок, особливо якщо є лейкоплакія. Жінці слід зробити цю вакцину перед початком статевого життя.
Амбулаторне спостереження за лейкоплакією вульви обов'язкове до її вилікування або проведення хірургічного втручання. Навіть після хірургічного лікування жінку активно спостерігають на предмет цієї патології ще протягом року.
Прогноз
Прогноз лейкоплакії залежить від багатьох факторів – віку, гормонального фону, інфекцій, типу патології. Наприклад, змішані червоно-білі ураження (еритролейкоплакія / «плямиста лейкоплакія») мають вищий ризик злоякісних змін, ніж гомогенна лейкоплакія. Жінки старшого віку з лейкоплакією також мають вищий ризик. Загалом відбувається спонтанна регресія плям, а їх зникнення відбувається на тлі комплексної терапії. Найбільш сприятливий прогноз для одужання – використання інвазивних методів діагностики.
Лейкоплакія вульви не повинна бути поширеною проблемою для жінки, оскільки це один із станів, який потрібно контролювати. І хоча лейкоплакія часто протікає безсимптомно, важливо регулярно проходити профілактичні огляди у гінеколога для виявлення цієї патології.

