Медичний експерт статті
Нові публікації
Патогенез гепатиту B
Останній перегляд: 07.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
У патогенезі гепатиту В можна виділити кілька провідних ланок патогенетичного ланцюга:
- впровадження збудника – інфекція;
- фіксація на гепатоциті та проникнення в клітину;
- розмноження вірусу та його «витіснення» на поверхню гепатоцита, а також у кров;
- активація імунологічних реакцій, спрямованих на усунення збудника;
- ураження органів і систем імунними комплексами;
- формування імунітету, звільнення від збудника, одужання.
Оскільки зараження гепатитом В завжди відбувається парентерально, можна вважати, що момент зараження практично еквівалентний проникненню вірусу в кров. Спроби деяких дослідників розрізнити ентеральну та регіональну фази при гепатиті В мало обґрунтовані. Є більше підстав вважати, що вірус одразу потрапляє в печінку з потоком крові.
Тропізм вірусу гепатиту В до тканини печінки зумовлений наявністю спеціального рецептора в HBsAg – поліпептиду з молекулярною масою 31 000 Да (P31), який має альбумінзв'язуючу активність. Подібна альбумінова зона також виявлена на мембрані гепатоцитів у печінці людини та шимпанзе, що по суті визначає тропізм HBV до печінки людини та шимпанзе.
Коли вірус проникає в гепатоцит, вивільняється вірусна ДНК, яка, потрапляючи в ядро гепатоцита та виконуючи роль матриці для синтезу нуклеїнових кислот, запускає серію послідовних біологічних реакцій, результатом яких є складання нуклеокапсиду вірусу. Нуклеокапсид мігрує через ядерну мембрану в цитоплазму, де відбувається остаточне складання частинок Дейна - повного вірусу гепатиту В.
Слід, однак, зазначити, що при інфікуванні гепатоцита процес може протікати двома шляхами – реплікативним та інтегративним. У першому випадку розвивається картина гострого або хронічного гепатиту, а в другому – вірусоносійство.
Причини, що визначають два типи взаємодії між вірусною ДНК та гепатоцитами, точно не встановлені. Найімовірніше, тип відповіді є генетично зумовленим.
Результатом реплікативної взаємодії є складання структур основного антигену (у ядрі) та складання повного вірусу (у цитоплазмі), після чого відбувається презентація повного вірусу або його антигенів на мембрані або в структурі мембрани гепатоцитів.
Загальновизнано, що реплікація вірусу не призводить до пошкодження клітин на рівні гепатоцитів, оскільки вірус гепатиту В не має цитопатичного ефекту. Цю позицію не можна вважати безперечною, оскільки вона ґрунтується на експериментальних даних, які, хоча й вказують на відсутність цитопатичної дії вірусу гепатиту В, були отримані на культурах тканин і тому не можуть бути повністю екстрапольовані на вірусний гепатит В у людини. У будь-якому випадку, питання відсутності пошкодження гепатоцитів під час реплікативної фази потребує додаткового вивчення.
Однак, незалежно від характеру взаємодії вірусу з клітиною, печінка обов'язково включається в імунопатологічний процес. У цьому випадку пошкодження гепатоцитів пов'язане з тим, що в результаті експресії вірусних антигенів на мембрані гепатоцитів та вивільнення вірусних антигенів у вільний обіг включається ланцюг послідовних клітинних та гуморальних імунних реакцій, зрештою спрямованих на виведення вірусу з організму. Цей процес здійснюється у повній відповідності із загальними закономірностями імунної відповіді на вірусні інфекції. Для ліквідації збудника включаються клітинні цитотоксичні реакції, опосередковані різними класами ефекторних клітин: К-клітинами, Т-клітинами, природними кілерами, макрофагами. Під час цих реакцій інфіковані гепатоцити руйнуються, що супроводжується вивільненням вірусних антигенів (HBcAg, HBeAg, HBsAg), які запускають систему антитілогенезу, в результаті чого в крові накопичуються специфічні антитіла, насамперед до ядра - анти-HBc та e-антигену - анти-HBE. Отже, звільнення клітини печінки від вірусу відбувається в процесі її загибелі внаслідок реакцій клітинного цитолізу.
Водночас специфічні антитіла, що накопичуються в крові, зв'язують антигени вірусу, утворюючи імунні комплекси, що фагоцитуються макрофагами та виводяться нирками. У цьому випадку можуть виникати різні ураження імунних комплексів у вигляді гломерулонефриту, артеріїту, артралгії, шкірних висипань тощо. За участю специфічних антитіл організм очищається від збудника та настає повне одужання.
Відповідно до окресленої концепції патогенезу гепатиту В, все різноманіття клінічних варіантів перебігу захворювання зазвичай пояснюється особливостями взаємодії вірусу та кооперації імунокомпетентних клітин, іншими словами, силою імунної відповіді на наявність вірусних антигенів. Згідно з сучасними уявленнями, сила імунної відповіді генетично обумовлена та пов'язана з антигенами гістосумісності локусу HLA першого класу.
Загальновизнано, що за умов адекватної імунної відповіді на вірусні антигени гострий гепатит клінічно розвивається з циклічним перебігом та повним одужанням. На тлі зниження імунної відповіді на вірусні антигени імуноопосередкований цитоліз виражений незначно, тому ефективної елімінації інфікованих клітин печінки не відбувається, що призводить до легких клінічних проявів з тривалою персистенцією вірусу та, можливо, розвитком хронічного гепатиту. Водночас, навпаки, у разі генетично зумовленої сильної імунної відповіді та масивного інфікування (гемотрансфузії) виникають великі ділянки ураження клітин печінки, які клінічно відповідають тяжким та злоякісним формам захворювання.
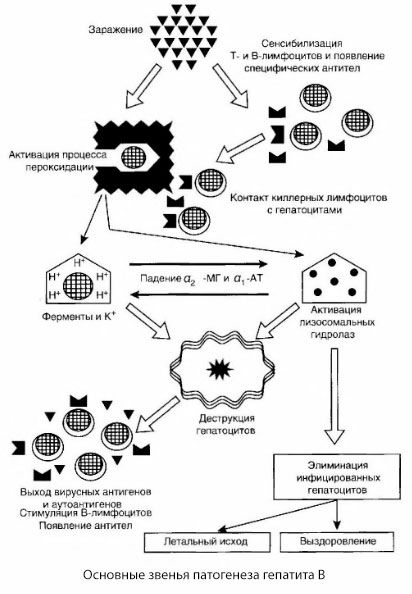
Представлена схема патогенезу гепатиту В вирізняється своєю злагодженістю; проте вона містить низку суперечливих та маловивчених моментів.
Якщо дотримуватися концепції гепатиту В як імунопатологічного захворювання, можна очікувати зростання клітинних цитотоксичних реакцій зі збільшенням тяжкості захворювання. Однак при тяжких формах різко знижуються показники клітинної ланки імунітету, включаючи багаторазове зниження, порівняно з такими у здорових дітей, та індексу цитотоксичності К-клітин. При злоякісній формі, в період розвитку масивного некрозу печінки та особливо печінкової коми, відзначається повна нездатність лімфоцитів до бласттрансформації під впливом фітогематлутиніну, стафілококового ендотоксину та HBsAg. Крім того, відсутня здатність лейкоцитів до міграції згідно з реакцією гальмування міграції лейкоцитів (РГМЛ), а також виявлено різке підвищення проникності мембран лімфоцитів за результатами їх дослідження за допомогою флуоресцентного тетрациклінового зонда.
Так, якщо показники флуоресценції лімфоцитів у здорових людей становлять 9,9±2%, а при типовому гепатиті В з доброякісним перебігом вони зростають до 22,3±2,7%, то при злоякісних формах кількість флуоресцентних лімфоцитів досягає в середньому 63,5±5,8%. Оскільки підвищення проникності клітинних мембран однозначно оцінюється в літературі як достовірний показник їх функціональної неповноцінності, можна зробити висновок, що при гепатиті В, особливо при злоякісній формі, спостерігається грубе пошкодження лімфоцитів. Про це також свідчать показники цитотоксичності К-клітин. При тяжкій формі на 1-2-му тижні захворювання цитотоксичність становить 15,5±8,8%, а при злоякісній формі на 1-му тижні - 6,0±2,6, на 2-му - 22,0±6,3% при нормі 44,8±2,6%.
Наведені дані чітко свідчать про виражені порушення клітинної ланки імунітету у пацієнтів з тяжкими формами гепатиту В. Також очевидно, що ці зміни виникають вторинно, в результаті пошкодження імунокомпетентних клітин токсичними метаболітами та, можливо, циркулюючими імунними комплексами.
Як показали дослідження, у пацієнтів з тяжкими формами гепатиту В, особливо у разі розвитку масивного некрозу печінки, титр HBsAg та HBeAg у сироватці крові знижується і одночасно антитіла до поверхневого антигену починають виявлятися у високих титрах, що абсолютно нехарактерно для доброякісних форм захворювання, при яких анти-HBV з'являються лише на 3-5-му місяці захворювання.
Швидке зникнення антигенів вірусу гепатиту В з одночасною появою високих титрів противірусних антитіл свідчить про інтенсивне утворення імунних комплексів та їх можливу участь у патогенезі розвитку масивного некрозу печінки.
Таким чином, фактичні матеріали не дозволяють однозначно інтерпретувати гепатит В лише з позиції імунопатологічної агресії. І справа не лише в тому, що не виявлено зв'язку між глибиною та поширеністю морфологічних змін у печінці, з одного боку, та вираженістю факторів клітинного імунітету, з іншого. Теоретично цю обставину можна було б пояснити пізніми етапами вивчення показників клітинного імунітету, коли імунокомпетентні клітини зазнавали потужного токсичного впливу внаслідок наростаючої функціональної недостатності печінки. Звичайно, можна припустити, що імунний цитоліз гепатоцитів відбувається на самих ранніх стадіях інфекційного процесу, можливо, навіть до появи клінічних симптомів тяжкого ураження печінки. Однак таке припущення малоймовірне, оскільки подібні показники клітинного імунітету були виявлені у пацієнтів з найгострішим (блискавичним) перебігом захворювання і, крім того, під час морфологічного дослідження тканини печінки не було виявлено масивної лімфоцитарної інфільтрації, водночас виявлялися суцільні поля некротичного епітелію без явищ резорбції та лімфоцитарної агресії.
Дуже важко пояснити морфологічну картину гострого гепатиту лише з позиції імунного клітинного цитолізу, тому в ранніх дослідженнях цитотоксична дія вірусу гепатиту В не виключалася.
Наразі це припущення частково підтверджено відкриттям вірусу гепатиту В. Як показали дослідження, частота виявлення маркерів гепатиту D безпосередньо залежить від тяжкості захворювання: при легких формах вони виявляються у 14%, середньої тяжкості – у 18%, тяжкої – у 30%, а злоякісної – у 52% пацієнтів. Враховуючи, що вірус гепатиту D має некрозогенну цитопатичну дію, можна вважати встановленим, що коінфекція вірусами гепатиту В і D має велике значення в розвитку фульмінантних форм гепатиту В.
Патогенез гепатиту В можна представити наступним чином. Після проникнення вірусу гепатиту В у гепатоцити імунологічна атака на інфіковані гепатоцити індукується Т-кілерами, які виділяють лімфотоксини у напрямку клітин печінки.
Точні механізми пошкодження гепатоцитів при гепатиті В ще не встановлені. Провідну роль відіграють активовані процеси перекисного окислення ліпідів та лізосомальних гідролаз. Тригером можуть бути лімфотоксини, що вивільняються з ефекторних клітин при їх контакті з гепатоцитами, але можливо, що ініціатором процесів перекисного окислення може бути сам вірус. Згодом патологічний процес, найімовірніше, розвивається в такій послідовності.
- Взаємодія фактора агресії (лімфотоксинів або вірусу) з біологічними макромолекулами (можливо, з компонентами мембран ендоплазматичного ретикулуму, здатними брати участь у процесах детоксикації, за аналогією з іншими шкідливими агентами, як це було показано стосовно чотирихлористого вуглецю).
- Утворення вільних радикалів, активація процесів перекисного окислення ліпідів та підвищення проникності всіх гепатоцитарних мембран (синдром цитолізу).
- Рух біологічно активних речовин по градієнту концентрації – втрата ферментів різної внутрішньоклітинної локалізації, донорів енергії, калію тощо. Накопичення натрію та кальцію в клітинах, зсув pH у бік внутрішньоклітинного ацидозу.
- Активація та вивільнення лізосомальних гідролаз (РНКази, ДНКази, катепсинів тощо) з розпадом клітин печінки та вивільненням аутоантигенів.
- Стимуляція Т- та В-імунних систем з формуванням специфічної сенсибілізації Т-лімфоцитів до ліпопротеїнів печінки, а також формування антипечінкових гуморальних аутоантитіл.
У запропонованій схемі патогенезу гепатиту В пусковим фактором є вірусні антигени, інтенсивне вироблення яких спостерігається на самих ранніх стадіях захворювання та протягом усього гострого періоду, за винятком злоякісних форм, у яких вироблення вірусних антигенів практично припиняється в момент розвитку масивного некрозу печінки, що зумовлює швидке зниження реплікації вірусу.
Також очевидно, що вірусні антигени активують Т- та В-системи імунітету. Під час цього процесу відбувається характерний перерозподіл субпопуляцій Т-лімфоцитів, спрямований на організацію адекватної імунної відповіді, елімінацію інфікованих гепатоцитів, нейтралізацію вірусних антигенів, саногенез та одужання.
При взаємодії імунокомпетентних клітин з вірусними антигенами на мембранах гепатоцитів або під час розмноження вірусу всередині гепатоцита виникають умови для активації процесів перекисного окислення ліпідів, яке, як відомо, контролює проникність усіх клітинних і субклітинних мембран.
З цієї позиції стає зрозумілим виникнення синдрому цитолізу, підвищеної проникності клітинних мембран, що є настільки природним і дуже характерним для вірусного гепатиту.
Кінцевим результатом синдрому цитолізу може бути повне роз'єднання окисного фосфорилювання, витік клітинного матеріалу та загибель паренхіми печінки.
Однак у переважній більшості випадків ці процеси не набувають такого фатального розвитку. Лише при злоякісних формах захворювання патологічний процес протікає лавиноподібно та незворотно, оскільки виникають масивна інфекція, виражений імунний процес, надмірна активація процесів перекисного окислення та лізосомних гідродаз, явища аутоімунної агресії.
Такі ж механізми спостерігаються і при сприятливому перебігу гепатиту В, з тією лише особливістю, що всі вони реалізуються на якісно іншому рівні. На відміну від випадків масивного некрозу печінки, при сприятливому перебігу захворювання кількість інфікованих гепатоцитів, а отже, і зона імунопатологічного цитолізу менша, процеси перекисного окислення ліпідів не так суттєво посилені, активація кислих гідролаз призводить лише до обмеженого автолізу з незначним вивільненням аутоантигенів, а отже, без масивної аутоагресії, тобто всі етапи патогенезу при сприятливому перебігу здійснюються в рамках збереженої структурної організації паренхіми печінки та стримуються захисними системами (антиоксидантами, інгібіторами тощо) і тому не мають такого руйнівного впливу.
Причини виникнення симптомів інтоксикації при вірусному гепатиті до кінця не вивчені. Пропозицію розрізняти так звану первинну, або вірусну, інтоксикацію та вторинну (обмінну, або метаболічну) можна вважати позитивною, хоча це не розкриває інтимного механізму виникнення загальнотоксичного синдрому. По-перше, віруси гепатиту не мають токсичних властивостей, а по-друге, концентрація багатьох метаболітів не завжди корелює з тяжкістю захворювання та ступенем вираженості симптомів токсикозу. Також відомо, що концентрація вірусних антигенів не має чіткої кореляції з тяжкістю інтоксикації. Навпаки, зі збільшенням тяжкості захворювання, а отже, і збільшенням ступеня токсикозу, концентрація HBsAg знижується і є найнижчою при злоякісних формах на момент настання глибокої печінкової коми. Водночас частота виявлення та титри специфічних противірусних антитіл безпосередньо залежать від тяжкості захворювання.
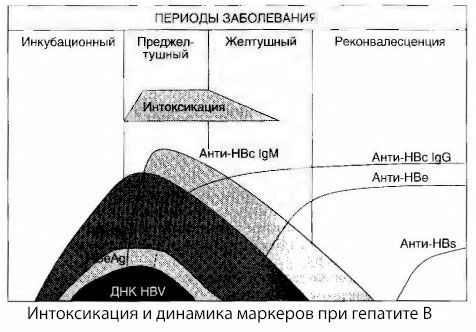
Інтоксикація з'являється не в момент реєстрації вірусних антигенів, а в період циркуляції в крові противірусних антитіл класу IgM до коров'ячого антигену та антигену системи E. Більше того, при тяжких і особливо злоякісних формах у значної частини пацієнтів навіть є анти-HBs у крові, що зазвичай ніколи не спостерігається при легких та середньотяжких формах захворювання.
Наведені дані дозволяють зробити висновок, що синдром токсикозу при вірусному гепатиті, і гепатиті В зокрема, виникає не в результаті появи вірусних антигенів у крові, а є наслідком взаємодії вірусних антигенів з противірусними антитілами класу IgM. Результатом такої взаємодії, як відомо, є утворення імунних комплексів і, можливо, активних токсичних речовин.
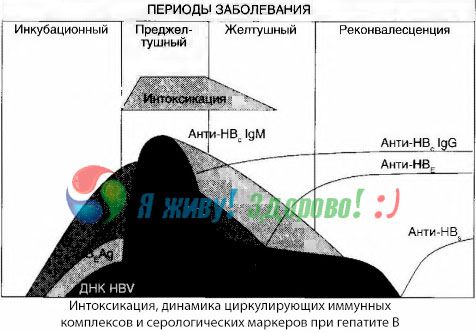
Симптоми інтоксикації виникають у момент появи імунних комплексів у вільному кровообігу, але згодом такої кореляції не спостерігається.
Часткове пояснення цьому можна знайти у вивченні складу імунних комплексів. У пацієнтів з тяжкими формами в крові циркулюють переважно комплекси середнього розміру, і в їхньому складі на піку токсичного синдрому переважають антитіла класу, тоді як у період спаду клінічних проявів та одужання комплекси стають більшими, і в їхньому складі починають переважати антитіла класу IgG.
Наведені дані стосуються механізмів розвитку токсичного синдрому в початковому періоді захворювання, але при токсикозі, що виникає на піку клінічних проявів, вони мають лише часткове значення, і особливо при розвитку печінкової коми.
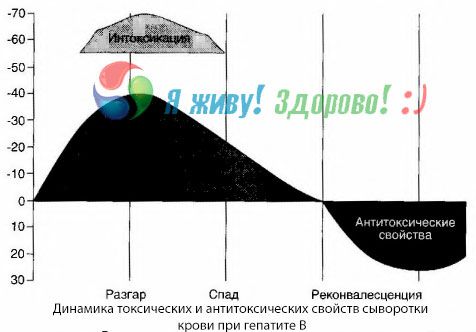
Метод посівів крові показав, що при гепатиті В у крові постійно накопичуються токсини, що вивільняються з пошкодженої, розкладаючоїся тканини печінки. Концентрація цих токсинів пропорційна тяжкості захворювання, вони мають білкову природу.
У період одужання в крові з'являються антитіла до цього токсину; але у разі печінкової коми концентрація токсину в крові різко зростає, і антитіла в крові не виявляються.
Патоморфологія гепатиту В
Виходячи з характеру морфологічних змін, розрізняють три форми гострого гепатиту В:
- циклічна форма,
- масивний некроз печінки;
- холестатичний перихолангіолітичний гепатит.
При циклічній формі гепатиту В дистрофічні, запальні та проліферативні зміни більш виражені в центрі часточок, тоді як при гепатиті А вони локалізуються по периферії часточки, поширюючись до центру. Ці відмінності пояснюються різними шляхами проникнення вірусу в паренхіму печінки. Вірус гепатиту А потрапляє в печінку через ворітну вену та поширюється до центру часточок, вірус гепатиту В проникає через печінкову артерію та капілярні гілки, що рівномірно кровопостачають усі часточки, аж до їх центру.
Ступінь ураження паренхіми печінки в більшості випадків відповідає тяжкості клінічних проявів захворювання. При легких формах зазвичай спостерігається вогнищевий некроз гепатоцитів, а при середньотяжких та тяжких – зональний некроз (зі схильністю до злиття та утворення мостоподібного некрозу при тяжких формах захворювання).
Найбільші морфологічні зміни в паренхімі спостерігаються на піку клінічних проявів, що зазвичай збігається з першим десятиліттям захворювання. Протягом 2-го та особливо 3-го десятиліття процеси регенерації посилюються. До цього періоду некробіотичні зміни майже повністю зникають і починають переважати процеси клітинної інфільтрації з повільним подальшим відновленням структури гепатоцитарних пластинок. Однак повне відновлення структури та функції паренхіми печінки відбувається лише через 3-6 місяців після початку захворювання і не у всіх пацієнтів.
Генералізований характер інфекції при гепатиті В підтверджується виявленням HBsAg не тільки в гепатоцитах, але й у нирках, легенях, селезінці, підшлунковій залозі, клітинах кісткового мозку тощо.
Холестатичний (перихолангіолітичний) гепатит – особлива форма захворювання, при якій найбільші морфологічні зміни виявляються з боку внутрішньопечінкових жовчних проток, з картиною холангіоліту та перихолангіоліту. При холестатичній формі холестаз виникає з розширенням жовчних капілярів зі застоєм жовчі в них, з проліферацією холангіол та клітинними інфільтратами навколо них. Клітини печінки при цій формі гепатиту уражаються незначно. Клінічно захворювання характеризується затяжним перебігом із затяжною жовтяницею. Показано, що причиною такого своєрідного перебігу захворювання є переважний вплив вірусу на стінки холангіол при незначному впливі на гепатоцити.

