Медичний експерт статті
Нові публікації
Вузликовий періартеріїт
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
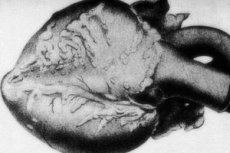
Рідкісна патологія – вузликовий періартеріїт – супроводжується ураженням артеріальних судин середнього та малого калібру. У судинних стінках відбуваються процеси дезорганізації сполучної тканини, запальної інфільтрації та склеротичних змін, що призводить до появи чітко окреслених аневризм. [ 1 ]
Інші назви захворювання: поліартеріїт, некротичний артеріїт, панартеріїт.
Епідеміологія
Вузликовий періартеріїт – це системна патологія, некротичний васкуліт, що уражає середні та дрібні артеріальні судини м’язового типу. Найчастіше захворювання поширюється на шкіру, нирки, м’язи, суглоби, периферичну нервову систему, травний тракт та інші органи, рідше – легені. Патологія зазвичай проявляється спочатку загальними симптомами (лихоманка, загальне погіршення самопочуття), потім приєднуються більш специфічні ознаки.
Найпоширенішими методами діагностики захворювання є біопсія та артеріографія.
Найбільш прийнятними препаратами для лікування є глюкокортикоїди та імунодепресанти.
Частота виникнення вузликового періартеріїту становить від двох до тридцяти випадків на 1 мільйон пацієнтів.
Середній вік хворих становить 45-60 років. Чоловіки хворіють частіше (6:1). У жінок захворювання частіше протікає за астматичним типом, з розвитком бронхіальної астми та гіпереозинофілії.
Приблизно у 20% випадків діагностованого вузликового періартеріїту у пацієнтів виявляють гепатит (B або C). [ 2 ], [ 3 ]
Причини вузликового періартеріїту
Вчені ще не виявили чіткої причини розвитку вузликового періартеріїту. Однак визначено такі основні тригери захворювання:
- реакція на прийом ліків;
- стійкість вірусної інфекції (гепатит В).
Фахівці склали досить вражаючий список препаратів, що беруть участь у розвитку вузликового періартеріїту. Серед цих ліків:
- бета-лактамні антибіотики;
- макролідні препарати;
- сульфаніламідні препарати;
- хінолони;
- противірусні засоби;
- сироватки та вакцини;
- селективні інгібітори зворотного захоплення серотоніну (флуоксетин);
- протисудомні засоби (фенітоїн);
- Леводопа та карбідопа;
- тіазиди та петльові діуретики;
- Гідралазин, пропілтіоурацил, міноциклін тощо.
У кожного третього-четвертого пацієнта з вузликовим періартеріїтом був виявлений поверхневий антиген гепатиту В (HBsAg) або імунні комплекси з ним. Також були виявлені інші антигени гепатиту В (HBeAg) та антитіла до антигену HBcAg, що утворюються під час реплікації вірусу. Примітно, що захворюваність на вузликовий періартеріїт у Франції значно знизилася за останні десятиліття завдяки широкій вакцинації проти гепатиту В.
Також приблизно у кожного десятого пацієнта виявляється вірус гепатиту С, але деталі зв'язку вченими ще не доведені. Інші вірусні інфекції також перебувають «під підозрою»: вірус імунодефіциту людини, цитомегаловірус, віруси краснухи та Епштейна-Барр, Т-лімфотропний вірус I типу, парвовірус B-19 тощо.
Є всі підстави вважати, що вакцинація проти гепатиту В та грипу пов'язана з розвитком вузликового періартеріїту.
Додатковим підозрюваним фактором є генетична схильність, яка також потребує доказів та подальшого вивчення. [ 4 ]
Фактори ризику
Вузловий періартеріїт – маловивчене захворювання, але фахівці вже вважають його поліетіологічним, оскільки в його розвитку може бути задіяно багато причин і факторів. Часто виявляється зв'язок з вогнищевими інфекціями: стрептококовими, стафілококовими, мікобактеріальними, грибковими, вірусними тощо. Значну роль відіграє гіперчутливість людини до певних ліків – наприклад, до антибіотиків та сульфаніламідів. Однак у багатьох випадках, навіть за умови ретельної діагностики, етіологічний фактор виявити не вдається.
Ось фактори ризику, про які лікарі знають сьогодні:
- вікова категорія старше 45 років, а також діти від 0 до 7 років (генетичний фактор);
- різкі перепади температури, переохолодження;
- надмірний вплив ультрафіолетового випромінювання, надмірна засмага;
- надмірні фізичні та розумові навантаження;
- будь-які шкідливі наслідки, включаючи травми або хірургічні втручання;
- гепатит та інші захворювання печінки;
- порушення обміну речовин, цукровий діабет;
- гіпертензія;
- введення вакцин та персистенція HbsAg у сироватці крові.
Патогенез
Патогенез виникнення вузликового періартеріїту полягає у формуванні гіпералергічної реакції організму на вплив етіологічних факторів, у розвитку аутоімунної реакції типу антиген-антитіло (зокрема, до стінок судин), в утворенні імунних комплексів.
Оскільки ендотеліальні клітини оснащені рецепторами до Fc-фрагмента IgG з першою фракцією комплементу Clq, механізми взаємодії між імунними комплексами та стінками судин полегшуються. Спостерігається відкладення імунних комплексів у стінках судин, що тягне за собою розвиток імунного запального процесу.
Утворені імунні комплекси стимулюють комплемент, що призводить до пошкодження стінок та утворення хемотаксичних компонентів, що приваблюють нейтрофіли до пошкодженої ділянки. [ 5 ]
Нейтрофіли виконують фагоцитарну функцію стосовно імунних комплексів, але водночас вивільняються лізосомальні протеолітичні ферменти, які пошкоджують стінки судин. Крім того, нейтрофіли «прилипають» до ендотелію та за наявності комплементу вивільняють активні кисневі радикали, що провокують пошкодження судин. Одночасно посилюється вивільнення ендотелієм факторів, що сприяють підвищенню згортання крові та утворенню тромбів в уражених судинах.
Симптоми вузликового періартеріїту
Вузликовий періартеріїт проявляється загальними неспецифічними симптомами: у людини постійно підвищена температура, вона прогресуюче втрачає вагу, турбує біль у м'язах і суглобах.
Підвищення температури у вигляді стійкої лихоманки характерне для 98-100% випадків: температурна крива має нерегулярний тип, реакція на антибіотикотерапію відсутня, але кортикостероїдна терапія ефективна. Температура згодом може нормалізуватися на тлі розвитку поліорганної патології.
Виснаження пацієнтів є патогномотичним. У деяких пацієнтів вага зменшується на 35-40 кг протягом кількох місяців. Ступінь виснаження перевищує такий при онкопатологіях.
Біль у м’язах та суглобах особливо характерний для початкової стадії вузликового періартеріїту. Біль найчастіше вражає великі суглоби та литкові м’язи. [ 6 ]
Поліорганні патології поділяються на кілька типів, що визначає симптоматику захворювання:
- При ураженні ниркових судин (а це трапляється у більшості пацієнтів) спостерігається підвищення артеріального тиску. Гіпертензія носить стійкий, стабільний характер, спричиняє важкий ступінь ретинопатії. Можлива втрата зорової функції. Аналіз сечі виявляє протеїнурію (до 3 г/добу), мікро- або макрогематурію. У деяких випадках розширена аневризмою судина розривається, утворюючи периренальний крововилив. Ниркова недостатність розвивається протягом перших трьох років захворювання.
- При пошкодженні судин, розташованих у черевній порожнині, симптоми з'являються вже на ранній стадії вузлового періартеріїту. Основними симптомами є розлитий біль у животі, постійний та прогресуючий. Відзначаються диспепсичні розлади: діарея з кров'ю до десяти разів на добу, втрата ваги, напади нудоти та блювоти. Якщо виникає виразкова перфорація, розвиваються ознаки гострого перитоніту. Існує ризик розвитку шлунково-кишкової кровотечі.
- Біль у серці нетиповий при ураженні коронарних судин. Трапляються інфаркти, переважно дрібновогнищевого характеру. Швидко наростають явища кардіосклерозу, що тягне за собою появу аритмій та ознак серцевої недостатності.
- При ураженні дихальної системи виявляються бронхоспазми, гіпереозинофілія, еозинофільні інфільтрати в легенях. Характерним є формування судинного запалення легень: захворювання супроводжується кашлем, мізерними виділеннями мокротиння, рідше - кровохарканням, наростаючими симптомами недостатньої функції дихання. На рентгенограмі візуалізується різко посилений судинний малюнок застійного легеневого типу, інфільтрація легеневої тканини (переважно в області кореня).
- При ураженні периферичної нервової системи спостерігаються асиметричні полі- та мононеврит. Пацієнт страждає від сильного болю, оніміння, а іноді й м’язової слабкості. Найчастіше уражаються ноги, рідше – руки. У деяких пацієнтів розвивається полімієлорадикулоневрит, парез стоп і кистей. Часто виявляються своєрідні вузлики вздовж судинних стовбурів, виразки та некротичні вогнища на шкірі. Можливий некроз м’яких тканин та розвиток гангренозних ускладнень.
Перші ознаки
Початкова клінічна картина вузликового періартеріїту проявляється як лихоманка, відчуття крайньої втоми, підвищене нічне потовиділення, втрата апетиту та виснаження, м'язова слабкість (особливо відчувається в кінцівках). У багатьох пацієнтів розвивається м'язовий біль, що супроводжується вогнищевим ішемічним міозитом та болем у суглобах. Уражені м'язи втрачають силу, можуть розвиватися запальні процеси в суглобах. [ 7 ]
Тяжкість перших ознак варіюється, значною мірою залежно від того, який орган або система органів уражені:
- ураження периферичної нервової системи проявляється руховими та сенсорними порушеннями ліктьового, серединного та малогомілкового нервів; також можливий розвиток дистальної симетричної полінейропатії;
- центральна нервова система реагує на патологію головними болями; інсульти (ішемічний та геморагічний) трапляються рідше на тлі підвищеного артеріального тиску;
- ураження нирок проявляється артеріальною гіпертензією, зменшенням добової кількості сечі, уремією, загальними змінами осаду сечі, появою крові та білка в сечі за відсутності клітинних циліндрів, болем у попереку, а у важких випадках – ознаками ниркової недостатності;
- травний тракт дає про себе знати болем у печінці та животі, нудотою, блюванням, діареєю, симптомами мальабсорбції, перфорацією кишечника та перитонітом;
- патологічних ознак з боку серця може бути зовсім немає, або можуть з'явитися симптоми серцевої недостатності;
- на шкірі спостерігається сітчасте ліведо, почервонілі болючі вузлики, висип у вигляді бульбашок або везикул, ділянки некрозу та виразкових уражень;
- Орхітом уражаються статеві органи, яєчка стають болючими.
Ураження нирок при вузликовому періартеріїті
Нирки уражаються у понад 60% пацієнтів з вузликовим періартеріїтом. У понад 40% випадків ураженням є ниркова недостатність.
Ймовірність розвитку порушень функції нирок залежить від статі та вікової категорії пацієнтів, наявності патологій скелетних м'язів, клапанної системи серця та периферичної нервової системи, типу прогресування та фази захворювання, наявності антигену вірусного гепатиту та серцево-судинних показників.
Швидкість розвитку нефропатії безпосередньо визначається рівнем С-реактивного білка та ревматоїдного фактора в крові.
Порушення функції нирок при вузликовому періартеріїті зумовлені стенозом та появою мікроаневризм ниркових судин. Ступінь патологічних змін пов'язаний з тяжкістю порушень нервової системи. Необхідно розуміти, що ураження нирок різко знижує шанси на виживання пацієнтів. Однак це питання впливу певних порушень функції нирок на перебіг вузликового періартеріїту вивчено недостатньо.
Запальний процес зазвичай поширюється на міждолеві артеріальні судини та рідше — на артеріоли. Імовірно, гломерулонефрит не є типовим для вузликового періартеріїту та спостерігається переважно на тлі мікроскопічного ангіїту.
Швидке погіршення ниркової недостатності спричинене множинними інфарктами нирок. [ 8 ]
Серцева недостатність
Картина серцево-судинного ураження спостерігається в кожному другому випадку з десяти. Патологія проявляється гіпертрофічними змінами лівого шлуночка, почастішанням серцевих скорочень та серцевою аритмією. Запалення коронарних судин при вузловому періартеріїті може спровокувати появу стенокардії та розвиток інфаркту міокарда.
У макроскопічних препаратах вузлуватие потовщення розарійного типу виявляються у понад 10% випадків, від кількох міліметрів до кількох сантиметрів у діаметрі (до 5,5 см при пошкодженні великих судинних стовбурів). На розрізі демонструється аневризма, часто з тромботичним наповненням. Гістологія відіграє остаточну діагностичну роль. Типовою ознакою вузлового періартеріїту є поліморфне ураження судин. Відзначається поєднання різних типів дезорганізації сполучної тканини: [ 9 ]
- мукоїдне набрякання, фібриноїдні зміни з подальшим склерозом;
- звуження просвіту судин (аж до облітерації), утворення тромбів, аневризм, а у важких випадках – розрив судин.
Судинні зміни стають пусковим механізмом у розвитку некрозу, атрофічних та склеротичних процесів, крововиливів. У деяких пацієнтів виникає флебіт.
У серці виявляються атрофія епікардіального жирового шару, бура міокардіальна дистрофія, а при гіпертензії – гіпертрофія лівого шлуночка. При коронарних ураженнях розвиваються вогнищевий некроз міокарда, дистрофія та атрофія м’язових волокон. Інфаркти міокарда трапляються відносно рідко, переважно через формування колатерального кровотоку. Тромбоваскуліт виявляється в коронарних артеріальних стовбурах. [ 10 ]
Шкірні прояви вузликового періартеріїту
Шкірні ознаки захворювання спостерігаються у кожного другого пацієнта з вузликовим періартеріїтом. Часто поява висипань є першою або однією з перших ознак захворювання. Типовими є такі симптоми:
- везикулярний та бульозний висип;
- судинна папуло-петіальна пурпура;
- іноді – поява підшкірних вузлуватих елементів.
Загалом, шкірні прояви вузликового періартеріїту неоднорідні та різноманітні. Загальні ознаки можуть включати:
- характер висипу запальний;
- висип симетричний;
- є схильність до набряків, некротичних змін та крововиливів;
- на початковій стадії висип локалізується в області нижніх кінцівок;
- відзначається еволюційний поліморфізм;
- простежується зв'язок з раніше перенесеними інфекціями, прийомом ліків, перепадами температури, алергічними процесами, аутоімунними патологіями та порушенням венозного кровообігу.
Ураження шкіри дуже різноманітні, від плям, вузликів та пурпури до некрозу, виразок та ерозій.
Вузликовий періартеріїт у дітей
Ювенільний поліартеріїт – це форма вузлового поліартеріїту, яка зустрічається переважно у пацієнтів дитячого віку. Цей варіант захворювання характеризується гіперергічним компонентом, переважно уражаються периферичні судини, існує значний ризик розвитку тромбангіотичних ускладнень у вигляді сухого некрозу тканин, гангренозних процесів. Вісцеральні розлади виражені відносно слабо та не впливають на результат патології, але спостерігається тенденція до тривалого перебігу з періодичними рецидивами.
Класична форма ювенільного поліартеріїту має важкий перебіг: спостерігаються ураження нирок, високий кров'яний тиск, черевна ішемія, церебральні судинні кризи, запалення коронарних судин, легеневий васкуліт, множинні мононеврити.
Серед причин захворювання переважно розглядаються алергічні та інфекційні фактори. Класична форма вузликового періартеріїту пов'язана з вірусною інфекцією гепатиту В. Часто початок захворювання відзначається разом з гострими респіраторними вірусними інфекціями, отитом та тонзилітом, дещо рідше - з введенням вакцин або медикаментозної терапії. Також не виключається генетична схильність: нерідко ревматологічні, алергічні або судинні патології виявляються у прямих родичів хворої дитини.
Частота виникнення вузликового періартеріїту в дитячому віці невідома: захворювання діагностується дуже рідко.
Патогенез часто зумовлений імунокомплексними процесами з підвищеною активністю комплементу та накопиченням лейкоцитів у зоні фіксації імунних комплексів. Запальна реакція відбувається в стінках артеріальних стовбурів малого та середнього калібру. В результаті розвивається проліферативно-деструктивний васкуліт, деформується судинне русло, пригнічується кровообіг, порушуються реологічні та коагуляційні властивості крові, спостерігаються тромбози та ішемія тканин. Поступово розвивається пристінковий фіброз, формуються аневризми діаметром до 10 мм.
Стадії
Вузликовий періартеріїт може протікати в гострій, підгострій та хронічній рецидивуючих стадіях.
- Гостра стадія характеризується коротким початковим періодом, з інтенсивною генералізацією ураження судин. Перебіг захворювання важкий з моменту його початку. У пацієнта спостерігається висока температура за типом ремітуючої лихоманки, рясне потовиділення, сильний біль у суглобах, міалгія, біль у животі. При ураженні периферичного кровообігу відбувається швидке формування широких вогнищ некрозу шкіри, розвивається дистальний гангренозний процес. При ураженні внутрішніх органів спостерігаються інтенсивні судинно-мозкові кризи, інфаркт міокарда, поліневрит, некроз кишечника. Гострий період може спостерігатися протягом 2-3 місяців і більше, до одного року.
- Підгостра стадія починається поступово, переважно у пацієнтів з переважною локалізацією патологічного процесу в ділянці внутрішніх органів. Протягом кількох місяців у пацієнтів спостерігається субфебрильна температура, або температура періодично підвищується до високих значень. Спостерігаються прогресуюче виснаження, суглобовий та головний біль. Згодом відзначається гострий розвиток цереброваскулярної кризи, або абдомінального синдрому, або поліневриту. Патологія залишається активною до трьох років.
- Хронічна стадія може спостерігатися як при гострому, так і при підгострому перебігу захворювання. У пацієнтів починаються періоди чергування загострення та зникнення симптомів. Протягом перших кількох років рецидиви спостерігаються кожні шість місяців, потім ремісії можуть ставати довшими.
Гострий перебіг вузликового періартеріїту
Гостра фаза вузликового періартеріїту зазвичай протікає важко, оскільки уражаються певні життєво важливі органи. Окрім клінічних проявів, лабораторні зміни також впливають на оцінку активності захворювання, хоча вони недостатньо специфічні. Можуть спостерігатися підвищення ШОЕ, еозинофілія, лейкоцитоз, підвищення рівня гамма-глобулінів та кількості ЦІК, а також зниження рівня комплементу.
Вузликовий періартеріїт характеризується або фульмінантним перебігом, або періодичними гострими фазами на тлі постійного прогресування патології. Летальний результат може настати практично в будь-який час при розвитку ниркової або серцево-судинної недостатності, ураження травного тракту (особливо небезпечною для життя є перфорація кишечника). Порушення функції нирок, серця та центральної нервової системи часто посилюються стійкою артеріальною гіпертензією, що призводить до серйозних пізніх ускладнень, які також можуть спричинити смерть пацієнта. За відсутності лікування п'ятирічна виживаність оцінюється приблизно в 13%. [ 11 ]
Ускладнення і наслідки
Важкість стану пацієнтів та ймовірність ускладнень зумовлені стійким підвищенням артеріального тиску, до 220/110-240/170 мм рт. ст.
Активна стадія захворювання часто закінчується порушеннями мозкового кровообігу. Прогресування патології призводить до злоякісного переродження гіпертензії, виникає набряк мозку, а у деяких пацієнтів розвивається хронічна ниркова недостатність, крововилив у мозок та розрив нирки.
Часто розвивається нирковий синдром, розвивається ішемія юкстагломерулярного апарату нирок, порушується механізм ренін-ангіотензин-альдостеронової системи.
З боку травного тракту спостерігаються локальні та дифузні виразки, вогнища кишкового некрозу та гангрени, апендицит. У пацієнтів спостерігається інтенсивний больовий синдром у животі, може розвинутися кишкова кровотеча, з'являються ознаки подразнення очеревини. Внутрішньокишкові запальні захворювання не мають гістологічних ознак виразкового коліту. Можуть виникати внутрішні кровотечі, панкреатит з панкреонекрозом, інфаркт селезінки та печінки.
Ураження нервової системи може ускладнитися розвитком цереброваскулярної кризи, яка проявляється різко, головним болем та блювотою. Потім пацієнт втрачає свідомість, відзначаються клонічні та тонічні судоми, раптова гіпертензія. Після нападу часто з'являються ураження в головному мозку, що супроводжується паралічем погляду, диплопією, ністагмом, асиметрією обличчя та порушенням зору.
Загалом, вузликовий періартеріїт є патологією, що загрожує життю, і вимагає якомога ранньої діагностики та агресивного постійного лікування. Тільки за таких умов можна досягти стійкої ремісії та уникнути розвитку тяжких небезпечних наслідків.
Наслідки вузликового періартеріїту
Більше ніж у 70% пацієнтів з вузликовим періартеріїтом протягом перших 60 днів від початку захворювання спостерігається підвищення артеріального тиску та ознаки наростаючої ниркової недостатності. Можливе ураження нервової системи, при цьому чутливість зберігається, але рухова активність обмежена.
Судини черевної порожнини можуть запалюватися, що викликає сильний біль у животі. Небезпечні ускладнення часто включають виразки шлунка та кишечника, некроз жовчного міхура, перфорацію та перитоніт.
Коронарні судини уражаються рідше, але можливий і такий результат: у пацієнтів розвивається інфаркт міокарда. При пошкодженні судин головного мозку виникають інсульти.
Без лікування майже всі пацієнти помирають протягом перших кількох років від початку патології. Найпоширенішими проблемами, що призводять до смерті, є: обширний артеріїт, інфекційні процеси, інфаркт, інсульт.
Діагностика вузликового періартеріїту
Діагностичні заходи починаються зі збору скарг від пацієнта. Особлива увага звертається на наявність висипань, утворення некротичних вогнищ та виразкових уражень шкіри, біль у ділянці висипань, у суглобах, тілі, кінцівках, м’язах, а також загальну слабкість.
Обов’язковий зовнішній огляд шкіри та суглобів, оцінюється місце розташування висипу та хворобливі ділянки. Ураження ретельно пальпуються.
Для оцінки рівня активності захворювання проводяться лабораторні дослідження:
- загальний клінічний аналіз крові;
- загальний терапевтичний біохімічний аналіз крові;
- оцінка рівня сироваткових імуноглобулінів у крові;
- дослідження рівня комплементу з його фракціями в крові;
- оцінка концентраційного вмісту С-реактивного білка в плазмі крові;
- визначення ревматоїдного фактора;
- Загальний аналіз сечової рідини.
При вузловому періартеріїті в сечі виявляються гематурія, циліндрурія та протеїнурія. В аналізі крові виявляють нейтрофільний лейкоцитоз, анемію, тромбоцитоз. Біохімічна картина представлена збільшенням фракцій γ- та α2-глобулінів, фібрину, сіалових кислот, серомукоїду, С-реактивного білка.
Для уточнення діагнозу проводиться інструментальна діагностика. Зокрема, проводиться шкірно-м'язова біопсія: у біоматеріалі, взятому з гомілки або передньої черевної стінки, виявляються запальні інфільтрати та некротичні зони в стінках судин.
Вузловий періартеріїт часто супроводжується аневризматичними судинними змінами, видимими під час огляду очного дна.
Ультразвукова доплерографія ниркових судин допомагає визначити їх стеноз. Оглядова рентгенографія грудної клітки візуалізує збільшення легеневого малюнка та порушення його конфігурації. Електрокардіограма та ультразвукове дослідження серця допомагають виявити кардіопатії.
Мікроскопічним зразком, який можна використовувати для дослідження, є брижова артерія в ексудативній або проліферативній стадії артеріїту, підшкірна клітковина, литковий нерв та м’язи. Зразки, взяті з печінки та нирок, можуть дати хибнонегативний результат, спричинений помилкою у відборі. Крім того, така біопсія може спричинити кровотечу з недіагностованих мікроаневризм.
Макроскопічний препарат у вигляді вирізаної патологічно зміненої тканини фіксують у розчині етанолу, хлоргексидину та формаліну для подальшого гістологічного дослідження.
Біопсія тканини, не ураженої патологією, недоцільна, оскільки вузликовий періартеріїт має вогнищевий характер. Тому для біопсії беруть тканину, пошкодження якої підтверджено клінічним обстеженням.
Якщо клінічна картина мінімальна або відсутня, то електроміографія та тестування нервової провідності можуть визначити область передбачуваної біопсії. У разі уражень шкіри біоматеріал бажано видаляти з глибоких шарів або підшкірної жирової клітковини, виключаючи поверхневі шари (вони показують помилкові показники). Біопсія яєчка також часто недоцільна.
Діагностичні критерії
Діагноз вузлового періартеріїту ставиться на основі даних анамнезу, характерних симптомів та результатів лабораторної діагностики. Варто зазначити, що зміни лабораторних показників є неспецифічними, оскільки вони переважно відображають стадію активності патології. З огляду на це, фахівці виділяють такі діагностичні критерії захворювання:
- Біль у м'язах (особливо в нижніх кінцівках), загальна слабкість. Дифузна міалгія, що не вражає поперекову область та плечі.
- Больовий синдром у яєчках, не пов'язаний з інфекційними процесами або травматичними ушкодженнями.
- Нерівномірний ціаноз шкіри кінцівок і тіла, подібний до ліведо сітчастого.
- Втрата ваги понад 4 кг, яка не пов'язана з дієтами та іншими змінами в харчуванні.
- Полінейропатія або мононеврит з усіма неврологічними ознаками.
- Підвищення діастолічного артеріального тиску вище 90 мм рт. ст.
- Підвищений рівень сечовини в крові (більше 14,4 ммоль/л – 40 мг%) та креатиніну (більше 133 мкмоль/л – 1,5 мг%), що не пов'язано із зневодненням або обструкцією сечовивідних шляхів.
- Наявність HBsAg або відповідних антитіл у крові (вірусний гепатит B).
- Судинні зміни на артеріограмі у вигляді аневризм та оклюзій вісцеральних артеріальних судин, без зв'язку з атеросклеротичними змінами, фібром'язовими диспластичними процесами та іншими незапальними патологіями.
- Виявлення гранулоцитарної та мононуклеарної клітинної інфільтрації судинних стінок під час морфологічної діагностики біоматеріалу, взятого з малих та середніх артеріальних судин.
Підтвердження щонайменше трьох критеріїв дозволяє поставити діагноз вузликового періартеріїту.
Класифікація
Загальноприйнятої класифікації вузликового періартеріїту немає. Фахівці зазвичай систематизують захворювання за етіологічними та патогенетичними ознаками, гістологічними особливостями, тяжкістю перебігу, клінічною картиною. Переважна більшість практикуючих лікарів використовують морфологічну класифікацію, що базується на клінічних змінах у тканинах, глибині локалізації та калібрі пошкоджених судин.
Виділяють такі клінічні типи захворювання:
- Класичний варіант (ренально-вісцеральний, ренально-поліневритичний) характеризується ураженням нирок, центральної нервової системи, периферичної нервової системи, серця та травного тракту.
- Моноорганно-вузловий варіант – це легкий тип патології, що проявляється вісцеропатіями.
- Дермато-тромбангічний варіант – це повільно прогресуюча форма, яка супроводжується підвищенням артеріального тиску, розвитком невриту та порушенням периферичного кровотоку, спричиненим появою вузлуватих утворень вздовж просвіту судин.
- Легеневий (астматичний) варіант – проявляється змінами в легенях, бронхіальною астмою.
Згідно з міжнародною класифікацією МКХ-10, вузлуватий судинне запалення займає клас M30 з таким розподілом:
- M30.1 – алергічний тип з ураженням легень.
- M30.2 – ювенільний тип.
- M30.3 – зміни слизових тканин та нирок (синдром Кавасакі).
- M30.8 – інші стани.
За характером перебігу вузликового періартеріїту розрізняють такі форми патології:
- Фульмінантна форма – це злоякісний процес, при якому уражаються нирки, відбувається тромбоз кишкових судин, некроз кишкових петель. Прогноз особливо негативний, пацієнт помирає протягом одного року від початку захворювання.
- Швидка форма прогресує не дуже швидко, але в іншому має багато спільного з блискавичною формою. Виживання низьке, і пацієнти часто помирають від раптового розриву ниркової артерії.
- Рецидивуюча форма характеризується призупиненням хворобливого процесу в результаті лікування. Однак зростання патології поновлюється при зменшенні дозування препаратів або під впливом інших провокуючих факторів – наприклад, на тлі розвитку інфекційно-запального процесу.
- Повільна форма найчастіше є тромбангітичною. Вона поширюється на периферичні нерви та судинну мережу. Захворювання може поступово наростати свою інтенсивність протягом десяти років або навіть більше, за умови відсутності серйозних ускладнень. Пацієнт стає інвалідом і потребує постійного, безперервного лікування.
- Доброякісна форма вважається найлегшим варіантом вузликового періартеріїту. Захворювання протікає ізольовано, основні прояви виявляються лише на шкірі, відзначаються тривалі періоди ремісії. Виживаність пацієнтів відносно висока – за умови грамотної та регулярної терапії.
Клінічні рекомендації
Діагноз вузликового періартеріїту повинен ґрунтуватися на відповідних клінічних проявах та даних лабораторної діагностики. Позитивні результати біопсії мають велике значення для підтвердження захворювання. Необхідна якомога рання діагностика: слід розпочати екстрену агресивну терапію до того, як патологія пошириться на життєво важливі органи.
Клінічні симптоми вузликового періартеріїту характеризуються вираженим поліморфізмом. Ознаки захворювання з наявністю та без наявності HBV подібні. Найбільш гострий розвиток характерний для патології лікарського генезу.
Пацієнтам з підозрою на вузликовий періартеріїт рекомендується пройти гістологічне дослідження, яке виявляє типову картину вогнищевого некротизуючого артеріїту зі змішаним типом клітинної інфільтрації в стінці судини. Найбільш інформативною вважається біопсія скелетних м'язів. Під час біопсії внутрішніх органів значно зростає ризик внутрішньої кровотечі.
Для визначення тактики лікування пацієнтів з вузликовим періартеріїтом необхідно розділити за тяжкістю патології, а також виявити рефрактерний тип захворювання, який не характеризується зворотним симптоматичним розвитком або навіть підвищенням клінічної активності у відповідь на півторамісячну класичну патогенетичну терапію.
Диференціальна діагностика
Вузловий періартеріїт головним чином відрізняється від інших відомих системних патологій, що вражають сполучну тканину.
- Мікроскопічний поліартеріїт – це форма некротичного васкуліту, що вражає капілярні судини, а також венули та артеріоли з утворенням антинейтрофільних антитіл. Захворювання характеризується появою гломерулонефриту, пізнішим поступовим підвищенням артеріального тиску, швидко наростаючою нирковою недостатністю, розвитком некротизуючого альвеоліту та легеневої кровотечі.
- Гранулематоз Вегенера супроводжується розвитком тканинно-деструктивних змін. На слизовій тканині носової порожнини виникають виразки, носова перегородка перфорується, а легенева тканина розпадається. Часто виявляються антинейтрофільні антитіла.
- Ревматоїдний васкуліт характеризується появою трофічних виразкових уражень на ногах, розвитком полінейропатії. Під час діагностики обов'язково оцінюється ступінь суглобового синдрому (наявність ерозивного поліартриту з порушенням конфігурації суглобів), а також виявляється ревматоїдний фактор.
Крім того, шкірні прояви, подібні до вузликового періартеріїту, з'являються на тлі септичної емболії, міксоми лівого передсердя. Важливо виключити септичні стани ще до використання імуносупресантів для лікування вузликового періартеріїту.
У пацієнтів з хворобою Лайма (інша назва – бореліоз) виявляється поєднання таких симптомів, як полінейропатія, лихоманка, поліартрит. Для виключення захворювання необхідно простежити епідеміологічний анамнез. Моменти, що дозволяють запідозрити бореліоз, такі:
- укуси кліщів;
- відвідування природних осередків у періоди особливої активності кліщів (кінець весни – початок осені).
Для постановки діагнозу проводиться аналіз крові на наявність антитіл до борелій.
До кого звернутись?
Лікування вузликового періартеріїту
Лікування має бути якомога раннішим і тривалим, з призначенням індивідуального терапевтичного режиму залежно від тяжкості клінічних симптомів та стадії вузликового періартеріїту.
У гострому періоді обов'язковий постільний режим, що особливо важливо, якщо патологічні вогнища вузликового періартеріїту розташовані на нижніх кінцівках.
Підхід до лікування завжди комплексний, з рекомендованим додаванням циклофосфаміду (перорально 2 мг/кг на добу), що сприяє прискоренню настання ремісії та зменшенню частоти загострень. Щоб уникнути інфекційних ускладнень, циклофосфамід застосовують лише за умови неефективності преднізолону.
Загалом, лікування часто буває неефективним. Інтенсивність клінічної картини можна зменшити раннім призначенням преднізолону в кількості не менше 60 мг/добу перорально. У дітей доцільно призначати нормальний імуноглобулін для внутрішньовенного введення.
Якість лікування оцінюється за наявності позитивної динаміки клінічного перебігу, стабілізації лабораторних та імунологічних показників та зниження активності запальної реакції.
Рекомендується корекція або радикальне усунення супутніх патологій, які можуть негативно впливати на перебіг вузлового періартеріїту. До таких патологій належать вогнища хронічного запалення, цукровий діабет, фіброміома матки, хронічна венозна недостатність тощо.
Зовнішнє лікування ерозій та виразок передбачає використання 1-2% розчинів анілінових барвників, епітелізуючих мазевих препаратів (Солкосерил), гормональних мазей, ферментативних засобів (Ірускол, Хімопсин) та аплікаторного нанесення Димексиду. При вузлах використовується сухе тепло.
Препарати
Ліки, ефективні при лікуванні вузликового періартеріїту:
- Глюкокортикоїди: Преднізолон 1 мг/кг двічі на день перорально протягом 2 місяців, з подальшим зниженням дозування до 5-10 мг/день вранці (через день) до зникнення клінічних симптомів. Можливі побічні ефекти: загострення або розвиток виразкової хвороби шлунка та дванадцятипалої кишки, ослаблення імунітету, набряки, остеопороз, порушення секреції статевих гормонів, катаракта, глаукома.
- Імунодепресанти (якщо глюкокортикоїди неефективні), цитостатики (азатіоприн в активній стадії патології по 2-4 мг/кг на добу протягом місяця, з подальшим переходом на підтримуючу дозу 50-100 мг/добу протягом півтора-двох років), циклофосфамід перорально по 1-2 мг/кг на добу протягом 2 тижнів з подальшим поступовим зниженням дозування. При інтенсивному наростанні патологічного процесу призначають 4 мг/кг на добу протягом трьох днів, потім 2 мг/кг на добу протягом тижня, з поступовим зниженням дозування протягом трьох місяців. Загальна тривалість терапії – не менше одного року. Можливі побічні ефекти: пригнічення кровотворної системи, зниження стійкості до інфекцій.
- Пульс-терапія у вигляді метилпреднізолону 1000 мг або дексаметазону 2 мг/кг на добу внутрішньовенно протягом трьох днів. Одночасно, в перший день, вводять циклофосфамід у дозі 10-15 мг/кг на добу.
Комбінований режим лікування з використанням глюкокортикоїдів та цитостатиків виправданий:
- еферентне лікування у вигляді плазмаферезу, лімфоцитаферезу, імуносорбції;
- антикоагулянтна терапія (гепарин 5 тис. одиниць 4 рази на день, еноксапарин 20 мг щодня підшкірно, надропарин 0,3 мг щодня підшкірно;
- антиагрегантна терапія (пентоксифілін 200-600 мг на добу перорально, або 200-300 мг на добу внутрішньовенно; дипіридамол 150-200 мг на добу; реополіглюкін 400 мг внутрішньовенно крапельно, через день, в кількості 10 інфузій; клопідогрель 75 мг щодня);
- нестероїдні протизапальні препарати – неселективні інгібітори ЦОГ (Диклофенак 50-150 мг на добу, Ібупрофен 800-1200 мг на добу);
- селективні інгібітори ЦОГ-2 (мелоксикам або моваліс 7,5-15 мг на добу щодня під час їжі, німесулід або німесил 100 мг двічі на добу, целекоксиб або целебрекс 200 мг на добу);
- амінохолінові засоби (гідроксихлорохін 0,2 г на добу);
- ангіопротектори (Памідин 0,25-0,75 мг тричі на день, Ксантинолу нікотинат 0,15 г тричі на день, протягом місяця);
- ферментні препарати (Вобензим, 5 таблеток тричі на день протягом 21 дня, потім 3 таблетки тричі на день протягом тривалого часу);
- противірусні та антибактеріальні препарати;
- симптоматичні препарати (ліки для нормалізації артеріального тиску, для нормалізації серцевої діяльності тощо);
- вазодилататори та блокатори кальцієвих каналів (наприклад, Коринфар).
Терапію циклофосфамідом проводять лише за наявності вагомих показань та якщо глюкокортикостероїди неефективні. Можливі побічні ефекти від прийому препарату: мієлотоксична та гепатотоксична дія, анемія, стерильний геморагічний цистит, сильна нудота та блювання, вторинна інфекція.
Терапію імуносупресорами слід супроводжувати щомісячним контролем показників крові (загальний аналіз крові, кількість тромбоцитів, рівень сироваткових печінкових трансаміназ, лужна фосфатаза та активність білірубіну).
Системні глюкокортикостероїди приймають (вводять) переважно вранці, з обов'язковим поступовим зниженням дозування та збільшенням інтервалу прийому (введення).
Фізіотерапевтичне лікування
Фізіотерапія протипоказана при вузликовому періартеріїті.
Лікування травами
Незважаючи на те, що вузликовий періартеріїт є досить рідкісною патологією, все ж існують народні методи лікування цього розладу. Однак можливість лікування травами необхідно заздалегідь обговорити з лікарем, оскільки необхідно враховувати тяжкість захворювання та ймовірність розвитку небажаних побічних ефектів.
На ранніх стадіях вузликового періартеріїту може бути виправданим використання рослинних препаратів.
- Три середні лимони, 5 ст. л. гвоздики пропускають через м’ясорубку, змішують з 500 мл меду та заливають 0,5 л горілки. Все добре перемішують, переливають у банку, закривають кришкою та ставлять у холодильник на 14 днів. Потім настоянку проціджують і починають приймати по 1 ст. л. тричі на день, за півгодини до їди.
- Приготуйте трав'яний еквівалент суміші з пижма, безсмертника та кореневища оману. Візьміть 1 ст. л. суміші, залийте склянкою окропу та настоюйте півгодини. Приймайте по 50 мл настою тричі на день до їди.
- Приготуйте рівну суміш із сушених квіток фіалки, листя чистотілу та сушеної брусниці. Залийте 2 ст. л. суміші 0,5 л окропу та залиште до охолодження. Приймайте по 50 мл 4 рази на день, між прийомами їжі.
- Змішайте по 1 ст. л. безсмертника, полину та оману, залийте 1 літром окропу, настоюйте дві години. Потім процідіть настій і приймайте по 100 мл тричі на день.
Простим та ефективним способом зміцнення судинних стінок при вузловому періартеріїті є регулярне вживання зеленого чаю. Щодня слід випивати 3 склянки напою. Додатково можна приймати спиртові настоянки заманіхи або женьшеню, які допоможуть швидше позбутися небажаних проявів захворювання. Такі настоянки можна придбати в будь-якій аптеці.
Хірургічне лікування
Хірургічне лікування не є основним методом лікування вузликового періартеріїту. Хірургічне втручання може бути показане лише у випадку критичного стенозу, клінічно спричиненого регіональною ішемією, або у випадку оклюзії основних артеріальних стовбурів (артеріїт Такаясу). Іншими показаннями до хірургічного втручання є:
- облітеруючий тромбангіїт;
- периферична гангрена та інші незворотні зміни в тканинах;
- підглотковий стеноз при гранулематозі Вегенера (механічне розширення трахеї в поєднанні з місцевим застосуванням глюкокортикостероїдів).
Екстрене хірургічне втручання призначається при ускладненнях черевної порожнини: перфораціях кишечника, перитоніті, інфаркті кишечника тощо.
Профілактика
Чіткої концепції профілактики вузлового періартеріїту немає, оскільки справжні причини захворювання до кінця не відомі. Обов'язково необхідно уникати впливу факторів, які можуть спровокувати розвиток патології: уникати переохолодження, фізичного та психоемоційного перенапруження, вести здоровий спосіб життя, правильно харчуватися, захищатися від бактеріальних та вірусних інфекцій.
При появі перших підозрілих ознак захворювання потрібно якомога швидше відвідати лікаря: у цьому випадку зростають шанси діагностувати та лікувати вузликовий періартеріїт на початковій стадії його розвитку.
Профілактика загострень захворювання у пацієнтів з ремісією вузликового періартеріїту зводиться до регулярного диспансерного спостереження, систематичного підтримуючого та підсилюючого лікування, виключення алергенів, запобігання самолікуванню та безконтрольному прийому ліків. Пацієнтам з васкулітом або вузликовим періартеріїтом не слід вводити жодних сироваток або вакцинувати.
Прогноз
Без лікування вузлового періартеріїту смерть настає протягом п'яти років у 95 пацієнтів зі ста. Причому переважна більшість смертей припадає на перші 90 днів захворювання. Це може статися, якщо патологію діагностовано неправильно або несвоєчасно.
Основними причинами смерті при вузликовому періартеріїті є велике запалення судин, приєднання інфекційних патологій, інфаркт та інсульт. [ 12 ]
Своєчасне застосування глюкокортикоїдних препаратів збільшує відсоток п'ятирічної виживаності більш ніж наполовину. Ще більш оптимального ефекту можна досягти, поєднуючи глюкокортикостероїди з цитостатиками. Якщо вдається досягти повного зникнення симптомів захворювання, то ймовірність його загострення оцінюється приблизно в 56-58%. Несприятливим фактором для прогнозу вважається пошкодження структур спинного та головного мозку. [ 13 ]
Генетично зумовлений вузликовий періартеріїт у дитячому віці повністю виліковується приблизно в кожному другому випадку. У 30% дітей захворювання демонструє стійке зникнення симптомів на тлі постійної медикаментозної підтримки. Смертність у ранньому дитинстві становить 4%: смерть спричинена пошкодженням структур мозку, черепних нервів. [ 14 ]
Навіть за сприятливого результату, вузликовий періартеріїт потребує регулярного ревматологічного контролю. [ 15 ] Щоб уникнути рецидивів, пацієнту слід уникати інфекційних захворювань, різких перепадів температури та будь-якого самолікування. У деяких випадках рецидиви можуть бути спровоковані вагітністю або абортом.

