Операція аортокоронарного шунтування
Останній перегляд: 07.06.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
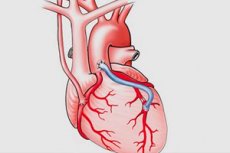
Аортокоронарна обхід, обхід коронарної артерії, прищеплення серця (АКШ) - це хірургічна процедура для розміщення "шунтів" (обходу) навколо вузьких або заблокованих ділянок коронарних артерій, щоб відновити нормальне кровопостачання серця. Процедура названа для використання аорти та коронарних артерій як шунтів.
Коронарний обхід і стентування: яка різниця?
Шунтування та стентування коронарної артерії - це два різних методи лікування ішемічної хвороби артерії (CAD), які використовуються для відновлення нормального кровопостачання серцевих м’язів. Ось основні відмінності між цими процедурами:
Коронарна обхідна операція (аортокоронарна байпас, АБГ):
- Суть процедури: під час АКС хірург створює обхід (шунти) навколо звужених або заблокованих ділянок коронарних артерій, використовуючи кровоносні судини, найчастіше внутрішня молочна артерія (молочна артерія) або артерія нижньої кінцівки (сафенська артерія). Ці шунти створюють обхід для обхідних ділянок артерій, уражаючих атеросклерозу та забезпечують нормальне кровопостачання серця.
- Інвазивність: ACS - це інвазивна хірургічна процедура, яка вимагає загальної анестезії та розрізів у грудній стінці для доступу до серця та судин.
- Показання: ACS зазвичай розглядається у випадках сильно звужених або заблокованих коронарних артерій, особливо якщо у пацієнта є множинні хворої судини або якщо інші методи лікування, такі як стентування, є неефективними.
Стент (коронарний стент):
- Суть процедури: У стентінгу, також відомий як коронарна ангіопластика зі стентом, фахівець вставляє гнучку сітчасту трубку (стент) у звужений сегмент коронарної артерії за допомогою тонкого катетера. Потім стент надувається і розширює посудину, що дозволяє відновити нормальний приплив крові до серця.
- Інвазивність: Стентування - це менш інвазивна процедура, ніж АСС. Зазвичай він проводиться через невеликий розріз у артерії, як правило, в паху або зап'ясті, і його можна проводити під місцевою анестезією.
- Показання: Стентування часто використовується для лікування помірно до помірно звужених коронарних артерій або єдиної звуженої артерії. Він також може бути проведений як частина всебічного лікування для декількох звужених артерій.
Залежно від характеристик та тяжкості CAB, а також загального стану пацієнта, лікар може вирішити, який метод лікування є найбільш доречним. Іноді вони можуть використовувати комбінацію обох методів в одному випадку. Важливо, щоб рішення було прийнято після ретельної оцінки пацієнта та з урахуванням їх індивідуальних факторів ризику та стану здоров'я.
Показання
Показання до аортокоронарної хірургії обходу включають:
- Сильна стенокардія (стабільна або нестабільна стенокардія): Якщо у пацієнта сильні болі в грудях, спричинені звуженням або закупоркою коронарних артерій, які не вирішуються ліками або іншими терапевтичними методами, аортокоронарна шунтування може розглядатися як варіант лікування.
- Інфаркт AcutemyoCardial: У випадках гострого інфаркту міокарда, де частина серцевої мускулатури отримує неадекватне кровопостачання через заблоковану коронарну артерію, аортокоронарне тягання може бути нагальним втручанням для відновлення кровопостачання.
- Симптоми стенокарди, які не реагують на лікування: симптоми Іфангіна (наприклад, біль у грудях) не можуть лікуватися ліками або іншими методами, може розглядатися операція.
- Множинні вузькі коронарні артерії: Якщо у пацієнта в коронарних артеріях є множинні вузькі, аортокоронарні шунтування можуть бути рекомендовані для відновлення нормального кровотоку.
- Неефективність інших методів лікування: Якщо інші методи лікування, такі як ангіопластика (плацебо герметизація судна) або стентування (введення стента) є неефективними або не застосовуються, аортокоронарна операція на обхід може розглядатися як альтернатива.
- Акпондент, що потребує коронарного байпасу як частини іншої хірургічної процедури: іноді аортокоронарне байпас може проводитися як частина іншої хірургічної процедури, наприклад, заміна серцевого клапана або аневризму аорти, коли також необхідно відновити приплив крові до серця.
Вказівка на аортокоронарну обхідну операцію завжди повинна визначатися індивідуально для кожного пацієнта на основі їхньої історії та стану серця. Рішення про проведення операції повинен прийняти лікар, який спеціалізується на лікуванні серцевих захворювань.
Ризики коронарної обхідної операції
Обхід коронарної артерії (АКШ) - це хірургічна процедура, яка несе певні ризики, як і будь-яка інша медична процедура. Однак важливо пам’ятати, що рішення про піднесення АКШ ґрунтується на оцінці переваг та ризиків, а в більшості випадків, для пацієнтів, які страждають від серйозної ішемічної хвороби серця, процедура може значно покращити їх якість та тривалість життя. Ось деякі ризики, пов’язані з АБГ:
- Загальні хірургічні ризики: як і при будь-якій операції, існують ризики інфекції, кровотечі, алергічні реакції на анестезію тощо.
- Ризик серцевих ускладнень: хоча АКШ проводиться для лікування проблем з серцем, сама операція може нести ризик серцевих ускладнень, таких як інфаркт міокарда (серцевий напад), порушення серцевого ритму (аритмії) тощо.
- Ризик інсульту: CSH може поставити вас під загрозою, що утворюється та мігрує до мозку, що може спричинити інсульт.
- Ризик пошкодження судин або органів: судна або навколишні органи можуть бути пошкоджені при створенні шунтів. Наприклад, внутрішня грудна артерія може бути пошкоджена, коли вона видаляється для використання в якості шунту.
- Ризик зараження: будь-яка операція несе ризик зараження на місці розрізу або всередині організму.
- Ризик алергічних реакцій: у деяких пацієнтів може виникнути алергічні реакції на ліки або матеріали, що застосовуються під час операції.
- Ризик психологічного стресу: сам процес хірургії та одужання після операції може спричинити стрес і тривогу у пацієнта.
Підготовка
Підготовка до аортокоронарної хірургії шунтування (ACB) є важливим кроком перед операцією серця, який включає кілька кроків. Ці кроки розроблені для забезпечення безпеки пацієнтів та успіху операції. Ось загальний огляд підготовки до АБГ:
- Консультації та оцінка: Перший крок - це консультація з серцевим хірургом та кардіологом. Лікарі оцінюють серце і визначають необхідність АСС. На даний момент також можуть бути проведені додаткові тести, такі як електрокардіографія (ЕКГ), ехокардіографія та коронарографія, щоб більш точно діагностувати стан судин серця.
- Лабораторні тести: пацієнту можуть бути надані лабораторні аналізи крові, включаючи загальний кількість крові, біохімію та коагулограм для оцінки загального стану організму та перевірки інфекцій або розладів згортання.
- Скасування ліків: Лікарі можуть порекомендувати тимчасово зупинити певні ліки перед операцією. Це може включати антикоагулянти, антиагреганти (наприклад, аспірин) та деякі інші ліки. Важливо дотримуватися рекомендацій лікаря та не приймати жодних ліків без згоди лікаря.
- Підготовка до наркозу: У день операції ви будете готові до наркозу. Сюди входить обмеження споживання їжі та рідини перед операцією та обговорення історії та стану хвороби з анестезіологом.
- Підготовка до оперативного приміщення: Ви будете готові до операції, включаючи гігієнічні процедури та підготовку операційної кімнати.
- Згода на операцію: Перед операцією вам потрібно буде підписати згоду на АКС після того, як вам буде надано всю необхідну інформацію про ризики та переваги операції.
- Моральна підтримка: Важливо підтримувати емоційне самопочуття пацієнта перед операцією. Сімейні та близькі родичі можуть відігравати важливу роль у підтримці пацієнта.
- Організація вашої післяопераційної допомоги: вам знадобиться реабілітація та післяопераційна допомога після АС. Підготуйтеся до цього, організувавши необхідну підтримку та догляд після виходу з лікарні.
Важливо розуміти, що підготовка до АС може бути індивідуалізована залежно від стану пацієнта та рекомендацій лікаря. Завжди дотримуйтесь інструкцій медичного персоналу та обговорюйте всі ваші запитання та проблеми з лікарем.
Як довго триває коронарна обхідна операція?
Тривалість прищеплення коронарних артерій (АКШ) може змінюватись залежно від декількох факторів, включаючи складність операції, кількість шунтів, які слід створити, та загальний стан пацієнта. В середньому операція на байпасі коронарних артерій може зайняти від 3 до 6 годин.
Ось деякі фактори, які можуть вплинути на тривалість хірургії КС:
- Складність судинної анатомії: Якщо у пацієнта потрібно створити складну анатомію коронарної артерії або багаторазові байпи, операція може зайняти більше часу.
- Кількість шунтів: Хірургія з одним шунтом може бути коротшою, ніж хірургія з множинними шунтами. Наприклад, мультиссельна обхідна операція може зайняти більше часу.
- Пов'язані медичні проблеми: Якщо у пацієнта є інші медичні стани, такі як діабет, гіпертонія або захворювання легенів, це може вплинути на тривалість операції.
- Досвід хірурга: досвідчений хірург з багаторічним досвідом роботи з СЛР може зробити операцію більш ефективно та швидко.
- Стан пацієнта: Якщо пацієнт має більш складний медичний стан або страждає від серйозних ускладнень під час операції, це може збільшити тривалість процедури.
- Технічне обладнання та команда: Наявність сучасного хірургічного обладнання та кваліфікованої медичної команди також можуть вплинути на тривалість операції.
Техніка аортокоронарного шунтування
Ось кроки та прийоми для виконання ACS:
Підготовка пацієнта:
- Пацієнт проходить передопераційну оцінку, включаючи фізичне обстеження, електрокардіографію (ЕКГ), коронарну ангіографію та лабораторні тести.
- Визначається, які судини будуть використовуватися як шунти (наприклад, сафенна вена з ноги або грудної артерії з грудей).
Анестезія:
- Пацієнту дають загальну анестезію для забезпечення несвідомості під час операції.
Доступ:
- Хірург робить вертикальний розріз у грудній стінці, оголюючи грудну кістку (грудину).
- Потім грудину відокремлюють, щоб отримати доступ до серця та аорти.
Вилучення судин:
- Хірург вибирає судини, які будуть використовуватися як шунти (наприклад, сафенна вена або грудна артерія).
- Судна можна готувати, обробляти та обробляти до необхідних розмірів.
Створення шунтів:
- Хірург з'єднує вибрані судна з аортою та коронарними артеріями, використовуючи тонкі шви або інші методи з'єднання.
- Обхідні обходи створюються для кровотоку, обхід вузьких або заблокованих ділянок коронарних артерій.
Заключний доступ:
- Після завершення операції грудна кістка закрита і з'єднана з металевими проводами, а розріз у грудній стінці закривається і закривається.
- Пацієнт може отримувати шви або клей, щоб закрити розріз у шкірі.
Відновлення:
- Пацієнт переводиться в одиницю одужання, де їх стан контролюється та контролюється післяопераційно.
- Медичний персонал відстежує серцеву діяльність, дихання та інші важливі параметри.
Типи коронарної обхідної операції
Обхід коронарної артерії (ABBG) можна виконати за допомогою різних методів, залежно від вибору суден, що використовуються як шунти, та кількості шунтів, створених для відновлення кровопостачання серця. Ось деякі з основних типів АКГ:
- Аортокоронарна обхід (ACB): це найпоширеніший тип хірургії обходу. ACh використовує аорту та одне або кілька інших судин (найчастіше внутрішня грудна артерія та/або сафенна вена) як шунти для створення обходу навколо вузьких або заблокованих коронарних артерій.
- Мемарі-коронарна байпас (MCCB): Цей тип АКК використовує внутрішню грудну артерію (молочна артерія, внутрішня грудна артерія) як шунт. Внутрішня грудна артерія має хорошу силу і може забезпечити довгострокове кровопостачання міокарда.
- Дво-суддя та три судинний обхід: залежно від кількості об'їздів, створених під час CSH, це може бути двослівна (дві артерії або одна артерія та одна вена) або три судини (три артерії або дві артерії та одна вена).
- АБК за допомогою суден нижньої кінцівки: У деяких випадках підшкірна вена з ніг може використовуватися як шунт для АКК. Особливо це стосується, якщо немає інших підходящих суден, які можна використовувати.
- У поєднанні: іноді можуть бути використані різні типи шунтів, включаючи аортокоронарні, молочні коронарні та нижні кінцівки судин, залежно від специфічної анатомії пацієнта та необхідності множинних об'їздів.
Вибір методу SCC залежить від медичних показань, анатомії судин пацієнта та рекомендацій хірурга. Кожен тип АКШ має свої переваги та обмеження, а рішення про вибір певного методу АКШ засноване на індивідуальній ситуації та потребах пацієнта.
Аортокоронарна хірургія шунтування (обхідна операція)
Це основна хірургічна процедура і має певні протипоказання. Пацієнти з певними медичними станами або факторами ризику можуть бути не підходящими для цієї операції. Протипоказання до операції на аортокоронарному шунтуваннях можуть включати наступне:
- Загальне погіршення стану пацієнта: Якщо пацієнт перебуває у критичному стані, не в змозі терпіти операцію, аортокоронарна шунтування може бути відкладена або не розглядається.
- Занадто слабке серце: якщо серце пацієнта занадто слабке, щоб протистояти операції, це може бути протипоказанням.
- Важкі супутні захворювання: Деякі важкі супутні захворювання, такі як важкі захворювання легенів або нирок, можуть збільшити ризик ускладнень від операції і можуть бути протипоказанням.
- Недостатня кількість інших органів: недостатність інших органів, таких як печінка або нирки, може зробити операцію небажаною або неможливою.
- Активне запалення в грудній порожнині: наявність активного запалення в грудній порожнині може бути протипоказанням до операції.
- Тромбофлебіти та зовнішні виразки ніг: Якщо у пацієнта є тромбофлебіт або зовнішні виразки ніг, операція може бути затягнута до тих пір, поки вони не будуть вирішені.
- Старший вік: вікові фактори можуть збільшити ризик ускладнень після операції, і ваш лікар може розглянути цей аспект, вирішуючи, чи потрібно проводити аортокоронарну хірургічну операцію.
- Операція відмови пацієнта: Якщо пацієнт відмовляється робити операцію або не погоджується з нею, це також може бути протипоказанням.
Ось основні кроки, виконані під час хірургії аортокоронарного байпасу:
- Підготовка пацієнта: Пацієнту отримують загальний препарат до операції, включаючи підготовку шкіри та наркоз.
- Доступ до серця: хірург робить невеликий розріз у грудях (як правило, в центрі або зліва від грудини) і розкидає груди, щоб отримати доступ до серця та коронарних артерій.
- Видалення шунта: Іноді власні судна пацієнта, такі як вени ноги (найчастіше вени підколінного суглоба) або штучні протези використовуються для створення шунтів. Ці шунти будуть використані для обходу звужених ділянок коронарних артерій.
- Підключення шунтів: створені шунти з'єднані з коронарними артеріями та аортою. Це дозволяє крові протікати навколо звужених ділянок артерій.
- Перевірка продуктивності шунтів: хірург перевіряє, наскільки добре кров циркулює по нових шляхах, переконуючись, що вони ефективні.
- Закриття грудей: Після завершення операції груди закриваються спеціальними швами або металевими проводами.
- Одужання: пацієнт переводиться в інтенсивну терапію для спостереження та одужання після операції.
- Реабілітація: Після виписки пацієнту, можливо, знадобиться проходити реабілітаційну діяльність, включаючи фізичну терапію та зміни способу життя, щоб прискорити процес відновлення.
Важливо зазначити, що рішення про перенесення аортокоронарної обхідної операції завжди повинно бути індивідуалізованим та прийняттям лікарем, враховуючи історію хвороби пацієнта, поточний стан, фактори ризику та користь від операції.
Масляк-коронарна хірургія (MCCB)
Це хірургічна процедура, в якій внутрішня грудна артерія (грудна артерія, внутрішня грудна клітка) використовується як шунт (байпас) для відновлення кровопостачання до міокарда (серцевий м’яз). Ця процедура використовується для лікування ішемічної хвороби серця (ІХС), включаючи коронарні артерії з вузькими або заблокованими ділянками.
Ось основні кроки та особливості процедури шунтування молочної залози:
- Пацієнт: Пацієнт проходить передопераційну оцінку, включаючи фізичне обстеження, електрокардіографію (ЕКГ) та лабораторні тести. Важливо визначити загальний стан пацієнта та вирішити, які судини будуть використовуватися для обхідної операції.
- Вибір шунта: Внутрішня грудна артерія зазвичай вибирається як шунт, оскільки вона має хорошу довгострокову міцність та довгострокові результати. Також можуть бути використані інші судна, такі як сафенна вена з ноги.
- Доступ та підготовка судна: Хірург створює доступ до внутрішньої грудної артерії та готує її до обхідної операції.
- Створення шунта: хірург з'єднує вибрану артерію (внутрішню грудну артерію) до коронарної артерії, створюючи обхід маршруту для припливу крові навколо вузьких або заблокованих ділянок коронарних артерій.
- Результати моніторингу та перевірки: хірург та медичний персонал стежать за шунтом та результати процедури, включаючи перевірку кровотоку та перфузію серцевого м’яза.
- Закриття доступу: Після завершення операції хірург закриває доступ і закриває розрізи швами.
- Одужання: Пацієнт переводиться в одиницю одужання, де його стан контролюється та контролюється післяопераційно.
Маслячий коронарний байпас забезпечує хорошу довгострокову перспективу для відновлення нормального кровопостачання міокарда і може зменшити симптоми ІХС, таких як стенокардію, та зменшити ризик серцевих ускладнень, таких як інфаркт міокарда. Ця процедура може бути поодинокою або мультивесселем залежно від кількості об'їздів, які потрібно створити.
Протипоказання до проведення
Аортокоронарна обхід (обхідна операція) є основною хірургічною процедурою і має певні протипоказання. Пацієнти з певними медичними станами або факторами ризику можуть бути не підходящими для цієї операції. Протипоказання до операції на аортокоронарному шунтуваннях можуть включати наступне:
- Загальне погіршення стану пацієнта: Якщо пацієнт перебуває у критичному стані, не в змозі терпіти операцію, аортокоронарна хірургічна операція може бути затримана або не розглядається.
- Занадто слабке серце: якщо серце пацієнта занадто слабке, щоб протистояти операції, це може бути протипоказанням.
- Важкі супутні захворювання: Деякі важкі супутні захворювання, такі як важкі захворювання легенів або нирок, можуть збільшити ризик ускладнень від операції і можуть бути протипоказанням.
- Недостатня кількість інших органів: недостатність інших органів, таких як печінка або нирки, може зробити операцію небажаною або неможливою.
- Активне запалення в грудній порожнині: наявність активного запалення в грудній порожнині може бути протипоказанням до операції.
- Тромбофлебіти та зовнішні виразки ніг: Якщо у пацієнта є тромбофлебіт або зовнішні виразки ніг, операція може бути затягнута до тих пір, поки вони не будуть вирішені.
- Старший вік: вікові фактори можуть збільшити ризик ускладнень після операції, і ваш лікар може розглянути цей аспект, вирішуючи, чи потрібно проводити аортокоронарну хірургічну операцію.
- Операція відмови пацієнта: Якщо пацієнт відмовляється робити операцію або не погоджується з нею, це також може бути протипоказанням.
Наслідки після процедури
Різноманітні результати та ускладнення можуть виникати після прищеплення коронарних артерій (або хірургії аортокоронарного обходу). Важливо усвідомити, що не всі пацієнти відчувають ці ускладнення, і багато з них можна запобігти або керувати. Ось деякі можливі результати та ускладнення:
Ранні ускладнення:
- Інфекції: можуть розвиватися хірургічні інфекції або системні інфекції. Стерильність та антисептичні заходи відіграють важливу роль у запобіганні інфекцій.
- Кровотеча: незначна кровотеча в хірургічній області може відбуватися відразу після операції. Зазвичай він керований, але в рідкісних випадках може знадобитися повторна операція.
- Пошкодження сусідніх органів: під час операції можуть статися пошкодження сусідніх структур, таких як легені, плевра або основні судини. Ці травми потребують негайного хірургічного втручання.
Пізні ускладнення та наслідки:
- Гіпертрофія рубця: У гіпертрофії рубця може розвиватися на хірургічному місці, що може викликати біль і дискомфорт.
- Синдром постгастриту: У деяких пацієнтів може виникнути синдром постгастриту, включаючи диспепсію (біль у шлунку, печія тощо), після операції.
- Судинні ускладнення: V-розгульні ускладнення, такі як згустки крові у шунтів або рестеноз (звуження) анастомозів.
- Захворювання коронарійного Серця: У рідкісних випадках можуть виникнути нові коронарні проблеми або загострення існуючих.
- Інфекції або абсцеси: інфекції в області операції можливі навіть у далекий період після операції.
- Аортиканевризм: У деяких випадках на місці, де були взяті судна для обходу, може розвиватися аневризма аорти.
- Психологічні наслідки: Деякі пацієнти можуть зазнати психологічних страждань та депресії після операції.
Ризик ускладнень може бути знижений, якщо пацієнт ретельно дотримується рекомендацій лікаря після операції, включаючи прийом ліків, регулярний медичний моніторинг та зміни способу життя. Практика здорового способу життя, включаючи збалансовану дієту, фізичну активність та відмову від куріння, також допомагає знизити ризик серцево-судинних ускладнень.
Ускладнення після процедури
Різноманітні ускладнення можуть виникати після процедури аортокоронарного обходу (ACB). Нижче наведено перелік потенційних ускладнень:
- Інфекції: інфекції рани або грудної клітки можуть виникати після операції. Для цього може знадобитися антибіотики та медичне втручання.
- Кровотеча: кровотеча з хірургічної рани або аневризми аорти може потребувати додаткової хірургічної корекції.
- Судинні ускладнення: До них належать артеріальні спазми, тромбоз або непрохідність шунта. Ці ускладнення можуть поставити під загрозу кровопостачання серця і потребують корекції.
- Серцеві ускладнення: включають інфаркт міокарда, порушення серцевого ритму (аритмії), серцеву недостатність або декомпенсацію міокарда.
- Дихальні ускладнення: можуть включати пневмонію (запалення легенів) або порушення функції дихання. Фізична реабілітація та дихальні вправи можуть допомогти запобігти цим ускладненням.
- Пошкодження нерва: Рідко хірургія може пошкодити нерви, що може призвести до втрати відчуття або порушень руху.
- Проблеми з грудною кісткою: в області грудної кістки може виникнути біль або дискомфорт, особливо коли використовується класична стернотомія (розріз грудної кістки). Ці симптоми зазвичай покращуються з часом.
- Синдром Шалі: післяопераційне когнітивне порушення (синдром Шалі) може проявлятися як порушення пам’яті та когнітивної функції після операції. Цей синдром може бути тимчасовим або довгостроковим.
- Психологічні ускладнення: у деяких пацієнтів може виникнути стрес, тривожність або депресія після операції.
- Рубці та косметичні ускладнення: Після АСС може залишитися рубці, що може бути непривабливим або викликати дискомфорт.
- Алергічні реакції: Алергічні реакції можуть виникати до наркозу або ліків.
- Інші ускладнення: До них можуть бути проблеми з нирками, проблеми з печінкою, шлунково-кишкові проблеми тощо.
Важливо усвідомити, що не всі пацієнти відчуватимуть ускладнення, і багато хто може бути керованим або тимчасовим. Якісна медична допомога та дотримання рекомендацій післяопераційної допомоги можуть допомогти зменшити ризик ускладнень та сприяти успішному одужанню від АСС.
Догляд після процедури
Догляд за процедурою обходу аортокоронарної артерії (ACBG) відіграє важливу роль у успішній реабілітації пацієнта. Ось кілька рекомендацій щодо догляду за АКС:
- Моніторинг у відділенні інтенсивної терапії: Після операції пацієнт буде переведений до спеціалізованої одиниці, де його стан буде контролювати лікарі та медичний персонал. Звідси пацієнт буде переведений до звичайного відділення, оскільки його стан покращується.
- Моніторинг серцевої активності: Моніторинг серцевої активності, включаючи вимірювання ЕКГ та артеріального тиску, буде виконуватися звичайно для оцінки функції серця після АСС.
- Догляд за ранами: Коли рана грудної стінки або ноги (де вилучені судна вилучали), важливо зберегти чисту та суху область. Ваш лікар або медсестра може допомогти у догляді за ранами та заправками, якщо це потрібно.
- Біль і дискомфорт: пацієнт може відчувати біль або дискомфорт навколо грудної клітки або ноги, де судини були вилучені. Лікар призначить анальгетики та контролювати рівень болю, щоб забезпечити комфорт пацієнта.
- Фізичні навантаження: Фізичні навантаження будуть обмежені вперше після АСС. Пацієнту рекомендується дотримуватися вказівок лікаря щодо підйому та переїзду, щоб уникнути супінації ран та непотрібного стресу на серце.
- Дієта: Ваш лікар може призначити спеціальну дієту для контролю рівня холестерину та підтримувати здорову дієту після операції.
- Ліки: пацієнту можуть бути призначені ліки для управління артеріальним тиском, зниження ризику тромбозу та контролю холестерину та цукру в крові. Важливо прийняти ліки суворо, як це призначено лікарем.
- Реабілітація: Після виписки з лікарні пацієнт може потребувати реабілітації. Це може включати фізичну терапію та консультацію з кардіологом для поліпшення фізичної активності та моніторингу серця.
- Психологічна підтримка:
- ACS може бути емоційно напруженим. Пацієнтам може знадобитися психологічна підтримка та консультування, щоб впоратися з тривогою та стресом.
Реабілітація після операції на коронарному байпасі
Реабілітація після обхідних прищеплення коронарної артерії (АКШ) важливо відновити та підтримувати здоров'я серця. Цей процес забезпечує фізичну, психологічну та соціальну підтримку пацієнту. Ось ключові аспекти реабілітації після АКШ:
Фізичні навантаження:
- Поступове збільшення фізичних навантажень під наглядом фахівця. Почніть з коротких прогулянок і поступово збільшуйте інтенсивність та тривалість фізичних вправ.
- Для відновлення м’язової сили та витривалості може бути призначено фізичну терапію.
Спосіб життя:
- Пацієнтам рекомендується припинити палити та обмежувати вживання алкоголю.
- Дотримуючись здорової дієти з низьким вмістом насичених жирів, солі та цукру.
Психологічна підтримка:
- Серцева хірургія може бути емоційно вимогливою. Пацієнт може відчувати стрес і тривогу. Психологічна підтримка та консультування можуть допомогти впоратися з цими емоційними аспектами та покращити психологічне самопочуття.
Ліки:
- Продовжуючи приймати призначені препарати, такі як антитромботичні засоби, антиагеганти, бета-блокатори та інші ліки, призначені лікарем для контролю стану серця та зменшення ризику ускладнень.
Регулярні візити до лікаря:
- Пацієнт повинен регулярно бачити кардіолога, щоб контролювати здоров'я серця, перевірити рівень холестерину та цукру в крові та оцінити ефективність лікування.
Уникнення стресу:
- Пацієнтам рекомендується керувати стресом та тривожністю, що позитивно впливає на здоров'я серця.
Дотримання дієтичних рекомендацій:
- Пацієнт повинен дотримуватися дієтичних рекомендацій лікаря, щоб підтримувати здорову дієту та контролювати фактори ризику серцевих захворювань.
Артеріальний тиск та вимірювання імпульсу: пацієнтам рекомендується регулярно контролювати артеріальний тиск та пульсувати та записувати результати для відстеження.
Підтримка родини та друзів: Підтримка родини та друзів відіграє важливу роль у одужанні з АБГ. Сім'я та друзі можуть допомогти вам дотримуватися рекомендацій лікаря та надати підтримку під час одужання.
План реабілітації після АКШ буде розроблений індивідуально для кожного пацієнта, враховуючи свій стан здоров'я та потреби. Мета реабілітації - покращити якість життя та зменшити ризик серцевих ускладнень.
Харчування та дієта після операції на коронарному байпасі
Правильне харчування після прищеплення коронарної артерії (або обхідна обхід аортокоронарної артерії, АКШ) є важливим для відновлення та підтримки здорового серця. Ось загальні вказівки щодо харчування після цієї процедури:
- Зменшіть насичені жири: обмежте споживання насичених жирів, виявлених у жирових м’ясі (яловичина, свинина), молочні продукти з повним жиром та тваринні жири. Замініть їх на поліненасичені та мононенасичені жири, що містяться в оливковій олії, авокадо, горіхах та рибі.
- Збільшення споживання риби: риба, особливо тунець, лосось та сардини, містить омега-3 жирні кислоти, які корисні для серця. Спробуйте споживати рибу хоча б двічі на тиждень.
- Збільшення споживання фруктів та овочів: овочі та фрукти багаті антиоксидантами, вітамінами та мінералами, які підтримують здоров'я серця. Вони також містять клітковину, що допомагає контролювати рівень холестерину та цукру в крові.
- Обмежте сіль: Зменшіть споживання солі, оскільки надлишок солі може підвищити артеріальний тиск. Уникайте солоних закусок і обмежте додавання солі в кулінарію.
- Управління вуглеводами: спостерігайте за рівнем вуглеводів у вашій їжі, особливо простих вуглеводів, таких як цукор та біле борошно. Віддайте перевагу складних вуглеводів, таких як цільнозернові продукти, овочі та квасоля.
- Моніторинг рівня цукру: якщо у вас діабет або схильний до нього, стежте за рівнем цукру в крові та вживайте заходів для їх контролю, якщо це необхідно.
- Помірне споживання м'яса: Якщо ви споживаєте м'ясо, віддайте перевагу худим м'ясом, таким як курка без шкіри та індичка. Обмежте споживання червоного м’яса.
- Контроль порцій: Збереження розумних і уникайте переїдання. Пам'ятайте, що належне харчування - це не лише те, що ви їсте, але і скільки ви їсте.
- Фізичні навантаження: дотримуйтесь рекомендацій лікаря щодо фізичної активності та фізичної реабілітації. Регулярні помірні фізичні навантаження допоможуть зберегти ваше серце здоровим.
- Пити: пити достатню кількість води та уникайте надмірного вживання алкоголю.
- Ліки: Приймайте ліки, рекомендовані лікарем, щоб контролювати артеріальний тиск, холестерин та інші фактори ризику серцевого ризику.
- Регулярні страви: розділіть свою дієту на кілька невеликих прийомів їжі протягом дня.
Індивідуалізовані дієтичні рекомендації можуть змінюватися залежно від стану та медичних умов. Тому важливо обговорити харчування та дієту з лікарем або дієтологом, щоб розробити найкращий план харчування для вашого одужання після АСС.
Клінічні вказівки
Після проходження АСС важливо дотримуватися певних клінічних рекомендацій для забезпечення успішного відновлення та запобігання ускладнень. Ось кілька загальних вказівок:
- Відпочинок: Вам знадобиться час для відновлення після ACLT. Відпочиньте і уникайте фізичних навантажень протягом певного періоду часу, який визначається хірургом та кардіологом.
- Дотримання рекомендацій щодо ліків: вам можуть бути призначені ліки, які допоможуть запобігти згустку крові, контролювати артеріальний тиск, нижчий рівень холестерину та підтримувати функцію серця. Важливо дотримуватися рекомендацій лікаря лікаря і не припиняти приймати ліки без його схвалення.
- Дієта: дотримуйтесь здорової дієти, яка допомагає контролювати холестерин та артеріальний тиск. Зазвичай це включає обмеження споживання насичених жирів, солі та додавання цукру. Вам також може бути порада збільшити споживання фруктів, овочів та здорових білків.
- Фізичні навантаження: вам буде призначена програма фізичної реабілітації після вашого АСС. Дотримуйтесь цього і ретельно дотримуйтесь рекомендацій лікаря щодо фізичних навантажень.
- Догляд за ранами: якщо у вас був розріз грудної клітки, слідкуйте за раною, дотримуйтесь рекомендацій щодо догляду та зверніться до лікаря, якщо це необхідно, щоб отримати будь-які ознаки зараження чи ускладнень.
- Контролюйте своє здоров'я: важливо регулярно контролювати своє здоров'я, відвідавши лікаря для звичайних перевірок та дотримуючись рекомендацій щодо обстежень та тестів.
- Уникайте стресу: стрес може мати негативний вплив на серце. Вивчіть методи управління стресом і, якщо необхідно, зверніться до психолога чи психіатра.
- Утримайтеся від куріння та уникнення алкоголю: куріння та вживання алкоголю можуть збільшити ризик ускладнень серця. Якщо ви курите, подумайте про те, щоб кинути та уникати алкоголю чи напоїв у помірковій формі з схваленням лікаря.
- Слідкуйте за своєю вагою: підтримуйте здорову вагу за допомогою належної дієти та фізичних вправ.
- Повідомте свого лікаря: Якщо ви розвиваєте якісь нові симптоми чи проблеми, негайно розкажіть лікаря.
Це загальні вказівки, і ваші індивідуальні рекомендації можуть відрізнятися залежно від вашого стану та історії хвороби. Завжди обговорюйте свої запитання та проблеми з лікарем та дотримуйтесь його рекомендацій щодо найкращого можливого одужання після АС.
Як довго люди живуть після операції на коронарному обхідці?
Тривалість життя після аортокоронарної хірургії шунтування (обхідна операція) залежить від багатьох факторів, включаючи передопераційну стан пацієнта, наявність супутніх захворювань, якість процедури, а також післяопераційне лікування та дотримання рекомендацій щодо способу життя. Загалом, багато пацієнтів помічають помітне поліпшення свого здоров'я та продовжують вести активне життя після операції на аортокоронарі.
Важливо зауважити, що аортокоронарна обхідна операція не є гарантією довгого життя, і тривалість життя може сильно відрізнятися залежно від індивідуальної ситуації. Однак наступні фактори можуть мати позитивний вплив на прогноз після операції:
- Раннє лікування: Чим раніше аортокоронарна шунтування проводиться після виникнення симптомів ішемічної хвороби, тим краще прогноз.
- Дотримання рекомендацій щодо способу життя: пацієнти, які активно стежать за своїм здоров’ям після операції, включаючи правильне харчування, фізичні навантаження та управління стресом, можуть покращити їх прогноз.
- Лікування супутніх захворювань: контроль інших медичних станів, таких як діабет, високий кров'яний тиск та гіперліпідемія (високий рівень холестерину в крові), може знизити ризик ускладнень серця.
- Слідом за рецептами лікаря: Продовження приймати рекомендовані ліки, а також регулярні спостереження та скринінг з лікарем можуть покращити ваш прогноз.
- Підтримка та підтримка психологічного комфорту: Емоційне самопочуття та підтримка соціальної мережі також можуть мати позитивний вплив на здоров'я серця.
Прогноз після хірургії аортокоронарної шунтування індивідуалізується і найкраще обговорюється з вашим лікарем первинної медичної допомоги, який може забезпечити більш точний та специфічний прогноз, враховуючи історію та стан хвороби пацієнта.
Лікарня після коронарної обхідної операції
Після обходу коронарної артерії (АКШ) пацієнт зазвичай залишається в лікарні для спостереження та одужання протягом певного періоду часу. Тривалість перебування в лікарні може змінюватися залежно від декількох факторів, включаючи складність операції, стан пацієнта та політику конкретної лікарні. Ось загальні вказівки щодо лікарні післяопераційного періоду:
- Післяопераційне спостереження: Після операції пацієнт залишатиметься у відділенні інтенсивної терапії (якщо це необхідно) або в одиниці відновлення. Тут медичний персонал уважно стежить за його станом, включаючи серцеву активність, дихання та інші важливі параметри.
- Тривалість перебування в лікарні: Зазвичай перебування в лікарні після АКШ може бути від 3 до 7 днів. Це може змінюватися залежно від стану пацієнта та інших факторів.
- Біль і дискомфорт: Після операції у пацієнта може виникнути біль і дискомфорт навколо розрізу в грудній стінці або нозі, залежно від того, де видаляються судини для шунтів. Лікарі нададуть анальгетики для полегшення болю.
- Фізичні навантаження: Пацієнт поступово відновлює фізичну активність під наглядом медичного персоналу. Важливо дотримуватися інструкцій лікаря щодо підйому, переїзду та фізичної активності.
- Дієта: Пацієнту буде надана спеціальна дієта, спрямована на дотримання здорової дієти та контролю рівня холестерину та цукру в крові.
- Ліки: пацієнту можуть бути призначені препарати для управління артеріальним тиском, зниження ризику тромбозу, контрольного холестерину та цукру в крові та полегшення штаму на серці.
- Психологічна підтримка: Після операції пацієнти можуть відчувати емоційний стрес та тривожність. Психологічна підтримка та консультування можуть бути корисними.
- План одужання: Після виписки з лікарні пацієнт матиме план одужання, включаючи фізичну терапію та регулярні зустрічі з кардіологом.
Коронарна обхідна операція та інвалідність
Процес визначення втрати працездатності після коронарної обхідної операції (обхідна операція) може змінюватись від країни до країни і залежить від багатьох факторів, включаючи медичні стани, ступінь інвалідності та соціальних факторів. Рішення про надання втрати працездатності зазвичай приймається національними або регіональними органами, відповідальними за соціальний захист.
Важливо усвідомити, що не всі пацієнти, які перенесли операцію на коронарному байпасі, стають інвалідами. Багато пацієнтів успішно одужують після операції та повертаються до нормального життя та роботи. Однак у деяких випадках, якщо пацієнт має серйозні ускладнення, неможливість роботи або серйозні обмеження фізичної активності, може бути врахована інвалідність.
Рішення про надання втрати працездатності зазвичай ґрунтується на таких критеріях:
- Медичні стани: Лікарі оцінюють здоров'я пацієнта після операції та визначають, чи має пацієнт обмеження у фізичній активності чи працездатності.
- Функціональні обмеження: оцінює, які заходи та діяльність пацієнт більше не в змозі виконувати або виконувати обмеження.
- Тривалість обмежень: Рішення про надання інвалідності може бути тимчасовим або постійним, залежно від того, як довго пацієнт обмежений у своїй здатності працювати.
- Соціальні фактори: такі фактори, як вік, професійний статус, соціальна підтримка та інші, які можуть впливати на здатність пацієнта повернутися до нормального життя та роботи.
Якщо у вас є питання щодо інвалідності після операції на коронарному обхідному напрямку, вам слід звернутися до медичного працівника чи соціальних служб у вашій країні чи регіоні, щоб дізнатися про конкретні вимоги та процедури інвалідності та підтримки.
Життя після обходу коронарної артерії
Життя після коронарного байпасу (байпасна хірургія) серцевих судин може бути активним та повноцінним, і багато пацієнтів помічають значне поліпшення свого здоров'я та якості життя. Ось що ви можете очікувати після цієї операції:
- Зниження симптомів: Основна мета коронарної обхідної операції - відновити нормальне кровопостачання серцевого м’яза. Багато пацієнтів повідомляють про значне зменшення або зникнення симптомів стенокардії (болі в грудях) та задишку після операції.
- Відновлення фізичної активності: Після операції важливо відновити фізичну активність поступово під керівництвом лікаря та фізичного терапевта. Пацієнти, як правило, можуть повертатися до щоденних заходів і навіть можуть почати займатися фізичними вправами, щоб зміцнити серцевий м’яз.
- Наступні рекомендації щодо способу життя: Ваш лікар може надати рекомендації щодо зміни способу життя, включаючи дієту, припинення куріння та управління стресом. Дотримуючись цих рекомендацій, може допомогти зменшити ризик подальших ускладнень серця.
- Терапія наркотиками: Багато пацієнтів будуть призначені ліки для контролю артеріального тиску, рівня холестерину та інших факторів ризику захворювань серця. Прихильність до терапії наркотиками дуже важлива.
- Регулярні візити до лікаря: Регулярні спостереження за лікарем можуть допомогти вам стежити за здоров’ям серця та налаштувати лікування за потребою.
- Дієтичне споживання: рекомендується здорова дієта, багата овочами, фруктами, цільнозерновими продуктами та худим білком. Це допомагає контролювати вагу, холестерин та артеріальний тиск.
- Управління стресом: Практикуючи методи релаксації та стресу, такі як йога або медитація, можуть бути корисними для підтримки здорового серця.
- Дотримання рекомендацій щодо ліків: Важливо приймати ліки, як це призначено лікарем, навіть якщо ваші симптоми стенокардії зникли.
Коронарна обхідна операція може означати, що ви можете продовжувати вести активний спосіб життя та насолоджуватися життям. Однак кожен пацієнт унікальний, і результати можуть відрізнятися. Ваш лікар зможе надати більш конкретні рекомендації та оцінити індивідуальну ситуацію.
Алкоголь
Після обходу коронарної артерії (АКШ) рекомендується бути дуже обережним із споживанням алкоголю. Важливо розглянути наступні аспекти:
- Вплив на серце: алкоголь може впливати на серце та судини. Вживання алкоголю може спричинити зміни серцевого ритму, підвищення артеріального тиску та інші наслідки, які можуть бути небажаними для людей з проблемами серця.
- Взаємодія з наркотиками: Якщо вам призначають ліки після АКШ, алкоголь може взаємодіяти з ними та збільшити або зменшити їх вплив. Наприклад, алкоголь може збільшити вплив антикоагулянтів (препаратів, які зменшують згортання крові), що може збільшити ризик кровотечі.
- Ризик залежності від алкоголю: вживання алкоголю може призвести до розвитку алкогольної залежності, що може негативно вплинути на загальне здоров'я та здоров'я серця.
- Дієта та контроль ваги: алкоголь містить калорії, і його використання може вплинути на вагу. Після КС важливо контролювати вагу та дотримуватися здорової дієти, і вживання алкоголю може ускладнити досягнення цієї мети.
- Індивідуальна реакція: реакція на алкоголь може сильно відрізнятися від людини до людини. Деякі люди можуть терпіти алкоголь гірше, особливо після операції, і це може спричинити небажані симптоми.
Зрештою, рішення про вживання алкоголю після АКШ слід обговорити з вашим кардіологом або лікарем первинної медичної допомоги. Він може застерігати вас від споживання алкоголю або порадити про прийнятну дозу. Якщо ви вирішили вживати алкоголь, важливо зробити це помірковано і враховувати свої індивідуальні характеристики та реакції на нього.
Фізичні навантаження після обходу коронарної артерії
Слід вибирати індивідуально та контролювати лікарем. Основна мета післяопераційних занять - відновити фізичні навантаження та зміцнити серцево-судинну систему, мінімізуючи ризик ускладнень. Ось якими можуть бути рекомендації:
- Ходьба: Почніть з простої прогулянки. Поступово збільшуйте довжину та інтенсивність ваших прогулянок. Важливо дотримуватися вказівок лікаря щодо того, скільки вправ ви можете собі дозволити.
- Фізична терапія: Ваш лікар може рекомендувати фізичну терапію або реабілітацію під керівництвом професіонала. Це може включати спеціалізовані вправи, які допоможуть відновити сили м’язів та витривалість.
- Помірна активність: По мірі покращення вашої фітнесу ви можете включати в себе моремератні заходи, такі як плавання, велосипед, легкі вправи або йога. Знову ж таки, важливо обговорити це з лікарем.
- Поспостерігайте за своїми сенсаціями: під час фізичних навантажень дивіться, як ви себе почуваєте. Якщо ви відчуваєте сильний біль у грудях, задишка, запаморочення або незвичайні симптоми, перестаньте вправлятись та негайно проконсультуватися зі своїм лікарем.
- Поступове збільшення фізичних вправ: не поспішайте збільшувати інтенсивність ваших вправ. Поступове збільшення фізичних навантажень допоможе вашому серцю адаптуватися до нових вимог.
- Регулярність: Спробуйте підтримувати регулярний графік фізичних навантажень. Це важливо для того, щоб залишатися придатним та підтримувати своє серце здоровим.
- Слухайте свій доктор: дотримуйтесь рекомендацій кардіолога або фізичного терапевта щодо фізичних навантажень та фізичних вправ. Він або вона буде контролювати ваш стан та коригувати рекомендації за потребою.
Важливо пам’ятати, що кожен випадок різний, а фізичні навантаження повинні бути пристосовані до вашого медичного стану та реагування на нього. Перш ніж розпочати будь-яку програму фізичних навантажень після АКШ, не забудьте проконсультуватися з лікарем або кардіологом, щоб розробити найкращий план відновлення.
Секс після операції на коронарному байпасі.
Сексуальна активність після коронарного байпасу (обхідна операція) зазвичай відновлюється, але є вказівки, які слід враховувати:
- Консультація з вашимDoctor: Перш ніж повернутися до сексуальної активності, важливо обговорити це з кардіологом або лікарем первинної медичної допомоги. Ваш лікар зможе оцінити поточний стан здоров'я, рівень ризику та дати рекомендації.
- Час одужання: Після операції вам може знадобитися певний час для відновлення. Зазвичай лікарі рекомендують уникати напружених фізичних навантажень та сексуальної активності протягом декількох тижнів або місяців після операції. Цей час може змінюватися залежно від складності операції та вашого індивідуального стану.
- Слухайте своє тіло: важливо приділити пильну увагу тому, як ви почуваєтесь під час сексуальної активності. Якщо ви відчуваєте біль у грудях, задишка, запаморочення або незвичні симптоми, припиніть активність і негайно зверніться до лікаря.
- Відпочиньте та керуйте стресом: секс повинен бути приємним та комфортним. Управління стресом та розслаблення можуть допомогти покращити ваш досвід.
- Терапія наркотиків: Якщо вам призначають ліки після операції, продовжуйте приймати їх відповідно до рекомендацій лікаря. Обговоріть будь-які питання щодо впливу ліків на сексуальну функцію з лікарем.
- Спілкування з вашим партнером: Важливо обговорити свої очікування та проблеми з партнером. Відкрите діалогове вікно допомагає створити розуміння та підтримку.
Сексуальна активність може бути безпечною після операції на обхід коронарної артерії, але завжди дотримуйтесь рекомендацій лікаря та дотримуйтесь того, як ви себе почуваєте. Слідом за здоровим способом життя, належне лікування та регулярні візити до лікаря також допомагають покращити якість життя після операції.
Альтернативи коронарному обхідному операції
Шунтування коронарної артерії (ABBG) є ефективним лікуванням ішемічної хвороби серця, але є альтернативні підходи, які можуть розглядатися залежно від конкретних обставин та стану пацієнта. Ось деякі альтернативні методи лікування ішемічної хвороби:
- Ангіопластика та стентування: ці процедури, також відомі як коронарна ангіопластика та стентування, використовуються для розширення та ремонту заблокованих або вузьких коронарних артерій. Під час ангіопластики артерію розширюють надувною кулею, а потім стент (невелика металева трубка) розміщується, щоб судно відкритим.
- Лазерна ангіопластика: Цей метод використовує лазер для видалення атеросклеротичних бляшок (відкладень) всередині коронарних артерій та відновлення прохідності кровоносних судин.
- Трансплантація клітин та генна терапія: Дослідження трансплантації клітин та генної терапії рухаються вперед, і деякі нові методи можуть бути доступні в майбутньому для лікування ішемічної хвороби.
- Терапія наркотиків: Лікування ішемічної хвороби передбачає терапію лікарськими засобами, яка може включати антикоагулянти, антиагеганти, бета-блокатори, інгібітори ферментів, що конвертують ангіотензин (АПЕС), статини та інші ліки. Ці ліки можуть допомогти зменшити симптоми та ризик ускладнень.
- Зміни способу життя: основні зміни способу життя, такі як здорове харчування, фізичні навантаження, відмова від куріння та контролю ваги можуть значно покращити здоров'я серця та знизити ризик коронарних ускладнень.
- Альтернативні терапії: Деякі пацієнти звертаються до альтернативних методів терапії, таких як акупунктура, йога або рослинні засоби. Однак ефективність цих методів може бути суб'єктивною і її слід обговорити з лікарем.
Вибір методу лікування залежить від індивідуальних характеристик кожного пацієнта та характеру ішемічної хвороби. Рішення, який метод вибору повинен бути прийнятий лікарем після детальної оцінки стану пацієнта та обговорення плюсів та мінусів кожної альтернативи.
Книги та дослідження щодо хірургії коронарного обходу
Книги:
- "Кардіоторакальна хірургія" (2018) - Джоанна Чікве, Девід Кук та Аарон Вайс.
- "Повний посібник з серцевого КТ" (2013) - Суні Аббара.
- "Хвороба коронарної артерії: нові розуміння, нові підходи" (2012) - Вілберта С. Ароноу.
Дослідження:
- "П'ятирічні результати після коронарно-артеріального обходу на відстані та насосах" (2013)-Андре Ламі та ін. Дослідження, що порівнює результати операції на байпасі коронарної артерії з та без використання штучного кровообігу (CPB).
- "Довгострокові результати відпустки проти насосів проти насосного насосного обхідного прищеплення" (2018)-Андреас Кофлер та ін. Дослідження про довгострокові результати обхідних прищеплення коронарних артерій з CPB та без нього.
- "Променева артерія проти трансплантатів з підшкірною веном при хірургії шунтування коронарної артерії: метааналіз" (2019) - Sankalp Sehgal et al. Метааналіз щодо порівняння аортокоронарної шунтування хірургічного втручання з використанням променевої артерії проти сафенної вени.
Використовувана література
Борцов Е.А., Латіпов Р.С., Василієв В.П., Галятдінов Д.М., Ширяєв А.А., Акчурін Р.С. Коронарний обхід з кардіоплегією та на робочому серці у пацієнтів з дифузною ішемічною хворобою. Cardiologicheskiy Vestnik. 2022; 17 (1): 5-13.
Грінштейн Ю.І., Косінова А.А., Монгуш Т.С., Гонхаров М. Д. Коронарна шунтування хірургії: результати та ефективність антитромбоцитарної терапії. Творча кардіологія. 2020

