Медичний експерт статті
Нові публікації
Біопсія лімфовузла
Останній перегляд: 06.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
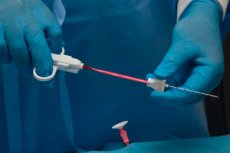
Для того, щоб зрозуміти причини збільшення лімфатичних вузлів, необхідно провести ряд діагностичних досліджень. Найбільш інформативним та поширеним методом діагностики наразі вважається біопсія лімфатичного вузла. Це процедура, під час якої забирається шматочок біоматеріалу для подальшого дослідження.
В організмі людини лімфатичні вузли виконують роль своєрідної фільтруючої станції, приваблюючи та нейтралізуючи патогенні мікроорганізми. Коли патогени потрапляють у вузол, він збільшується в розмірах, що також характерно для запальних реакцій або злоякісних процесів. Щоб зрозуміти, яка патологія відбувається в лімфатичній ланці, проводиться процедура, яка називається біопсією. [ 1 ]
Чим відрізняється пункція від біопсії лімфатичних вузлів?
Гістологічний аналіз призначається для діагностики багатьох патологій, оскільки він успішно допомагає визначити тип хворобливого процесу, виявити його фазу, диференціювати пухлину тощо. Найчастіше саме це дослідження дозволяє точно встановити діагноз і призначити правильне лікування.
Лімфатичні вузли – головні ланки імунної системи організму. Вони є «складами» специфічної тканини, яка забезпечує дозрівання Т- та В-лімфоцитів, формує плазматичні клітини, що виробляють антитіла, та очищає лімфу. У лімфатичних вузлах разом з потоком лімфи фільтруються бактерії та сторонні частинки. При їх надлишку активується захисний механізм організму, виробляються імуноглобуліни та формується клітинна пам’ять. Всі ці реакції є невід’ємною частиною імунітету, усуваючи інфекційні та злоякісні агенти.
Такий захист зазвичай завжди спрацьовує, і сама людина може навіть не підозрювати, що в її організмі відбуваються такі реакції. Лише при масивному нападі або падінні імунітету вузли можуть збільшитися в розмірах, і може з'явитися біль. Однак у більшості пацієнтів все повертається до норми протягом кількох днів.
Якщо збільшується одразу кілька груп лімфатичних вузлів, різко погіршується самопочуття пацієнта, підвищується температура, з'являються інші болючі симптоми, то в такій ситуації потрібна діагностика, включаючи біопсію або пункцію лімфатичного вузла. Часто ці поняття сприймають як синоніми, але це не зовсім так.
Якщо йдеться про пункційну пункцію, яка передбачає збір рідкого секрету з клітинами для подальшого цитологічного дослідження, то зазвичай використовується термін «пункція». Біопсія згадується, якщо вона означає видалення великої порції біоматеріалу з подальшим гістологічним аналізом.
Пункція – це малоінвазивна процедура з використанням тонкої голки, яка практично безболісна. Біопсія лімфатичного вузла вимагає більш травматичного втручання, часто із застосуванням скальпеля. Однак існує також поняття «пункційної біопсії», при якій вузол проколюється за допомогою пристрою з товстішою голкою, що дозволяє зібрати необхідну кількість тканини.
Показання
При діагностиці лімфопроліферативних та злоякісних патологій важливо не лише морфологічно підтвердити діагноз, а й деталізувати його за допомогою цитології та гістології. Таку інформацію можна отримати за допомогою пункції та біопсії лімфатичного вузла.
Пункцію використовують як орієнтовну діагностичну маніпуляцію. Пункція не підходить для визначення лімфопроліферативної патології: потрібна біопсія (ексцизійна або пункційна) з подальшим цитологічним та гістологічним дослідженням біоптату.
Показаннями до пункції можуть бути:
- збільшений одиничний лімфатичний вузол, без утворених конгломератів та без ознак лімфопроліферативної патології;
- Ультразвукові ознаки утворення рідини;
- необхідність вилучення біоматеріалу для допоміжного дослідження після проведення біопсії.
Біопсія лімфатичного вузла – це хірургічна процедура, що проводиться під місцевою або загальною анестезією. В результаті процедури забирають частину лімфатичного вузла або весь вузол для подальшого дослідження. Мікроскопічний аналіз є ключем до точної та правильної діагностики.
Основні показання до біопсії:
- високі ризики розвитку пухлини згідно з клінічною інформацією;
- лімфаденопатія невідомого походження (всі використані методи діагностики не допомогли у постановці діагнозу);
- відсутність ефективності терапії.
Неможливо точно сказати, при якому розмірі лімфатичного вузла біопсія є обов'язковою. Однак більшість фахівців вважають, що лімфатичний вузол, розмір якого перевищує 30 мм, і це не пов'язано з інфекційним процесом, потребує біопсії.
Іноді однієї біопсії недостатньо: пацієнту призначають повторні процедури. Це можливо, якщо під час попередньої біопсії було виявлено множинні гістологічні зміни:
- некроз лімфатичних вузлів;
- гістіоцитоз синусів;
- склероз;
- паракортикальна реакція з наявністю великої кількості макрофагів і плазматичних клітин.
Підготовка
Підготовчий етап перед біопсією лімфатичного вузла може включати консультацію терапевта, хірурга, ендокринолога, анестезіолога, онколога та гематолога. Обов'язковим є загальний та біохімічний аналіз крові, дослідження системи згортання крові.
Для уточнення локалізації патологічного вогнища призначається ультразвукове дослідження.
Лікар попередньо проводить бесіду з пацієнтом:
- уточнює алергологічний статус;
- отримує інформацію про прийняті ліки;
- у жінок він уточнює фазу менструального циклу та виключає можливість вагітності.
Якщо пацієнт приймає препарати, що розріджують кров, їх прийом припиняють за 7-10 днів до біопсії.
Якщо процедура має бути проведена з використанням загального наркозу, то підготовка проводиться більш ретельно:
- У день втручання заборонено їсти та пити;
- вечеря напередодні має бути максимально легкою, зі споживанням переважно легкозасвоюваної рослинної їжі;
- за 2-3 дні до втручання не слід вживати алкоголь, небажано палити;
- Наступного ранку, перед тим як йти на процедуру біопсії, пацієнту слід прийняти душ без використання лосьйонів для тіла чи кремів.
Техніка біопсії лімфовузла
Біопсія поверхневих лімфатичних вузлів зазвичай триває недовго – у багатьох пацієнтів процедура завершується приблизно за 20 хвилин. Зазвичай використовується місцева анестезія, хоча пункція загалом вважається безболісною. Якщо використовується ультразвуковий контроль, лікар за допомогою ультразвукового датчика уточнює місцезнаходження болючої структури, ставить спеціальну позначку, яка відображається на моніторі. Шкіра в області проколу обробляється антисептиком, а потім анестетиком, або робиться ін'єкція анестетика. Пацієнт лежить горизонтально на кушетці або перебуває в положенні сидячи. Якщо біопсія проводиться в області шиї, її спеціально фіксують, і пацієнту пояснюють необхідність тимчасового утримання від ковтання. Під час біопсії пацієнт повинен залишатися повністю нерухомим.
Після взяття необхідної кількості біологічного матеріалу місце проколу обробляють антисептиком. Можливо, рекомендується прикласти холодний сухий компрес на півгодини.
Немає потреби в тривалому перебуванні в клініці або госпіталізації пацієнта: він може самостійно повернутися додому, якщо немає інших причин для його утримання. У перший період після процедури важливо уникати фізичних навантажень.
Якщо потрібна біопсія з глибоко розташованого вузла, може знадобитися загальний наркоз. У такій ситуації пацієнт після постановки діагнозу не повертається додому, а залишається в клініці – від кількох годин до 1-2 днів.
Для відкритої біопсії потрібен спеціальний набір інструментів: крім скальпеля, це затискачі, коагулюючий апарат та матеріали для накладання швів. Таке втручання триває до 60 хвилин. Лікар вибирає необхідний для біопсії лімфатичний вузол, фіксує його пальцями, а потім робить розріз шкіри довжиною 4-6 см. Він розсікає підшкірно-жировий шар, розсуває м'язові волокна, мережу нервів і судин. Якщо під час біопсії необхідно видалити один або кілька вузлів, хірург спочатку перев'язує судини, щоб запобігти кровотечі, витоку лімфи та поширенню пухлинних клітин (якщо мова йде про злоякісний процес). Після видалення лімфатичних вузлів лікар направляє їх на дослідження, повторно ревізує рану та зашиває розрізи. У деяких випадках залишають дренажний пристрій, який видаляють через 24-48 годин. Шви знімають протягом тижня.
Як проводиться біопсія лімфатичного вузла?
Взяття біопсії з певного лімфатичного вузла може мати свої особливості, які залежать від локалізації, глибини залягання структури, а також наявності життєво важливих органів і великих судин поблизу пошкодженої ланки.
- Біопсія лімфатичного вузла на шиї може бути призначена при отоларингологічних та стоматологічних проблемах, які є найпоширенішими причинами лімфаденопатії. Якщо лімфаденопатія має неясне походження, спочатку призначається УЗД, і лише після цього, за необхідності, біопсія. Лімфатичні вузли збільшуються при злоякісних пухлинах, оскільки ракові клітини проникають у лімфатичні судини, що дренують окрему ділянку. Ці клітини потім осідають у фільтруючих вузлах як метастази та починають розвиватися. Часто при онкології ураження лімфатичних вузлів відбувається «ланцюжком», що легко визначається пальпацією. Біопсія на шиї може бути проведена або шляхом проколу голкою з видаленням матеріалу, або хірургічним доступом з повним видаленням ланки для гістологічного аналізу.
- Біопсія сторожового лімфатичного вузла при меланомі проводиться аналогічно біопсії раку молочної залози. Якщо є інформація про метастазування у віддалені органи та лімфатичні вузли, то проведення біопсії вважається марним. За відсутності метастазів біопсія сторожового вузла повністю виправдана. Зазвичай її проводять після видалення самої меланоми. Лімфатичний вузол можна візуалізувати за допомогою різних рентгенологічних методів.
- Біопсію пахвових лімфатичних вузлів проводять у положенні пацієнта сидячи, піднявши руку вгору та трохи відвівши її назад. Найчастіше цю процедуру виконують при ураженні молочної залози: лімфа відтікає по судинах до вузлів, розташованих під пахвою з того ж боку. Такі лімфатичні вузли утворюють своєрідний пахвово-вузловий ланцюг. Його пошкодження відіграє важливу роль у плануванні схеми лікування патології молочної залози. Дослідження також доречне при меланомі або плоскоклітинному раку верхньої кінцівки, лімфогранулематозі.
- Біопсію пахвинних лімфатичних вузлів проводять у положенні пацієнта лежачи на кушетці, ногу (праву або ліву, залежно від сторони ураження) відводять убік. Це обстеження найчастіше призначають при підозрі на пухлинні процеси (рак яєчка, зовнішніх статевих органів, шийки матки, передміхурової залози, сечового міхура, прямої кишки), або якщо неможливо визначити причину лімфаденопатії іншими способами (наприклад, при лімфогранулематозі або ВІЛ-інфекції).
- Біопсія надключичного лімфатичного вузла завжди викликана підозрами на досить серйозні патології: у багатьох випадках це пухлини – метастази раку або лімфоми, розташовані в грудній або черевній порожнині. Надключичний лімфатичний вузол з правого боку може дати про себе знати пухлинними процесами середостіння, стравоходу, легені. Лімфа з внутрішньогрудних органів та черевної порожнини підходить до лімфатичного вузла з лівого боку. Запальні захворювання також можуть викликати надключичну лімфаденопатію, але це трапляється набагато рідше.
- Біопсію медіастинального лімфатичного вузла виконують у проекційній ділянці верхньої третини внутрішньогрудного відділу трахеї, від верхнього краю підключичної артерії або верхівки легеневої артерії до перетину верхньої межі лівої брахіоцефальної вени та середньотрахеальної лінії. Найчастішими показаннями до біопсії медіастинальних лімфатичних вузлів є: лімфопроліферативні новоутворення, туберкульоз та саркоїдоз.
- Біопсія лімфатичного вузла в легені є поширеною процедурою при раку, туберкульозі та саркоїдозі. Лімфаденопатія часто є єдиною ознакою патології, оскільки багато захворювань легень протікають безсимптомно. У будь-якому випадку, перед постановкою остаточного діагнозу лікар повинен провести біопсію та отримати гістологічну інформацію.
- Біопсію черевних лімфатичних вузлів призначають, якщо є підозра на пухлинні процеси в шлунково-кишковому тракті, жіночих та чоловічих репродуктивних органах, сечовидільній системі. Збільшені лімфатичні вузли черевної порожнини часто спостерігаються при гепатоспленомегалії. Біопсію проводять як для первинної, так і для диференціальної діагностики. Велика кількість лімфатичних вузлів черевної порожнини розташована парієтально по ходу очеревини, по ходу судин, у брижі та по ходу кишечника, поблизу сальника. Вони можуть збільшуватися, якщо уражені шлунок, печінка, кишечник, підшлункова залоза, матка, придатки, передміхурова залоза та сечовий міхур.
- Біопсія підщелепного лімфатичного вузла може бути призначена при патологіях зубів, ясен, щік, гортані та глотки, якщо причину лімфаденопатії неможливо знайти, а також при підозрі на метастази ракового процесу або лімфоми.
- Біопсію при раку лімфатичного вузла проводять за відсутності метастазів у віддалені органи та лімфатичні вузли. В іншому випадку процедура вважається безглуздою для пацієнта. Якщо віддалених метастазів немає, то починають, перш за все, обстежувати перший у ланцюжку, «сторожовий» лімфатичний вузол.
- Біопсія заочеревинного лімфатичного вузла доцільна при злоякісних процесах чоловічої та жіночої репродуктивної системи. Приблизно у 30% пацієнтів вже на першій стадії раку є мікроскопічні метастази в лімфатичних вузлах, які неможливо визначити за допомогою комп'ютерної томографії або маркерів. Біопсія зазвичай проводиться з боку, де знаходилася первинна пухлина. Процедура зазвичай виконується в рамках заочеревинної лімфаденектомії.
- Біопсія внутрішньогрудних лімфатичних вузлів є обов'язковим обстеженням при підозрі на рак легень, стравоходу, тимуса, молочної залози, лімфому та лімфогранулематоз. Метастази з черевної порожнини, тазу, заочеревинного простору (нирки, надниркові залози) у запущених стадіях також можуть поширюватися на вузли середостіння.
- Біопсія паратрахеальних лімфатичних вузлів часто проводиться пацієнтам з онкологічними ураженнями легень. Паратрахеальні лімфатичні вузли розташовані між верхніми медіастинальними та трахеобронхіальними вузлами. У разі первинного пухлинного процесу з одного боку їх класифікують як іпсилатеральні, а за відсутності первинної пухлини – як контралатеральні.
Лімфатична рідина тече через відповідні судини. Якщо ракові клітини потрапляють у неї, вони опиняються, перш за все, у першому лімфатичному вузлі ланцюга. Цей перший вузол називається сторожовим або вартовим вузлом. Якщо ракові клітини не виявлені у сторожовому вузлі, то наступні вузли, теоретично, повинні бути здоровими.
Види біопсій
Існує кілька видів біопсії лімфатичних вузлів, залежно від техніки вилучення біоматеріалу. Деякі види процедур виконуються поетапно: спочатку виконується прокол голкою, а потім відкрите втручання, якщо проколу недостатньо для постановки діагнозу. Відкрита біопсія потрібна, якщо результат цитології невизначений, сумнівний або приблизний.
- Відкрита біопсія лімфатичного вузла є найскладнішим та інвазивним варіантом такої діагностики. Під час процедури використовується скальпель, і для дослідження вибирається весь вузол, а не лише його частина. Таке втручання часто є єдино правильним, якщо є підозра на злоякісні процеси.
- Пункційна біопсія лімфатичного вузла – це відносно щадна та безболісна процедура, яка не викликає особливого дискомфорту у пацієнтів. Під час діагностики використовується мандрен, який виконує роль стилета. Мандрен використовується для відсікання та захоплення необхідної кількості біоматеріалу. Пункційна біопсія передбачає використання місцевої анестезії та не потребує госпіталізації пацієнта.
- Ексцизійна біопсія лімфатичного вузла – це термін, який часто використовується для позначення відкритої біопсії, що виконується під загальним наркозом, під час якої уражений вузол видаляється через розріз.
- Трепанобіопсія лімфатичного вузла передбачає використання спеціальної великої голки з насічками, що дозволяють видалити частинку тканини необхідного розміру.
- Тонкоголкова біопсія лімфатичного вузла називається аспірацією: вона передбачає використання тонкого, порожнистого голчастого пристрою. Зазвичай вузол пальпують і проколюють: якщо це неможливо, використовується ультразвуковий контроль. Як правило, тонкоголкова біопсія призначається при необхідності обстеження підщелепних або надключичних лімфатичних вузлів, при виявленні метастазів лімфоїдних структур.
Біопсія лімфатичних вузлів під контролем ультразвуку
Наразі фахівці вважають найбільш прийнятною методикою біопсії лімфатичних вузлів процедуру цілеспрямованої пункції, або так звану «біопсію під візуальним ультразвуковим контролем».
Це процес взяття зразка біоматеріалу, який проводиться під контролем ультразвукового дослідження: в результаті розміщення та введення пункціонної голки здійснюється більш точно та безпечно. Це надзвичайно важливо для лікаря, оскільки часто підозрілий лімфатичний вузол розташований у глибоких тканинах поблизу життєво важливих органів або має невеликі розміри, що значно ускладнює процедуру.
Ультразвуковий моніторинг допомагає точно ввести інструмент у потрібне місце, без ризику пошкодження сусідніх тканин та органів. В результаті ризик ускладнень мінімізується.
Лікар визначає точний метод, за допомогою якого візуалізується необхідна ділянка. Додатковою перевагою методики є не лише її безпека, але й низька вартість: не потрібне ультрасучасне та дороге обладнання.
Біопсія з ультразвуковим дослідженням особливо рекомендується, якщо необхідно оглянути не лише уражену структуру, але й з'ясувати особливість кровообігу поблизу неї. Такий підхід дозволить уникнути травмування судин і запобіжить просочуванню крові в тканини.
У процедурі використовуються спеціальні голки з кінцевими датчиками. Цей простий пристрій допомагає чітко контролювати положення голки та її просування.
Період відновлення після такого втручання швидший та комфортніший для пацієнта. [ 2 ]
Протипоказання до проведення
Перш ніж направити пацієнта на біопсію лімфатичного вузла, лікар призначить ряд досліджень та аналізів, необхідних для виключення протипоказань до цієї процедури. Основною попередньою діагностикою є загальний аналіз крові та оцінка якості згортання крові. Біопсія не проводиться, якщо є схильність до кровотеч – наприклад, у пацієнтів, які страждають на гемофілію, оскільки втручання може травмувати судини.
Біопсія лімфатичного вузла протипоказана у разі гнійних процесів у зоні проколу. Небажано проводити процедуру вагітним або жінкам, що годують грудьми, а також під час менструальних кровотеч.
Загалом, фахівці виділяють наступний список протипоказань:
- порушення системи згортання крові (вроджені порушення, набуті або тимчасові – тобто пов’язані з прийомом відповідних ліків, що розріджують кров);
- рівень тромбоцитів нижче 60 тисяч на мкл;
- рівень гемоглобіну менше 90 г/літр;
- МНО більше 1,5;
- протромбіновий час, що перевищує норму на 5 секунд;
- інфекційні та запальні процеси в зоні біопсії;
- менструальні кровотечі у жінок у день процедури;
- декомпенсовані хронічні патології;
- лікування нестероїдними протизапальними препаратами протягом останнього тижня.
Норма
Мікроскопічне дослідження біопсії лімфатичного вузла пацієнта вважається найважливішим у діагностичному аспекті онкологічних патологій та допомагає оцінити якість медикаментозної терапії.
Гістологія лімфатичного вузла – це незначна хірургічна процедура, під час якої невеликий шматочок тканини видаляється для подальшого дослідження. За допомогою біопсії лімфатичного вузла фахівці можуть вивчити особливості його будови, виявити болючі відхилення та помітити ознаки запальної реакції.
Лімфатичний вузол – це основна ланка захисної системи організму, що є сполучним елементом між лімфатичними судинами. Лімфатичні вузли допомагають боротися з інфекційним вторгненням, виробляючи лейкоцити – специфічні клітини крові. Вузол вловлює мікробні та вірусні інфекції, злоякісні клітини.
Біопсія лімфатичного вузла допомагає виявити наявність атипових клітин, визначити специфіку інфекційно-запального процесу, доброякісних пухлин та гнійних патологій. Біопсію найчастіше проводять у паховій, пахвовій, нижньощелепній та ретроаурикулярній ділянках.
Біопсію призначають пацієнтам, яким потрібно визначити тип пухлинного процесу, особливо якщо є підозра на злоякісну патологію. Діагностику часто призначають для визначення інфекційних захворювань.
Результати біопсії лімфатичних вузлів
Після дослідження біопсії (матеріалу, отриманого шляхом біопсії лімфатичного вузла) та виявлення частинок патології, фахівці починають підраховувати клітинні структури та складати лімфаденограму. Для цього вони використовують імерсійний метод мікроскопічного спостереження, який дозволяє диференціювати щонайменше півтисячі клітин та розрахувати їх відсоткову присутність.
Дані візуалізації лімфатичних вузлів надзвичайно необхідні та цінні для діагностики неспецифічних форм лімфаденіту.
Нормальні результати лімфаденограми:
Вміст відповідних типів комірок |
Індикатор відсотків |
Лімфобласти |
Від 0,1 до 0,9 |
Пролімфоцити |
Від 5,3 до 16,4 |
Лімфоцити |
Від 67,8 до 90 |
Ретикулярні клітини |
Від 0 до 2,6 |
Плазмоцити |
Від 0 до 5,3 |
Моноцити |
Від 0,2 до 5,8 |
Тучні клітини |
Від 0 до 0,5 |
Нейтрофільні гранулоцити |
Від 0 до 0,5 |
Еозинофільні гранулоцити |
Від 0 до 0,3 |
Базофільні гранулоцити |
Від 0 до 0,2 |
Біологічний матеріал, взятий під час біопсії лімфатичного вузла, містить переважно зрілі лімфоцити з пролімфоцитами. Їх загальна кількість може становити від 95 до 98% усіх клітинних структур.
Реактивний лімфаденіт проявляється збільшенням кількості ретикулярних клітин, виявленням макрофагів та імунобластів.
При гострому лімфаденіті спостерігається збільшення кількості макрофагів і нейтрофілів.
Ускладнення після процедури
Зазвичай діагностична біопсія лімфатичних вузлів проводиться без будь-яких ускладнень. Лише в деяких випадках розвиваються ускладнення:
- кровотеча внаслідок випадкового пошкодження судин під час біопсії;
- лімфатичні виділення з рани;
- парестезія, порушення чутливості в ділянці, де проводиться втручання;
- інфекція, пов’язана з потраплянням інфекційного агента, зокрема під час процедури;
- трофічні розлади, пов'язані з механічними пошкодженнями нервових структур.
У деяких пацієнтів може спостерігатися порушення свідомості, запаморочення, слабкість. Стан має нормалізуватися протягом 1-2 днів.
Небезпечні симптоми, що вимагають негайної медичної допомоги:
- підвищена температура, лихоманка;
- поява сильного, пульсуючого, наростаючого болю в області біопсії лімфатичного вузла;
- виділення крові або гною з рани;
- почервоніння, набряк у місці біопсії.
Наслідки після процедури
Біопсію лімфатичного вузла не проводять, якщо у пацієнта є якісь протипоказання. В іншому випадку можуть розвинутися побічні ефекти. Наприклад, якщо людина страждає від порушень системи згортання крові, навіть звичайна пункційна біопсія може закінчитися кровотечею.
Щоб запобігти виникненню постпроцедурних проблем, біопсію лімфатичних вузлів повинен проводити фахівець з дотриманням усіх необхідних умов, правил асептики та антисептики.
У деяких випадках можуть виникнути такі проблеми:
- інфекція;
- кровотеча з рани;
- пошкодження нервів.
Однак відсоток негативних наслідків відносно невеликий. Але інформація, отримана під час біопсії, має велику цінність для лікаря, дозволяючи йому поставити правильний діагноз та призначити відповідне ефективне лікування.
Догляд після процедури
Зазвичай процедура біопсії лімфатичного вузла не є складною та добре переноситься пацієнтами. Після видалення біоматеріалу шляхом аспірації або пункції на шкірі залишається лише місце проколу, яке обробляється антисептичним розчином та заклеюється пластиром. Якщо проводилася відкрита біопсія, рану зашивають та перев’язують. Шви знімають протягом тижня.
Ранку після біопсії лімфатичного вузла не можна мочити. Необхідно обробити її антисептичними розчинами, щоб запобігти інфікуванню. Якщо раптово підвищується температура тіла, місце втручання набрякає, кровоточить або турбує будь-яким іншим чином, то потрібно терміново звернутися до лікаря.
Поява короткочасного, легкого болю після процедури є допустимою.
Чого не слід робити після біопсії лімфатичного вузла:
- прийняти ванну;
- плавати у басейнах та відкритих водоймах;
- відвідування лазні або сауни;
- практикуйте інтенсивні фізичні вправи.
Такі обмеження діють приблизно протягом 2 тижнів після процедури, залежно від типу та обсягу такого втручання, як біопсія лімфатичного вузла.

