Медичний експерт статті
Нові публікації
Ішемічна кардіоміопатія
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
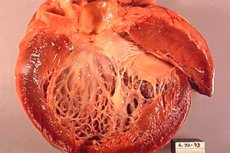
Ішемічна кардіоміопатія (ІКМ) – це захворювання серця, яке розвивається внаслідок ішемії серцевого м’яза, тобто недостатнього постачання крові та кисню до серцевого м’яза. Цей стан може виникнути через звуження або закупорку коронарних артерій, що постачають кров до серця. Ішемічна кардіоміопатія може призвести до погіршення функції серця та розвитку серцевої недостатності.
Важливими факторами ризику розвитку ішемічної кардіоміопатії є атеросклероз (відкладення холестерину на стінках артерій), артеріальна гіпертензія (підвищений кров'яний тиск), куріння, діабет, порушення ліпідного обміну, сімейна схильність та інші фактори, що сприяють розвитку атеросклерозу.
Основними симптомами ішемічної кардіоміопатії можуть бути:
- Біль або тиск у грудях (стенокардія), що можуть виникати при фізичних навантаженнях або стресі.
- Задишка та втома.
- Відчуття сильного серцебиття або нерегулярного серцевого ритму.
- Набряки (наприклад, набряки ніг).
- Слабкість та погіршення загального стану здоров'я.
Діагноз ішемічної кардіоміопатії зазвичай ставиться після різних досліджень, таких як ЕКГ, ехокардіографія, коронарографія та проби з навантаженням на серце. Лікування ІКМП включає корекцію факторів ризику (наприклад, лікування артеріальної гіпертензії, відмова від куріння), медикаментозну терапію для покращення кровотоку до серця та лікування симптомів, а іноді й хірургічне втручання, таке як ангіопластика зі стентуванням або аортокоронарне шунтування. Лікування також може включати зміну способу життя, таку як регулярні фізичні вправи, дієта та помірне вживання алкоголю.
Раннє звернення за медичною допомогою та дотримання рекомендацій щодо лікування можуть значно покращити прогноз для пацієнтів з ішемічною кардіоміопатією. [ 1 ]
Причини ішемічної кардіоміопатії
Ось основні причини ішемічної кардіоміопатії:
- Атеросклероз коронарних артерій: Найпоширенішою причиною коронарної кардіоміопатії є атеросклероз, який спричиняє утворення бляшок всередині артерій, звужуючи або блокуючи їх. Це перешкоджає нормальному кровопостачанню серцевого м’яза.
- Стеноз коронарної артерії: Стеноз, або звуження, коронарних артерій також може спричинити коронарну кардіоміопатію. Це може бути пов'язано з атеросклерозом, а також з іншими факторами.
- Тромбоз або емболія: Утворення тромбів (згустків крові) в коронарних артеріях або емболія (відрив частини згустку або бляшки) також може блокувати кровопостачання серця та спричиняти коронарну кардіоміопатію.
- Артеріальна гіпертензія: Стійке підвищення артеріального тиску може збільшити навантаження на серце та призвести до розвитку ішемічної кардіоміопатії.
- Діабет: Цукровий діабет є фактором ризику розвитку атеросклерозу та ішемічної кардіоміопатії, оскільки він може пошкоджувати стінки судин і сприяти утворенню бляшок.
- Куріння: Куріння є фактором ризику розвитку атеросклерозу, а отже, і ішемічної кардіоміопатії.
- Генетична схильність: спадкові фактори також можуть відігравати певну роль у розвитку цього захворювання.
- Інші фактори ризику: це ожиріння, фізична недостатність, неправильне харчування, надмірне вживання алкоголю та стрес.
Патогенез
Патогенез ІЦМ пов'язаний з різними факторами, які зрештою призводять до погіршення функції серцевого м'яза. Ось основні етапи патогенезу ХСН:
- Атеросклероз коронарних артерій: основною причиною ІХС є атеросклероз, при якому внутрішній шар артерій (інтима) пошкоджується та накопичуються жирові відкладення, які називаються бляшками. Ці бляшки можуть збільшуватися в розмірах та перекривати просвіт артерій, що звужує або блокує потік крові до серцевого м’яза.
- Ішемія: Звуження або закупорка коронарних артерій призводить до обмеженого постачання кисню до серця, що викликає ішемію. Нестача кисню може спричинити біль у грудях (стенокардію) та пошкодити клітини серця.
- Руйнування клітин серця: При хронічній ішемії клітини серця можуть почати відмирати через брак кисню. Цей процес називається некрозом і може призвести до утворення ділянки мертвої тканини в серці.
- Ремоделювання серця: Незворотне пошкодження клітин серця та некроз призводять до ремоделювання серця. Це означає, що серцевий м'яз стає менш здатним скорочуватися та ефективно перекачувати кров.
- Серцева недостатність: В результаті серце може втратити здатність підтримувати нормальний серцевий кровообіг, що призводить до розвитку серцевої недостатності. Пацієнти з ІЦМ можуть відчувати такі симптоми, як задишка, втома та набряки.
Такі фактори ризику, як куріння, високий кров'яний тиск, діабет та порушення ліпідного обміну, можуть посилити розвиток атеросклерозу та ішемічної кардіоміопатії.
Симптоми ішемічної кардіоміопатії
Симптоми ішемічної кардіоміопатії можуть бути схожими на симптоми ішемічної хвороби серця (ІХС) і включають:
- Біль у грудях (стенокардія): біль або тиск у ділянці грудної клітки, що може поширюватися на шию, плечі, руки або спину. Біль зазвичай виникає під час фізичного навантаження або стресу та може вщухнути у стані спокою або після прийому нітрогліцерину.
- Задишка: короткочасна або тривала задишка під час фізичної активності або навіть у стані спокою.
- Втома та слабкість: Постійна втома та слабкість, особливо при легкому навантаженні.
- Серцебиття: незвичайні серцеві ритми, пульсація або відчуття серцебиття.
- Набряк: набряк ніг, гомілок, щиколоток або навіть живота.
- Запаморочення та втрата свідомості: ці симптоми можуть виникати, коли серце не може забезпечити достатню кількість крові та кисню в мозку.
- Втрата ваги: втрата ваги без видимої причини.
- Головний біль: головний біль, іноді спричинений гіпоксією (браком кисню) через погане кровопостачання.
Стадії
Ішемічна кардіоміопатія може проходити кілька стадій залежно від тяжкості та тривалості захворювання. Стадії ІКМ включають наступне:
- Латентна або доклінічна стадія: на цій стадії пацієнт може мати ризик розвитку коронарної кардіоміопатії, такої як атеросклероз коронарних артерій, але ще може не проявляти симптомів. Важливо регулярно проходити медичні огляди та контролювати фактори ризику.
- Стадія стенокардії: На цій стадії пацієнт починає відчувати біль або тиск у грудях (стенокардія) у відповідь на фізичне навантаження або стрес. Зазвичай це пов'язано з тимчасовим порушенням кровопостачання серцевого м'яза через звуження коронарних артерій.
- Стадія гострої ішемії: на цій стадії виникають більш важкі та тривалі епізоди ішемії (відсутність кровопостачання серця). У пацієнта може статися інфаркт міокарда (серцевий напад) та значне пошкодження серцевого м'яза.
- Стадія хронічної ішемії: після кількох інфарктів міокарда та/або тривалої ішемії серцевого м'яза може розвинутися хронічна ішемічна кардіоміопатія. На цій стадії серцевий м'яз може втратити здатність скорочуватися та ефективно перекачувати кров, що призводить до зниження функції серця.
- Стадія серцевої недостатності: Зрештою, ХСН може призвести до розвитку серцевої недостатності, коли серце не здатне ефективно перекачувати кров по всьому тілу. Це може проявлятися задишкою, набряками, слабкістю та іншими симптомами.
Рівень тяжкості та прогресування ІЦМ можуть варіюватися від пацієнта до пацієнта. [ 2 ]
Ускладнення і наслідки
Ішемічна кардіоміопатія може спричинити серйозні ускладнення та мати серйозні наслідки для здоров'я пацієнта, особливо якщо її не лікувати належним чином або якщо пацієнт не дотримується рекомендацій щодо лікування. Нижче наведено деякі з можливих ускладнень та наслідків:
- Серцева недостатність: ІЦМ може призвести до порушення здатності серця перекачувати достатню кількість крові для задоволення потреб організму. Це може спричинити такі симптоми, як задишка, набряк та втома.
- Інфаркт міокарда: ІКМ є одним із факторів ризику інфаркту міокарда (серцевого нападу), оскільки він пов'язаний з атеросклерозом та звуженням коронарних артерій.
- Аритмії: Ішемічна кардіоміопатія може спричинити порушення серцевого ритму, включаючи фібриляцію передсердь та фібриляцію шлуночків. Ці аритмії можуть бути небезпечними та потребувати лікування.
- Набряк: Серцева недостатність, яка може бути ускладненням ІЦМ, може спричинити набряк ніг, гомілок, щиколоток або навіть легень.
- Смерть: У важких випадках ІЦМ, особливо без лікування, це може призвести до фатальних ускладнень, таких як гостра серцева недостатність або інфаркт міокарда.
- Обмеження активності: ІКМ може обмежувати фізичну активність пацієнта та погіршувати якість його життя.
- Психологічні та емоційні проблеми: серйозні захворювання серця можуть викликати стрес, тривогу та депресію у пацієнтів.
- Хірургічні втручання: У деяких випадках ІКМ може вимагати хірургічних процедур, таких як ангіопластика або аортокоронарне шунтування.
Діагностика ішемічної кардіоміопатії
Діагностика ішемічної кардіоміопатії включає низку клінічних, інструментальних та лабораторних методів, які допомагають визначити наявність та ступінь ураження серця. Ось основні методи діагностики ІКМП:
- Клінічна оцінка:
- Збір медичного та сімейного анамнезу: лікар ставить запитання про симптоми, ризик розвитку інвазивної міалгії (ІМП), наявність захворювань у сім'ї та інші фактори ризику.
- Фізичний огляд: Лікар проводить загальний фізичний огляд, включаючи прослуховування серця та легень, оцінку пульсу, артеріального тиску та ознак серцевої недостатності.
- Електрокардіографія (ЕКГ): ЕКГ реєструє електричну активність серця. У пацієнтів з інвазивною міокардіокардіопатиєю (ІМП) можуть спостерігатися зміни ЕКГ, такі як зміни сегмента ST-T, що може свідчити про ішемію серцевого м'яза.
- Ехокардіографія (ультразвукове дослідження серця): Ехокардіографія використовує ультразвукові хвилі для створення зображення серця та його структур. Цей метод дозволяє оцінити розмір та функцію серця, виявити зміни скоротливості серцевого м’яза та виявити ураження клапанів.
- Сцинтиграфія міокарда: це радіоізотопне дослідження, яке може виявити ділянки серцевого м'яза з обмеженим кровопостачанням.
- Коронарографія: це інвазивне обстеження, під час якого контрастну речовину вводять через катетер у коронарні артерії для оцінки їхнього стану та виявлення можливих закупорок. Коронарографію можна використовувати для планування хірургічних процедур, таких як ангіопластика або аортокоронарне шунтування.
- Аналізи крові: Лабораторні дослідження можуть включати вимірювання рівня креатинінкінази (КК) та серцево-специфічного тропоніну, що може свідчити про пошкодження серцевого м’яза.
- Тест з фізичним навантаженням: стрес-ЕКГ або стрес-тест може бути використаний для виявлення ішемії під час фізичної активності.
Діагностика ІЦМ вимагає поєднання різних методів, а вибір конкретних досліджень залежить від клінічної ситуації та рекомендацій лікаря.
Діагноз ішемічної кардіоміопатії (ІКМ) зазвичай ставиться на основі сукупності клінічних симптомів, лабораторних та інструментальних даних. Ось деякі критерії та методи, що використовуються для діагностики ІКМ:
- Клінічні симптоми: Пацієнт може скаржитися на такі симптоми, як стенокардія (біль або тиск у грудях), задишка, втома, порушення серцевого ритму та інші ознаки серцевих порушень. Важливо провести ретельний огляд та опитати пацієнта, щоб виявити характерні симптоми.
- Електрокардіограма (ЕКГ): ЕКГ може виявити зміни серцевого ритму та електричної активності, характерні для внутрішньочерепного вогнища коронарної гіпоксії (ВМП). Це може включати наявність аритмій, ділянок уповільненої провідності та зміни форми та тривалості комплексів QRS.
- Ехокардіографія (ультразвукове дослідження серця): Ехокардіографія може допомогти візуалізувати структури та функції серця. За допомогою ECM можна виявити зміни в структурі стінки серця та скоротливій функції.
- Коронарографія: це інвазивний тест, який використовує контрастну речовину для візуалізації коронарних артерій. Якщо виявлено стеноз (звуження) артерій, це може підтвердити наявність ішемії та гострого ураження коронарних артерій (ГУН).
- Моніторинг серця: Тривалий моніторинг ЕКГ може допомогти виявити аритмії та зміни серцевої діяльності, які можуть бути характерними для внутрішньочерепного вогнища серцевого нападу.
- Біомаркери: Підвищений рівень біомаркерів, таких як тропоніни та креатинкіназа-MB, може свідчити про пошкодження серцевого м'яза, яке може виникати при ICM.
- Дослідження історії хвороби та факторів ризику: Лікар також перегляне історію хвороби пацієнта, включаючи наявність факторів ризику, таких як гіпертонія, діабет, куріння, спадкова схильність та інші.
Для встановлення діагнозу ГНН часто потрібне поєднання різних методів та досліджень. Важливо, щоб діагноз поставив кардіолог, а у разі підозри на ГНН слід проконсультуватися зі спеціалістом для більш детального обстеження та лікування.
Диференціальна діагностика
Диференціальна діагностика ішемічної кардіоміопатії (ІКМП) включає виявлення та диференціацію цього стану від інших станів, які можуть мати подібні симптоми або характеристики. Важливо правильно ідентифікувати ІКМП, щоб забезпечити пацієнту найкраще лікування та контроль його стану. Ось кілька станів, які можуть бути включені в диференціальну діагностику ІКМП:
- Гіпертрофічна кардіоміопатія (ГКМП): ГКМП – це стан, при якому стінки лівого шлуночка занадто товсті, що може призвести до симптомів, подібних до ГКМП, таких як стенокардія та втома. Однак ГКМП має інші характерні ознаки на ехокардіографії, які допомагають у диференціальній діагностиці.
- Гіпертонічна кардіоміопатія: Гіпертонічна кардіоміопатія пов'язана з артеріальною гіпертензією (високим кров'яним тиском). Вона може спричинити потовщення стінки лівого шлуночка та стенокардію. Визначення та моніторинг рівня артеріального тиску може допомогти в диференціальній діагностиці.
- Синдром аортального стенозу: Аортальний стеноз – це звуження аортального клапана серця, яке може спричинити стенокардію та інші симптоми, подібні до внутрішньочеревинної міокардіальної гіпоксії (ІМП).
- Легенева гіпертензія: Легенева гіпертензія – це підвищений тиск у легеневих артеріях, що також може спричиняти задишку та втому, подібні до симптомів ІЦМП.
- Інші причини болю в грудях: Біль у грудях може бути викликаний різними причинами, такими як остеохондроз, проблеми з диханням і навіть тривожні стани.
Для диференціальної діагностики ІЦМ лікар може провести низку тестів, включаючи електрокардіограму (ЕКГ), ехокардіографію, коронарографію (контрастну ангіографію серця) та огляд історії хвороби та симптомів пацієнта.
До кого звернутись?
Лікування ішемічної кардіоміопатії
Ішемічна кардіоміопатія (ІКМ) – це серйозне захворювання, лікування якого передбачає комплексний підхід, що може включати медикаментозну терапію, хірургічне втручання та зміну способу життя. Ось основні аспекти лікування ІКМ:
Медикаментозна терапія:
- Препарати, що знижують рівень холестерину: статини можуть допомогти знизити рівень холестерину в крові та уповільнити прогресування атеросклерозу.
- Ліки від кров'яного тиску: бета-блокатори, інгібітори ангіотензинперетворюючого ферменту (АПФ) та інші препарати використовуються для контролю кров'яного тиску та зменшення навантаження на серце.
- Ліки для зменшення навантаження на серце: нітрати та антиангінальні препарати можуть допомогти полегшити біль у грудях та зменшити навантаження на серце.
- Антитромбоцитарні препарати: аспірин та інші препарати використовуються для запобігання утворенню тромбів у кровоносних судинах.
Хірургічні методи:
- Аортокоронарне шунтування: це операція, під час якої навколо звужених або заблокованих ділянок коронарних артерій створюються «шунти» (переносники) для відновлення нормального кровотоку до серця.
- Ангіопластика та стентування: процедури, під час яких звужені артерії розширюються та встановлюється стент (протез) для підтримки прохідності судини.
Лікування порушень серцевого ритму: якщо у пацієнта ІВМ супроводжується аритміями, може знадобитися лікування для усунення або контролю аритмій.
Зміни способу життя:
- Здорове харчування: дотримання дієти, що обмежує вміст жирів і солі, може допомогти контролювати фактори ризику.
- Фізична активність: регулярні фізичні вправи під наглядом лікаря можуть зміцнити ваше серце та кровоносні судини.
- Відмова від куріння: Куріння є серйозним фактором ризику розвитку ішемічної кардіоміопатії.
- Управління стресом: Практика релаксації, медитації та підтримка психологічного благополуччя можуть зменшити стрес і позитивно вплинути на здоров'я серця.
Регулярне спостереження у лікаря: пацієнтам з ІЦМ рекомендується регулярно контролювати свій стан та виконувати всі призначення лікаря.
Лікування ІКМ має бути індивідуалізованим та залежить від конкретних обставин та тяжкості захворювання у кожного пацієнта. [ 3 ]
Клінічні рекомендації
Клінічні рекомендації щодо лікування ішемічної кардіоміопатії (ІКМ) можуть відрізнятися залежно від тяжкості захворювання, індивідуальних факторів та історії хвороби пацієнта. Нижче наведено загальні рекомендації, які зазвичай використовуються для лікування ІКМ:
Лікування медикаментами:
- Статини: Для зменшення ризику атеросклерозу та запобігання утворенню нових бляшок в артеріях можуть бути призначені препарати, що знижують рівень холестерину, такі як аторвастатин або симвастатин.
- Ліки від артеріального тиску: якщо у пацієнта високий кров'яний тиск, можуть бути призначені ліки для його контролю.
- Ліки для лікування цукрового діабету: якщо у пацієнта цукровий діабет, лікування слід адаптувати для контролю рівня глюкози в крові.
- Антитромботична терапія: для запобігання утворенню тромбів може бути призначений аспірин та/або інші препарати.
Лікування порушень серцевого ритму: якщо у пацієнта ІВМ супроводжується аритміями, може знадобитися лікування для їх корекції або контролю.
Хірургічне лікування:
- Аортокоронарне шунтування: Якщо є звужені коронарні артерії, для відновлення нормального кровотоку до серця може бути рекомендовано аортокоронарне шунтування.
- Ангіопластика та стентування: процедури для розширення та підтримки прохідності звужених артерій.
Зміни способу життя:
- Здорове харчування: дотримання дієти, що обмежує вміст жирів і солі, може допомогти контролювати фактори ризику.
- Фізична активність: регулярні фізичні вправи під наглядом лікаря можуть зміцнити ваше серце та кровоносні судини.
- Відмова від куріння: Куріння є серйозним фактором ризику розвитку ІЦМ.
- Управління стресом: Практика релаксації, медитації та підтримка психологічного благополуччя можуть зменшити стрес і позитивно вплинути на здоров'я серця.
Регулярне спостереження у лікаря: Пацієнтам з ІЦМ рекомендується регулярно контролювати свій стан та виконувати всі призначення лікаря.
Дотримання рекомендацій лікаря: важливо співпрацювати з лікарем та дотримуватися його рекомендацій для досягнення найкращих результатів лікування та контролю цього захворювання серця.
Лікування ІКМ має бути індивідуалізованим, і пацієнти повинні обговорити план лікування зі своїм лікарем, щоб визначити найкращий спосіб лікування цього стану.
Прогноз
Прогноз ішемічної кардіоміопатії (ІКМ) залежить від кількох факторів, включаючи тяжкість захворювання, ефективність лікування та дотримання пацієнтом рекомендацій щодо зміни способу життя. Важливими факторами, що впливають на прогноз ІКМ, є:
- Ступінь пошкодження серцевого м’яза: чим більше пошкоджений і дегенерований серцевий м’яз, тим менш сприятливий прогноз. Зниження функції серця може призвести до серцевої недостатності та зниження якості життя.
- Час початку лікування: раннє виявлення та початок ефективного лікування можуть значно покращити прогноз. Лікування включає медикаментозну терапію, ангіопластику, аортокоронарне шунтування або навіть трансплантацію серця у випадках тяжкої декомпенсації.
- Контроль факторів ризику: контроль високого кров'яного тиску, зниження рівня холестерину, відмова від куріння, контроль цукрового діабету та підтримка здорового способу життя можуть покращити прогноз та уповільнити прогресування інвазивної мікобактеріальної мікобактеріальної інфекції (ІМП).
- Спосіб життя: Фізична активність, здорове харчування та управління стресом можуть зменшити навантаження на серце та допомогти покращити прогноз.
- Дотримання режиму лікування: важливо дотримуватися рекомендацій лікаря та приймати призначені ліки. Неправильне лікування захворювання може погіршити прогноз.
- Супутні захворювання: Наявність інших захворювань, таких як хронічна хвороба нирок або цукровий діабет, може погіршити прогноз та ускладнити лікування.
Прогноз ІЦМ може варіюватися від випадку до випадку. У деяких випадках, за умови належного контролю факторів ризику та ефективного лікування, пацієнти можуть жити активним та якісним життям. В інших випадках, особливо при тяжкій серцевій декомпенсації та відсутності ефективного лікування, прогноз може бути менш сприятливим.
Причини смерті
Ішемічна кардіоміопатія – це серйозне захворювання серця, яке може призвести до різних ускладнень і зрештою спричинити смерть пацієнта. Основною причиною смерті при ІКМ зазвичай є таке ускладнення, як:
- Інфаркт міокарда (серцевий напад): одне з найнебезпечніших ускладнень ІЦМ. Цей стан виникає, коли кровотік у коронарних артеріях серця повністю або частково блокується, що призводить до некрозу частини серцевого м’яза. Якщо інфаркт міокарда не буде швидко ліковано медичними заходами, це може призвести до смерті.
- Серцева недостатність: ІЦМ може спричинити хронічну серцеву недостатність, при якій серце не здатне ефективно перекачувати кров по всьому тілу. Цей стан може призвести до погіршення здоров'я та зрештою до смерті.
- Аритмії: ІВМ може спричинити серцеві аритмії, такі як фібриляція передсердь або фібриляція шлуночків. Ці аритмії можуть бути небезпечними та призвести до летального результату.
- Стенокардія: ІЦМ може спричинити стенокардію (біль у грудях), що, якщо не лікувати, може призвести до інфаркту міокарда або аритмій.
- Аневризма серця та розшарування аорти: ці ускладнення також можуть виникати внаслідок внутрішньомозкової мозкової аорти та є небезпечними для життя.
Ризик смерті при ІЦМ значно зростає, якщо пацієнт не отримує своєчасного та адекватного лікування, не контролює фактори ризику (наприклад, артеріальний тиск, рівень холестерину), не стежить за способом життя та не дотримується рекомендацій лікаря.
Використана література
- Шляхто, Є. В. Кардіологія: національний посібник / за ред. Шляхто Є.В. - 2-е вид., перероб. і доп. - М.: ГЕОТАР-Медіа, 2021
- Кардіологія за Херстом. Том 1, 2, 3. 2023
- Ішемічна кардіоміопатія. Пауков Вячеслав Семенович, Гавриш Олександр Семенович. 2015 рік

