Медичний експерт статті
Нові публікації
Ключові клітини в мазку у жінок і чоловіків: причини виявлення
Останній перегляд: 05.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
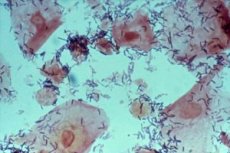
Багато хвороб людини приховані від очей і не мають явних зовнішніх проявів. Але вони можуть легко спричинити розвиток інших захворювань, які мають явні симптоми та неприємні наслідки. Бактеріальна інфекція, спричинена розмноженням умовно-патогенної мікрофлори, може проявлятися саме так. Але виявити та розпізнати таку інфекцію може лише лабораторне дослідження біоматеріалу. Коли йдеться про жіночі захворювання, лікар завжди бере мазок з області піхви або матки, де підозрюється інфекція. Іноді лікар знаходить у мазку ключові клітини, і такий аналіз може серйозно насторожити жінку. Насправді, зазвичай мова йде про таке поширене порушення мікрофлори піхви, як дисбактеріоз, хоча не слід виключати й більш небезпечні патології.
Що означають ключові клітини в мазку?
Саме таке питання ставлять жінки, найчастіше підозрюючи, що мова йде про онкологічну патологію, захворювання, що передаються статевим шляхом, небезпечні віруси тощо. Ці підозри в більшості випадків безпідставні, оскільки лікарі називають ключовими клітинами в мазку плоский епітелій з бактеріями, зосередженими на його поверхні, з категорії патогенної або умовно-патогенної мікрофлори. Наявність ключових клітин у вагінальному мазку в більшості випадків свідчить про розвиток бактеріального вагінозу (гарднерельозу), спричиненого умовно-патогенними бактеріями з дивною назвою гарднерели. Якщо в біоматеріалі виявляються епітеліальні клітини з приклеєною (адгезованою) до них мікрофлорою, відмінною від гарднерели, їх називають хибними ключовими клітинами в мазку.
Збудників вагінозу виявляють за допомогою бактеріоскопії. Спочатку пацієнтку оглядає гінеколог на кріслі та одразу бере мазок на мікрофлору. Потім у лабораторії зібраний біоматеріал досліджують під мікроскопом. Це традиційний метод діагностики більшості захворювань сечостатевої системи, який набув поширення в гінекології.
Гарднерели під мікроскопом виглядають як маленькі палички, що розкидані по поверхні плоского епітелію, взятого під час мазка. В ідеалі на слизовій оболонці піхви виявляється незначна кількість таких бактерій, і вони не становлять небезпеки ні для жінки, ні для її статевого партнера. Основними мешканцями внутрішнього середовища піхви є лактобактерії (95%) та деякі інші види корисних бактерій, які звикли жити в кислому середовищі. Але саме молочнокислі бактерії підтримують pH піхви. Саме з їхньою допомогою організм жінки піклується про здоров'я статевої сфери.
Для патогенних та умовно-патогенних бактерій кисле середовище піхви не особливо підходить для життя, оскільки знижує їхню активність та перешкоджає розмноженню. Вони можуть лише чекати, поки кислотність внутрішнього середовища зміститься в бік залужнення. А це може статися лише за умови зменшення кількості лактобактерій порівняно з нормою.
Зміна мікрофлори в бік зменшення корисних бактерій називається дисбактеріозом. У цьому випадку місце лактобактерій займають активно розмножуючіся коки та паличкоподібні бактерії, які присутні у піхві в мінімальних кількостях, але не виявляються в мазках здорової жінки. Наявність ключових клітин у мазку свідчить про бактеріальну гінекологічну патологію.
Такі елементи найчастіше свідчать про бактеріальний вагіноз (дисбактеріоз піхви), але в деяких випадках їх можна виявити і при ерозії матки, а також при дисплазії (передраковий стан). Ще рідше їх можна виявити на ранній стадії онкологічної патології, при поліпозі матки та інших новоутвореннях запального характеру.
Залежно від виявленої мікрофлори можна говорити про патологію, яка вразила жінку: гарднерела (гарднерельоз), грибки (кандидоз), гонококи (гонорея), хламідії (хламідіоз), мікоплазма (мікоплазмоз), трихомонада (трихомоніаз). Але найчастіше виявляється змішана мікрофлора, і діагноз звучить розпливчасто – дисбактеріоз піхви.
Якщо уважно придивитися, можна побачити, що всі вищезгадані бактеріальні патології можуть передаватися статевим шляхом, і це говорить на користь того, що дисбактеріоз може бути діагностований не тільки у жінок, а й у чоловіків. Хоча тут варто згадати, адже умовно-патогенна мікрофлора є «корінними мешканцями» будь-якого людського організму, тому вирішальну роль у розвитку захворювання все ж таки відіграє не передача бактерій від людини до людини, про яку ми щойно згадували, а імунний статус організму. При сильному імунітеті зараження фактично не відбувається, оскільки отримані від статевого партнера збудники будуть поглинені фагоцитами або знову стануть неактивними.
Результатом тривалих досліджень у цій галузі стала теорія про те, що сама по собі гарднерела не є збудником жодного серйозного захворювання. Більше того, у більшості випадків діагностованого гарднерельозу в мазках виявляються активні трихомонади та хламідії. А причиною адгезії активованої патогенної мікрофлори до відторгнутої епітеліальної клітини є млява інфекція під назвою хламідіоз, про яку людина може навіть не підозрювати.
Аналізи пацієнта з гострою хламідійною інфекцією не показують значного підвищення лейкоцитів, наявності трихомонад та інших активованих бактерій, страждає лише корисна мікрофлора організму та епітеліальні клітини, які уражаються хламідіозом. Якщо інфекція стихає і хламідії гинуть або знижують свою активність, наприклад, коли вона переходить у хронічну форму, її місце займають інші бактерії: гарднерела, трихомонади, коки тощо (святе місце порожнім не буває, оскільки зменшення кількості корисної мікрофлори призводить до зниження імунітету та активного розвитку умовно-патогенних та патогенних організмів, що проникли всередину).
При хламідійній та деяких інших інфекціях, що вражають епітеліальні клітини, спостерігається їх активне руйнування та відшарування. Саме до цих клітин прикріплюються активовані збудники дисбактеріозу та інших патологій. Під час взяття мазка лікар видаляє слиз з внутрішньої оболонки піхви, і в цьому слизу виявляють гарднерелу та іншу шкідливу мікрофлору. Виявляючи такі змінені епітеліальні клітини під мікроскопом, лікар говорить про наявність «ключових клітин у мазку».
Сьогодні обидві теорії існують паралельно. Деякі вчені впевнені, що гарднерельоз насправді не є хворобою і не потребує звичайного лікування, зосереджуючись на терапії причини активації умовно-патогенної та патогенної мікрофлори. Іншими словами, необхідно підвищувати імунітет і лікувати хламідіоз, а потім, за потреби, боротися з іншою активованою мікрофлорою.
Але більшість лікарів розглядають гарднерельоз (згадаймо, що такого захворювання насправді не існує в міжнародній класифікації хвороб) як самостійне захворювання, в лікуванні якого на перший план виходять антибіотики. Тобто спочатку ми знищуємо всю мікрофлору, що знаходиться в піхві, а потім починаємо відновлювати корисну, щоб запобігти рецидивам захворювання.
Час покаже, чиї прихильники теорії мають рацію, а хто йде по лінії найменшого опору та найбільшого вигоди. Але в будь-якому випадку інфекцію потрібно лікувати, не сподіваючись, що вона пройде сама собою. Якщо імунна система не може впоратися з надмірно розмноженою бактеріальною мікрофлорою, потрібні антибіотики.
Причини появи ключових клітин у мазку
Як ми вже з'ясували, ключові клітини в мазку з'являються не випадково. Цьому сприяє зниження кислотності піхви, що дозволяє патогенним бактеріям, що потрапили в організм жінки, успішно розмножуватися. Але з якої причини може порушитися баланс внутрішньої мікрофлори організму? Коли можна очікувати появи ключових клітин у мазку?
Перш за все, вони говорять про знижений імунітет. Лактобактерії, що живуть у тонкому кишечнику та піхві, активно беруть участь у синтезі імуноглобулінів, які, в свою чергу, формують імунітет. Ослаблена імунна система не здатна захистити організм від засилля патогенних бактерій і не може уповільнити ріст умовно-патогенної мікрофлори, яка, надмірно розмножуючись, завдає не меншої шкоди.
Низький імунітет — не єдина причина появи ключових клітин у мазку, але вплив будь-якої з перелічених нижче причин буде пов’язаний з ослабленням захисних сил організму, тобто зі зниженням імунітету. Таким чином, ключові клітини можуть з’являтися на тлі гормональних збоїв, що виникають під час вагітності, в період статевого дозрівання та на початку менопаузи. Про гормональні збої поза цими періодами можуть свідчити проблеми із зачаттям дитини, ріст волосся на тілі жінки та різні порушення менструального циклу.
Запальні процеси, особливо ті, що мають хронічний характер, відіграють важливу роль у порушенні мікрофлори організму. Хронічні запалення завжди призводять до ослаблення імунної системи, незалежно від їх локалізації. А якщо це ще й запалення внутрішніх статевих органів або органів малого тазу, підтримувати бактеріальний баланс буде вкрай складно.
Що ще може призвести до дисбалансу вагінальної мікрофлори у жінок? Надмірне захоплення інтимною гігієною, що не менш небезпечно, ніж її недотримання. Якщо не дотримуватися гігієнічних норм, існує ризик занесення в організм патогенних бактерій та грибків, але при сильному імунітеті лактобактерії можуть самостійно з ними впоратися. Але часте використання такої лікувальної та гігієнічної процедури, як спринцювання, сприяє вимиванню корисної мікрофлори разом з патогенною.
Для відновлення нормального рівня лактобактерій потрібен час, протягом якого кислотність піхви порушиться, а повсюдна умовно-патогенна мікрофлора зможе безкарно розмножуватися, викликаючи різні патології, що супроводжуються свербінням, рясними вагінальними виділеннями, а іноді й неприємним запахом.
Деякі медичні процедури також можна вважати факторами ризику розвитку дисбактеріозу. Антисептична та антибіотикотерапія можуть негативно впливати на мікрофлору організму. Але якщо антисептики діють більш-менш вибірково і не знищують повністю основний склад бактеріальної мікрофлори піхви (якщо мова не йде про спринцювання), то антибіотикотерапія може знищити її повністю. Антибіотикам байдуже, хто перед ними: збудник захворювання чи захисник організму, для них важливо, що це чужорідна речовина, споріднена з бактеріями.
Антибіотикотерапія повинна супроводжуватися прийомом ліків, що поповнюють запас корисних лакто- та біфідобактерій в організмі, інакше уникнути дисбактеріозу дуже важко, особливо при тривалому лікуванні антибіотиками.
Прийом антибіотиків без призначення лікаря ще небезпечніший, оскільки сприяє появі резистентних штамів бактерій. Коли потреба в антибіотикотерапії дійсно виникає, може виявитися, що призначений антибіотик вже не справляється зі збудником захворювання, і буде призначено додатковий курс лікування іншим препаратом (а іноді й кількома). Лактобактерії не здатні виробляти захисні компоненти проти антибіотиків, і виходить, що перший препарат згубно впливатиме лише на корисну мікрофлору, даючи ще більшу свободу патогенним мікробам. Антибактеріальні засоби, призначені пізніше, остаточно знищать корисну мікрофлору та знищать збудника захворювання. Але в родючий (недостатньо кислий) ґрунт можуть потрапити інші небезпечні бактерії, грибки та інші шкідливі мікроорганізми, що призведе до нових проблем, пов'язаних з дисбактеріозом.
Не лише антибіотики та хронічні запальні процеси викликають ослаблення захисних сил організму. Свою роль можуть відігравати також регулярні надмірні фізичні навантаження, гостре запалення сечостатевої системи, стрес і депресія, інфекційні системні захворювання, особливо вірусні, неправильне харчування (наприклад, обмеження або відмова від вживання молочних продуктів) тощо.
Якщо дотримуватися другої теорії розвитку вагінального дисбактеріозу, то його причиною слід вважати вилікувану хламідійну інфекцію, яка в результаті неправильного лікування перейшла в млявий перебіг без виражених симптомів. Висновок один – хламідіоз потрібно лікувати, навіть якщо запалення вас особливо не турбує, і до цього слід підійти серйозно, щоб бактерії були повністю знищені.
Але повернемося до гормонального дисбалансу. Він може бути викликаний не лише внутрішніми, а й зовнішніми причинами. Наприклад, оральні контрацептиви сприяють змінам гормонального балансу, з чим і пов'язаний їхній контрацептивний ефект. А сама бар'єрна контрацепція досить часто стає причиною вагінальної інфекції або розвитку запального процесу. Якщо ще й щодня вдаватися до допомоги сперміцидів, які мають певний бактерицидний ефект, існує ризик знищення корисної мікрофлори у піхві.
Окрему розмову можна вести про нижню білизну. Захоплення синтетикою, яку легко прати та добре носити, не сприяє здоров'ю внутрішньої мікрофлори. Обмежуючи доступ повітря до тканин організму та створюючи так званий парниковий ефект, вони забезпечують усі умови для розмноження хвороботворних бактерій та грибків, яким дуже подобається тепло та волога. Не дивно, що жінки, які віддають перевагу нижній білизні з синтетичних тканин, частіше за інших звертаються до лікаря зі скаргами на свербіж та виділення зі статевих органів.
Що стосується способів передачі інфекцій, то ситуація така. Порушення мікрофлори у одного з партнерів призводить до розмноження патогенних мікроорганізмів, які легко передаються іншому партнеру під час статевого акту. Якщо його імунітет ослаблений (а рідко хто може похвалитися сильним імунітетом), новоприбулі бактерії швидко виправлять ситуацію, перетягнувши долю на свою користь. Тепер у другого партнера також є дисбактеріоз або інша інфекційно-запальна патологія репродуктивної системи (хламідіоз, кандидоз, гонорея тощо). Потрібно сказати, що безладні статеві зв'язки лише підвищують ризик появи ключових клітин у мазку, що не дивно, коли не знаєш, яка «хвороба» може ховатися в глибинах маловідомого партнера.
Симптоми патологій з ключовими клітинами в мазку
Вважається, що мазки зі статевих органів здорової людини взагалі не повинні містити ключових клітин. Щойно вони з'являються, є підстави підозрювати порушення мікрофлори піхви, коли баланс зміщується в бік патогенної та умовно-патогенної мікрофлори. Поодинокі ключові клітини в мазку можуть свідчити про те, що захворювання виявлено на самому початку і його буде легко перемогти, іноді просто нормалізувавши мікрофлору піхви. Якщо в мазках багато ключових клітин, це свідчить про запущену форму захворювання, що свідчить про активне розмноження шкідливих бактерій, і тут без антибіотиків не обійтися.
Але, як ми вже знаємо, ключові клітини в біоматеріалі виявляються не випадково. Це не аналіз крові, який ми здаємо кілька разів на рік і не лише з діагностичною, а навіть з профілактичною метою. Взяття мазка виправдане у випадку, коли людина звертається на прийом до спеціаліста з певними скаргами.
Правда, гінекологи воліють перестрахуватися та здавати мазки на мікрофлору навіть під час профілактичних оглядів. Це пов'язано з тим, що в нашому житті є багато негативних факторів, які можуть впливати на здоров'я внутрішнього середовища організму. Несприятливі умови навколишнього середовища, стрес, втома значно підривають жіноче здоров'я та занадто часто стають причиною дисбактеріозу піхви. Чим раніше буде виявлено таке порушення та розпочато лікування проблеми, тим менше негативних наслідків воно матиме.
Ключові клітини в мазку у жінок зовсім не рідкість у практиці жіночого лікаря, тому діагностика зазвичай не викликає особливих труднощів, коли жінки звертаються зі звичними скаргами. Зрозуміло, що залежно від виду бактеріальної мікрофлори клінічна картина захворювання може дещо змінюватися, але все ж такі захворювання мають спільні риси.
Першими ознаками більшості захворювань сечостатевої системи, при яких відбувається зсув балансу вагінальної мікрофлори, є свербіж і печіння в області статевих органів, дискомфорт під час або після статевого акту, викликаний подразненням слизової оболонки, поява рясних виділень з незвичайним запахом (у нормі вагінальні виділення мають кислий запах). Зміна кольору виділень на жовтуватий і зеленуватий свідчить про активне розмноження патогенної бактеріальної інфекції. Такі виділення називаються гнійними, і вони радше свідчать про запущений процес.
Ключові клітини в мазку під час вагітності зазвичай пов'язані з гарднерельозом. Майбутні мами зазвичай вибіркові в сексуальних стосунках, віддаючи перевагу одному чоловікові, зазвичай батькові дитини. А якщо він, у свою чергу, був таким же обережним у сексуальному плані та зберігав вірність дружині, ймовірність підхопити серйозну бактеріальну інфекцію залишається вкрай низькою. Інша справа, що під час вагітності організм жінки зазнає гормональних змін, які можуть негативно впливати на стан вагінальної мікрофлори.
А оскільки не тільки лактобактерії та деякі види корисних мікроорганізмів, а й гарднерела (в обмеженій кількості та неактивному стані) вважаються постійними мешканцями слизової оболонки статевих органів, гормональний дисбаланс може спричинити активацію останніх, що призведе до дисбактеріозу піхви з появою свербіння та підозрілих виділень. Саме з цими проблемами майбутні мами поспішають до лікаря, які ревно ставляться до свого здоров'я та майбутнього свого малюка.
Що стосується майбутніх батьків та інших чоловіків, то вони можуть заразитися через статевий контакт із жінкою, яка хворіє на бактеріальний вагіноз. І чим більше статевих контактів з різними жінками, тим вищий ризик зараження.
У читачів може виникнути справедливе запитання: де можна знайти ключові клітини у чоловіків, якщо у них немає піхви з характерною для неї мікрофлорою? Піхви немає, але є пеніс з його відомими складками. І хоча він не має власних епітеліальних клітин, потрапляючи всередину піхви під час статевого акту, він може легко забрати звідти ключові клітини.
Головка статевого члена та під крайньою плоттю, що її покриває, мають власну мікрофлору. Уражені клітини з піхви змішуються з нею, бактерії активно розмножуються та викликають запальні процеси в тканинах головки, які лікарі називають бактеріальним баланопоститом. У цьому випадку взяття зразка біоматеріалу покаже поодинокі ключові клітини в мазку, оскільки статевий член не має власних епітеліальних клітин на поверхні.
Характерними ознаками захворювання є: почервоніння головки статевого члена, поява на ній прищиків та білястого нальоту, виникнення неприємного запаху навіть після проведення гігієнічних процедур. Все це свідчить про розвиток патогенної мікрофлори та необхідність термінового лікування.
Але знову ж таки, як і у випадку з жіночим типом захворювання, запалення може мати й внутрішні причини. До них належать хронічні запальні патології сечостатевої системи (цистит, уретрит, простатит тощо). Для чоловіків це особливо актуально, враховуючи особливості будови уретри, яка також є пенісом. Внутрішня бактеріальна інфекція знижує імунітет і сприяє розмноженню умовно-патогенної мікрофлори (зазвичай гарднерел, рідше стрептококів, стафілококів тощо) не тільки в уретрі, але й за її межами.
Якщо чоловік нехтує інтимною гігієною, бактерії розмножуються особливо активно, ховаючись за крайньою плоттю та викликаючи сильне запалення тканин головки статевого члена. Гігієна не менш важлива для чоловіка, ніж для жінки. Якщо після статевого акту з жінкою, у якої діагностовано бактеріальний вагіноз, чоловік ретельно помив свій статевий член та всі його складки, ймовірність згодом виявити у нього ключові клітини з піхви, що призвели до розвитку баланопостіту, була б близькою до нуля.
Важливо розуміти, що дисбактеріоз не є інфекційним захворюванням, яке передається статевим шляхом, хоча існує ймовірність такого зараження під час статевого контакту. Але ця ймовірність не така велика, як здається. Для розвитку хвороби необхідні внутрішні та зовнішні фактори, які негативно впливають на імунітет людини. Іншими словами, хвороба вражає лише людей зі зниженим імунітетом.
Які клітини можна знайти в мазку?
Як ми вже говорили, недарма гінекологи намагаються брати мазок щоразу, коли жінка приходить на прийом, навіть якщо це профілактичний огляд. Адже результати мазка можуть виявити патології, про які жінка навіть не підозрює. Адже ключові клітини в мазку, які пов'язані, перш за все, з гарднерелою, вважаються лише одним із показників порушення мікрофлори. Насправді патогенна мікрофлора піхви може бути набагато багатшою, просто на початку захворювання симптоми патології відсутні.
Так, 95% вагінальної мікрофлори – це наші помічники лактобактерії, а решту 5% має становити інша мікрофлора, серед якої можна знайти різні види бактерій та вірусів: круглі (коки, серед яких на перший план виходить золотистий стафілокок) та паличкоподібні (бацили, включаючи гарднерелу), коринебактерії, аеробні та анаеробні мікроорганізми. Загалом близько 40 видів, які в нормі повинні займати від 2 до 5%, не більше. Якщо цей відсоток вищий, мова йде про дисбаланс, тобто лактобактерії більше не можуть стримувати ріст патогенної мікрофлори, і з кожним днем шкідників буде все більше і більше.
Ключовими клітинами гарднерел у мазку є видозмінений плоский епітелій із зернистою структурою. В принципі, невелика кількість плоского епітелію виявляється і у внутрішній флорі здорової жінки. Це нормально, оскільки його відсутність може свідчити про порушення вироблення статевих гормонів. Але коки, які мають круглу форму, і паличкоподібні гарднерели змінюють поверхню епітелію, і лікар діагностує ключові клітини в мазку. Виявлення коків у мазку вже є тривожним сигналом, який свідчить про розмноження шкідливих бактерій та зменшення кількості лактобактерій.
Біомікроскопія та цитологічний аналіз базуються на виявленні патогенних мікроорганізмів. Вони розпізнаються за структурними особливостями клітин при дослідженні біоматеріалу під мікроскопом. Якщо є підозра на мікрофлору, якої в нормі взагалі не повинно бути в піхві (наприклад, хламідії, гонококи тощо), можуть бути призначені інші лабораторні методи дослідження (наприклад, ПЛР-аналіз, посів мікрофлори тощо), які дозволяють ідентифікувати збудника та оцінити ступінь розвитку інфекційного процесу.
Будь-які бактерії, навіть умовно-патогенні, при надмірному розмноженні викликають подразнення та запалення тканин піхви. Лейкоцити – головні захисники, які гостро реагують на інфекційні процеси, завжди вважалися показником запального процесу. Якщо в мазку виявляються ключові клітини та підвищений рівень лейкоцитів, це свідчить про розвиток запального процесу, спричиненого гарднерелою або іншими бактеріями, виявленими у великій кількості під час лабораторних досліджень.
У нормі в розшифровці мазка з піхви повинно бути не більше 10 лейкоцитів, в біоматеріалі з цервікального каналу - не більше 20. При запальних процесах цей показник збільшується до 30 і більше, що свідчить про активацію імунної системи для боротьби з інфекцією. Але зменшення кількості лактобактерій послаблює імунітет, а це означає, що для боротьби з інфекцією знадобиться стороння допомога.
Імунна система здорової людини повинна працювати бездоганно. За це відповідають фагоцити – особливий тип лейкоцитів, здатних поглинати чужорідні клітини. Такими властивостями володіють нейтрофіли, макрофаги, моноцити та деякі інші клітини. В принципі, вони повинні поглинати будь-які активні патогенні бактерії, що потрапляють в організм, знаходячи його за допомогою спеціальних рецепторів. Якщо фагоцити в нормі, а ключові клітини виявляються у великій кількості в мазку, це свідчить про порушення фагоцитозу, тобто про збої в роботі імунної системи.
Про ступінь поширення патологічного процесу можна судити за кількістю ключових клітин, патогенних мікроорганізмів та лейкоцитів. При бактеріальному вагінозі, хоча й говорять про наявність активної гарднерелози, насправді найчастіше йдеться про змішану мікрофлору, кількість якої перевищує необхідні 5%.
Але для точної оцінки колонізації піхви бактеріями, вірусами та грибками необхідно взяти мазок та дослідити його відповідно до певних вимог. По-перше, це вимоги до підготовки пацієнток до гінекологічного огляду, про які лікар повинен регулярно нагадувати надмірно охайним пацієнткам. По-друге, вимоги до проведення аналізу.
Правильна підготовка до гінекологічного огляду з подальшим взяттям мазка на мікрофлору передбачає:
- утриматися від використання місцевих гормональних засобів, вагінальних лубрикантів, сперміцидних мазей за кілька днів до обстеження (мінімум за 3 дні), оскільки всі вони можуть спотворити реальну картину вагінальної мікрофлори,
- Слід утриматися від статевих актів протягом 1-2 днів до візиту до гінеколога.
- напередодні гінекологічного огляду жінка повинна провести процедуру інтимної гігієни, але не допускаються ні спринцювання, ні використання різних миючих засобів; вранці в день прийому гігієнічні процедури небажані,
- Багато жінок, які стоять у черзі до гінеколога, намагаються спорожнити сечовий міхур, щоб зменшити дискомфорт під час огляду. Насправді, потрібно сходити в туалет не пізніше ніж за 2 години до прийому.
Мазок на мікрофлору береться зі стінок піхви, цервікального каналу матки, уретри. Він буде найбільш інформативним у перші дні після менструації. І краще буде, якщо аналіз буде проведено протягом перших 3 годин після взяття мазка.
Наслідки та ускладнення
Поодинокі епітеліальні клітини, невелика кількість лейкоцитів, слиз і навіть дріжджові грибки, виявлені в мазку, не вважаються тривожним симптомом. Все це може бути присутнім у вагінальній мікрофлорі в помірних кількостях. Невелика кількість коків, стримувана кислим середовищем, створеним лактобактеріями, також не є приводом для занепокоєння.
Однак лікар може призначити повторне обстеження через деякий час, щоб переконатися, що хвороботворні бактерії не почали розмножуватися. Чому це так важливо? Тому що від цього залежить здоров'я жінки. Бактерії, грибки, віруси та інші паразити призводять до розвитку запального процесу на слизовій оболонці внутрішніх статевих органів жінки.
Пацієнтка не тільки починає відчувати постійний свербіж в області геніталій, на слизовій оболонці з'являються подразнення та ранки, але на цьому тлі виникають і проблеми в сексуальному житті. Жінка починає уникати статевих актів, оскільки під час статевого акту відчуває біль і дискомфорт. Це провокує сварки та скандали в родині, викликані невдоволенням обох партнерів сексуальним життям.
Знову ж таки, запальні процеси не проходять самі по собі. Поступово вони поширюються на дедалі більшу площу, захоплюючи прилеглі внутрішні органи. Якщо нічого не робити, запалення стане хронічним. На тлі запалення на слизовій оболонці піхви можуть утворюватися поліпи, з'являються ерозії. З часом самі тканини матки починають неконтрольовано розростатися на місці сильного запалення (дисплазії) і існує ризик того, що під впливом факторів, що сприяють, клітини почнуть мутувати та злоякісувати. Здавалося б, просте запалення, але без лікування воно зрештою може перерости в страшну хворобу – рак.
Проблема порушення вагінальної мікрофлори може спричинити й іншу проблему для молодих жінок – проблеми із зачаттям дитини, а ключові клітини в мазку під час вагітності небезпечні через ризик передчасних пологів та викидня, зараження дитини бактеріальною інфекцією під час проходження через родові шляхи та різні післяпологові ускладнення.
Чим ще небезпечний гарднерельоз для жінок? Якщо хворобу не лікувати, є ймовірність отримати запалення яєчників та уретри, що супроводжується болем внизу живота, а в останньому випадку – в області статевих органів. Крім того, жінки часто починають страждати від частих позивів до сечовипускання.
Гарднерельоз у чоловіків зазвичай обмежується запальними процесами в головці статевого члена та рідко викликає інші ускладнення. Однак, за наявності певних факторів, існує ризик розвитку таких патологій, як уретрит, простатит, цистит, везикуліт, пієлонефрит тощо, на тлі активації умовно-патогенної мікрофлори, якщо розмножені бактерії продовжують подорожувати по організму.
Якщо мазок показує лише ключові клітини та невелику кількість коків, а лікар діагностує дисбактеріоз піхви, це не привід відмовлятися від статевого життя. Бактеріальний вагіноз, як би страшно це не звучало, не є заразним захворюванням. Єдина вимога – сувора гігієна статевого члена після сексу.
Але зсув балансу вагінальної мікрофлори та залужування її внутрішнього середовища приваблює не лише умовно-патогенну мікрофлору. З часом у змішаній флорі можуть виявлятися і збудники, що передаються статевим шляхом (особливо за наявності кількох статевих партнерів). Для них недостатньо кисле середовище також є благодатним ґрунтом для розмноження. До вагінального дисбактеріозу знадобиться зовсім небагато часу, оскільки імунна система жінки, ослаблена зменшенням кількості лактобактерій, більше не зможе протистояти росту та розмноженню збудників.
Тепер пацієнтка становитиме небезпеку для своїх сексуальних партнерів. Але ЗПСШ – це окрема тема для обговорення.
Чи може чоловік з інфекційно-запальним невенеричним захворюванням статевого члена заразити свою партнерку? Такий ризик існує, оскільки будь-які, навіть умовно-патогенні мікроорганізми, що живуть на нашій шкірі та слизових оболонках, можуть бути небезпечними, якщо почнуть швидко розмножуватися. Але вони почнуть розмножуватися, якщо імунна система жінки помітно ослаблена наявними захворюваннями. Таким чином, ймовірність того, що баланопостит або інше інфекційно-запальне захворювання статевого члена у чоловіка може спричинити розвиток бактеріального вагінозу у жінок, є відносно низькою (не більше 8%). Однак це не привід для чоловіків не лікувати свої чоловічі захворювання, адже ризик все одно залишається.
Профілактика
Той факт, що хвороба не класифікується як серйозна, не означає, що слід легковажно ставитися до можливості її захворіти. Майже будь-яку хворобу легше запобігти, ніж вилікувати. Більше того, профілактичні заходи зазвичай не вимагають від людини чогось неможливого або надзвичайно складного. У більшості випадків все зводиться до дотримання особистої гігієни та здорового способу життя.
Але які профілактичні заходи допоможуть уникнути такого неприємного захворювання, як бактеріальний вагіноз:
- Оскільки мова йде про статеві органи, які контактують з фізіологічними виділеннями, що містять бактеріальні клітини, вимога гігієни залишається дуже актуальною. Щоденна інтимна гігієна з використанням спеціалізованих засобів, якщо не стане гарантією міцного здоров'я, то допоможе запобігти небезпечним інфекційним захворюванням. Вважається, що звичайне мило для ванни або дитяче мило, гелі та креми для душу не підходять для очищувальних процедур в інтимних зонах через невідповідний pH. Але спеціальні засоби для інтимної гігієни з необхідним рівнем кислотності також можуть завдати шкоди, якщо вони просто не підходять жінці. Тож до вибору засобів для догляду за статевими органами потрібно ставитися відповідально.
- Інтимна гігієна важлива не лише для жінок, а й для чоловіків, що є для них головним профілактичним фактором. Щоденні водні процедури з натуральними миючими засобами плюс гігієна геніталій після статевого акту допоможуть сильній статі уникнути неприємних сюрпризів. Додатковим захистом від ІПСШ стане відомий латексний виріб зі звучною назвою «презерватив».
- Бактерії, віруси, грибки – це мікроорганізми, які дуже приваблює тепле та вологе внутрішнє середовище піхви. Немає потреби робити його ще привабливішим білизною із синтетичних матеріалів, що створюють «парниковий ефект». Те саме стосується і занадто тісних трусиків. Білизна має бути достатньо вільною та виготовленою з натуральних тканин.
- Гінекологи також мають негативну думку щодо стрінгів. Ця модель білизни для жінок вважається провокуючим фактором для подразнення тканин статевих органів та занесення в піхву інфекції, що причаїлася в анальній області.
- У всіх жінок дітородного віку, у яких найчастіше виявляють ключові клітини в мазку, спостерігається таке неприємне, але дуже важливе явище, як менструація. У цей період сучасні жінки користуються гігієнічними прокладками, які купують в аптеках та магазинах. Але не всі прокладки добре впливають на стан жіночої мікрофлори. Синтетична поверхня та основа з повітронепроникного матеріалу – не найкращий вибір для жінки, яка піклується про своє сексуальне здоров’я. Матеріал прокладок має бути максимально натуральним, «дихаючим» та м’яким. Якщо прокладки викликають подразнення тканин статевих органів, свербіж та інші неприємні відчуття, від них краще відмовитися. Те саме стосується і гігієнічних тампонів.
- Неоднозначне ставлення лікарів має й до так званих «щоденних прокладок». Гінекологи рекомендують носити щоденні прокладки лише в перший та останній дні менструації, поки є мізерні темні виділення. Вони також будуть корисні тим жінкам, у яких через патологічні причини є рясні світлі виділення, що сильно забруднюють білизну та створюють відчуття вогкості. Але навіть у цьому випадку не рекомендується постійно використовувати прокладки. Краще частіше міняти трусики. Річ у тім, що «щоденні прокладки» мають щільну основу, яка погано пропускає повітря, що не дозволяє організму «дихати», але сприяє розмноженню анаеробних бактерій.
- Тепер щодо статевого життя. Для жінки джерелом бактеріальної інфекції може бути чоловік, який є носієм цієї самої інфекції. Часта зміна партнерів чревата не тільки ризиком розвитку вагінального дисбактеріозу, але й зараженням венеричними захворюваннями. Тож краще шукати різні способи отримання сексуального задоволення з одним партнером, ніж на стороні з неперевіреними чоловіками. До речі, цей момент актуальний і для представників сильної статі.
- Якщо пара практикує анальний секс і чергує його з вагінальним, жінка повинна бути готова до того, що в якийсь момент гінеколог виявить у її піхві «чужинців». Анус і пряма кишка містять настільки багатий склад різноманітної мікрофлори, непридатної для жіночої піхви, що дисбактеріоз не буде чимось несподіваним.
Але все вищезазначене не допоможе жінці захиститися від інфекції так само добре, як злагоджена робота імунної системи. А для цього необхідно:
- Перегляньте своє ставлення до харчування. Воно має бути регулярним і повноцінним. Продукти мають бути натуральними та, по можливості, без шкідливих добавок. Перевагу слід віддавати овочам та фруктам, що містять багатий комплекс вітамінів та мінералів, які допоможуть зміцнити імунну систему. Корисними для імунної системи вважаються лимон, мед, імбир, цикорій, яблука, часник, мигдаль та інші натуральні продукти.
Зміцненню імунної системи та підтримці нормальної мікрофлори в організмі, і піхві зокрема, сприяють молочні та кисломолочні продукти, які обов'язково повинні бути присутніми в раціоні жінки.
- Загартовування – це відома оздоровча процедура, яка допомагає зміцнити імунітет. Головне – робити її правильно, адже жіноча статева система дуже чутлива до переохолодження, тому зниження температури води та збільшення тривалості прогулянок на холодному повітрі слід проводити поступово.
- Зрозуміло, що такі шкідливі звички, як вживання алкоголю та куріння, не найкращим чином впливають на захисні функції організму. Але відмова від таких непотрібних звичок на користь здорового та активного способу життя лише допомагає зміцнити імунну систему.
- Стрес і перевтома – це те, що найгірше впливає на здоров’я людини. Потрібно навчитися справлятися зі стресовими ситуаціями, використовувати практики релаксації, регулювати фізичне та психічне напруження. Це допоможе організму не витрачати свою енергію даремно, а використовувати її для боротьби з непроханими гостями.
- Що ще допоможе підтримувати мікрофлору та міцний імунітет?
- Своєчасне лікування інфекційних захворювань різної етіології та локалізації.
- Регулярні профілактичні огляди у терапевта та гінеколога. Жінкам репродуктивного віку рекомендується відвідувати свого «улюбленого» лікаря раз на півроку.
- Розумний підхід до лікування антибіотиками. Їх слід приймати лише тоді, коли лікар бачить у цьому необхідність. Призначення собі сильних препаратів – це ризик погіршити ситуацію та додати пару нових захворювань до списку вже існуючих. Прийом антибіотиків завжди слід поєднувати з відновленням мікрофлори за допомогою пробіотиків.
Здавалося б, немає нічого складного в тому, щоб запобігти порушенню мікрофлори у своєму організмі. Однак ключові клітини в мазку щодня виявляються у жінок різного віку та статусу. А причина цього — недбале ставлення жінок до популярного захворювання, яке не вважається небезпечним, але все ж може принести чимало клопоту. Ймовірно, дівчаток варто привчати стежити за своїм жіночим здоров'ям і цінувати його з раннього дитинства. І тоді можна сподіватися, що з часом ситуація зміниться на краще.
Прогноз
Дисбактеріоз піхви – досить поширене захворювання, яке, однак, не вважається небезпечним для життя. Якщо процес не занедбати, лікування недуги не представляє особливих труднощів. Прогноз захворювання при серйозному підході до його лікування завжди сприятливий. Ускладнень можна очікувати, якщо не вживати лікувальних заходів, а також у разі лікування антибіотиками без відновлення зруйнованої корисної мікрофлори за допомогою спеціальних пробіотичних препаратів.


 [
[