Медичний експерт статті
Нові публікації
Кокки в мазку: лікування
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
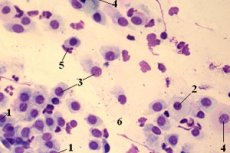
У сучасній медицині зростає потреба в проведенні мазків та бактеріологічних досліджень. Це пояснюється тим, що різко зростає частка захворювань бактеріальної етіології. Але часто навіть визначивши видовий склад та кількість мікрофлори, цього недостатньо для постановки діагнозу та вибору лікування. Труднощі виникають через те, що поряд з патогенною флорою в організмі людини є й нормальна мікрофлора, яка забезпечує захист організму. Одним із прикладів є коки в мазку, які виявляються в аналізах кожної здорової людини.
Коки в мазку у жінок
Мікробіоценоз піхви дуже важливий для здоров'я жінки. Він містить приблизно 10% мікрофлори всього жіночого організму та відіграє провідну роль у підтримці здоров'я. Його значення полягає в тому, що він визначає здоров'я не тільки жінки, а й новонародженої дитини. Порушення нормальної мікрофлори піхви тягне за собою не тільки зростання гінекологічних захворювань, але й зростання неонатальної та дитячої захворюваності та смертності.
Основу мікрофлори жінки формують анаеробні мікроорганізми. Це переважно лактобактерії, біфідобактерії та пропіонобактерії. До цієї групи також належать еубактерії, клостридії, бактероїди, пептококи. Разом вони утворюють облігатну мікрофлору, яка забезпечує надійний захист урогенітального тракту жінки від впровадження патогенної мікрофлори (забезпечують колонізаційну стійкість слизової оболонки).
Окрім облігатної мікрофлори, існує також або факультативна мікрофлора, яка представлена умовно-патогенними формами мікроорганізмів. Досить великий відсоток тут припадає на коки. Переважають стрептококи, стафілококи, ентерококи, аерококи та інші мікроорганізми. Це означає, що за нормальних фізіологічних умов організму їх кількість незначна і не перевищує 3-4%. Ця флора, поряд з облігатною, забезпечує надійний захист від патогенів, стимулює імунну систему. Але зі зниженням імунітету та розвитку запального процесу, а також зі зниженням активності облігатної флори, умовно-патогенна флора починає активно рости, заповнюючи весь вільний простір слизової оболонки, шкірних покривів. У цьому випадку вони виступають збудниками інфекційних захворювань.
Захворювання визначаються тим, який мікроорганізм став різко переважаючим і кількісно перевищив норму. При переважанні коків починають розвиватися важкі інфекційно-запальні захворювання внутрішніх органів: бактеріальний вагіноз, сечостатеві інфекції, пієлонефрит, сальпінгіт, хоріоамніоніт.
Коки викликають післяопераційні ускладнення, післяпологову лихоманку та інші ускладнення, неонатальні інфекції, сепсис, перитоніт. Коки є однією з найнебезпечніших форм внутрішньолікарняної інфекції, яка не піддається лікуванню та має надзвичайно високий ступінь стійкості до ліків та дезінфікуючих засобів.
Склад мікрофлори є відносно постійним, формується еволюційно. Але під впливом різних факторів у ньому можуть відбуватися зміни. На склад і кількість мікрофлори можуть впливати анатомічна будова, особливості гормонального фону, специфіка крово- та лімфообігу. Внаслідок прийому деяких ліків, зокрема антибіотиків, можуть виникнути серйозні зміни.
Формування мікробіоценозу жінки починається з моменту народження. Вже протягом першого дня життя спочатку стерильна піхва колонізується материнською мікрофлорою. Саме тому для жінки так важливо підтримувати здоров'я та нормальний мікроекологічний стан своїх репродуктивних органів. Флора, що формується, переважно складається з лактобактерій та біфідобактерій. Потім кількість цих мікроорганізмів зменшується, і до статевого дозрівання вона перебуває в стані рівноваги з іншими мікроорганізмами, або починають активно розмножуватися та переважати кокові форми бактерій. Це значно підвищує ризик зараження урогенітальними інфекціями через повсякденне життя.
Після досягнення дівчинкою статевої зрілості відбувається сплеск активності естрогенів, в результаті чого збільшується епітеліальний шар і кількість глікогену. З цього моменту лідируючу позицію знову займає молочнокисла флора, яка забезпечує колонізаційну стійкість і захист організму жінки від хвороботворних мікроорганізмів.
При порушеннях в організмі розвивається дисбактеріоз, при якому умовно-патогенна флора починає переважати над облігатною, що викликає інфекційні захворювання та запальні процеси. Особливо негативні стани та високий ризик дисбактеріозу розвиваються під час менструації, коли змінюється гормональний фон, різко зменшується кількість глікогену і відповідно розвиваються оптимальні умови для розвитку умовно-патогенної мікрофлори та пригнічення облігатної флори. Мікрофлора також змінюється під час вагітності, в постменопаузальний період, оскільки в організмі відбуваються інтенсивні гормональні зміни.
Коки в мазку під час вагітності
В організмі вагітної жінки створюються оптимальні умови для розвитку облігатної мікрофлори. Це відбувається завдяки активному «естрогенному вибуху», який сприяє розвитку мікроорганізмів групи лактобактерій та біфідобактерій. Цікаво, що нормалізація мікрофлори відбувається не тільки у вагінальному біотопі, а й у всіх інших, особливо в кишечнику, ротовій порожнині, шкірі. Саме з цієї причини у здорової жінки під час вагітності покращується структура волосся, шкіри та нігтів. Підтримка оптимальної мікрофлори необхідна для захисту дитини, запобігаючи розвитку внутрішньоутробних інфекцій, а також інфекції під час проходження через родові шляхи. Переривання вагітності різко знижує колонізаційну резистентність слизової оболонки, тому активно розвивається патогенна мікрофлора. Це призводить до розвитку інфекційних та запальних процесів.
Захисні властивості та колонізаційна стійкість мікрофлори різко знижуються під час пологів, а також у ранньому післяпологовому періоді. У цей час захисні властивості мінімальні, тому жінка найбільше ризикує захворіти на інфекцію. Особливо небезпечними в цей період є госпітальні штами мікроорганізмів, які досить швидко інфікують ослаблений організм, викликають важкі патології та практично не піддаються лікуванню антибіотиками, антибактеріальними препаратами. Дуже часто це призводить до бактеріємії, сепсису і навіть може мати летальний наслідок. Відновлення нормальної мікрофлори відбувається до кінця 5-6 тижня післяпологового періоду.
Коки в мазку у чоловіків
У чоловіків зазвичай переважають пропіоновокислі бактерії та біфідобактерії, які формують облігатну мікрофлору. Це забезпечує колонізаційну стійкість слизових оболонок та запобігає розвитку патогенної флори. В організмі також міститься аборигенна мікрофлора, яка представлена умовно-патогенними формами. Вони можуть активуватися та колонізувати слизову оболонку при зниженому імунітеті та недостатній активності облігатної мікрофлори.
Автохтонна мікрофлора представлена переважно коковими формами. Серед них переважають стрептококи, стафілококи та ентерококи. У нормі показники не повинні перевищувати 103 КУО /мл. Якщо кількість автохтонної мікрофлори виходить за межі цього показника, може розвинутися бактеріальна інфекція, яка залежить від виду мікроорганізму. Кокові форми можуть провокувати різні інфекційні, запальні, гнійно-септичні інфекції та навіть сепсис, який часто закінчується летальним результатом.
 [ 12 ]
[ 12 ]
Коки в мазку у дитини
Коки в мазку в досить великій кількості можуть бути знайдені в різних біотопах новонародженого, і це норма. Це пов'язано з тим, що в першу добу життя всі порожнинні органи дитини залишаються відносно відкритими. Всі вони, включаючи товстий і тонкий кишечник, містять високу кількість кисню. Це створює оптимальні умови для накопичення аеробної мікрофлори. Цьому також сприяє незрілість імунної системи. Необхідно пам'ятати, що аеробна флора є умовно патогенною, а це означає, що в цей час дитина найбільш схильна до ризику розвитку патогенної мікрофлори, яка може призвести до інфекційного процесу та сепсису.
Перші 7-10 днів після народження можна охарактеризувати як період транзиторного дисбактеріозу, під час якого відбувається активний розвиток аеробної мікрофлори, а також інтенсивне заселення шкіри та слизових оболонок. У цей час також формуються захисні механізми, які посилюються материнським молоком. Поступово формуються більш сприятливі умови для розвитку анаеробної флори.
Поступово починає формуватися анаеробна мікрофлора. Це призводить до зниження її окисно-відновного потенціалу. До кінця першого тижня життя кислотність шлункового соку значно підвищується, посилюється синтез аутоантитіл та імунних комплексів. Пізніше формуються преепітеліальні біоплівки, які є основним резервуаром аутофлори людини. Тривалість процесу формування преепітеліальної біоплівки точно не визначена. Цей процес відбувається повільно та залежить від багатьох факторів, насамперед від здоров'я матері, якості її грудного молока та екології зовнішнього середовища.
Відомо, що у новонародженого переважання фізіологічної мікрофлори в товстому кишечнику, насамперед біфідобактерій, починає відзначатися ще до кінця раннього неонатального періоду, тобто приблизно на 7-й день після народження. Але наразі досить високі концентрації супутньої мікрофлори реєструються протягом кількох місяців і навіть 2-3 років життя дитини.
Паралельно з формуванням кишкової мікрофлори формується також мікрофлора епітелію та шкіри. Пусковим механізмом для її формування є грудне вигодовування в ранньому періоді. Перш за все, дитина отримує лактобактерії. Їх популяції досить швидко формують біотоп, поступово зменшуючи кількість кисню. Ці умови більше підходять для біфідобактерій та пропіоновокислих бактерій, які починають рости. Це другий шар мікрофлори.
За ним йде третій шар, який утворений лактобактеріями. Вони стимулюють рецептори клітинної стінки, активують преепітеліальну мікрофлору, в результаті чого утворюється матрикс біологічної структури, що містить муцин та інші активні ферменти, екзополісахариди. Формуються оптимальні умови для симбіотичної мікрофлори.
У складі мікрофлори здорової дитини рівень умовно-патогенних форм, які представлені переважно коковими формами, не перевищує 5%. Включення невеликої кількості патогенів до складу мікробіоти дитини неминуче, що зумовлено їхнім високим вмістом у навколишньому середовищі. Але домінує фізіологічна флора, що запобігає розвитку патології.
Наслідки та ускладнення
Переважання коків у мазку призводить до розвитку інфекційного процесу. Виникають різні захворювання внутрішніх органів, шкіри, запальні, гнійно-інфекційні процеси. Найнебезпечнішими станами є перитоніт, бактеріємія, сепсис, які є небезпечними для життя станами та можуть закінчитися летальним результатом.
До серйозних наслідків належать різні післяопераційні ускладнення, післяпологові інфекції, інфекції новонароджених, катетер-асоційовані інфекції та ранові інфекції. Особливо небезпечними є госпітальні штами коків, які набули множинної резистентності та практично не піддаються лікуванню.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ]
Чим небезпечні коки в мазку?
У нормі коки завжди виявляються в мазку, оскільки вони є представниками нормальної мікрофлори людини. Якщо показники не перевищують норму, коки не становлять небезпеки, навпаки, вони виконують захисну функцію в організмі, запобігаючи зараженню іншими патогенними мікроорганізмами. Небезпека виникає, коли їх кількість перевищує норму – стає більше 103 КУО/мл. У цьому випадку виникають різні інфекційні, гнійні, запальні захворювання.
Найнебезпечнішим ускладненням кокової інфекції є сепсис, при якому інфекція з вогнища проникає в кров, і з потоком крові розноситься по всьому організму, інфікуючи інші органи, утворюючи нові вогнища. Сепсис вимагає термінових заходів, негайної антибактеріальної терапії, інакше можливий летальний результат.
Не менш небезпечними є такі стани, як бактеріємія, сепсис, при яких у крові та інших зазвичай стерильних рідинах присутня невелика та помірна кількість коків. Небезпека полягає в тому, що на цій стадії захворювання дуже швидко прогресує і за кілька годин може перейти в сепсис і закінчитися смертю.
Чи можуть коки передаватися партнеру?
Якщо у одного з партнерів підвищена кількість коків та активний запальний процес, патогенна мікрофлора може передатися партнеру. Чи розвинеться в результаті захворювання, залежить від стану імунної системи та загальної витривалості організму. Якщо імунна система нормальна, а загальний стан організму задовільний, найімовірніше, захворювання не буде. Це пов'язано з тим, що власна мікрофлора партнера має досить високу колонізаційну стійкість, що не дозволить чужорідній мікрофлорі проникнути в біотоп.
Якщо імунітет знижений, організм ослаблений, цілком може розвинутися бактеріальна інфекція, оскільки захисна активність та колонізаційна стійкість власної мікрофлори знаходяться на дуже низькому рівні. Це дозволить чужорідній мікрофлорі проникнути в біотоп, внаслідок чого можуть з'явитися симптоми захворювання.
Диференціальна діагностика
Має на увазі необхідність чіткої диференціації збудника: довести, що причиною захворювання є саме висока концентрація коків. Для цього проводиться звичайний мазок або повне бактеріологічне дослідження.
Для цього знадобиться біологічний матеріал з досліджуваного біотопу. Так, при респіраторних захворюваннях зазвичай беруть мазок з носа та горла, при урогенітальних інфекціях – мазок з піхви або уретри тощо. Потім мазок наносять на предметне скло, висушують над пальником або фіксують хімічними методами та досліджують за допомогою мікроскопії.
За необхідності проводиться додаткове забарвлення, яке дозволяє чітко диференціювати різні структури. Для ідентифікації коків найчастіше використовується метод забарвлення за Грамом. У цьому випадку коки набувають яскраво-фіолетового кольору та чітко видно в полі зору під мікроскопом. Можна вивчити їх морфологію та основні характеристики.
Часто, щоб отримати більш детальну інформацію про культуру, виділену під час мікроскопії, проводять бактеріологічний посів. Для цього отриману культуру висівають на штучне живильне середовище та інкубують за оптимальних умов протягом 3-5 днів. Після цього культуру видаляють, пересівають з метою виділення чистої культури (збудника) та знову інкубують. Потім вирослі колонії аналізують, проводять якісний та кількісний аналіз. За допомогою низки біохімічних та імунологічних методів культуру ідентифікують за допомогою ідентифікатора Бергея. Потім визначають концентрацію клітин в 1 мілілітрі суспензії будь-яким зручним методом. Найчастіше використовують метод серійних розведень або стандарт каламутності.
Якщо мазок хороший, чи може бути інфекція?
Будь-який хороший мазок завжди містить весь набір мікроорганізмів, характерних для даного біотопу. Кількість повинна відповідати нормі. Тобто, результати аналізу вкажуть перелік представників нормальної мікрофлори та їх кількість. Хороший мазок означає, що облігатна мікрофлора переважає над умовно-патогенною, а будь-які інші мікроорганізми відсутні.
Поодинокі мікроорганізми допускаються як представники транзиторної (випадково занесеної) мікрофлори. Це означає, що інфекції немає, оскільки резистентність до колонізації та імунні механізми знаходяться на достатньо високому рівні, щоб протистояти інфекції.
Лікування
Якщо в мазку виявлені коки в межах норми, лікування не потрібне. Якщо їх кількість значно перевищує норму, може знадобитися антибіотикотерапія. Також використовуються гомеопатичні, народні засоби та фітотерапія. При виборі методу лікування слід проконсультуватися з лікарем та покладатися на результати аналізів. При помірній кількості коків та тяжкому дисбактеріозі доцільно використовувати пробіотики або пребіотики.
Препарати
При лікуванні коків необхідно дотримуватися основної запобіжної заходи – починати лікування лише після попередньої консультації з лікарем. Лікар також застрахований – він повинен призначати лікування лише на основі результатів аналізів.
Якщо передбачається антибіотикотерапія, доцільно провести тест на чутливість до антибіотиків та використовувати його для вибору найефективнішого препарату та його оптимального дозування. Наслідки та побічні ефекти неправильного прийому ліків можуть бути катастрофічними – погіршення ситуації, розвиток серйозного дисбактеріозу, що вражає глибокі мікробіоценози, розвиток бактеріальної інфекції. Лікування краще починати з пробіотиків, які діють м’яко, нормалізуючи мікроекологічний стан організму.
Для лікування та профілактики дисбактеріозу кишечника, кокової інфекції рекомендується приймати Біфілакт-Екстра по 1 капсулі на день. Капсула містить біфідо- та лактобактерії, а також допоміжні речовини.
При кишкових інфекціях, діареї, метеоризмі, а також у складі комплексної терапії при лікуванні гострих запальних та алергічних захворювань використовують Біфі-Форм, 1 капсулу.
Для лікування та профілактики вагінального дисбактеріозу та інших захворювань жіночої сечостатевої системи Біфолак застосовується у формі супозиторіїв. Застосовується на ніч, вагінально, по 1 супозиторію.
Мазь «Емулакт» застосовується зовнішньо при різних шкірних захворюваннях. Містить стабілізовану культуру лактобактерій. Застосовується при дерматитах, будь-яких інших шкірних захворюваннях, дисбактеріозі. Наносити тонким шаром на очищену шкіру.
Антибіотики від коків у мазку
Антибіотики широко використовуються для лікування коків, особливо якщо їх концентрація достатньо висока. Сьогодні ефективність зарекомендував себе ципрофлоксацин – 500 мг один раз на день протягом трьох днів. Він швидко усуває всі симптоми бактеріальної інфекції та нормалізує рівень коків. Подібним чином діють інші антибіотики: амоксиклав, амоксицилін, азитроміцин, азитрок, пеніцилін.
Індійська компанія пропонує новий препарат, що поєднує антибіотик та пробіотик. Антибіотик знищує патогенну мікрофлору, пробіотик негайно відновлює нормальну флору, яка також пошкоджена. До складу входить 250 мг амоксициліну та клоксациліну, а також 60 мільйонів мікробних тіл лактобактерій. Його приймають при захворюваннях бактеріальної етіології будь-якої локалізації.
Свічки від коків у мазку
Якщо патологія не є системною, тобто не впливає на весь організм, прийом антибіотиків перорально не рекомендується. Краще використовувати супозиторії. Вони дозволяють швидко та ефективно усунути патологію локально. При цьому ризик побічних ефектів та передозування зводиться до мінімуму. Супозиторії повинен призначати тільки лікар. Залежно від патології, їх використовують ректально або вагінально. Зазвичай курс лікування становить від 3 до 14 днів. Найчастіше використовуються антибіотики або пробіотики.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Народні засоби
Сік алое широко використовується для лікування кокової інфекції. Для цього візьміть 2-3 соковиті м’ясисті листки, вичавіть сік і застосовуйте всередину або місцево, залежно від локалізації патології. Приймайте всередину в чистому вигляді по 1 столовій ложці або розведіть у склянці теплої води.
Мед також використовувався проти інфекцій у всі часи. Він має антисептичну дію. При захворюваннях дихальних шляхів мед додають до чаю або трав'яних настоїв, з меду роблять компреси та лосьйони. Його використовують для масажів та обгортань. Вживання меду в чистому вигляді, по столовій ложці вранці та ввечері, допоможе усунути інфекцію.
Муміє добре допомагає при зовнішніх і внутрішніх інфекціях. Його слід розвести в літрі води та випити по склянці вранці, перед тим, як встати з ліжка. Після вживання потрібно полежати ще 40 хвилин, тільки потім можна вставати.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Лікування травами
Найвідомішою травою, яка має протиінфекційну та протизапальну дію, є ромашка. Її використовують у вигляді відвару або настою. Різниця полягає в тому, що настій готується на спирту або горілці, він більш концентрований і насичений, містить більше активних компонентів, тому його дозування потрібна нижча, ніж для відвару. Настій настоюється довше – до 7 днів, тоді як відвар готовий за 1-2 години. Пити настій потрібно по столовій ложці, а відвар – до склянки на день. Настій можна зберігати до року, відвар – не більше доби.
Календула має антисептичну дію. Використовується у вигляді відвару: столова ложка трави на склянку окропу. Настоювати 30 хвилин і пити протягом дня. Результат зазвичай помітний протягом 1-2 днів.
Відвар фенхелю зарекомендував себе як ефективний засіб проти кишкових інфекцій. Щоб приготувати його, залийте третину чайної ложки насіння склянкою води та пийте по третині склянки тричі на день.
Гомеопатія
Важливо вживати запобіжних заходів – не приймайте жодних ліків без попередньої консультації з лікарем. Гомеопатичні препарати мають побічні ефекти лише за умови неправильного прийому ліків або у разі передозування. Зазвичай стан погіршується.
Вітафлор – біологічно активна добавка, яка представлена двома штамами лактобактерій. Застосовується при дисбактеріозі, при нестачі лактобактерій та переважанні коків, по 1 капсулі на день.
Вітаспорин – споровий пробіотик, що включає комплекс бацилярних форм мікроорганізмів. Застосовується при стафілококових та інших кокових інфекціях по 1 капсулі на день.
Гастрофарм – це пробіотик, що містить основних представників нормальної кишкової мікрофлори. Застосовується при інфекціях та дисбактеріозі. Приймати по одній таблетці на день.
Ентерол застосовується при гострій та хронічній діареї, ентериті. Випускається в пакетиках. Приймати по одному пакетику 2-3 рази на день. Містить ліофілізовані сахароміцети.
Профілактика
Порушення мікробіоценозу мають серйозні наслідки для населення. Слід враховувати, що більшість породіль, навіть за нормального перебігу вагітності та пологів, мають відхилення в мікробіоценозі, виражені більшою чи меншою мірою. Це неминуче впливає на здоров'я новонародженого. Тому поширений дисбактеріоз серед населення в останні роки значною мірою пов'язаний з первинними мікроекологічними дефектами, що виникли під час формування мікробних екосистем у новонароджених. В організмі спочатку формуються дефектні біоплівки та мікробні асоціації, які не здатні виконувати фізіологічні функції.
Аналіз закономірностей первинного формування та подальшого функціонування мікробних біоценозів дитячого організму призводить до висновку про необхідність впровадження та проведення спеціальних заходів щодо профілактики дисбактеріозу. Перш за все, вирішення проблеми вбачається в усуненні тих факторів, які сприяють розвитку патології. Встановлено, що первинні порушення лежать, перш за все, в акушерсько-гінекологічному ланцюзі. Необхідно підвищити ефективність лікувально-профілактичних заходів для запобігання патологічним змінам в ендомікроекології вагітних, породіль та жінок, що під час вагітності.
Також важливо підтримувати культуру спілкування між матір'ю та дитиною: своєчасне прикладання до грудей, годування грудьми, правильний та постійний контакт між матір'ю та дитиною. На третьому місці – дотримання санітарно-гігієнічних норм та вимог.
Також необхідно забезпечити адекватну корекцію наявних дисбіотичних порушень, застосовувати раціональні схеми лікування, використовувати попередню підготовку вагітних, цілеспрямовану колонізацію біотопів дітей групи ризику, зменшити використання антибіотиків та інших антибактеріальних препаратів, а за необхідності використовувати пробіотики та пребіотики.
Прогноз
Якщо вчасно виявити коки в мазку, а точніше їх високу концентрацію, можна вжити заходів для запобігання розвитку бактеріальної інфекції. Потрібне комплексне лікування, підібране лікарем на основі результатів аналізів. Якщо ігнорувати підвищену кількість коків, прогноз може бути несприятливим. Може розвинутися бактеріальна інфекція, яка має тенденцію до прогресування, аж до сепсису з летальним результатом.

