Медичний експерт статті
Нові публікації
Лікування перелому шийки стегна
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
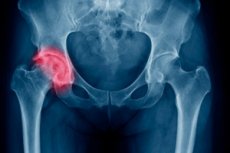
Найбільшою та найтовстішою з усіх довгих трубчастих кісток нашого скелета є стегнова кістка. Вгорі кістка закінчується округлою суглобовою головкою або епіфізом, з'єднаною з тілом кістки (діафізом) шийкою. Це найвужче місце стегнової кістки, і перелом такої локалізації є досить поширеною травмою, особливо у людей похилого віку, що пов'язано з віковим зниженням міцності кісток. Лікування перелому шийки стегнової кістки найчастіше хірургічне та супроводжується тривалою реабілітацією – в середньому цей період займає шість місяців з моменту операції. У випадках, коли характер травми дозволяє уникнути хірургічного втручання, а вік пацієнта говорить про те, що шийка стегнової кістки загоїться самостійно, може бути застосована консервативна терапія.
Однак, лікування без хірургічного втручання пов'язане з тривалою вимушеною нерухомістю пацієнта, що призводить до розвитку ускладнень. У людей похилого віку до них належать пролежні, психоемоційні розлади, тромбоз глибоких вен та гіпостатична пневмонія, які можуть призвести до смерті пацієнта. Крім того, у пацієнтів похилого віку існує високий ризик незрощення кісток. Тому хірургічне лікування перелому шийки стегнової кістки саме у літніх постраждалих, які ходили до травми, застосовується за життєвими показаннями.
У молодих та середнього віку пацієнтів тривалий постільний режим також важко переноситься, а консервативне лікування часто не призводить до бажаного результату та є лише відтермінуванням хірургічного втручання. Більше того, у молодих пацієнтів переломи частіше бувають складними, що виникають внаслідок значних травматичних наслідків, таких як падіння з великої висоти або автомобільні аварії. Тому хірургічне лікування є методом вибору в більшості випадків переломів шийки стегнової кістки у пацієнтів будь-якого віку.
Своєчасне звернення за медичною допомогою (відразу після перелому) є запорукою успішного лікування. При складних переломах шийки стегнової кістки людина не може ходити, відчуває сильний біль аж до шоку, травма в таких випадках зазвичай спричинена високоенергетичним ударом, що робить необхідним негайне звернення за допомогою.
Однак у літніх пацієнтів з розрідженою кістковою тканиною перелом може статися навіть від невдалого перекидання в ліжку, різкого нахилу або незначного удару, наприклад, об край столу. Симптоматика в таких випадках виражена слабо, і пацієнт не припускає наявності перелому. Він продовжує ходити, кульгаючи, лікується від радикуліту або остеохондрозу народними засобами, і протягом цього часу стан стегнового суглоба погіршується – відбувається зміщення, нарешті порушується кровопостачання та розвивається асептичний некроз суглобової головки. Тому у разі раптової появи нових відчуттів у ділянці кульшового суглоба краще проявити занепокоєння та негайно пройти обстеження.
Насторожити повинні такі симптоми: не надто сильний, але постійний біль у паховій області, який посилюється при спробі швидше ходити, підніматися сходами або наступати на п'яту; хрускіт і утруднення при повороті нижньої частини тіла в положенні лежачи на спині; в цьому ж положенні можна помітити скорочення довжини ураженої ноги та помітний поворот стопи носком назовні (зовнішня сторона стопи торкається площини ліжка). Типовим є симптом «застряглої» п'яти, коли пацієнт не може відірвати її від горизонтальної поверхні в положенні лежачи на спині, але здатний зігнути та розігнути коліно. Додатково можна самостійно за допомогою близьких провести перевірочні тести: попросити когось натиснути або постукати по п'яті - такі дії зазвичай реагують болем у паховій або тазовій області. Це також виникає при пальпації кульшового суглоба на ураженій стороні. Повинна насторожити раптова поява гематоми - при переломі пошкоджуються судини, розташовані в глибині, тому кров до поверхні шкіри проникає не одразу, а через деякий час, і появі синця безпосередньо не передує удар. Ці ознаки – привід для негайного обстеження. Час працює проти вас. [ 1 ]
Вибираючи методи лікування перелому шийки стегнової кістки, лікар враховує багато факторів: вид і локалізацію пошкодження кістки, вік пацієнта, стан його здоров'я та ступінь занедбаності проблеми. Тільки після комплексного обстеження та повного збору анамнезу вирішується питання про бажану тактику лікування.
Класифікація переломів шийки стегнової кістки проводиться за кількома критеріями, що відображають клінічний характер травми. За розташуванням лінії перелому шийної кістки відносно епіфіза їх поділяють на базикоцервікальні (в нижній частині шийки, біля її основи, основи), трансцервікальні (приблизно посередині), субкапітальні (вище, під самою головкою). Ця характеристика вказує на ступінь ризику асептичного некрозу - чим вище лінія перелому, тим більше порушено епіфізарне кровопостачання та менша ймовірність самостійного зрощення кістки, тобто більш актуальним є термінове хірургічне втручання.
Шанси на одужання також залежать від кута лінії перелому до вертикальної осі (класифікація Пауелса). Найменш сприятливе розташування – коли цей кут менше 30° (I ступінь складності перелому). Шийка стегнової кістки вважається більш життєздатною, коли кут знаходиться від 30° до 50° (II ступінь). Близьке до горизонтального розташування лінії перелому є найбільш прогностично сприятливим (III ступінь, кут більше 50°).
Субкапітальні, найнебезпечніші переломи шийки стегнової кістки, у свою чергу класифікуються за Гарденом на чотири типи. Найскладнішим є четвертий, повний (завершений) перелом зі зміщенням уламків, у цьому випадку вони повністю роз'єднуються; третій тип включає завершені переломи з частковою ретенцією уламків та частковим зміщенням; другий тип включає повні переломи без зміщення; перший тип включає неповні переломи, так звані кісткові тріщини, які мають форму зеленої гілочки. Останні добре піддаються консервативному лікуванню при своєчасному зверненні, але в запущених випадках, якщо пацієнт терпить дискомфорт і продовжує ходити, переходять у повний перелом.
Крім того, за типом зміщення епіфізних фрагментів розрізняють варусний (вниз і всередину), вальгусний (вгору і назовні) та вбудований, при якому (фрагмент шийки потрапляє всередину іншого). Останній можна сплутати на рентгенівському знімку з неповним переломом. Для диференціації цих двох переломів використовується, наприклад, комп'ютерна томографія. Перелом шийки стегнової кістки є повним, але має сприятливий прогноз і може бути вилікуваний консервативно за умови своєчасного лікування.
Лікування пареломи шийки стегнової кістки хірургічним шляхом
Хірургічне лікування є методом вибору при будь-якому типі перелому. Це найефективніший метод. Травма важка, зрощення кісток у пацієнта будь-якого віку, навіть зі сприятливим прогнозом, все ще під питанням. Тому, якщо пацієнт ходив до перелому і стан його здоров'я дозволяє йому перенести серйозну операцію, а якщо застосовується остеосинтез – дві, оскільки металеві конструкції видаляються через 1,5-2 роки, то хірургічне лікування є кращим.
Існує два основних методи хірургічного лікування перелому – остеосинтез та ендопротезування. Вибір між ними залежить не стільки від типу перелому, скільки від віку пацієнта та рівня фізичної активності до травми. У молодших та здоровіших пацієнтів, в середньому до 60 років, остеосинтез застосовується для збереження всіх природних компонентів кульшового суглоба. У літньому та старечому віці кровопостачання кісткової тканини вже порушене, як і здатність відновлювати її цілісність, тому ендопротезування вважається операцією, яка є кращою. Саме для пацієнтів похилого віку така операція є єдиним шансом відновити рухову активність. [ 2 ]
Протипоказання до хірургічного втручання включають:
- Поганий соматичний або психічний стан здоров'я, виснаження, тобто існує висока ймовірність того, що пацієнт не перенесе операцію;
- Внутрішня кровотеча, проблеми зі згортанням крові;
- Інфекція хірургічної області;
- Венозна недостатність ураженої кінцівки;
- Системні захворювання кісток;
- Важкі хронічні та гострі патології (цукровий діабет, нещодавно перенесений інфаркт або інсульт, важкі захворювання опорно-рухового апарату тощо).
Якщо пацієнт не ходив до перелому, хірургічне втручання навіть не розглядається як варіант лікування. Якщо пацієнт має надмірну вагу, хірургічне втручання також може бути перешкодою. [ 3 ]
Остеосинтез
Ця методика полягає у відновленні цілісності кульшового суглоба за допомогою різних фіксуючих конструкцій. Кісткові фрагменти розміщуються в правильному положенні та міцно фіксуються фіксаторами (штифтами, гвинтами, пластинами) з інертних матеріалів до повного зрощення.
За відсутності відламків та зміщення остеосинтез проводиться закритим методом – через невеликий розріз без розкриття капсули суглоба під контролем рентгенологічного апарату та електронно-оптичного перетворювача, або при складних переломах, що потребують повного доступу – відкритим. Під час операції пацієнт перебуває під наркозом, загальним або спінальним.
Наразі остеосинтез застосовується рідко. Це пов'язано, перш за все, з тим, що більшість пацієнтів з цією травмою – люди похилого віку. Остеосинтез підходить для молодших пацієнтів, оскільки протез кульшового суглоба має термін придатності, після якого його необхідно замінити. А це нова операція, і чим молодший пацієнт, тим більше йому доведеться робити в майбутньому. Також, якщо перелом шийки стегна стався в дитинстві або підлітковому віці, намагаються зберегти природний суглоб, який ще зростеться. [ 4 ]
Показаннями до операції остеосинтезу є: перелом фрагмента шийки стегнової кістки, наявність зміщень, перелом I ступеня складності, поєднання перелому та вивиху, неефективність консервативної терапії або попереднього хірургічного втручання, а також враховуються:
- Життєздатність тканин головки стегнової кістки;
- Вік пацієнта (в середньому до 60 років);
- Його активність та рухливість до травми;
- Неможливість підібрати протез.
Метод остеосинтезу використовується переважно для лікування вбудованих, трансцервікальних та базальних переломів, а також для субкапітальних переломів у молодих пацієнтів.
З'єднання кісткових фрагментів здійснюється двома методами: внутрішньокістковим (інтрамедулярним) та періостальним (екстрамедулярним). При складних переломах ці два методи поєднуються. Фіксуючі конструкції розміщуються таким чином, щоб забезпечити міцний контакт переломів в анатомічно правильному положенні. Кріплення підбираються відповідно до архітектоніки кісток кульшового суглоба, вони бувають жорсткими або напівеластичними, що дозволяє фіксувати кілька дрібних фрагментів. Сучасні кріплення виготовляються з інертних, біологічно сумісних сплавів на основі сталі або титану.
Частіше використовується інтрамедулярний (занурювальний) остеосинтез, при якому штифти вводяться через кістковомозкові канали дистального та проксимального фрагментів для їх з'єднання. Кінці штифтів зазвичай мають отвори для гвинтів або зігнуті певним чином для створення стабільної іммобілізованої конструкції. Іноді канал свердлять для введення штифта.
Після зрощення кісток усі фіксуючі пристрої видаляються. Операція з їх видалення зазвичай не пов'язана з ускладненнями.
Екстрамедулярний (періостальний) метод полягає у розміщенні кілець на зовнішній поверхні кістки, пластини, закріпленої гвинтами, та ушиванні фрагментів серкляжними швами.
Інтрамедулярні фіксатори, а також періостальні шви та кільця зазвичай потребують додаткових фіксуючих заходів, таких як гіпсування кінцівок. Екстрамедулярні пластини самі по собі забезпечують стабільність. [ 5 ]
Операцію остеосинтезу слід провести якомога швидше, бажано протягом першої доби після перелому. Обстеження пацієнта проводиться за прискореною програмою. Воно включає лабораторні та інструментальні дослідження. Сама операція проводиться під загальним або спінальним наркозом. Під час хірургічного втручання здійснюється хірургічний рентгенологічний контроль у передньо-задній та аксіальній проекції суглоба.
Відразу після операції пацієнту призначають курс антибактеріальних препаратів, оскільки було проведено глибоке інвазивне втручання. Така тактика допомагає запобігти інфекційним ускладненням. Також призначають знеболювальні, вітаміни, препарати з кальцієм та для активації кровообігу. Залежно від конкретної ситуації можуть бути призначені антикоагулянти, імуномодулятори, нестероїдні протизапальні препарати, глюкокортикостероїди. [ 6 ]
Пацієнт активізується з другого дня після операції – він починає ходити за допомогою милиць.
Окрім інфекції, після операції остеосинтезу можуть виникнути такі ускладнення:
- Стабільність фіксації, розділення фрагментів;
- Внутрішньосуглобова гематома;
- Проблеми з кровопостачанням і, як наслідок, шийка стегнової кістки та головка стегнової кістки ніколи не зростаються, остання руйнується (асептичний некроз);
- Формування хибного суглоба;
- Остеомієліт;
- Артрит/артрит кульшового суглоба;
- Тромбоз глибоких вен ураженої ноги;
- Легенева емболія;
- Гіпостатична пневмонія.
Мінімізації ймовірності ускладнень сприяє чітке виконання програми реабілітації. [ 7 ]
Ендопротезування
У наш час ендопротезування кульшового суглоба протезом частіше рекомендується для збережених літніх та похилих пацієнтів з переломом шийки стегнової кістки. Ця операція дає травмованій людині можливість повноцінно рухатися. Показанням до операції є похилий вік пацієнта, який говорить про те, що перелом не загоїться через порушення кровопостачання. Лікування перелому шийки стегнової кістки зі зміщенням у літніх пацієнтів ендопротезуванням є життєво важливим і дозволяє запобігти інвалідності, особливо якщо спостерігається виражене зміщення уламків та велика кількість уламків, асептичний некроз, дегенеративно-дистрофічні зміни суглоба, його запалення тощо. Крім того, відновлення після ендопротезування займає коротший період, ніж після остеосинтезу.
Протипоказання, поширені для операцій з відновлення рухливості кульшового суглоба (ТБС), коли необхідно замінити «рідний» суглоб імплантатом, розглядаються індивідуально.
Вибір протеза залежить від багатьох факторів. Основним з них є рухливість пацієнта до травми та стан кісток. Тим, хто вийшов з дому та вільно пересувався без особливих обмежень, рекомендується встановлення біполярних (тотальних) ендопротезів, які передбачають заміну не тільки головки та шийки стегнової кістки, а й вертлюжної западини. У літніх пацієнтів (в середньому понад 75 років), які до травми мали обмежену рухливість, як у квартирі, так і недалеко від дому, рекомендуються уніполярні (субтотальні) ендопротези, що замінюють лише головку та шийку стегнової кістки, яка розміщується в природній вертлюжній западині. [ 8 ]
Штучний імплантат повністю повторює форму та розміри рідного суглоба та виготовлений з міцного інертного матеріалу: чашка (вертлюжна западина) зазвичай металева з керамічною або полімерною вставкою; епіфіз (головка) виготовлений з металевого сплаву з полімерним покриттям; шийка, що переходить у ніжку, як найбільш навантажена частина, також виготовлена виключно з міцних сплавів.
Використовуються такі методи фіксації ендопротезів:
- Безцементний – імплантат з пористим покриттям, щільно прилягає до місця, з подальшим проростанням кістки в нього;
- Цементовані – фіксуються на місці спеціальним цементом, виготовленим з полімерного матеріалу;
- Комбінований – головка кістки безцементна, а ніжка цементована або у молодих пацієнтів з біполярним протезом чашка, що замінює вертлюжну западину, додатково фіксується гвинтами.
Літнім пацієнтам з остеопорозом зазвичай цементують зубний протез.
Коротко кажучи, процес хірургічного втручання проводиться поетапно. Пацієнту вводять анестезію. Після забезпечення хірургічного доступу до суглоба видаляють частини, що підлягають заміні, встановлюють та фіксують протез, встановлюють дренажну трубку для відтоку рідини, потім ушивають шари м’язів та шкіри, починаючи з найглибшого, та накладають м’яку пов’язку. В середньому ендопротезування триває дві-три години. [ 9 ]
Відразу після операції пацієнту призначають антибіотики та знеболювальні, інші ліки та процедури – відповідно до симптомів.
Окрім інфекції та проблем із загоєнням, ускладнення ендопротезування кульшового суглоба включають такі рідкісні випадки, як відторгнення імплантату та перипротезний перелом стегнової кістки, який виникає нижче рівня введення протеза та спричинений помилками введення. Люди з розрідженою кістковою тканиною (остеопороз) частіше страждають від другого ускладнення. [ 10 ]
Термін служби якісного протеза великогомілкової кістки зазвичай становить понад 10-12 років, але його все одно потрібно замінити в певний момент. Рухомі частини протеза зношуються через тертя. Це головний недолік ендопротезування.
В інших аспектах ця операція має низку переваг перед остеосинтезом: швидша реабілітація (в середньому вона займає 2-3 місяці), загалом – менше ускладнень. [ 11 ]
Лікування перелому шийки стегнової кістки без хірургічного втручання (консервативне лікування)
Хірургічне лікування є методом вибору при будь-якому переломі шийки стегнової кістки для пацієнтів будь-якого віку. Після хірургічного втручання людина однозначно швидше відновлюється, стає на ноги та починає ходити.
Теоретично, лікування перелому шийки стегнової кістки без зміщення може проводитися консервативними методами, і це робили в минулому, але лікування без операції себе не виправдало. Молодій здоровій людині це непросто, а для літніх людей такі наслідки, як пролежні, тромбоемболія, гіпостатична пневмонія, депресія, можуть призвести до передчасної смерті.
Тим не менш, певному контингенту пацієнтів операція протипоказана за станом здоров'я. Це люди з важкими системними патологіями, які не переносять анестезію. Немає сенсу проводити операцію пацієнтам, які не ходили до перелому. Іноді навіть молоді люди з переломом шийки стегнової кістки з різних причин відмовляються від операції або мають до неї протипоказання.
Консервативне лікування може бути ефективним, якщо перелом неповний або лінія перелому розташована біля основи шиї та майже горизонтальна, немає зміщення, пацієнт достатньо молодий, і немає проблем з кровопостачанням проксимального фрагмента.
Нехірургічне лікування перелому шийки стегнової кістки без вивиху без зміщення також може бути успішним.
Важливою є своєчасна терапія, яка полягає у скелетному витягуванні пошкодженої кінцівки та іммобілізації шляхом накладання гіпсової пов'язки. Курс терапії також включає прийом ліків, призначених лікарем, масаж, дихальні та лікувальні вправи, використання апаратних фізичних методів.
Лікування перелому медіальної шийки стегнової кістки (тобто внутрішньосуглобового) без ендопротезування рідко має сприятливий прогноз, тим більше консервативне лікування. При розташуванні лінії перелому в середній та верхній частині шийки стегнової кістки існує висока ймовірність повного припинення кровопостачання головки стегнової кістки та її подальшого некрозу. Навіть остеосинтез рідко рекомендується при цьому типі перелому.
Внаслідок тривалого консервативного лікування, навіть у молодих пацієнтів, справжнє зрощення в більшості випадків не відбувається. В області перелому утворюється сполучнотканинна мозоль, яка утримує фрагменти разом. Навіть після остеосинтезу кістки часто не зростаються, але їх утримує разом міцніша структура. Тому функція суглоба залишається порушеною різною мірою.
Однак, якщо у пацієнта є категоричні протипоказання до хірургічного втручання (згадані вище), тип перелому не має значення. У будь-якому випадку пацієнту необхідно призначити та провести лікування, головною метою якого є запобігання та усунення ускладнень, пов'язаних з тривалою нерухомістю: пролежні, атрофія м'язів, тромбоемболія, гіпостатична пневмонія. Тривалість перебування в стаціонарі при лікуванні нехірургічного перелому шийки стегнової кістки зазвичай становить не менше трьох місяців.
Якщо вік та стан кісток травмованої людини дають надію на зрощення кісток, використовується така тактика лікування. Перш за все, проводиться скелетне витягування пошкодженої кінцівки. Процедура має різні цілі залежно від типу перелому: при осколковому переломі – репозицію уламків, при врізаному переломі – дозволяє кістці стати на місце та запобігає вкороченню ноги. Витягування може бути основним методом лікування або додатковим перед іммобілізацією кінцівки відповідно, і тривалість цього етапу може бути різною – від десяти днів до двох і більше місяців.
Основний метод лікування застосовується при переломах шийки стегнової кістки: витягування проводиться одразу після травми. Ногу знеболюють і поміщають у спеціальну шину Белера, до якої кріплять вантаж вагою приблизно три кілограми. Ногу пацієнта піднімають і відводять від центральної лінії тіла. Голову пацієнта також піднімають. Приблизно через два місяці витягування знімають. Пацієнту дозволяють пересуватися за допомогою милиць, не спираючись на уражену ногу. Ще через два місяці, під наглядом лікаря, пацієнт починає обережно використовувати уражену кінцівку під час ходьби. Весь період лікування займає близько 6-8 місяців.
Іммобілізація застосовується при переломах базошийного відділу хребта. Скелетне витягування застосовується до ураженої кінцівки при вивиху уламків протягом десяти днів або двох тижнів (у разі перелому без зміщення фіксація проводиться негайно). Потім кульшовий суглоб фіксується гіпсовою пов'язкою на термін від трьох місяців: на область живота накладається корсет і прикріплюється гіпсова пов'язка на зламану ногу (кокситова пов'язка). Її фіксують у положенні трохи збоку. Іноді гіпсову пов'язку доведеться носити більше шести місяців. Після зняття гіпсу пацієнт може ходити на милицях, не спираючись на ногу. Для фіксації хворої ноги та зменшення болю використовується деротаційний черевик. Коли рентген покаже, що кістка зросла, можна починати поступово навантажувати її.
Такі методи зрощення кісток використовуються рідко, оскільки вони пов'язані з тривалою нерухомістю та численними ускладненнями, які вона викликає. Для їх запобігання з перших же днів іммобілізованим пацієнтам призначають дихальні вправи, лікувальну фізкультуру та масаж. Працювати необхідно як хворою ногою, так і здоровою. Рекомендується активно працювати стопами та пальцями ніг, напружувати м'язи стегна та гомілковостопного суглоба, виконувати нахили та повороти голови та тулуба, присідаючи в ліжку. Ранній активізації пацієнта сприяє балканська рама для лікування перелому шийки стегнової кістки, якою зазвичай оснащене ліжко в ортопедичному відділенні. Це пристрій, який дозволяє пацієнту підтягуватися на руках та самостійно присідати в ліжку, а також виконувати деякі вправи лікувальної гімнастики.
Ослаблених літніх пацієнтів, яким протипоказано хірургічне втручання за станом здоров'я, лікують без таких болісних процедур, як скелетне витягування, іммобілізація та репозиція відламків. Застосовується так зване функціональне лікування. Пацієнта госпіталізують, основний режим – постільний режим. У положенні лежачи на спині йому під коліно підкладають валик, щоб утримувати його в піднятому положенні, що обмежує обертання ноги. Призначають знеболювальні препарати.
Буквально з перших днів проводять тактику ранньої активації пацієнта: його усаджують у ліжко за допомогою балканської рами, перевертають на бік і навчають ходити на милицях або з ходунками. Кістки у цих пацієнтів не зростаються, кінцівка вкорочується, зовнішня ротація зберігається, і вони змушені ходити на милицях до кінця життя. Однак, оскільки вони залишаються активними, у них не розвиваються загрозливі для життя ускладнення.
Реабілітація
Період відновлення починається одразу після операції, і при консервативному лікуванні його взагалі важко відрізнити від лікування. Наразі перевага надається ранній активації пацієнтів, оскільки пасивний лежачий спосіб життя призводить до атрофії м’язів та розвитку важких ускладнень.
Реабілітаційні заходи включають медикаментозну реабілітаційну терапію, лікувальну гімнастику, масаж, апаратну фізіотерапію (електро- та магнітотерапію безпосередньо через гіпсову пов'язку), певну дієту, гігієнічні процедури, профілактику пролежнів та закладеності.
Як при консервативному лікуванні, так і після операції пацієнту призначають вітамінно-мінеральні комплекси для прискорення зрощення, формування кісткової та сполучнотканинної мозолі, відновлення порушеного кровопостачання та профілактики дегенеративно-дистрофічних змін суглобів. Специфічних препаратів від ТБС немає, комплекси підбираються індивідуально, але обов'язковими їх елементами є кальцій, вітамін D, хондроїтин та глюкозамін.
Переломи можуть супроводжуватися болем. У цьому випадку призначаються ненаркотичні анальгетики з групи НПЗЗ, які також знімають набряк, розріджують кров і контролюють запалення. Пацієнтам, схильним до тромбозів, рекомендується прийом антикоагулянтів, тим, хто страждає на набряки – протинабрякові засоби.
При відкритих переломах та літнім людям зі зниженим імунітетом можуть бути призначені імуностимулятори, для прискорення загоєння також використовуються гомеопатія, фітотерапія та біоактивні харчові добавки.
Комплекс препаратів повинен призначати лікар індивідуально. Пацієнт повинен дотримуватися отриманих рекомендацій, не займатися дилетантством, дотримуватися правил прийому, оскільки взаємодія деяких препаратів може або послабити їх дію, або призвести до небажаних результатів.
Лікувальний масаж призначається одразу після радикальних заходів (оперативне втручання, скелетне витягування, іммобілізація) і продовжується навіть після зняття фіксуючої пов'язки. У стаціонарі його виконує кваліфікований спеціаліст. Пацієнту масажують не тільки пошкоджену кінцівку та поперекову ділянку над гіпсовою пов'язкою, а й грудну клітку (профілактика застійної пневмонії), здорову ногу (профілактика атрофічного процесу), стопи та гомілки. Загальний масаж покращує кровообіг, що сприяє прискоренню загоєння травми.
Лікувальна гімнастика. Її також проводять спочатку під наглядом фізіотерапевта, інструктора або лікаря-ортопеда. Вправи для пацієнтів, які не надто рухливі, підбираються таким чином, щоб задіяти майже всі групи м'язів. Це повороти голови в різні боки, вправи з обтяженими руками, рухи стоп і пальців ніг (розтяжка, стискання, обертання), здоровою ногою можна імітувати їзду на велосипеді, згинати та розгинати її, напружувати м'язи кінцівок, сідничні, черевні м'язи. Доведено, що навіть подумки виконання вправ викликає приплив крові до задіяних органів і тренує їх.
Також виконуються дихальні вправи: звичайний веселий спів, надування повітряних кульок, видихання повітря у склянку з водою через трубку тощо. Дихальні вправи запобігають застійним явищам у легенях та розвитку гіпостатичної пневмонії. Навантаження при виконанні фізичних вправ повинні бути посильними, пацієнт не повинен перевтомлюватися, але пасивність не вітається.
Раціон пацієнта повинен містити оптимальну кількість білків, жирів і вуглеводів, а також вітамінів, зокрема кальцію (банани, кисломолочні продукти) та вітаміну D (риба, яйця, печінка тріски), містити достатню кількість клітковини (сирі фрукти та овочі, цільнозерновий хліб) для активації перистальтики кишечника. Годувати пацієнта бажано невеликими порціями 5-6 разів на день. Давати пити багато рідини. Віддавати перевагу стравам, тушкованим, приготованим на пару або в духовці. Обмежити гостре, жирне, смажене, виключити алкоголь, солодкі газовані напої. Одним словом, дотримуватися загальних правил здорового харчування.
Для профілактики пролежнів використовується спеціальна ортопедична постільна білизна, дотримується гігієна тіла, одягу та постільної білизни. Шкіру в місцях тиску та тертя обробляють спеціальними препаратами або просто камфорним спиртом.
Ретельно дотримується гігієна ротової порожнини, інтимних зон, усього тіла – пацієнту чистять зуби, миють, підмивають, допомагають чистити зуби, подають посудину або міняють підгузки.
Після виписки пацієнта додому всі реабілітаційні заходи продовжуються.
Час відновлення залежить від багатьох факторів: типу перелому, часу надання першої медичної допомоги, обраного методу лікування, віку постраждалого, стану його кісткової тканини та її здатності до регенерації, загального медичного стану, бажання одужати та активної свідомої участі в процесі реабілітації.
Пацієнти, які перенесли ендопротезування, найшвидше відновлюються після перелому шийки стегнової кістки та загалом мають менше ускладнень. Консервативними методами можна повністю відновити лише дуже легкі переломи, у більшості випадків повного відновлення не буває. Остеосинтез займає проміжне положення між цими двома методами. У середньому від моменту перелому до повного одужання проходить шість місяців, але у пацієнтів із хронічними захворюваннями це може зайняти рік або півтора року. Ризик ускладнень зростає у діабетиків, онкологічних хворих, людей із проблемами щитовидної залози, курців та тих, хто вживає алкоголь, при неправильному харчуванні, остеопорозі та інших дегенеративних процесах кісток та суглобів. Це далеко не повний перелік ризиків. Багато що залежить від настрою пацієнта: іноді пацієнт дуже похилого віку повністю одужує, а іноді й молодший, але пасивний, песимістичний настрій і ходить з палицею, кульгаючи. Загалом, однак, молодшим пацієнтам потрібно менше часу для одужання, ніж старшим пацієнтам.
Перелом шийки стегнової кістки – це не вирок. Сучасна медицина та бажання одужати, а також допомога близьких людей можуть творити дива. Важлива також профілактика травм при ТБС, особливо у літньому віці. Особливо, якщо вже була травма стегна. Таким людям потрібно бути обережними під час ходьби по сходах – триматися поручнів, взимку використовувати протиковзкі пристосування для взуття, намагатися не виходити з дому в ожеледицю. Також допоможуть уникнути травм вага в межах норми та помірна фізична активність, збалансоване харчування, відсутність шкідливих звичок, прийом вітамінно-мінеральних добавок, збагачених кальцієм та вітаміном D, препаратів, що запобігають втраті свідомості, адже у літньому віці багато людей страждають на ішемічну хворобу серця, цереброваскулярні захворювання, коливання тиску.
Використана література
Виговська О.Н. Принципи догляду за переломом шийки стегнової кістки, Новосибірськ, 2016
Дмитро Найдьонов: 99 порад щодо перелому шийки стегна, Невський проспект, 2011
Сергій Іванников, Микола Сайдшоу, Юсеф Гамді. Переломи шийки стегнової кістки 2005 р

