Медичний експерт статті
Нові публікації
Оніхокриптоз нігтів
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
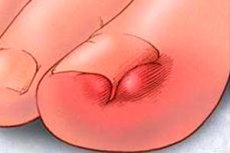
Захворювання, при якому ніготь вростає в латеральний нігтьовий валик, називається «оніхокриптоз». Проблема найчастіше виникає в області великого пальця ноги, хоча не виключено ураження пальців рук і ніг. Оніхокриптоз супроводжується запальною реакцією, як наслідок – больовим синдромом, почервонінням, набряком. Вростання відбувається з одного боку, дуже рідко – з обох. У більшості випадків патологію доводиться лікувати хірургічним шляхом: якщо цього не зробити, процес може ускладнитися, нагноїтися, поширитися на сусідні тканини. При своєчасному лікуванні результат зазвичай сприятливий. [ 1 ]
Історичні факти
Оніхокриптоз нігтів на ногах – давно відома проблема, описана ще Гіппократом у V столітті до нашої ери, середньовічним вченим Авіценною, візантійським лікарем Павлом Егінським (VII століття) та арабським лікарем Абу-аль-Касімою (Альбукасісом). У давнину цілителі лікували це захворювання, видаляючи латеральний стрижень нігтя, край нігтьової пластини та припікаючи грануляції нігтьової складки.
Дещо пізніше французький лікар Амбруаз Паре (XVI століття) запропонував лікувати оніхокриптоз радикальним видаленням гіпертрофованих тканин з подальшим припіканням поверхні рани.
Відомий італійський анатом Ієронім Фабрицій віддавав перевагу видаленню врослої частини нігтя, а французький військовий хірург Гійом Дюпюїтрен у XVIII столітті запровадив комбінований метод видалення нігтьової пластини з подальшим припіканням.
Систематизацію лікувальних заходів оніхокриптозу вже у 19 столітті здійснив німецький лікар Міхаеліс. Трохи пізніше французький лікар Боден запропонував варіант клиноподібної резекції нігтя, який згодом був доповнений іншими хірургами – зокрема, доктором Еммертом. Ці методи лікування стали найбільш широко використовуваними в медицині.
Епідеміологія
Згідно з інформацією станом на 1990-ті роки, поширеність оніхокриптозу коливається від 2,5 до 5%. Чоловіки страждають частіше.
Захворюваність на захворювання має яскраво виражені вікові піки. Так, оніхокриптоз набагато частіше зустрічається серед дітей та юнаків 10-14, 16-19 років, а також у осіб старше 50 років. Примітно, що частота патології у чоловіків та жінок у віці 30 років приблизно однакова. Найвищий пік захворюваності припадає на період 16-19 років.
Примітно, що оніхокриптоз є однією з так званих «хвороб цивілізації», оскільки він відсутній у регіонах, де люди традиційно воліють ходити без взуття.
Оніхокриптоз на руках зустрічається набагато рідше, ніж на пальцях нижніх кінцівок. Серед пальців ніг частіше уражається великий палець.
Причини оніхокриптозу
Причини розвитку оніхокриптозу різноманітні, їх поділяють на дві категорії: ендогенні (внутрішні) та екзогенні (зовнішні).
Ендогенно зумовлений оніхокриптоз є спадковою патологією та пов'язаний з особливостями анатомії нігтів та пальців – зокрема, будовою нігтьових пластинок або латеральних валиків. Найчастіше відзначається вростання – це збільшена, скошена з боків, деформована пластинка, яка поперечно заходить у латеральний навколонігтьовий валик. М'які та плоскі пластинки зустрічаються значно рідше.
Оніхокриптоз частіше виникає у людей, які мають масивні, сильно виступаючі бічні навколонігтьові валики над поверхнею нігтя.
Серед найпоширеніших ендогенних причин можна впевнено назвати викривлення кісток стопи – наприклад, варусне або вальгусне викривлення, плоскостопість. Вчені вивчили та підтвердили причетність до розвитку оніхокриптозу наявності неправильного міжфалангового кута великого пальця стопи (норма кута не повинна перевищувати 10°). Особливий ризик вростання нігтів мають люди з міжфаланговим кутом більше 15° та пацієнти з підвищеною рухливістю суглобів стопи.
Також має значення товщина нігтьової пластини, ширина латерального валика та медіальне відхилення пальця. Спадковий тип оніхокриптозу частіше розвивається у осіб з I та II ступенем споріднення.
Серед зовнішніх причин найчастіше згадують недостатню та нерегулярну гігієну ніг, неправильний догляд за нігтями, використання взуття невідповідного розміру та травми ніг.
Поширені причини оніхокриптозу за частотою виникнення:
- Неправильне підстригання нігтів (більше 70% випадків);
- Неправильно підібране взуття (більше 45% випадків);
- Великий кут зміщення цвяха (більше 35%);
- Надмірна маса тіла (більше 30%);
- Травми стопи (більше 20%);
- Гормональні зміни, вагітність (більше 20% пацієнток);
- Підвищена пітливість ніг (більше 15%).
Фактори ризику
Основними провокуючими факторами, які можуть призвести до розвитку оніхокриптозу, є носіння тісного взуття, товстих шкарпеток, а також надмірна пітливість ніг, ожиріння, цукровий діабет.
Вростанню нігтьової пластини можуть сприяти множинні системні патології – зокрема, йдеться про артрит, імунодефіцитні стани, пухлинні процеси, порушення кровообігу нижніх кінцівок. Загалом, негативний вплив може мати будь-який фактор, що провокує конфлікт між м’якими тканинами та нігтьовою пластиною, наприклад:
- Постійне навантаження на область стопи та пальців ніг;
- Тісне, жорстке, незручне взуття;
- Повторні травми стоп, пальців ніг;
- Недотримання правил гігієни;
- Вроджені та набуті викривлення стоп;
- Занадто короткі нігті;
- Надмірна вага;
- Діабет;
- Інфекційно-запальні захворювання нігтів та м’яких тканин;
- Артрит;
- Гіпергідроз.
Факторами схильності вважаються:
- Незвичайні конфігурації нігтьового ложа;
- Деформовані нігтьові пластини;
- Генетично передана схильність до оніхокриптозу.
Ризики множаться через носіння неправильного взуття, неправильне або нерегулярне підстригання нігтів.
Патогенез
Ретельний аналіз ймовірних причин розвитку оніхокриптозу дозволив нам виявити основні патогенетичні механізми захворювання:
- Пошкодження епідермальної тканини латерального навколонігтьового валика є найпоширенішим механізмом, який зазвичай «запускається» використанням стискаючого, невідповідного за розміром взуття. Епідерміс може травмуватися під час виконання маніпуляцій з педикюру, підстригання стрижня та нігтів. Проблема може ускладнюватися інфекцією, вираженим больовим синдромом, розростанням грануляційної тканини.
- Стиснення м’якотканинних структур, локалізованих під нігтьовою пластиною, є механізмом, зумовленим кістковими змінами основної фаланги. Нігтьова матриця добре прикріплена до кістки. При розширенні дистальної частини міжфалангового суглоба відбувається звуження та випинання відповідної ділянки нігтя, що може бути наслідком артриту, травматичного пошкодження, хірургічного втручання. В результаті защемлене нігтьове ложе викривляється.
- Набряк навколонігтьових тканин можливий у ранньому дитинстві, а також у дорослих при розвитку запальних процесів і травм у цій області.
Стадії
Наразі відомі різні види класифікації оніхокриптозу. Найпоширенішою вважається клінічна класифікація, що базується на початковій клінічній інформації та тяжкості патології. Знаючи індивідуальні особливості захворювання, набагато легше вибрати найоптимальнішу схему терапії. Критерії, що використовуються в рамках класифікації оніхокриптозу: еритема шкіри, місцева інфекційна реакція, набряк, виділення, потовщення та ущільнення латерального навколонігтьового валика, больовий синдром та поява грануляцій.
Класифікація стадій за Гейфецем:
- Незначне почервоніння та набряк бічних стрижнів нігтя.
- Гострий інфекційний стан, нагноєння.
- Хронічний інфекційний стан, утворення грануляцій, гіпертрофія прилеглих тканин.
Класифікація стадій оніхокриптозу за Фростом:
- Збоку нігтьової пластини з'являється вростання (шпора).
- Тарілка деформована.
- З'являються ознаки гіпертрофії м'яких тканин.
Класифікація стадій за Мозеном:
- Запальна стадія (характеризується почервонінням, набряком та болем при натисканні, тоді як ніготь має нормальний вигляд).
- Вона поділяється на стадію II-А (посилення болю, гнійні виділення та ознаки інфекції, поширення набряку назовні пластинки менше 3 мм) та II-Б (те саме, з поширенням набряку більше 3 мм).
- Стадія гіпертрофії (супроводжується значним розростанням грануляцій та латерального перекидання тканини на пластинку).
Класифікація стадій за Мартінесом-Новою доповнена четвертою стадією, так званою «важкою гіпертрофією». Ця стадія характеризується хронічним викривленням пальця із залученням обох валиків, що охоплюють широку частину пластини.
Класифікація Клайна включає п'ять стадій:
- Стадія місцевого подразнення латерального валика. Вираженої інфекційної реакції та грануляцій немає.
- Стадія інфекційного процесу в латеральній складці з гнійним виділенням або/та грануляцією.
- Інфекційний процес з множинними гомотипічними епізодами оніхокриптозу з оніхокриптозом в анамнезі.
- Інфекційно-запальний оніхокриптоз з неповним відшаруванням латеральної частини нігтя.
- Інфекційно-запальний оніхокриптоз з неповним або повним відшаруванням нігтьової пластини.
Класифікація за типом залежно від причини оніхокриптозу:
- Оніхокриптоз виникає у пацієнтів з нормальним станом стоп та відсутністю соматичних захворювань. Причинами є: недостатній гігієнічний догляд, носіння тісного взуття.
- Існують вроджені або набуті викривлення стоп або/та пальців ніг.
- У пацієнта діагностовано соматичні патології, що викликають порушення периферичного кровотоку, трофічні розлади.
- Другий і третій тип етіології поєднуються, або виявляється грибкова інфекція чи остеомієліт.
- Оніхокриптоз має рецидивуючий характер.
Оніхокриптоз у дитини
Оніхокриптоз часто діагностують у дітей від раннього дитинства до підліткового віку. У більшості випадків проблема виявляється на великих пальцях ніг, але вона може вражати й інші пальці ніг, зокрема кисті рук. Коли пластина проростає в м’які тканини, палець ноги червоніє, набрякає та болить під час ходьби.
У немовлят основною причиною проблеми є неправильне обрізання відрослого краю нігтя. Через недосвідченість багато батьків максимально зрізають бічні краї, як би заокруглюючи пластину, щоб малюк не подряпався. Однак через деякий час такі маніпуляції можуть призвести до порушення конфігурації та росту нігтів, зокрема до їх вростання.
Ризики розвитку захворювання значно зростають, якщо у дитини є сильна спадковість щодо оніхокриптозу. Також відіграють свою роль вроджені деформації пальців або нігтьової пластини, недоїдання, надмірна вага та рахіт.
Ускладнення і наслідки
Сьогодні існує багато методів корекції оніхокриптозу – як хірургічних, так і консервативних. Тим не менш, ефективність цих методів лікування недостатня, а основними наслідками проблеми є її рецидиви. Крім того, багато фахівців активно практикують повне видалення нігтя (метод Дюпюїтрена), що тягне за собою високі ризики косметичних дефектів, погіршення опорної функції ураженого пальця. У багатьох пацієнтів видалення нігтьової пластини забезпечує лише тимчасовий ефект, оскільки в міру відростання нігтя оніхокриптоз часто виникає знову.
Якщо лікування оніхокриптозу ігнорувати, можуть розвинутися такі ускладнення:
- Абсцес (утворення пустули в м’яких тканинах);
- Гнійний панарицій;
- Флегмона (гнійне вогнище без чітко окреслених меж);
- Лімфаденіт (запальний процес у системі лімфатичного потоку);
- Остеомієліт (ураження кісток);
- Падло (інфекційно-запальний процес).
Діагностика оніхокриптозу
Оніхокриптоз важко сплутати з іншими патологіями. Хірург ставить діагноз вже під час першого прийому та клінічного огляду. За необхідності він призначає консультації інших спеціалістів: ендокринолога, імунолога, інфекціоніста, дерматолога.
Лабораторна діагностика може включати загальний аналіз крові, дослідження згортання крові, реакцію Вассермана, визначення рівня цукру в крові. Обов'язково виключається наявність грибкової інфекції. Для цього проводиться дерматоскопія, мікроскопія зіскрібків з ураженого пальця, посів патологічного біоматеріалу на поживні середовища.
Якщо оніхокриптоз ускладнюється вторинною інфекцією, то призначають ідентифікацію збудника шляхом посіву виділень для визначення стійкості до антибіотиків.
Диференціальна діагностика
Диференціальна діагностика необхідна для виключення остеофітів (кісткових розростань) фаланг пальців, запальних процесів, таких як пароніхія, навколонігтьових пухлин доброякісного та злоякісного характеру. Найчастіше необхідно диференціювати оніхокриптоз з патологіями нігтів та ложа, валізів та кінцевої фаланги, зокрема:
- Гнійна гранульома – при розташуванні під краєм нігтя або на валику виглядає як невеликий запалений вузлик, поступово збільшується в розмірах. Поверхня над ним гіперемована, сплющена, може бути покрита гнійно-серозним нальотом або підсихаючою скоринкою.
- Кандидо-грибкова та піококова пароніхія – розвивається у міру посилення запальної реакції в м’яких тканинах діафіза.
- Піднігтьовий екзостоз – це доброякісне розростання кісткової тканини, часто посттравматичної етіології. Воно має вигляд щільної маси з тенденцією до збільшення в розмірах.
- Навколонігтьова або піднігтьова фіброма – це доброякісне мезенхімальне утворення, безболісне, яке поступово призводить до дистрофії нігтя аж до його руйнування.
- Навколонігтьова або піднігтьова хондрома – це доброякісне новоутворення з гіалінової або фіброзно-хрящової тканини, має вигляд одиночної пухлини твердої консистенції.
- Дермоїдна кіста ложа – порушення розвитку тканин з утворенням епітеліальної порожнини, в якій можуть бути частинки зроговіння, волосся.
- Гломусні новоутворення – це доброякісне захворювання Барре-Массона, яке проявляється утворенням венозно-артеріальних анастомозів у капсулі з нервової та сполучної тканини.
- Злоякісні новоутворення (саркоми, меланоми ложа та валиків).
Лікування оніхокриптозу
Консервативні методи лікування використовуються відносно рідко і лише щодо легких випадків оніхокриптозу. Такі методи можна розділити на такі групи:
- Місцеве лікування мазями та лікарськими розчинами.
- Ізоляція врослої частини пластинки від м’яких тканин.
- Носіння ортопедичних пристроїв, які допомагають вирівняти пластинку та підняти врослу частину нігтя.
Лікування в домашніх умовах включає:
- Ретельне промивання ураженої кінцівки;
- Підсушування ватним диском з тампонадою області вростання препаратами з ромашки, чорнобривців, обліпихи, олії чайного дерева.
Рекомендується практикувати ванночки з антисептичними розчинами – наприклад, з додаванням 5 мл розчину аміаку на 1 літр води, або перманганату калію, або гіпертонічного розчину хлориду натрію, а також настої з кори дуба, коланхое, ромашки. Показана регулярна обробка навколонігтьової зони розчином брильянтового зеленого, йоду, метиленового синього, фукорцину, хлорофіліпту. Успішно використовують примочки та компреси з оніхолізином, діоксидином, фурациліном, риванолом.
Рекомендовані мазі:
- Левомеколь;
- Бетадин;
- Готова протизапальна суміш (на 5 г кристалічного йоду - 10 мл 20% водного розчину йодиду калію, 10 г саліцилової кислоти, 60 г ланоліну та 28 мл димексиду).
Між нігтем і стержнем накладають смужки бинта, змочені антибіотиками (наприклад, канаміцином з новокаїном).
Ортопедичні методи лікування, що сприяють ізоляції врослого нігтя, продемонстрували хороший ефект. В області нігтя фіксуються металокомпозитні ортопедичні пристрої, що допомагає зробити пластину більш плоскою та звільнити врослий край.
Консервативні методи лікування малотравматичні, можуть застосовуватися вдома та не вимагають госпіталізації пацієнта. Однак консервативна терапія не допоможе при тяжкому оніхокриптозі або рецидиві захворювання, а ортопедичні пристрої на фармацевтичному ринку зазвичай досить дорогі. Тому на перший план виходить хірургічна корекція.
Окрім повного та часткового видалення пластини, активно використовуються холодовий вплив (кріотерапія), лазерна та ультразвукова терапія, радіо- та електрокоагуляція, метод хімічної деструкції, мікрохірургія. Найпопулярнішою протягом багатьох років залишається крайова резекція нігтя – технічно нескладна операція, відносно малотравматична, що забезпечує задовільний косметичний ефект. Серед недоліків цього втручання можна назвати лише високий ризик рецидиву оніхокриптозу (за різними даними – від 13 до 28%).
Лазерна матриксектомія з використанням діодного лазера може знизити частоту рецидивів оніхокриптозу та оптимізувати загальну ефективність лікування захворювання. Найчастіше використовується вуглекислий лазер скальпельного інфрачервоного спектру. При такому впливі загоєння відбувається легше, ніж зазвичай, оскільки має відносно коротку запальну фазу, мізерну ексудацію та лейкоцитарну інфільтрацію.
Після хірургічного втручання пацієнтам рекомендується постільний режим протягом 24 годин з піднятою підніжжям ліжка. На другу добу дозволяється вставати та ходити без опори на прооперований палець ноги: такі обмеження зберігаються протягом приблизно тижня (дозволяється спиратися на п'яту під час ходьби). Протягом цього періоду щоденні перев'язки, промивання рани антисептичними розчинами, нанесення антибактеріальних мазей або присипки (Левомеколь, Бетадин, Банеоцин). За необхідності використовуються знеболювальні засоби.
Контрольні огляди проводяться через один місяць, потім – через 3 місяці, шість місяців, 9 місяців та один рік після операції. Це необхідно як для динамічного спостереження, так і для своєчасного виявлення рецидиву оніхокриптозу.
Профілактика
Основні рекомендації лікарів щодо профілактики оніхокриптозу включають:
- Гігієна, регулярне та якісне миття ніг і зміна шкарпеток;
- Правильне підстригання нігтів (не надто глибоке, залишаючи вільний край пластини близько 1 мм, з подальшою обробкою зрізаного краю м’якою пилкою);
- Використання спеціальних пом'якшувальних розчинів (лосьйонів) для запобігання вростанню нігтів;
- Уникнення травматичних пошкоджень пальців;
- Носіння взуття відповідно до розміру та форми стопи;
- Використання спеціальних ортопедичних пристроїв, якщо це необхідно;
- Своєчасне лікування грибкових захворювань;
- Контроль ваги.
Пацієнти, які страждають на супутні захворювання – зокрема, цукровий діабет – повинні регулярно відвідувати лікаря та виконувати його рекомендації. Людям з плоскостопістю та різними викривленнями стоп слід використовувати спеціальні ортопедичні пристрої та взуття.
До профілактичних заходів також належать своєчасні візити до ортопеда. Набагато легше запобігти поширенню проблеми на ранніх стадіях розвитку.
Прогноз
Незважаючи на постійне вдосконалення методів лікування оніхокриптозу, проблема залишається актуальною до сьогодні, що вимагає подальшої роботи з вивчення захворювання.
Методи лікування оніхокриптозу мають різну ефективність і підбираються індивідуально. Одним з найпоширеніших методів є маргінальна резекція: операція технічно проста, малотравматична та ефективна в косметичному плані (за умови адекватного звуження пластинки). Одним з відомих «мінусів» цієї процедури є високий відсоток рецидивів оніхокриптозу (за різними даними, від 13 до 28%). Частоту рецидивів можна зменшити шляхом додаткового впливу на зони росту нігтів – зокрема, хімічного впливу фенолом, гідроксидом натрію, трихлороцтовою або дихлороцтовою кислотою. Це призводить до хімічного руйнування матриксу. Перевагою маргінальної резекції є нескладність техніки та відсутність потреби в додатковому обладнанні.
Інші ефективні варіанти лікування включають ультразвукову матриксектомію та електрокоагуляцію – їх впевнено та успішно використовують у багатьох медичних закладах. Побічним ефектом хімічної матриксектомії є надмірне руйнування тканин через тривалий вплив реагуючої речовини. Побічним ефектом електрокоагуляції може бути опік прилеглих тканин. Що стосується кріодеструкції, то ця процедура вважається малотравматичною та рекомендована багатьма фахівцями, але вимагає наявності охолоджувального агента в закладі, а також відповідного обладнання.
Лазерне лікування оніхокриптозу використовується вже понад 40 років і визнано ефективним, радикальним, малотравматичним, коагулюючим та бактерицидним методом. Найпоширенішим вважається вуглекислий медичний лазер, що функціонує в інфрачервоному діапазоні. Серед «мінусів» цього методу – висока вартість та значні розміри обладнання. Як альтернативу пропонується використовувати діодні лазери. Вони дешевші та менші за розміром, функціонують в інфрачервоному діапазоні та не менш ефективні.
Оніхокриптоз та армія
Пацієнтам з оніхокриптозом, які мають служити в армії, рекомендується своєчасне виправлення порушення, для чого надається відстрочка на термін, необхідний для проведення операції. У більшості випадків показана операція крайової резекції пластинки та навколонігтьового валика з крайовим висіченням зони росту. Рідше практикується повне видалення нігтя або місцева тканинна пластика. Після успішного хірургічного втручання та завершення реабілітаційного періоду призовник вважається придатним до військової служби.
Якщо оніхокриптоз рецидивує або є інші супутні розлади, питання про придатність вирішується індивідуально на основі висновків експертної комісії.

