Медичний експерт статті
Нові публікації
Пункція перикарда, перикардіоцентез: способи проведення, ускладнення
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Кардіохірургія – це галузь медицини, яка дозволяє регулювати роботу серця за допомогою хірургічного втручання. У своєму арсеналі вона має багато різних операцій на серці. Деякі з них вважаються досить травматичними та виконуються з терапевтичною метою за гострими показаннями. Але є й такі види операцій на серці, як пункція перикарда, які не потребують розтину грудини та проникнення в порожнину серця. Цю досить інформативну міні-операцію можна проводити як з терапевтичною, так і з діагностичною метою. І, незважаючи на всю гадану простоту виконання, вона навіть може врятувати людині життя.
Показання
Перикардіоцентез – це операція, яка передбачає видалення ексудату з перикардіальної сумки. Важливо розуміти, що певна кількість рідини постійно присутня в порожнині перикарда, але це фізіологічно зумовлене явище, яке не має негативного впливу на серце. Проблеми виникають, якщо рідини накопичується більше, ніж зазвичай.
Операція з відкачування рідини з перикардіальної сумки проводиться лише в тому випадку, якщо попередні діагностичні дослідження підтверджують наявність у ній випоту. Наявність великої кількості ексудату може спостерігатися під час запального процесу в перикарді (перикардит), який у свою чергу може бути ексудативним або гнійним, якщо приєднується бактеріальна інфекція. При такому типі патології, як гемоперикард, в ексудаті присутня значна кількість клітин крові, а відкачана рідина має червоний колір.
Але перикардит також не виникає самостійно. Випіт у порожнину перикарда може бути спровокований як серцевими патологіями, такими як інфаркт міокарда, так і захворюваннями, не пов'язаними з серцево-судинною системою. До таких захворювань належать: ниркова недостатність, ревматоїдний артрит, туберкульоз, колагеноз, уремія. Лікарі іноді спостерігають подібну ситуацію при аутоімунних та онкологічних патологіях. Крім того, наявність гнійного ексудату в перикарді може бути пов'язана з наявністю бактеріальної інфекції в організмі пацієнта.
У деяких читачів може виникнути справедливе запитання: навіщо відкачувати рідину з перикарда, якщо її присутність там вважається фізіологічно обумовленим явищем? Невелика кількість рідини не може перешкоджати роботі серця, але якщо її об'єм швидко збільшується, створюючи тиск на життєво важливий орган, йому стає важче справлятися зі своїми функціями, і розвивається тампонада серця.
Тампонада серця – це стан кардіогенного шоку, який виникає, коли тиск у перикардіальній порожнині стає вищим за тиск крові у правому передсерді, а під час діастоли – у шлуночку. Серце стискається і не здатне забезпечити адекватний кровотік. Це призводить до помітного порушення кровообігу.
Якщо перикардіальний випіт розвивається повільно, то в перикардіальній сумці поступово накопичується велика кількість ексудату, що знову ж таки може спровокувати тампонаду серця. У цьому випадку надмірне здавлення серця великим об'ємом рідини може призвести до критичного зниження кровотоку, що вимагає негайного втручання для порятунку життя пацієнта.
У всіх вищезазначених випадках пункція перикарда проводиться для запобігання (планової) або лікування (екстреної) тампонади серця. Але ця процедура також має високу діагностичну цінність, тому її можуть призначити для виявлення характеру ексудату при підозрі на перикардит, який, як ми вже знаємо, може мати різні форми.
Підготовка
Якою б простою не здавалася процедура відкачування рідини з перикардіальної порожнини, її можна виконати лише після серйозного діагностичного обстеження серця, що включає:
- Фізикальний огляд кардіологом (вивчення анамнезу та скарг пацієнта, вислуховування тонів та шумів серця, простукування його меж, вимірювання артеріального тиску та пульсу).
- Здача аналізу крові, який дозволяє виявити запальний процес в організмі та визначити показники згортання крові.
- Проведення електрокардіограми. У разі порушеного перикардіального випоту на електрокардіограмі будуть помітні певні зміни: ознаки синусової тахікардії, зміна висоти зубця R, що вказує на зміщення серця в межах перикардіальної сумки, низький вольтаж через зменшення електричного струму після проходження через нього рідини, що накопичилася в перикарді або плеврі.
- Крім того, можна виміряти центральний венозний тиск, який підвищений при перикардиті з великим випотом.
- Призначається рентген грудної клітки. На рентгенівському знімку чітко видно збільшений, округлий силует серця та розширену каудальную порожнисту вену.
- Ехокардіографія. Вона проводиться за день до операції та допомагає уточнити причину порушеного випоту, наприклад, наявність злоякісного новоутворення або розрив стінки лівого передсердя.
Тільки після підтвердження діагнозу перикардиту або виявлення скупчення ексудату в порожнині перикарда призначається екстрена або планова операція зі збору рідини з перикардіальної сумки з метою її дослідження або розвантаження роботи серця. Результати інструментальних досліджень дозволяють лікарю окреслити передбачувані точки пункції перикарда та визначити фактичні методи проведення операції.
Під час фізикального огляду та спілкування з лікарем необхідно розповісти йому про всі ліки, які ви приймаєте, особливо ті, що можуть знижувати згортання крові (ацетилсаліцилова кислота та інші антикоагулянти, деякі протизапальні препарати). Зазвичай лікарі забороняють приймати такі ліки за тиждень до операції.
У разі діабету необхідно проконсультуватися щодо прийому гіпоглікемічних препаратів перед проведенням перикардіальної пункції.
Ось що стосується ліків, тепер поговоримо про харчування. Операцію слід проводити натщесерце, тому споживання їжі та навіть води доведеться обмежити заздалегідь, про що лікар попередить вас на етапі підготовки до хірургічного втручання.
Ще до операції медичний персонал повинен підготувати всі необхідні ліки, що використовуються під час цієї процедури:
- антисептики для обробки шкіри в зоні проколу (йод, хлоргексидин, спирт),
- антибіотики для введення в перикардіальну порожнину після видалення гнійного ексудату (у разі гнійного перикардиту),
- анестетики для місцевої ін'єкційної анестезії (зазвичай лідокаїн 1-2% або новокаїн 0,5%),
- седативні засоби для внутрішньовенного введення (фентаніл, мідазолам тощо).
Пункцію перикарда проводять у спеціально обладнаній кімнаті (операційній, маніпуляційній), яка повинна бути забезпечена всіма необхідними інструментами та матеріалами:
- Спеціально підготовлений стіл, на якому можна знайти всі необхідні ліки, скальпель, хірургічну нитку, шприци з голками для проведення анестезії та перикардіоцентезу (20-кубовий шприц з голкою довжиною 10-15 см та діаметром близько 1,5 мм).
- Стерильні чисті витратні матеріали: рушники, серветки, марлеві тампони, рукавички, халати.
- Розширювач, стерильні затискачі, трубка для відведення ексудату (якщо є великий об'єм рідини, якщо вона буде відводитися природним шляхом), дренажний мішок з адаптерами, великий катетер, дріт-направляючий пристрій, виготовлений у формі літери «J».
- Спеціальне обладнання для контролю стану пацієнта (електрокардіомонітор).
У кабінеті необхідно бути готовим до екстрених реанімаційних заходів, адже операція проводиться на серці і ускладнення завжди можливі.
Техніка пункції перикарда
Після завершення підготовчої частини процедури починається сама операція. Пацієнта розміщують на операційному столі, напівлежачи на спині, тобто верхня частина його тіла піднята відносно площини на 30-35 градусів. Це необхідно для того, щоб накопичена рідина під час маніпуляцій опинилася в нижній частині перикардіальної порожнини. Пункцію перикарда можна проводити також у положенні сидячи, але це менш зручно.
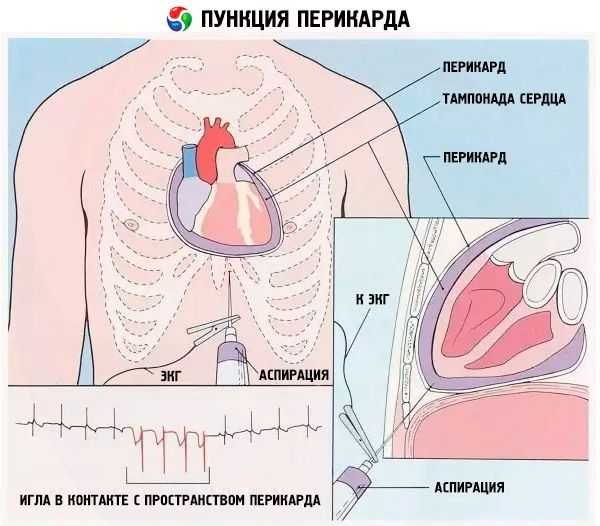
Якщо пацієнт помітно нервує, йому дають заспокійливі препарати, найчастіше через венозний катетер. Річ у тім, що операція проводиться під місцевою анестезією, і людина весь час перебуває у свідомості, а це означає, що вона може бачити, що з нею відбувається, і неадекватно реагувати.
Далі шкіру в області проколу (нижня частина грудей та ребра з лівого боку) дезінфікують антисептиком. Решту тіла накривають чистою білизною. У місце введення голки (шкіра та підшкірний шар) вводять анестетик.
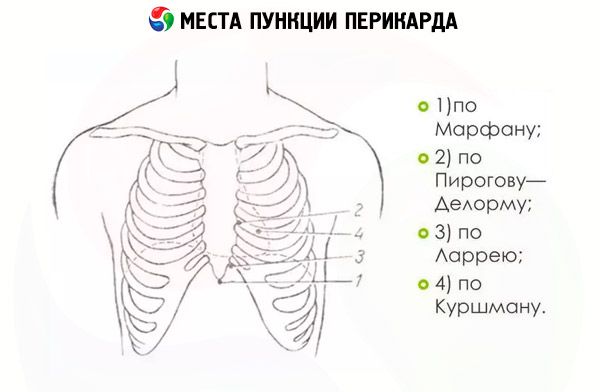
Операцію можна виконати кількома способами. Вони відрізняються місцем введення голки та її рухом, доки вона не досягне стінки перикарда. Наприклад, за методом Пирогова-Караваєва голка вводиться в область 4-го міжребер'я з лівого боку. Точки проколу перикарда розташовані на 2 см збоку від грудини.
Згідно з методом Делорма-Міньйона, прокол повинен розташовуватися вздовж лівого краю грудини між 5-м і 6-м ребрами, а точки проколу перикарда за методом Шапошнікова повинні розташовуватися поблизу правого краю грудини між 3-м і 4-м ребрами.
Найпоширенішими методами через їхню низьку травматичність є методи Ларрея та Марфана. При їх використанні ризик пошкодження плеври, серця, легень або шлунка мінімальний.
Пункція перикарда за Ларреєм передбачає прокол шкіри поблизу мечоподібного відростка з лівого боку в місці прилягання до нього хрящів 7-го ребра (нижня частина мечоподібного відростка). Спочатку голка для пункції вводиться перпендикулярно до поверхні тіла на 1,5-2 см, потім вона різко змінює напрямок і йде паралельно площині, в якій лежить пацієнт. Через 2-4 см вона впирається в стінку перикарда, прокол якої проводиться з помітним зусиллям.
Далі виникає відчуття руху голки в порожнечі (опору практично немає). Це означає, що вона проникла в перикардіальну порожнину. Потягнувши поршень шприца на себе, можна побачити рідину, що потрапляє в нього. Шприца об'ємом 10-20 куб.см достатньо для діагностичного забору ексудату або відкачування невеликої кількості рідини.
Пункцію необхідно виконувати дуже повільно. Рух голки всередині тіла супроводжується введенням анестетика кожні 1-2 мм. Коли голка шприца досягла порожнини перикарда, додатково вводиться невелика доза анестетика, після чого починається аспірація (відкачування ексудату).
Рух голки контролюється за допомогою спеціального електрода, прикріпленого до неї. Однак лікарі воліють покладатися на власні відчуття та досвід, оскільки проходження голки через стінку перикарда не залишається непоміченим.
Якщо відчувається ритмічне посмикування шприца, голка може впиратися в серце. У цьому випадку її трохи відтягують назад і притискають шприц ближче до грудини. Після цього можна спокійно починати видаляти випіт з перикарда.
Якщо пункцію перикарда проводять з лікувальною метою при підозрі на гнійний перикардит, то після відкачування випоту порожнину перикарда обробляють антисептиком в обсязі, що не перевищує кількість відкачаного ексудату, а потім у неї вводять кисень та ефективний антибіотик.
Пункцію перикарда на екстреному етапі можна виконати за умов, коли є велика кількість ексудату, що становить небезпеку для життя пацієнта. Одного шприца тут недостатньо. Після вилучення голки з тіла в ній залишають провідник, в отвір для ін'єкції вводять розширювач і по провіднику вводять катетер із затискачами, до якого приєднують дренажну систему. За допомогою такої конструкції згодом рідина відводиться з порожнини перикарда.
Після завершення операції катетер міцно кріплять до тіла пацієнта та залишають на певний час, протягом якого пацієнт перебуватиме в медичному закладі під наглядом лікаря. Якщо рідина відкачується шприцом, то після завершення процедури, після вилучення голки з тіла, місце проколу короткочасно притискають та заклеюють медичним клеєм.
Пункція перикарда за Марфаном виконується аналогічним чином. Тільки голка для перикардіоцентезу вводиться навскіс під верхівку мечоподібного відростка та рухається до задньої частини грудини. Коли голка впирається в листок перикарда, шприц трохи відводять від шкіри та проколюють стінку органу.
Тривалість процедури відкачування рідини з перикардіальної сумки може варіюватися від 20 хвилин до 1 години. Ексудат відкачується потроху, даючи серцю можливість звикнути до змін тиску ззовні та зсередини. Глибина проникнення значною мірою залежить від конституції пацієнта. Для худих людей цей показник коливається в межах 5-7 см, для людей із зайвою вагою, залежно від товщини підшкірного жирового шару, він може досягати 9-12 см.
Протипоказання до проведення
Незважаючи на те, що пункція перикарда є серйозною та дещо небезпечною операцією, її проводять у будь-якому віці. Період новонародженості не є винятком, якщо немає інших способів відновити коронарний кровотік у малюка, в перикарді якого накопичується рідина.
Вікових обмежень для проведення операції немає. Що стосується обмежень за станом здоров'я, то тут також немає абсолютних протипоказань. По можливості слід намагатися уникнути такої операції при поганому згортанні крові (коагулопатії), розшаруванні центральної аорти, низькому рівні тромбоцитів. Однак, якщо є ризик серйозних порушень кровообігу, лікарі все ж вдаються до пункційного лікування.
Пункцію перикарда не проводять, якщо захворювання не супроводжується великим випотом або швидким заповненням перикарда виділеним ексудатом. Пункцію також не слід проводити, якщо після процедури існує високий ризик тампонади серця.
Існують певні ситуації, що вимагають особливої обережності під час проведення пункції. Дуже обережно видаляють бактеріальний ексудат з порожнини перикарда при гнійному перикардиті, у разі випоту, пов'язаного з онкологічними патологіями, при лікуванні гемоперикарда, що розвивається внаслідок пошкодження або травми грудної клітки та серця. Ускладнення можливі під час операції та у пацієнтів з тромбоцитопенією (через низьку концентрацію тромбоцитів кров погано згортається, що може призвести до кровотечі під час хірургічних маніпуляцій), а також у тих, хто за показаннями приймав антикоагулянти (препарати, що розріджують кров і уповільнюють її згортання) незадовго до операції.
Наслідки після процедури
Пункція перикарда – це кардіохірургічна процедура, яка, як і будь-яка інша операція на серці, має певні ризики. Непрофесіоналізм хірурга, незнання техніки хірургічного втручання, порушення стерильності використовуваних інструментів можуть призвести до порушень у функціонуванні не тільки серця, але й легень, плеври, печінки, шлунка.
Оскільки всі маніпуляції проводяться за допомогою гострої голки, яка під час руху може пошкодити сусідні органи, хірургу важливо не тільки бути обережним, але й знати шляхи, якими голка може легко потрапити в порожнину перикарда. Адже операція проводиться практично наосліп. Єдиний спосіб контролювати ситуацію – це моніторинг за допомогою апаратів ЕКГ та УЗД.
Лікар повинен намагатися не тільки суворо дотримуватися техніки, але й бути неймовірно обережним. Намагаючись з силою пройти крізь стінку перикарда, можна перестаратися і встромити голку в серцеву оболонку, пошкодивши її. Цього не можна допускати. Відчувши пульсацію серця крізь посмикування шприца, потрібно негайно відтягнути голку назад, відпустивши її трохи навскіс у порожнину з ексудатом.
Перед операцією обов'язковим є ретельний огляд меж серця та його роботи. Пункцію слід робити в місці, де є велике скупчення ексудату; під час аспірації решта внутрішньопорожнинної рідини буде притягнута до нього.
Важливим є відповідальний підхід до вибору методу пункції перикарда. Хоча метод Ларрея є кращим у більшості випадків, при деяких деформаціях грудної клітки, значно збільшеній печінці, інкапсульованому перикардиті варто розглянути інші методи проведення пункції перикарда, які не матимуть неприємних наслідків у вигляді пошкодження життєво важливих органів голкою або неповного видалення ексудату.
Якщо операцію виконано відповідно до всіх вимог досвідченим хірургом, єдиним наслідком такої процедури буде нормалізація роботи серця завдяки зменшенню тиску на нього перикардіальної рідини та можливість подальшого ефективного лікування наявної патології.
Ускладнення після процедури
В принципі, всі можливі ускладнення, що розвиваються протягом кількох днів після операції, виникають під час процедури. Наприклад, пошкодження серцевого міокарда або великих коронарних артерій може призвести до зупинки серця, що вимагає термінового втручання реаніматологів та відповідного лікування в майбутньому.
Найчастіше голка пошкоджує камеру правого шлуночка, що може спровокувати якщо не зупинку серця, то шлуночкову аритмію. Порушення серцевого ритму можуть виникати і під час руху провідника, що буде відображатися на кардіомоніторі. У цьому випадку лікарі мають справу з передсердною аритмією, яка вимагає негайної стабілізації стану (наприклад, призначення антиаритмічних препаратів).
Гостра голка в необережних руках може пошкодити плевру або легені по дорозі, тим самим викликавши пневмоторакс. Тепер може спостерігатися скупчення рідини в плевральній порожнині, що вимагатиме ідентичних дренажних заходів (відкачування рідини) в цій області.
Іноді під час відкачування рідини виявляється її червоне забарвлення. Це може бути як ексудат у гемоперикарді, так і кров внаслідок пошкодження епікардіальних судин голкою. Дуже важливо якомога швидше визначити природу відкачаної рідини. У разі пошкодження судин кров в ексудаті все ще швидко згортається, якщо її помістити в чисту ємність, тоді як геморагічний ексудат втрачає цю здатність вже в порожнині перикарда.
Голка також може проколоти інші життєво важливі органи: печінку, шлунок та деякі інші органи черевної порожнини, що є дуже небезпечним ускладненням, яке може призвести до внутрішньої кровотечі або перитоніту, що вимагає термінових заходів для порятунку життя пацієнта.
Можливо, не таким небезпечним, але все ж неприємним наслідком після процедури пункції перикарда є інфікування рани або потрапляння інфекції в перикардіальну сумку, що призводить до розвитку запальних процесів в організмі, а іноді навіть може викликати зараження крові.
Можливих ускладнень можна уникнути, якщо суворо дотримуватися методу лікування (або діагностики) пункції, проводити всі необхідні діагностичні дослідження, діяти впевнено, але обережно, без поспіху, метушні та різких рухів, а також дотримуватися вимог абсолютної стерильності під час операції.
 [ 22 ]
[ 22 ]
Догляд після процедури
Навіть якщо на перший погляд здається, що операція пройшла успішно, не можна виключати ймовірність прихованого пошкодження, яке згодом нагадає про себе великими неприємностями, як для пацієнта, так і для лікаря, який проводив хірургічне втручання. Щоб виключити такі ситуації, а також, за необхідності, вчасно надати пацієнту екстрену допомогу, після процедури обов'язково проводиться рентгенологічне дослідження.
Пацієнт може залишатися в медичному закладі протягом кількох днів або навіть тижнів після процедури. Якщо це була діагностична процедура, яка пройшла без ускладнень, пацієнт може покинути лікарню наступного дня.
У разі ускладнень, а також при встановленні катетера, який буде відводити рідину навіть після операції, пацієнта випишуть лише після стабілізації його стану та зникнення потреби в дренажі. І навіть у цьому випадку досвідчені лікарі воліють перестраховуватися, додатково проводячи ЕКГ, КТ або МРТ. Проведення томографії також показове для виявлення новоутворень на стінках перикарда та оцінки товщини його стінок.
Під час відновлення після перикардіальної пункції пацієнт перебуває під наглядом лікуючого лікаря та молодшого медичного персоналу, які регулярно вимірюють пульс, артеріальний тиск, контролюють дихальні характеристики пацієнта, щоб своєчасно виявити можливі відхилення, які не були виявлені за допомогою рентгена.
І навіть після того, як пацієнт покине клініку, за наполяганням лікаря, йому доведеться дотримуватися певних профілактичних заходів для запобігання ускладненням. Це включає перегляд раціону та режиму харчування, відмову від шкідливих звичок, розвиток здатності раціонально реагувати на стресові ситуації.
Якщо пункція перикарда проводиться з лікувальною метою, пацієнт може залишатися в клініці до завершення всіх лікувальних процедур, які можна виконати лише в умовах стаціонару. Виконання міні-операції з діагностичною метою дасть лікарю напрямок для подальшого лікування пацієнта, яке може бути проведене як в умовах стаціонару, так і вдома, залежно від діагнозу та стану пацієнта.

