Медичний експерт статті
Нові публікації
Рідина в порожнині перикарда: що означає, допустимі норми
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Серце – це наш життєвий двигун, робота якого залежить від багатьох факторів, зокрема від біологічних внутрішніх процесів. Іноді причиною болю та дискомфорту в області серця є рідина в перикарді, яка оточує серце з усіх боків. А причиною нездужання є здавлення серця рідиною або запальний процес, локалізований у тканинах міокарда або перикарда.
Епідеміологія
Згідно зі статистикою, близько 45% усіх перикардитів мають вірусну природу, при лікуванні яких пріоритетом є підвищення імунітету (вітаміни, імуностимулятори), тоді як бактерії, для боротьби з якими використовуються антибіотики, викликають запальні процеси в перикарді лише у 15% епізодів захворювання. Найрідкіснішими видами патології є грибкові та паразитарні перикардити.
Причини рідини перикарда
Спробуємо конкретно розібратися, які стани та патології можуть спровокувати збільшення об'єму рідини в перикарді, яка зараз розглядається не як мастило під час тертя серця, а як фактор, що загрожує життю.
Найпоширенішою причиною незапального скупчення рідини в перикарді вважається набряковий синдром. Це не захворювання, а симптом, який може супроводжувати такі патологічні та непатологічні процеси:
- вроджений дивертикуліт лівого шлуночка серця,
- серцева недостатність,
- патології видільної системи, зокрема нирок,
- захворювання, при якому існує пряме сполучення між двома шарами перикарда,
- дефіцитні стани, такі як анемія,
- стан виснаження організму,
- пухлини середостіння, мікседема,
- порушення обміну речовин у тканинах організму,
- різні запальні патології,
- травми, що супроводжуються набряком тканин,
- алергічні реакції.
Іноді розвиток гідроперикарда може спостерігатися як наслідок прийому вазодилататорів або ускладнення променевої терапії.
Фактори ризику
Вагітність та похилий вік можна вважати факторами ризику розвитку патології.
Найпоширенішими причинами запального процесу в перикарді ( перикардиту ) вважаються туберкульоз та ревматичне ураження органу. Йдеться про інфекційно-алергічну реакцію, в результаті якої утворюється велика кількість ексудату.
Фактори ризику в цьому випадку можна врахувати:
- бактеріальні, вірусні та грибкові захворювання: скарлатина, гострі респіраторні вірусні інфекції, ВІЛ, пневмонія, плеврит, ендокардит, кандидоз тощо,
- наявність паразитів в організмі ( ехінококова інфекція, токсоплазмоз тощо),
- алергічні патології, включаючи харчову та лікарську алергію,
- аутоімунні захворювання ( ревматоїдний артрит, червоний вовчак, системна склеродермія, дерматоміозит тощо),
- аутоімунні процеси ( ревматична лихоманка тощо),
- хронічна серцева недостатність,
- запальні захворювання серцевих оболонок ( міокардит, ендокардит),
- будь-які травми серця (проникаючі та непроникаючі),
- рак та променева терапія,
- вроджені та набуті патології розвитку перикарда (наявність у ньому кіст та дивертикул),
- порушення гемодинаміки, набряковий синдром,
- захворювання ендокринної системи та порушення обміну речовин ( ожиріння серця, порушення обміну глюкози та цукровий діабет, гіпотиреоз ).
Як ми вже говорили, рідина в перикарді може накопичуватися в результаті ножових поранень серця, але така ж ситуація може спостерігатися і після хірургічного втручання на органі, в результаті післяопераційного ускладнення (запалення).
Своєрідною травмою для серця є інфаркт міокарда, який також може протікати із запальними ускладненнями та провокувати підвищення рівня рідини в перикардіальній сумці. Те саме можна сказати і про ішемічні (некротичні) зміни міокарда серця.
Якщо уважно придивитися, можна побачити багато збігів у причинах перикардиту та гідроперикардиту. Теоретично, друга патологія є різновидом неінфекційного перикардиту, оскільки застійні явища в перикарді в будь-якому випадку викликають у ньому патологічні процеси запального типу.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Патогенез
Зі шкільної біології відомо, що наше серце народжується в «сорочці». Назва цієї «сорочки» — перикард, він складається з щільних фізіологічних тканин і виконує захисну функцію.
Перикард також називають перикардіальною сумкою, всередині якої серце почувається комфортно та може працювати без перебоїв. Перикардіальна сумка складається з двох шарів (листків): вісцерального або зовнішнього та тім'яного (внутрішнього), які можуть зміщуватися один відносно одного.
Серце, як рухомий м’язовий орган, перебуває в постійному русі (його стінки скорочуються та перекачують кров, як насос). У таких умовах, якби навколо нього не було перикарда, воно могло б зміститися, що призвело б до перегинання судин та порушення кровообігу.
Більше того, перикард захищає серце від розширення під час великих навантажень на орган. Вважається, що він також є захисним бар'єром, що запобігає проникненню інфекції в тканини серця під час запалення внутрішніх органів.
Але не менш важливою функцією перикарда є запобігання тертю високорухливого серця об сусідні нерухомі структури грудної клітки. А щоб серце не відчувало тертя об сам перикард та сусідні органи, між його шарами є невелика кількість рідини.
Таким чином, рідина в перикарді завжди присутня, але в нормі її кількість, за різними джерелами, не повинна перевищувати 20-80 мл. Зазвичай цей показник обмежується 30-50 мл, а збільшення об'єму перикардіального випоту до 60-80 мл вважається патологією. Але якщо при такій кількості вільної рідини злегка жовтуватого кольору людина почувається здоровою і не має жодних підозрілих симптомів, немає причин для занепокоєння.
Зовсім інша справа, якщо рідина в перикарді накопичується в помірній та великій кількості. Це може бути 100-300 мл, або 800-900 мл. Коли показник дуже високий і досягає 1 літра, мова йде про дуже небезпечний для життя стан, який називається тампонадою серця (стискання серця рідиною, що накопичується в перикардіальній сумці).
Але звідки береться надлишок рідини в перикарді? Зрозуміло, що це неможливо в умовах абсолютного здоров'я. Рідина в перикарді постійно оновлюється, поглинаючись перикардіальними листками, і її кількість залишається приблизно постійною. Збільшення її об'єму можливе лише у двох випадках:
- при порушеннях обміну речовин у тканинах перикарда, внаслідок яких знижується всмоктування транссудату,
- додавання запального ексудату до існуючої незапальної рідини.
У першому випадку йдеться про захворювання, пов'язані з порушеннями гемодинаміки, розвитком набрякового або геморагічного синдрому, пухлинними процесами, внаслідок яких у порожнині перикарда накопичується прозора рідина, що містить сліди епітеліальних клітин, білок і частинки крові. Такий патологічний стан зазвичай називають гідроперикардом.
Поява запального ексудату найчастіше пов'язана з проникненням інфекції в перикард через кров і лімфу, якщо в організмі вже було вогнище гнійного запалення. У цьому випадку мова йде про інфекційно-запальну патологію під назвою «перикардит», яка має кілька різних форм.
Але запалення в перикарді може бути і неінфекційним. Це спостерігається при пухлинних процесах з метастазами в області серця, коли процес поширюється з довколишніх тканин (наприклад, при міокардиті), порушеннях обміну речовин у тканинах перикарда, травмах перикарда (удар в область серця, поранення, ножове поранення).
Симптоми рідини перикарда
Клінічна картина перикардиту, при якому в перикарді накопичується надлишок рідини, може варіюватися залежно від причини та кількості транссудату/ексудату. Сам по собі перикардит не виникає. Він виступає ускладненням патологій або травм, що вже є в організмі, тому немає потреби говорити про конкретні симптоми.
Дуже часто пацієнт навіть не підозрює, що в його перикарді накопичується рідина, тобто не замислюється про таку причину погіршення здоров'я, підозрюючи серцево-судинні патології, застуду та захворювання дихальної системи, захворювання нирок. Саме з цими проблемами звертаються до терапевта, але діагностичні дослідження показують, що симптоми, що з'явилися, є вже пізніми проявами захворювань, тобто їх ускладненням.
Отже, з якими скаргами може звернутися до лікаря пацієнт зі збільшеним об'ємом перикардіальної рідини?
- задишка як у стані спокою, так і при фізичному навантаженні,
- дискомфорт за грудиною, який особливо чітко відчувається, коли людина нахиляється вперед,
- біль в області серця різної інтенсивності, пов'язаний з тиском на орган, біль може віддавати в спину, плече, шию, ліву руку,
- відчуття стиснення в грудях, тисняви,
- утруднене дихання, напади задухи, відчуття нестачі повітря,
- набряковий синдром, який особливо помітний на обличчі, верхніх і нижніх кінцівках,
- знижений систолічний та підвищений венозний тиск, набряклі вени на шиї,
- симптоми тахікардії, аритмії,
- непродуктивний гавкаючий кашель, який не приносить полегшення,
- хрипкий голос,
- підвищене потовиділення, особливо на тлі туберкульозу,
- збільшення печінки та біль у правому підребер'ї,
- проблеми з проходженням їжі через стравохід через здавлення збільшеним перикардом,
- часта гикавка в результаті здавлення діафрагмального нерва,
- блідо-блакитний колір шкіри через порушення кровообігу (стискання серця перикардіальним випотом та ексудатом призводить до порушення його скоротливої функції),
- втрата апетиту та пов'язана з цим втрата ваги.
Зрозуміло, що пацієнти можуть скаржитися на погіршення загального стану, слабкість, головний біль та біль у м’язах, але лише деякі пацієнти відчувають такі симптоми. Але лихоманка, спричинена підвищенням температури тіла внаслідок запалення, присутня в більшості випадків звернення за медичною допомогою з дискомфортом, пов’язаним зі скупченням рідини в перикарді, особливо у випадках інфекційних уражень. Ці скарги можна вважати неспецифічними першими ознаками запалення, яке згодом призводить до переповнення перикарда рідиною.
Але задишка, біль у серці, коливання пульсу та артеріального тиску можуть безпосередньо свідчити про те, що рідина в перикарді заважає роботі серця.
Важливо розуміти, що перикардит може бути не тільки інфекційним чи неінфекційним, гострим чи хронічним, він має кілька різновидів, які відрізняються своїм перебігом та кількістю рідини в перикарді.
У гострій формі може виникати сухий (також відомий як фібринозний) та ексудативний перикардит. У першому випадку фібрин із серозної оболонки серця виділяється в порожнину перикарда, що зумовлено її переповненням кров’ю. У цьому випадку в перикарді виявляються лише сліди рідини. При ексудативному перикардиті вільна рідина в перикарді виявляється у великій кількості.
Перикардіальний випіт може складатися з напіврідкого ексудату при запальних процесах та гемодинамічних порушеннях, кров'янистої рідини (геморагічний перикард) при пораненнях, туберкульозі або розриві аневризми, та рідини з домішкою гною при інфекційних ураженнях.
Ексудативний перикардит може мати тривалий перебіг, переходячи в хронічну форму через 6 місяців. Невелика кількість рідини в перикарді (80-150 мл) може не викликати виражених симптомів захворювання, і пацієнт може думати, що він вже одужав. Але через деякий час запальний процес під впливом різних факторів може посилюватися, і підвищений рівень рідини в перикарді викличе неприємні симптоми, які до того ж є абсолютно небезпечними.
Якщо в перикарді накопичилося багато рідини, яка починає сильно стискати серце, внаслідок чого порушується його робота, говорять про тампонаду серця. У цьому випадку відбувається недостатнє розслаблення камер серця, і вони не справляються з перекачуванням необхідного об'єму крові. Все це призводить до появи симптомів гострої серцевої недостатності:
- сильна слабкість, падіння артеріального тиску (колапс, втрата свідомості ),
- гіпергідроз (інтенсивне виділення холодного поту),
- сильний тиск і важкість у грудях,
- прискорений пульс,
- сильна задишка,
- високий венозний тиск, що проявляється розширенням яремної вени,
- надмірне розумове та фізичне збудження,
- дихання прискорене, але поверхневе, неможливість глибоко вдихнути,
- виникнення тривоги, страху смерті.
Вислухавши пацієнта стетоскопом, лікар відзначає слабкі та приглушені серцеві тони, появу хрускоту та шумів у серці (спостерігаються при певному положенні тіла пацієнта), що типово для перикардиту, що протікає з тампонадою серця або без неї.
Перикардіальна рідина у дітей
Як би дивно це не звучало, надлишок рідини в перикарді може з'явитися навіть у ненародженої дитини. Невелике скупчення перикардіального випоту, як прояв гіперкінетичної реакції серцево-судинної системи, може свідчити про розвиток анемії легкого та середнього ступеня тяжкості. При тяжкій анемії кількість транссудату може значно перевищувати нормальні значення, що є симптомом, що загрожує життю дитини.
Але рідина в перикарді плода може утворюватися також в результаті порушень розвитку тканин лівого шлуночка серця. У цьому випадку у верхній частині серця з боку лівого шлуночка виникає випинання стінок – дивертикул, який порушує відтік перикардіального випоту (гідроперикард). Транссудат накопичується між шарами перикарда і через деякий час може призвести до розвитку тампонади серця.
Патології в розвитку серця плода та поява великої кількості рідини навколо нього можуть бути виявлені під час ультразвукового обстеження вагітної жінки.
Перикардит у дитини можна діагностувати ще в ранньому дитинстві. Найчастіше захворювання виникає на тлі перенесених вірусних інфекцій, на тлі ревматизму та дифузних (поширених) захворювань сполучної тканини. Але цілком можливі й неспецифічні форми перикардиту, спричинені грибковою інфекцією, інтоксикацією організму внаслідок захворювань нирок, авітамінозу, гормональної терапії тощо. У немовлят патологія часто розвивається на тлі бактеріальної інфекції (стафілококи, стрептококи, менінгококи, пневмококи та інші види збудників).
Розпізнати захворювання у немовлят дуже важко, особливо якщо мова йде про суху форму перикардиту. Гострий перикардит завжди починається з підвищення температури тіла, що не є специфічним симптомом, почастішання серцебиття та болю, що можна розпізнати за частими епізодами неспокою та плачу у малюка.
Старші діти з невеликою кількістю рідини в перикарді скаржаться на біль у грудях зліва, який посилюється, коли дитина намагається глибоко вдихнути. Біль може посилюватися при зміні положення тіла, наприклад, при нахилі. Часто біль іррадіює в ліве плече, тому скарги можуть звучати саме так.
Особливо небезпечним вважається ексудативний (ефузивний) перикардит, при якому кількість рідини в перикарді швидко збільшується і може досягати критичних показників з розвитком тампонади серця. У немовляти симптомами патології можна вважати:
- підвищений внутрішньочерепний тиск,
- значне наповнення вен кисті, ліктя та шиї, які стають чітко видимими та пальпованими, що виключається в ранньому віці,
- поява блювоти,
- слабкість м'язів потилиці,
- випинання тім'ячка.
Ці симптоми не можна назвати специфічними, але вони важливі для розпізнавання проблеми зі здоров'ям у дитини, яка ще не може говорити про інші симптоми захворювання.
Гостра стадія ексудативного перикардиту у дитини старшого віку супроводжується задишкою, тупим болем в області серця, погіршенням загального стану. Під час больових нападів дитина намагається сісти та нахилитися, нахиливши голову до грудей.
Можуть з'явитися такі симптоми: гавкаючий кашель, хрипота, зниження артеріального тиску, нудота з блювотою, гикавка, біль у животі. Характерною є поява парадоксального пульсу зі зменшеним наповненням вен на вході.
Якщо мова йде про тампонаду серця, то спостерігається посилення задишки, поява відчуття нестачі повітря та страху, шкіра дитини стає дуже блідою, на ній з'являється холодний піт. Одночасно відзначається підвищена психомоторна збудливість. Якщо не вжити термінових заходів, дитина може померти від гострої серцевої недостатності.
Хронічний ексудативний перикардит будь-якої етіології у дитини характеризується погіршенням загального стану та постійною слабкістю. Дитина швидко втомлюється, відчуває задишку та дискомфорт у грудях, особливо під час руху, фізичних навантажень, занять спортом.
Ускладнення і наслідки
Застій у перикардіальній сумці та запальні процеси в ній, що супроводжуються збільшенням об'єму рідини в перикарді, не можуть пройти безслідно, проявляючись лише погіршенням загального стану пацієнта, появою задишки та болю за грудиною.
По-перше, збільшуючись в об'ємі, рідина все більше тисне на серце, ускладнюючи його роботу. А оскільки серце – це орган, що відповідає за кровопостачання всього організму, збої в його роботі чреваті порушеннями кровообігу. Кров, у свою чергу, вважається основним джерелом живлення для клітин, вона ж постачає їх киснем. Порушується кровообіг, і різні органи людини починають страждати від голоду, порушується їх функціональність, що тягне за собою появу інших симптомів, наприклад, проявів інтоксикації, що значно знижує якість життя людини.
По-друге, накопичення запального ексудату загрожує розвитком рубцево-спайкового процесу. У цьому випадку може постраждати не стільки сам перикард через розростання фіброзної тканини та ущільнення його листків накопиченням кальцію, скільки серце, яке не може забезпечити достатнє наповнення камер кров’ю під час діастоли. В результаті розвивається венозний застій, що спричиняє підвищений ризик утворення тромбів.
Запальний процес може поширюватися і на міокард, викликаючи в ньому дегенеративні зміни. Така патологія називається міоперикардитом. Поширення спайкового процесу загрожує зрощенням серця з прилеглими органами, включаючи тканини стравоходу, легень, грудної клітки та хребта.
Застій рідини в перикарді, особливо при великій кількості крові, може призвести до інтоксикації організму продуктами її розпаду, внаслідок чого знову страждають різні органи, і в першу чергу органи виділення (нирки).
Але найнебезпечнішим станом при ексудативному та гідроперикардиті зі швидким збільшенням об'єму рідини в перикарді є стан тампонади серця, який за відсутності термінового ефективного лікування призводить до смерті пацієнта.
Діагностика рідини перикарда
Перикардіальна рідина не вважається патологічним станом, якщо її кількість не перевищує загальноприйнятих норм. Але як тільки обсяг випоту стає настільки великим, що починає викликати симптоми серцевої недостатності та інших прилеглих органів, зволікати не можна.
Оскільки симптоми перикардиту можуть нагадувати різні захворювання, пацієнти звертаються за консультацією до терапевта, який після фізикального огляду, збору анамнезу та вислуховування пацієнта направляє його на прийом до кардіолога. Симптоми, які назвуть пацієнти, мало що скажуть про справжню причину недуги, але можуть підштовхнути лікаря в правильному напрямку, оскільки більшість із них все ж вказують на проблеми із серцем.
Простукування та прослуховування серця допоможе підтвердити здогадку. Простукування покаже збільшення меж серця, а прослуховування — слабке та приглушене серцебиття, що свідчить про обмежений рух структур серця через його стиснення.
Проведення лабораторних досліджень крові та сечі допоможе оцінити характер наявних проблем зі здоров'ям, визначити причину та тип перикардиту, а також оцінити інтенсивність запалення. Для цього призначаються такі аналізи: клінічний та імунологічний аналіз крові, біохімія крові, загальний аналіз сечі.
Але ні фізикальне обстеження з прослуховуванням, ні лабораторні дослідження не дають можливості поставити точний діагноз, оскільки вони не дозволяють оцінити наявність рідини в перикарді та її об'єм, а також визначити, з чим саме пов'язане порушення роботи серця. Цю проблему вирішує інструментальна діагностика, багато методів якої дозволяють оцінити ситуацію в найдрібніших деталях.
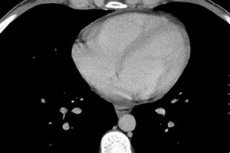
Основним методом, що дозволяє визначити не тільки наявність рідини в перикарді, але й її рівень, вважається ехокардіограма (ЕхоКГ). Таке дослідження дозволяє виявити навіть мінімальну кількість транссудату (від 15 мл), уточнити зміни рухової активності серцевих структур, потовщення шарів перикарда, спайки в області серця та його зрощення з іншими органами.
Визначення кількості рідини в перикарді за допомогою ехокардіографії
У нормі листки перикарда не торкаються один одного. Їх розбіжність повинна бути не більше 5 мм. Якщо ехокардіографія показує розбіжність до 10 мм, мова йде про початкову стадію перикардиту, від 10 до 20 мм – про стадію середнього ступеня, понад 20 – про тяжку.
При визначенні кількісних характеристик рідини в перикарді незначним об’ємом називають менше 100 мл, до півлітра – помірним, а понад 0,5 л – великим. У разі великого скупчення ексудату обов’язковою є пункція перикарда, яку проводять під контролем ехокардіографії. Частина відкачаної рідини направляють на мікробіологічне та цитологічне дослідження, що допомагає визначити її природу (транссудат має меншу щільність та незначний вміст білка), наявність інфекційного агента, гною, крові, злоякісних клітин.
Якщо у плода виявлено рідину в перикарді, пункцію проводять, не чекаючи народження дитини. Цю складну процедуру необхідно проводити суворо під контролем УЗД, оскільки існує високий ризик травмування матері або її майбутньої дитини. Однак бувають випадки, коли рідина в порожнині перикарда спонтанно зникає, і пункція не потрібна.
Електрокардіограма (ЕКГ) також може надати певну інформацію про патологію, оскільки ексудативний та хронічний перикардит знижує електричну активність міокарда. Фонокардіографія може надати інформацію про серцеві шуми, не пов'язані з його роботою, та високочастотні коливання, що вказують на накопичення рідини в перикарді.
Ексудативний перикардит та гідроперикард з об'ємом рідини понад 250 мл визначаються на рентгенограмі за збільшенням розмірів та зміною силуету серця, нечітким визначенням його тіні. Зміни перикарда можна побачити під час ультразвукового дослідження, комп'ютерної томографії або магнітно-резонансної томографії грудної клітки.
Диференціальна діагностика
Оскільки перикардіальна рідина з'являється не випадково, а її поява пов'язана з певними патологіями, велика роль відводиться диференціальній діагностиці, яка дозволяє виявити причину інтенсивного перикардіального випоту. Гострий перикардит за своїми симптомами може нагадувати гострий інфаркт міокарда або гострий міокардит. Дуже важливо диференціювати ці патології один від одного, щоб лікування, призначене відповідно до діагнозу, було ефективним.
 [ 39 ]
[ 39 ]
Лікування рідини перикарда
Як ми вже знаємо, в перикарді завжди є рідина, і незначне підвищення її рівня навряд чи вплине на здоров'я пацієнта. Лікар може виявити такі зміни випадково, після чого він захоче спостерігати за пацієнтом протягом деякого часу. Якщо кількість рідини збільшується, але залишається незначною, необхідно з'ясувати причину, що призводить до накопичення випоту. Лікування буде спрямоване, перш за все, на інактивацію фактора, який спричинив патологічну гідратацію.
Де буде лікуватися пацієнт, залежить від тяжкості патології. Гострий перикардит рекомендується лікувати в умовах стаціонару. Це має допомогти уникнути тампонади серця. Легкі форми патології з помірною кількістю транссудату або ексудату лікуються амбулаторно.
Оскільки перикардит – це запальний процес, для зменшення виділення ексудату необхідно спочатку зупинити запалення. У більшості випадків це можна зробити за допомогою негормональних протизапальних препаратів (НПЗЗ). Серед них найпопулярнішим препаратом є Ібупрофен, який допомагає зняти жар і запалення, позитивно впливає на кровотік і добре переноситься більшістю пацієнтів.
Якщо причиною скупчення рідини в перикарді є ішемія серця, ефективнішим буде лікування Диклофенаком, Аспірином та іншими препаратами на основі ацетилсаліцилової кислоти, що знижує в'язкість крові. Також допустимо застосування Індометацину, але цей препарат може викликати різні побічні ефекти та ускладнення, тому його можна використовувати лише в крайніх випадках.
Якщо прийом НПЗЗ не дає бажаного результату або з якихось причин неможливий, проводиться протизапальна терапія за допомогою стероїдних препаратів (найчастіше Преднізолону).
Перикардит, у міру збільшення рідини, супроводжується больовим синдромом, який купірується за допомогою звичайних анальгетиків (Анальгін, Темпалгін, Кетанов тощо). Для боротьби з набряковим синдромом використовуються сечогінні засоби (найчастіше Фуросемід). Але для підтримки вітамінно-мінерального балансу сечогінні засоби доповнюють препаратами калію (наприклад, Аспаркам) та вітамінами.
Поряд із вирішенням проблеми запалення та рідини в перикарді лікується основне захворювання. Якщо це інфекція, то обов'язково проводиться системна антибіотикотерапія. Призначаються пеніцилінові та цефалоспоринові антибіотики; при важких гнійних інфекціях перевага надається фторхінолонам. Через стійкість багатьох штамів збудників до дії звичайних антибіотиків, у терапії все частіше використовуються нові види антимікробних препаратів, до яких чутлива більшість бактерій (одним з таких препаратів є ванкоміцин).
В ідеалі після перикардіальної пункції слід провести аналіз рідини, щоб визначити тип збудника та його стійкість до призначених антибіотиків.
Якщо ексудативний перикардит розвивається на тлі туберкульозу, призначають спеціальні протитуберкульозні препарати. При пухлинних процесах ефективними будуть цитостатики. У будь-якому випадку, антигістамінні препарати допоможуть зменшити набряк і запалення, оскільки навіть реакція організму на інфекційний фактор вважається алергічною.
При гострому перикардиті показаний суворий постільний режим та легка їжа. Якщо захворювання має хронічний перебіг, призначається обмеження фізичної активності та дієта під час його загострення.
У разі генералізації запального процесу показаний гемодіаліз. У разі великого об'єму рідини в перикарді проводиться його пункція (парацентез), що є єдиним способом безпечної нехірургічної евакуації надлишку рідини. Пункція може бути призначена при тампонаді серця, гнійній формі перикардиту, а також у випадку, якщо 2-3 тижні консервативного лікування не призвели до зменшення рідини між шарами перикарда. Якщо в ексудаті виявлено гній, проводиться дренування порожнини перикарда з введенням у неї антибіотиків.
У деяких випадках пункцію доводиться проводити більше одного разу. Якщо запалення не вдається зупинити і рідина в перикарді продовжує накопичуватися, незважаючи на багаторазові проколи, призначається хірургічне лікування – перикардіектомія.
Фізіотерапевтичне лікування перикардиту з випотом не проводиться, оскільки це може лише погіршити ситуацію. У період реабілітації можливі ЛФК та лікувальний масаж.
Протягом усього курсу лікування гострої форми патології пацієнт повинен перебувати під наглядом медичного персоналу. У нього регулярно вимірюється артеріальний та венозний тиск, а також контролюються показники серцевого ритму (пульсу). При хронічному перебігу захворювання пацієнту рекомендується мати власний прилад для вимірювання артеріального тиску та пульсу, що дозволить йому самостійно контролювати свій стан.
Ліки від перикардиту
Лікування гідроперикарда, коли в перикарді накопичується рідина не запального характеру, часто не потребує спеціального лікування. Достатньо усунути провокуючі фактори, і кількість рідини повертається до норми. Іноді захворювання зникає спонтанно без лікування. В інших випадках допомагають деконгестанти (спіронолактон, фуросемід тощо).
Фуросемід
Швидкодіючий сечогінний засіб, який часто призначають при набряковому синдромі, пов'язаному з серцево-судинними патологіями. Не навантажує нирки, що дозволяє використовувати його навіть при нирковій недостатності. Окрім сечогінного ефекту, він сприяє розширенню периферичних кровоносних судин, що дає змогу не тільки зняти набряки, але й знизити високий артеріальний тиск.
Препарат може бути призначений як у формі таблеток (40 мг вранці щодня або через день), так і у вигляді ін'єкцій. Максимально допустима добова доза препарату в таблетках становить 320 мг. У цьому випадку краще приймати ліки двічі на день. Інтервал між прийомом таблеток повинен становити 6 годин.
Розчин фуросеміду можна вводити внутрішньом'язово або внутрішньовенно (повільними інфузіями). Така практика застосовується у випадках сильного набряку та ризику тампонади серця. Як тільки набряк зменшиться, препарат приймають перорально. Тепер препарат вводять один раз на 2-3 дні. Добова доза препарату для ін'єкцій може коливатися від 20 до 120 мг. Частота введення – 1-2 рази на день.
Ін'єкційна терапія препаратом проводиться не більше 10 днів, після чого пацієнту дають таблетки до стабілізації стану.
Незважаючи на те, що вагітність вважається одним із факторів ризику розвитку гідроперикардиту, лікарі не рекомендують використовувати препарат у першій половині вагітності. Річ у тім, що діуретики сприяють виведенню з організму калію, натрію, хлору та інших електролітів, необхідних для організму, що може негативно позначитися на розвитку плода, формування основних систем якого відбувається саме в цей період.
Також заборонено використовувати препарат при дефіциті калію в організмі (гіпокаліємія), печінковій комі, критичній стадії ниркової недостатності, обструкції сечовивідних шляхів (стеноз, сечокам'яна хвороба тощо).
Прийом препарату може спричинити такі неприємні симптоми: нудоту, діарею, зниження артеріального тиску, тимчасову втрату слуху, запалення сполучної тканини нирок. Втрата рідини призведе до спраги, запаморочення, м’язової слабкості, депресії.
Сечогінний ефект може супроводжуватися такими змінами в організмі: зниження рівня калію, підвищення вмісту сечовини в крові (гіперурикемія), підвищення рівня глюкози в крові (гіперглікемія) тощо.
Якщо мова йде про запальний процес у перикарді, внаслідок якого між шарами амніотичного міхура накопичується велика кількість ексудату, протинабрякову та антигістамінну терапію доповнюють протизапальною терапією (прийом НПЗЗ або кортикостероїдів).
Ібупрофен
Нестероїдний протизапальний та протиревматичний препарат, який допомагає знизити жар та лихоманку (знизити температуру), зменшує набряк та запалення, а також полегшує біль від легкого до помірного. Іноді цих ефектів достатньо для лікування неінфекційного перикардиту.
Препарат випускається у формі таблеток, вкритих оболонкою, та капсул, призначених для перорального застосування. Препарат слід приймати після їжі, щоб зменшити подразнюючу дію НПЗЗ на слизову оболонку шлунка.
Препарат Ібупрофен призначають у кількості 1-3 таблеток на один прийом. Кратність прийому препарату визначає лікар і зазвичай становить 3-5 разів на день. Для дітей віком до 12 років доза розраховується як 20 мг на кожен кілограм ваги дитини. Дозу ділять на 3-4 рівні частини та приймають протягом дня.
Максимальна добова доза препарату для дорослих становить 8 таблеток по 300 мг, для дітей старше 12 років – 3 таблетки.
Протипоказаннями до застосування препарату є: індивідуальна чутливість до препарату або його компонентів, гостра стадія виразкових уражень шлунково-кишкового тракту, захворювання зорового нерва та деякі порушення зору, аспіринова астма, цироз печінки. Препарат не призначають при тяжкій серцевій недостатності, стійкому підвищеному артеріальному тиску, гемофілії, поганій згортанні крові, лейкопенії, геморагічному діатезі, порушеннях слуху, вестибулярних розладах тощо.
Дітям дозволено приймати таблетки з 6 років, вагітним жінкам – до третього триместру вагітності. Можливість застосування препарату під час грудного вигодовування обговорюється з лікарем.
Слід бути обережним у випадках підвищеного рівня білірубіну, печінкової та ниркової недостатності, захворювань крові невідомого походження та запальних патологій травної системи.
Препарат добре переноситься більшістю пацієнтів. Побічні ефекти трапляються рідко. Зазвичай вони проявляються у вигляді нудоти, блювання, печії, дискомфорту в епігастральній ділянці, диспептичних явищ, головного болю та запаморочення. Також є повідомлення про рідкісні алергічні реакції, особливо на тлі непереносимості НПЗЗ та ацетилсаліцилової кислоти.
Значно рідше (в поодиноких випадках) спостерігається зниження слуху, поява шуму у вухах, набряків, підвищення артеріального тиску (зазвичай у пацієнтів з артеріальною гіпертензією), порушення сну, гіпергідроз, набряки тощо.
Серед кортикостероїдів преднізолон найчастіше використовується для лікування перикардиту.
Преднізолон
Протизапальний гормональний препарат, що одночасно має антигістамінну, антитоксичну та імуносупресивну дію, що сприяє швидкому зменшенню інтенсивності запальних симптомів та болю. Сприяє підвищенню рівня глюкози в крові та виробленню інсуліну, стимулює перетворення глюкози в енергію.
Препарат при різних захворюваннях, що викликають утворення великої кількості рідини в перикарді, може бути призначений для перорального застосування, а також для ін'єкцій (внутрішньом'язових, внутрішньовенних, внутрішньосуглобових ін'єкцій).
Ефективне дозування препарату визначається лікарем залежно від тяжкості патології. Добова доза для дорослих зазвичай не перевищує 60 мг, для дітей старше 12 років – 50 мг, для немовлят – 25 мг. При важких невідкладних станах ці дози можуть бути дещо вищими, препарат вводять внутрішньовенно повільно або інфузійно (рідше внутрішньом’язово).
Зазвичай за один раз вводять від 30 до 60 мг преднізолону. За необхідності процедуру повторюють через півгодини. Доза для внутрішньосуглобового введення залежить від розміру суглоба.
Препарат призначений для лікування пацієнтів старше 6 років. Препарат не призначають при гіперчутливості до нього, інфекційних та паразитарних захворюваннях, включаючи активну стадію туберкульозу та ВІЛ-інфекції, деяких захворюваннях шлунково-кишкового тракту, артеріальній гіпертензії, декомпенсованій ХСН або цукровому діабеті, порушеннях вироблення гормонів щитовидної залози, хворобі Іценко-Кушинга. Прийом препарату небезпечний при тяжких патологіях печінки та нирок, остеопорозі, захворюваннях м’язової системи зі зниженим м’язовим тонусом, активних психічних захворюваннях, ожирінні, поліомієліті, епілепсії, дегенеративних патологіях зору (катаракта, глаукома).
Препарат не застосовується в поствакцинальний період. Лікування преднізолоном дозволено через 2 тижні після вакцинації. Якщо згодом потрібна вакцинація, це можна зробити лише через 8 тижнів після закінчення лікування кортикостероїдом.
Нещодавно перенесений інфаркт міокарда також є протипоказанням до застосування препарату.
Що стосується побічних ефектів, то вони виникають переважно при тривалому лікуванні препаратом. Але лікарі зазвичай намагаються максимально скоротити курс лікування, поки не виникнуть різні ускладнення.
Річ у тім, що преднізолон здатний вимивати кальцій з кісток і запобігати його засвоєнню, а як наслідок, розвитку остеопорозу. У дитячому віці це може проявлятися затримкою росту та слабкістю кісток. Також при тривалому застосуванні може відзначатися м'язова слабкість, різні порушення серцево-судинної системи, підвищення внутрішньоочного тиску, пошкодження зорового нерва, недостатність кори надниркових залоз, а також можуть виникати судоми. Стероїд стимулює вироблення соляної кислоти, внаслідок чого може підвищуватися кислотність шлунка з появою запалення та виразок на слизовій оболонці.
При парентеральному введенні розчин преднізолону ніколи не слід змішувати в одному шприці з іншими лікарськими засобами.
Якщо перикардит має інфекційну природу, а точніше, якщо він викликаний бактеріальною інфекцією, призначаються ефективні антибіотики.
Ванкоміцин
Один з інноваційних препаратів з нової групи антибіотиків – глікопептиди. Його особливістю є відсутність резистентності до препарату у переважної більшості грампозитивних бактерій, що дає можливість використовувати його у разі резистентності збудника до пеніцилінів та цефалоспоринів, які зазвичай призначають при бактеріальному перикардиті.
Ванкоміцин у формі ліофілізату, який згодом розводять до необхідної концентрації фізіологічним розчином або п'ятивідсотковим розчином глюкози, вводять переважно крапельно. Рекомендується повільне введення протягом години. Концентрацію розчину зазвичай розраховують як 5 мг на мілілітр, але оскільки рекомендується обмежити введення рідини в організм при набряковому синдромі та великій кількості ексудату в перикарді, концентрацію розчину можна збільшити вдвічі. При цьому швидкість введення препарату залишається постійною (10 мг за хвилину).
Препарат, залежно від дози (0,5 або 1 г), вводять кожні 6 або 12 годин. Добова доза не повинна перевищувати 2 г.
Дітям до 1 тижня препарат можна вводити в початковій дозі 15 мг на кілограм ваги, потім дозування зменшують до 10 мг на кг і вводять кожні 12 годин. Дітям до одного місяця дозу не змінюють, але інтервал між введеннями скорочують до 8 годин.
Для дітей старшого віку препарат вводять кожні 6 годин у дозуванні 10 мг на кг. Максимальна концентрація розчину становить 5 мг/мл.
«Ванкоміцин» не призначений для перорального застосування. У таких формах його не випускають через погане всмоктування у шлунково-кишковому тракті. Але за необхідності препарат призначають перорально, розводячи ліофілізат з флакона 30 грамами води.
У цій формі ліки приймають 3-4 рази на день. Добова доза не повинна перевищувати 2 грами. Разова доза для дітей розраховується як 40 мг на кілограм ваги дитини. Курс лікування для дітей та дорослих не перевищує 10 днів, але не менше тижня.
Препарат має дуже мало протипоказань. Його не призначають при індивідуальній чутливості до антибіотика та у першому триместрі вагітності. Починаючи з 4-го місяця вагітності, препарат призначають за суворими показаннями. Під час лікування ванкоміцином слід припинити грудне вигодовування.
При повільному введенні препарату протягом години побічні ефекти зазвичай не розвиваються. Швидке введення препарату загрожує розвитком небезпечних станів: серцевої недостатності, анафілактичних реакцій, колапсу. Іноді спостерігаються реакції з боку шлунково-кишкового тракту, шум у вухах, тимчасова або незворотна втрата слуху, непритомність, парестезії, зміни складу крові, м'язові спазми, озноб тощо. Поява небажаних симптомів пов'язана з тривалим лікуванням або введенням великих доз препарату.
Вибір препаратів від скупчення рідини в перикарді повністю знаходиться в компетенції лікаря та залежить від причини та характеру патології, яка спричинила таке порушення, тяжкості захворювання та супутніх патологій.
Народні засоби
Слід сказати, що вибір народних рецептів, ефективних при перикардиті, не такий вже й великий. Давно доведено, що вилікувати серцеві патології одними лише травами та заклинаннями неможливо, особливо якщо мова йде про інфекційну природу захворювання. Але народні засоби можуть допомогти впоратися з набряками та запаленням.
Найпопулярнішим рецептом від перикардиту вважається настій з молодої хвої сосни, якому приписують заспокійливий та антимікробний ефект. Цей рецепт ефективно знімає запалення в перикарді та тим самим зменшує об'єм рідини в ньому. Це чудовий засіб для лікування запалення вірусної етіології. Його використання також дозволено при бактеріальному ексудативному перикардиті, але лише як доповнення до лікування антибіотиками.
Для настою візьміть 5 столових ложок подрібненої хвої будь-яких хвойних дерев, залийте їх ½ літром окропу та тримайте на слабкому вогні 10 хвилин. Зніміть суміш з вогню та поставте в тепле місце на 8 годин. Процідивши «ліки», приймайте їх після їжі по 100 г 4 рази на день. Це дає організму сили самостійно боротися з хворобою.
Можна спробувати приготувати горіхову настоянку. 15 подрібнених волоських горіхів заливають пляшкою (0,5 л) горілки та настоюють 2 тижні. Готову настоянку приймають по 1 десертній ложці (1,5 чайної ложки) після сніданку та вечері. Перед вживанням настоянку слід розвести в 1 склянці води.
Для полегшення симптомів захворювання добре підходять трав'яні настої, до складу яких входять трави з сечогінною, заспокійливою, протизапальною та зміцнювальною дією. Наприклад, збір з квіток липи, глоду та календули, насіння кропу, вівсяної соломи. Чайну ложку настою залийте склянкою окропу та залиште в теплому місці на 3 години. Готовий засіб випийте протягом дня, розділивши на 4 прийоми. Приймайте настій за півгодини до їди.
Або інший збір, що включає квіти глоду та ромашки, а також траву пустирника та безсмертника. Візьміть 1,5 ст. л. збору, залийте їх 1,5 склянками окропу та залиште в теплому місці на 7-8 годин. Приймайте проціджений настій по півсклянки тричі на день через годину після їжі.
Лікування травами таких небезпечних і важких патологій, як запалення перикарда або серцевих оболонок, не можна вважати основним методом лікування, особливо в гострій стадії захворювання. Рецепти народної медицини рекомендується використовувати, коли основні симптоми захворювання дещо вщухли. Вони також допоможуть запобігти серцевим захворюванням та зміцнити імунну систему.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Гомеопатія
Здавалося б, якщо народне лікування перикардиту, для якого характерним симптомом є рідина в перикарді в кількості 100 мл і більше, не таке ефективне, чи може гомеопатія змінити ситуацію, адже її препарати також містять лише натуральні компоненти, які не вважаються сильними ліками? Але деякі лікарі-гомеопати стверджують, що перикардит можна вилікувати гомеопатичними засобами. Правда, таке лікування буде тривалим і фінансово дорогим, оскільки рецепт включатиме одразу кілька далеко не дешевих гомеопатичних препаратів.
На початку захворювання, при підвищенні температури тіла та лихоманці, призначають препарат Аконіт. Він показаний при болю, що посилюється при вдиху та русі, заважаючи пацієнту відпочивати вночі. Також може бути присутнім сухий кашель. Часто застосування лише Аконіту усуває симптоми перикардиту, але іноді лікування необхідно продовжувати.
Бріонію призначають, коли сухий перикардит переходить в ексудативний. Вона показана при сильній спразі, сильному болю в серці, гавкаючому нападоподібному кашлі та неможливості глибоко дихати.
Kali carbonicum призначають, коли Aconite та Bryonia неефективні або коли звернення за медичною допомогою затримується, коли пацієнта долає біль у серці, з'являється страх смерті, пульс стає слабким і нерегулярним, а також відзначається здуття живота.
Якщо рідина в перикарді накопичується повільно, перевагу надають препарату Апіс, який ефективний при гострому болю в серці, що посилюється в теплі, мізерному сечовипусканні та відсутності спраги.
Коли в порожнині перикарда накопичується певна кількість ексудату, об'єм якого не зменшується протягом кількох днів, але практично немає болю чи температури, показаний препарат Кантаріс. Для нього, як і для попереднього засобу, характерно мізерне сечовипускання.
Кантаріс не слід приймати при сильному болю в серці або тахікардії.
Якщо лікування не дало бажаного результату і хвороба продовжує прогресувати, призначаються сильніші препарати: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Ці препарати сприяють очищенню організму від токсинів, мобілізації його внутрішніх сил, дають можливість зменшити наслідки спадкової схильності, запобігти рецидивам захворювання.
Для лікування хронічного перикардиту лікар-гомеопат може запропонувати такі препарати, як Rhus toxicodendron, Ranucula cibbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
План лікування із зазначенням ефективних препаратів та їх дозування розробляється лікарем-гомеопатом індивідуально, виходячи з симптомів захворювання та конституційних особливостей пацієнта.
Профілактика
Профілактика перикардиту полягає у запобіганні патологіям, які можуть ускладнюватися накопиченням ексудату або незапальної рідини в перикарді. Це, перш за все, передбачає зміцнення імунної системи, своєчасне та повне лікування вірусних, бактеріальних, грибкових та паразитарних патологій, активний здоровий спосіб життя, що сприяє нормалізації обміну речовин у тканинах організму, та правильне збалансоване харчування.
Рідина в перикарді може утворюватися з багатьох причин. Деяким з них можна запобігти, інші ж нам непідвладні. Але в будь-якому випадку, профілактичні заходи, описані вище, допоможуть зберегти здоров'я надовго, і якщо уникнути розвитку перикардиту не вдалося (наприклад, при травматичній патології або післяопераційних ускладненнях), лікування захворювання при сильному імунітеті протікатиме швидше та легше, а ймовірність рецидиву буде непристойно низькою.
Прогноз
Якщо говорити про гідроперикард, то прогноз цього захворювання загалом сприятливий. Воно дуже рідко призводить до тампонади серця, окрім запущених випадків, якщо рідина в перикарді накопичилася в критичних кількостях.
Що стосується інших видів перикардиту, то все залежить від причини патології та своєчасності лікування. Ймовірність летального результату висока лише при тампонаді серця. Але за відсутності належного лікування гострий ексудативний перикардит загрожує переходом у хронічну або констриктивну форму, при якій порушується рухливість серцевих структур.
Якщо запалення поширюється з перикарда на міокард, існує високий ризик розвитку фібриляції передсердь та тахікардії.

