Медичний експерт статті
Нові публікації
Розсікаючий остеохондрит
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
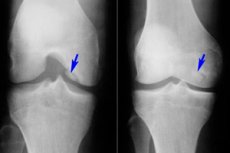
Серед багатьох різних захворювань опорно-рухового апарату відносно рідкісним є розсікаючий остеохондрит – захворювання, що є обмеженою формою асептичного некрозу субхондральної кісткової пластинки. Патологія характеризується відривом невеликого хрящового елемента від кістки та його зміщенням у порожнину суглоба.
Розсікаючий остеохондрит вперше був описаний у 19 столітті доктором Педжетом, британським хірургом і патологоанатомом. У той час захворювання називалося «латентним некрозом». Свою сучасну назву – розсікаючий остеохондрит – патологія отримала трохи пізніше, наприкінці того ж 19 століття: цей термін запровадив німецький хірург Франц Кеніг.
Захворювання найчастіше вражає колінний суглоб, але може розвиватися і в інших суглобах, незалежно від їх розміру. [ 1 ]
Епідеміологія
Розсікаючий остеохондрит зустрічається лише в 1% випадків захворювань суглобів. Патологія найчастіше діагностується у молодих чоловіків (переважно спортсменів), але може зустрічатися і у дітей. Співвідношення уражених чоловіків і жінок становить 2:1. Приблизно у кожного четвертого пацієнта захворювання є двостороннім.
Розсікаючий остеохондрит уражає внутрішній виросток стегнової кістки у 85% випадків, що призводить до хвороби Кеніга. У 10% випадків уражається зовнішній виросток, а в 5% – надколінок (розвивається хвороба Левена). [ 2 ]
Загальна захворюваність на патологію становить 15-30 випадків на сто тисяч населення. [ 3 ] Середній віковий діапазон уражених становить 10-20 років. [ 4 ]
У дитячому віці патологія протікає більш сприятливо: одужання настає в результаті медикаментозної терапії. Дорослим пацієнтам часто потрібне хірургічне втручання.
Причини розсікаючого остеохондриту
Найпоширенішою причиною розсікаючого остеохондриту є травма, пошкодження, надмірне здавлення. При цих наслідках кровопостачання тканин всередині суглоба погіршується (ішемія). Такі процеси, у свою чергу, викликають поступовий некроз кісткового фрагмента, який зрештою відшаровується.
Точні причини захворювання невідомі. Фахівці вважають, що патологія є результатом одразу кількох факторів. Таким чином, найімовірнішою причиною є травма, пряме або непряме пошкодження суглоба. Додатковими факторами можуть бути:
- спадкова схильність;
- генетичні захворювання;
- індивідуальні особливості анатомії;
- порушення обміну речовин;
- аномальне дозрівання кісткової системи.
Існуючий розсікаючий остеохондрит може посилюватися подальшими навантаженнями на суглоби. Зокрема, найбільше від патології страждають люди, які активно займаються такими видами спорту, як баскетбол або футбол, теніс, важка атлетика, біатлон, штовхання ядра, гімнастика або боротьба. До групи ризику також входять люди, чия професійна діяльність пов'язана з постійним виконанням однотипних повторюваних рухів, що надмірно впливають на функцію суглобів. [ 5 ]
Фактори ризику
Походження розсікаючого остеохондриту наразі до кінця не вивчене. Серед факторів, що сприяють виникненню та розвитку захворювання, можна виділити наступні:
- локальні некротичні процеси в субхондральній кістковій пластинці;
- рецидивуючі травми суглобів, включаючи екзогенний характер (забиті травми) та ендогенний (синдром імпічменту, що розвивається при внутрішній ротації суглоба, а також звичні вивихи, хронічна нестабільність суглоба, старі травми);
- порушення енхондральної осифікації;
- ендокринні захворювання;
- генетична схильність (анатомічні дефекти будови суглоба, вроджені аномалії субхондрального шару тощо);
- недостатній кровообіг, порушення трофіки кісткової та хрящової тканини, ішемічні розлади;
- надмірне регулярне навантаження на суглоб.
Багато авторів припускають сімейне успадкування, навіть описуючи його як легку форму скелетної дисплазії з пов'язаним низьким зростом.[ 6 ],[ 7 ] Однак, заперечуючи докази сімейного успадкування, Петрі[ 8 ] повідомив про рентгенографічне обстеження родичів першого ступеня споріднення та виявив, що лише у 1,2% випадків спостерігався гострий розсікаючий остеохондрит.
Патогенез
Патогенетичний механізм розвитку розсікаючого остеохондриту на сьогоднішній день недостатньо вивчений. Існує кілька теорій, які фахівці вважають основними. Однак жодна з них поки що офіційно не підтверджена. Тим не менш, розглянемо їх окремо:
- Запальний процес.
Деякі дослідники описали запальні зміни в гістологічному матеріалі пацієнтів з розсікаючим остеохондритом. Детальний мікроскопічний аналіз виявив некротичні, неспецифічні, асептичні ознаки запалення, але в деяких біоматеріалах такі зміни все ще були відсутні. [ 9 ]
- Гостре травматичне ураження.
Описані випадки розвитку розсікаючого остеохондриту як наслідок хронічної або гострої травми, що спричинила ішемічні процеси з утворенням вільних кістково-хрящових елементів.
- Повторні травми.
Повторні мікропошкодження можуть стати провокуючим фактором захворювання, що особливо характерно для дітей. [ 10 ], [ 11 ]
- Генетична схильність.
Існують дані про спадкову схильність до розвитку патологій суглобів. Зокрема, у деяких пацієнтів були анатомічні особливості, які сприяли виникненню цієї проблеми. [ 12 ]
- Ішемічні процеси.
Теорія залучення ішемії або погіршення трофіки судин в ураженій ділянці існує вже давно. Багато випадків вказували на недостатність судинної мережі, слабке артеріальне розгалуження в зоні патології. [ 13 ], [ 14 ]
Наразі розсікаючий остеохондрит вважається набутим ураженням субхондральної кістки, що характеризується різним ступенем резорбції та секвестрації кісткової тканини з можливим ураженням суглобового хряща через відшарування, не пов'язаним з гострим остеохондральним переломом нормального хряща. [ 15 ]
Симптоми розсікаючого остеохондриту
Клінічні симптоми розсікаючого остеохондриту неспецифічні та можуть відрізнятися у різних пацієнтів. Діти та підлітки часто скаржаться на дифузний біль в ураженому суглобі: непостійний, іноді періодичний, гострий, що супроводжується блокуванням рухів у суглобі та його набряком.
У разі нестабільності відокремленого елемента спостерігається нестабільність, блокування та хрускіт. Під час огляду помітне обмеження навантаження на уражений суглоб. Пальпація супроводжується болем. Тривале захворювання може проявлятися атрофічними змінами привідних м'язів.
Перші ознаки розсікаючого остеохондриту у дорослих і дітей практично однакові: зазвичай це незначний ниючий біль або дискомфорт, який посилюється при руховій активності та навантаженні на суглоб. У міру прогресування патології больовий синдром посилюється, суглоб набрякає, з'являється біль при пальпації.
Після відшарування некротичного фрагмента з'являються скарги на регулярний хрускіт та появу рухового «заклинювання», що пояснюється появою перешкоди під час руху суглобових поверхонь. Можуть виникати блокади – так зване суглобове «заклинювання», яке проявляється гострим болем та неможливістю виконати задуманий рух.
Патологія може розвиватися та погіршуватися протягом кількох років – 2, 3, а іноді й десяти і більше. Основними симптомами можуть бути:
- біль (ниючий або гострий); 80% пацієнтів зазвичай відчувають легкий біль в середньому протягом 14 місяців та легку або незначну кульгавість після фізичного навантаження [ 16 ]
- набряк;
- хрускіт двигуна;
- обмеження рухових здібностей;
- блокування суглоба;
- наростаюча кульгавість (при ураженні суглобів нижніх кінцівок);
- м’язові атрофічні процеси.
Розсікаючий остеохондрит у дітей
Причини розсікаючого остеохондриту у дитячому віці також незрозумілі. Однак прогноз у дітей раннього віку більш оптимістичний, ніж у дорослих.
Найчастіше захворювання реєструється у хлопчиків віком 10-15 років, але хвороба може вражати і дітей 5-9 років. У більшості випадків розлад згладжується з віком.
Основні симптоми проблеми у дитини:
- безпричинний біль (зазвичай у коліні), який посилюється при фізичному навантаженні;
- набряк та блокування суглоба.
Ці симптоми вимагають термінової діагностики – зокрема, рентгену, МРТ, КТ.
Сприятливий перебіг розсікаючого остеохондриту не є приводом не проводити лікування. Для початку лікар радить пацієнту повністю виключити фізичне навантаження на уражену кінцівку. Якщо захворювання вражає нижні кінцівки, дитині призначають милиці, за допомогою яких вона ходить протягом кількох місяців (зазвичай до шести місяців). Додатково включається фізіотерапія та ЛФК.
Якщо протягом зазначеного часу покращення не настає, то тільки в цьому випадку призначається хірургічне втручання:
- артроскопічна мозаїчна хондропластика;
- реваскуляризуюча остеоперфорація.
Стадії
На основі інформації, отриманої під час рентгенологічних досліджень, визначаються такі стадії патологічного процесу при розсікаючому остеохондриті:
- Утворення некротичного вогнища.
- Незворотна фаза обмеження некротичної ділянки, дисекції.
- Неповне відділення некротично обмеженого елемента.
- Повне відділення кістково-хрящового елемента.
Окрім вищезазначеної класифікації, виділяють стадії залежно від ендоскопічної картини розсікаючого остеохондриту:
- Цілісність гіалінового хряща; при пальпації виявляються м'якість та набряк.
- Хрящ відокремлюється та розривається по периферії некротичного вогнища.
- Некротично змінений елемент частково відокремлюється.
- В ураженій ділянці утворюється нішоподібний кратер, присутні вільні внутрішньосуглобові елементи.
Хвороба Кеніга поділяється на такі стадії:
- Хрящ розм'якшується, не порушуючи його цілісності.
- Частина хряща відокремлена, відзначається стабільність.
- Хрящ некротизується, і його безперервність порушується.
- Утворюється вільний елемент, локалізований в утвореному дефекті або позаду нього.
Форми
Патологію розсікаючого остеохондриту поділяють на дорослу та юнацьку (що розвивається у дітей та підлітків).
Класифікація залежно від локалізації патологічного процесу:
- Розсікаючий остеохондрит колінного суглоба – це обмежений субхондральний асептичний некроз суглобової кісткової поверхні. Частота захворювання становить 18-30 випадків на сто тисяч пацієнтів. Уражається переважно навантажена хрящова ділянка, якою є латеральний сегмент медіального виростка стегнової кістки, поблизу міжвиросткової вирізки (внутрішній або зовнішній виросток, надколінок). Розсікаючий остеохондрит надколінка має найнесприятливіший прогноз, оскільки його важко лікувати. Розсікаючий остеохондрит медіального виростка стегнової кістки інакше називають хворобою Кеніга. [ 17 ], [ 18 ]
- Розсікаючий остеохондрит таранної кістки виникає у дітей віком 9-16 років і являє собою остеохондропатію таранної кістки з асептичним некрозом та пошкодженням суглобового хряща. Інші назви патології - хвороба Діаса або розсікаючий остеохондрит гомілковостопного суглоба. Етіологія захворювання невідома. За відсутності лікування утворюються грубі дефекти суглобового хряща. [ 19 ]
- Розсікаючий остеохондрит плечового суглоба – це ураження головки виростка плечової кістки в центральному або передньолатеральному відділах. Захворювання рідкісне, зустрічається переважно у підлітків; його також називають хворобою Паннера. Ще рідше трапляються випадки ураження головки променевої кістки, відростка ліктьового кістки та кісткової ямки. [ 20 ]
- Розсікаючий остеохондрит кульшового суглоба вражає головку стегнової кістки. Захворювання може мати мінімальні клінічні та рентгенологічні прояви протягом тривалого часу, але з часом зміни конфігурації суглобових поверхонь стають вираженими, рухи в суглобі стають болючими або блокованими. Найчастіше патологія починає розвиватися в дитячому віці.
Ускладнення і наслідки
Найбільш несприятливим ускладненням розсікаючого остеохондриту вважається розвиток деформуючого артрозу з руховою блокадою суглоба та порушенням осі ураженої кінцівки.
Змінений механічний та біологічний компонент, спричинений асептичним некрозом кісткової пластинки та появою вільних внутрішньосуглобових елементів, призводить до формування деформуючого артрозу з пошкодженням гіалінового хряща. Це ускладнення характерне для розсікаючого остеохондриту колінного суглоба, стегнової та великогомілкової кісток. Перші ознаки загострення патологічного процесу: посилення болю, кульгавість (особливо при ходьбі вниз сходами). Виникають блокади суглобів та відчуття стороннього тіла всередині суглоба.
Прогресування патології призводить до таких наслідків:
- розвиток контрактури та поява крепітації;
- викривлення контурів суглобів, спричинене порушеннями кісткової тканини та втратою хрящової тканини, а також атрофією м'язів;
- звуження суглобової щілини;
- поява кісткових наростів по краях щілини.
На пізніх стадіях захворювання пацієнт втрачає здатність повністю випрямляти кінцівку в ураженому суглобі, в результаті чого кінцівка (особливо нижня) деформується. Рентгенологічно відзначають деформацію та склероз суглобових поверхонь, субхондральний некроз, значне звуження суглобової щілини, великі кісткові розростання, вільні внутрішньосуглобові фрагменти.
Діагностика розсікаючого остеохондриту
Діагностичні заходи починаються з розпитування та огляду пацієнта. Розсікаючий остеохондрит характеризується скаргами на біль, блокування в суглобі, хрускіт і клацання, обмеження рухів. Пацієнт може вказувати на попередні обмінно-дистрофічні патології, травми, внутрішньосуглобове введення ліків.
Під час огляду лікар зазначає:
- блокування суглобів або сильне обмеження рухів;
- клацання, крепітація.
Біль у суглобах та деформації виявляються пальпаторно.
Лабораторні дослідження призначаються в рамках загального та диференціального обстеження організму:
- загальний клінічний аналіз крові з визначенням лейкоцитарної формули;
- визначення ШОЕ;
- фібриноген;
- антистрептолізин О;
- рівень сечової кислоти в сироватці крові;
- С-реактивний білок (кількісний метод);
- ревматоїдний фактор;
- антинуклеарний фактор на клітинах HEp-2;
- рівень антитіл до екстрагованого ядерного антигену.
Лабораторна діагностика необхідна для виключення артриту, системних аутоімунних захворювань, ревматоїдного артриту, синдрому Шегрена тощо.
Інструментальна діагностика представлена, перш за все, магнітно-резонансною томографією. Експериментально доведено, що МРТ є найбільш переважним методом діагностики розсікаючого остеохондриту, оскільки дозволяє оцінити розмір ураження та стан хряща та субхондральної пластинки, визначити ступінь набряку кісткового мозку (збільшує інтенсивність сигналу), виявити вільний елемент у суглобі та відстежити динаміку патологічного процесу. Крім того, МРТ допомагає дослідити стан інших структур суглоба: менісків, зв'язок, синовіальних складок тощо [ 21 ].
Ультразвукова діагностика та інші методи обстеження не дають повної інформації про захворювання. Звичайна рентгенографія та комп'ютерна томографія неінформативні на початкових стадіях розсікаючого остеохондриту (2-4 тижні). Ці методи можуть бути використані лише для уточнення деяких моментів після МРТ.
Диференціальна діагностика
Патологія |
Основні відмінності від розсікаючого остеохондриту |
Деформуючий остеоартрит |
Остеофіти та окостенілі ділянки зв'язок часто виглядають як вільні внутрішньосуглобові елементи. Однак вони зазвичай мають неправильну форму та гострі краї. Також відсутній дефект виростків. |
Хондроматоз |
В епіфізі великогомілкової або стегнової кістки немає характерного кратера. Хондромні тільця мають бобоподібну форму, їх кількість сягає або навіть перевищує 10. |
Ліпоартрит (хвороба Гоффа) |
Спостерігається структурна зміна інфрапателярного або супрапателярного ліпідного тіла, яке ущільнюється та може провокувати ознаки странгуляції. Рентгенологічний та магнітно-резонансний методи дозволяють провести диференціальну діагностику. |
Перелом у суглобі |
Внутрішньосуглобовий відокремлений елемент травматичного походження має неправильну форму, нерівні обриси. Характерного кратера немає. |
Неправильне тлумачення без патології суглобів |
У деяких випадках недосвідчені фахівці помилково приймають сесамоподібну кістку литкового сухожилля за внутрішньосуглобовий відокремлений фрагмент. Характерний кратер латерального виростка стегнової кістки іноді помилково приймають за субхондральний просвіт, один з варіантів нормальної анатомічної будови суглоба. |
Лікування розсікаючого остеохондриту
Лікування спрямоване на покращення трофіки кістково-хрящових елементів та фіксацію відокремлених частин. Артроскопія використовується для візуалізації місця та обсягу пошкодження та визначення ступеня відшарування. Якщо ефективність консервативного лікування спочатку ставиться під сумнів, призначається хірургічне втручання.
Розсікаючий остеохондрит, що супроводжується характерними симптомами, але не має явного розриву кістково-хрящового елемента, лікується остеохондроперфоративним методом, з використанням спиць Кіршнера.
Консервативне лікування застосовується лише на початкових стадіях розсікаючого остеохондриту. Фізіотерапевтичне лікування практикується на тлі розвантаження ураженого суглоба до півтора року. Протягом цього часу пацієнту повністю заборонено займатися спортом. Для ходьби пацієнт використовує милиці, виключаючи навантаження на уражену кінцівку. Після стихання болю призначається лікувальна фізкультура, яка передбачає незміцнювальні вправи, для запобігання атрофії м'язів. [ 22 ]
Препарати
Якщо виявлено внутрішньосуглобовий запальний процес, призначається антибіотикотерапія. Найімовірнішими є Цефазоліен або Гентаміцин. Ванкоміцин підходить при виявленні метицилін-резистентного золотистого стафілокока.
Для знеболення використовуються нестероїдні протизапальні препарати. Якщо у пацієнта є протипоказання до прийому таких препаратів (виразка, шлункова кровотеча), то препаратом вибору стає парацетамол. У разі сильного болю можуть бути показані опіоїдні анальгетики.
Антибіотики |
|
Цефазолін |
Середня добова доза становить 1-4 г, у вигляді внутрішньовенних або внутрішньом’язових ін’єкцій. Препарат не застосовують при підвищеній чутливості до цефалоспоринів та бета-лактамних антибіотиків. |
Гентаміцин |
Стандартна добова доза препарату становить 3 мг/кг ваги внутрішньом’язово або внутрішньовенно у 2-3 ін’єкції. Тривалість терапії – 7 днів. Препарат має ототоксичність. |
Ванкоміцин |
Призначають індивідуально, враховуючи терапевтичні показання. Вводять внутрішньовенно крапельно. Швидке введення може спровокувати ряд побічних ефектів, включаючи анафілактичний шок, задишку, серцеву недостатність. |
Опіоїдні знеболювальні засоби |
|
Трамадол |
Разова доза препарату (внутрішньовенно або перорально) становить 50-100 мг. Максимально можлива добова доза препарату – 400 мг. Період лікування – 1-3 дні. |
Тримеперидин |
Вводять внутрішньом'язово, внутрішньовенно у вигляді 1% розчину, у кількості 1 мл на добу. Тривалість застосування становить 1-3 дні. |
Нестероїдні протизапальні препарати |
|
Кетопрофен |
Приймати перорально по 200-300 мг на добу в 2-3 прийоми або вводити внутрішньом'язово по 100 мг 1-2 рази на добу. Можливі побічні ефекти: диспепсія, гастрит, шкірні висипання. |
Кеторолак |
Разова доза препарату становить 10 мг. Максимальна добова доза – 40 мг. Тривалість курсу не може перевищувати 5 днів. Також можливе внутрішньом’язове або внутрішньовенне введення в мінімально ефективних дозах. Можливі побічні ефекти: біль у животі, діарея, стоматит, холестаз, головний біль. |
Парацетамол |
Призначають по 0,5-1 г до 4 разів на день, протягом 3-5 днів. Препарат добре переноситься і рідко викликає побічні ефекти. Виняток: алергія на парацетамол. |
Фізіотерапевтичне лікування
Фізіотерапія найчастіше використовується на етапі реабілітації після операції з приводу розсікаючого остеохондриту. Перевага надається таким процедурам:
- локальна кріотерапія (курс лікування включає до 10 процедур);
- УФО-терапія (тривалість курсу – 10 днів, одна процедура щодня);
- магнітотерапія (курс лікування включає від п'яти до десяти сеансів);
- УВЧ-терапія (7-10 сеансів);
- лазеротерапія (щоденно протягом 1 тижня).
Для покращення кровообігу в ураженому суглобі та запобігання атрофії м'язів призначаються спеціальні вправи ЛФК:
- Напруга м'язів з поступовим збільшенням інтенсивності, тривалістю 6 секунд, з кількістю повторень близько 10 за підхід.
- Багаторазове згинання та розгинання пальців кінцівки, вправи для тренування периферичного кровообігу (опускання та підняття кінцівок).
- Вправи для профілактики скутості суглобів (до 14 рухів за підхід).
Можливе використання грязелікування та водолікування, на розсуд лікаря.
Лікування травами
Розсікаючий остеохондрит у дорослих – це динамічно несприятлива патологія, яка за відсутності грамотного лікування може призвести до інвалідності. Тому чим раніше будуть вжиті заходи щодо боротьби з хворобою, тим краще.
Лікування розсікаючого остеохондриту має бути комплексним. Якщо лікар не заперечує, можна використовувати деякі народні методи, зокрема, фітотерапію.
- Натріть корінь хрону, злегка нагрійте його до теплого стану, покладіть на тканину та прикладіть як компрес до ураженої ділянки. Повторюйте процедуру через день.
- Приготуйте трав’яну суміш з 1 чайної ложки листя берези, такої ж кількості листя кропиви та кульбаби, квіток календули та кореневищ верби. Залийте суміш 1 літром окропу та залиште під кришкою на 10 годин. Пийте по півсклянки засобу тричі на день за півгодини до їди. Термін лікування – 8 тижнів.
- Приготуйте суміш на основі рівних кількостей дикого багру, шишок хмелю, квіток ромашки аптечної та звіробою. Потім візьміть 2 ст. л. суміші, залийте 1 літром окропу, настоюйте під кришкою приблизно 10 годин, приймайте по півсклянки 4 рази на день перед їжею.
- Приготуйте суміш з 1 чайної ложки стебел малини, такої ж кількості листя оману та кропиви, 1 столової ложки дикого багна та 1 чайної ложки квіток бузини. Додайте до суміші 0,5 літра окропу та залиште під кришкою на 15-20 хвилин. Процідіть та приймайте по 100 мл тричі на день перед їжею. Тривалість вживання: до трьох місяців.
- 2 ст. л. листя брусниці залийте 500 мл окропу та залиште на 40 хвилин. Приймайте по 100-150 мл тричі на день до їди.
Гарний ефект дає розтирання ураженого суглоба настоянкою оману (50 г кореневища заливають 150 мл горілки та витримують у темному місці 2 тижні).
Хірургічне лікування
Деякі автори [ 23 ], [ 24 ] вважають, що консервативне лікування має бути першою лінією лікування стабільних уражень у дітей. Єдиний консенсус щодо цього методу полягає в тому, що якщо це лікування обрано, його тривалість має становити від 3 до 6 місяців, перш ніж обрати хірургічне лікування. [ 25 ]
Хірургічне втручання зазвичай показано при нестабільних та стабільних ураженнях гострого розсікаючого остеохондриту, які не піддаються консервативному лікуванню. [ 26 ], [ 27 ]
Різниця у вподобаннях хірургів щодо хірургічного лікування відображена в різноманітності хірургічних методик. До них належать свердління (як ретроградне, так і антеградне), [ 28 ], [ 29 ] кісткова пластика, [ 30 ], [ 31 ] фіксація, [ 32 ], [ 33 ] процедури вирівнювання [ 34 ] та санація рани. [ 35 ]
Розсікаючий остеохондрит, виявлений у дорослого пацієнта, часто стає показанням до хірургічного втручання. На початковому етапі розвитку патології омертвіла ділянка заміщується новоутвореною тканиною, а на наступних етапах вільні фрагменти видаляються за допомогою артротомії.
Масштаб втручання визначається після проведення магнітно-резонансної томографії та артроскопії. Як правило, зберігаючи контакт вільного елемента з навколишньою тканиною, відокремлений кістково-хрящовий фрагмент свердлиться та заміщується живою тканиною. Для тунелювання використовується дріт Кіршнера або тонке шило. Дріт розміщується в центрі некротичної зони, перпендикулярно до поверхні суглоба. Втручання завершується резекцією хрящової ділянки та обробкою її країв.
Якщо ураження обсесивно-компульсивного розладу фрагментоване або не може бути виправлене через якість чи невідповідність хряща, фрагмент слід видалити, донорську ділянку видалити та дефект усунути на основі індивідуальних висновків.[ 36 ] Видалення фрагмента може забезпечити короткочасне полегшення болю.[ 37 ],[ 38 ]
Якщо вільний елемент має виражену рухливість, його спочатку фіксують затискачем. Потім розсікають з'єднувальний перехід (кістковий або хрящовий), після чого елемент видаляють. У субхондральній пластинці свердлять канали, обробляють краї. Суглоб промивають, накладають шви та асептичну пов'язку.
Після рефіксації вільного елемента спиці видаляють приблизно через 2-2,5 місяці. У післяопераційному періоді пацієнту призначають антибіотикотерапію та симптоматичні препарати.
Новою, сучасною методикою артропластики є аутогенна трансплантація хондроцитів. Метод передбачає культивування та пересадку клітин, але через високу вартість процедури його застосування наразі обмежене. [ 39 ], [ 40 ]
Більшість авторів повідомляють, що час до рентгенологічного загоєння коливається від 6 тижнів до 2 років.
Профілактика
Оскільки етіологія розсікаючого остеохондриту до кінця не вивчена, специфічної профілактики захворювання поки що не існує. Однак лікарі все ж дають низку рекомендацій щодо запобігання розвитку таких захворювань. Такі рекомендації носять первинний та вторинний характер.
Первинна профілактика полягає в загальному підтримці здоров'я опорно-рухового апарату:
- боротьба із зайвою вагою;
- регулярні помірні фізичні навантаження;
- профілактика травм, носіння зручного та якісного взуття;
- практика загальнозміцнювальних заходів;
- уникнення переохолодження, своєчасне лікування будь-яких патологій в організмі.
Вторинна профілактика полягає у запобіганні загостренню існуючого розсікаючого остеохондриту. Основними профілактичними пунктами вважаються наступні:
- обмеження навантаження на суглоби;
- відмова від таких видів спорту, як біг, легка атлетика, важка атлетика, гімнастика, баскетбол, волейбол, футбол;
- корекція професійних характеристик, уникнення тривалого стояння, частого присідання, регулярне ходьба вгору та вниз по сходах;
- перегляд свого раціону, уникнення голодування, відмова від жирної та одноманітної їжі, забезпечення надходження організму необхідних мікроелементів та вітамінів.
ЛФК слід проводити лише під наглядом лікаря. Правильні вправи не повинні навантажувати опорно-руховий апарат, а відновлювати міцність і еластичність суглобів, прискорювати кровообіг і покращувати обмінні процеси.
За рекомендацією лікаря можна практикувати сеанси масажу для різних груп м'язів.
Прогноз
Розсікаючий остеохондрит є складною ортопедичною проблемою, оскільки його важко як виявити, так і лікувати, навіть попри нові розробки в цій галузі.
Прогноз захворювання може залежати від виду застосованого лікування (медикаментозного, хірургічного), від зрілості зон росту, від локалізації, стабільності та розміру відокремленого елемента, від цілісності хряща. У дитячому віці результат захворювання переважно сприятливий: розсікаючий остеохондрит добре піддається лікуванню у дітей. У дорослому віці важлива рання діагностика патології, що безпосередньо впливає на довгостроковий прогноз. Найбільш несприятливий результат спостерігається у пацієнтів з ускладненнями, а також з патологією латерального виростка стегнової кістки.

