Медичний експерт статті
Нові публікації
Субепендимальна кіста у новонародженого
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
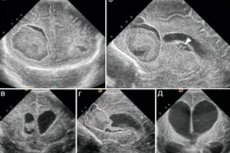
Під час проведення нейросонографії головного мозку лікарі іноді виявляють доброякісне порожнисте новоутворення, після чого оголошують діагноз «субепендимальна кіста у новонародженого». Що це за патологія, як вона проявляється та чи є потреба в її лікуванні? Як така кіста вплине на ріст і розвиток дитини?
Скажемо одразу: ця проблема не така страшна, як зазвичай здається батькам. Нижче ви можете прочитати все, що потрібно знати в першу чергу про субепендимальную кісту у новонародженого.
Епідеміологія
Їх виявляють у 5,2% усіх новонароджених за допомогою трансфонтанелярного ультразвукового дослідження в перші дні життя. [ 1 ]
Субепендимальна кіста — це крихітне, часто каплеподібне утворення, яке містить спинномозкову рідину, рідину, що омиває мозок; вона розташована або в хвостатій борозні, або вздовж переднього хвостатого ядра. Розмір кістозного утворення зазвичай коливається від 2 до 11 міліметрів. [ 2 ]
Найчастішою причиною утворення субепендимальної кісти вважається гіпоксія або ішемія мозку під час пологів. Хоча більшість фахівців схиляються до думки, що справжні причини патології ще не виявлені.
Субепендимальні кісти виявляються приблизно у п'яти зі ста новонароджених дітей і, як правило, мають сприятливий прогноз для розвитку та життя дитини.
Причини субепендимальної кісти
При кисневій недостатності, яка спостерігається у плода на тлі порушення плацентарного кровообігу, можливий розвиток деяких серйозних патологій та порушень розвитку дитини. Однією з таких порушень іноді є субепендимальна кіста: ця патологія часто діагностується у новонароджених в результаті тривалого порушення кровообігу, дефіциту кисню та/або поживних речовин.
Субепендимальна кіста може бути виявлена як під час вагітності, так і після народження дитини. Під час вагітності таке кістозне утворення не є небезпечним для плода, і за сприятливих обставин може самостійно зникнути ще до початку пологів.
Точні причини утворення субепендимальної кісти у новонароджених лікарям невідомі, [ 3 ] проте вважається, що на її розвиток можуть впливати такі фактори:
- гіпоксичні розлади, пов'язані з обвиттям пуповиною або фетоплацентарною недостатністю;
- інфекція вірусом герпесу у вагітних жінок;
- травми дитини під час пологів;
- важкий або пізній токсикоз у майбутньої мами;
- вплив кокаїну під час вагітності; [ 4 ], [ 5 ]
- Несумісність за резусом;
- залізодефіцитна анемія під час вагітності.
Фактори ризику
До групи ризику належать недоношені діти та новонароджені з недостатньою масою тіла. Крім того, субепендимальні кісти іноді діагностуються при багатоплідній вагітності, що викликано нестачею кисню в тканинах мозку. В результаті деякі клітини гинуть, а на їхньому місці з'являється нове утворення, яке як би замінює зону некрозу.
Важливо: чим довший період кисневої недостатності, тим більшою буде субепендимальна кіста.
Розглянемо основні фактори утворення кісти детальніше:
- Ішемічні процеси є найчастішою причиною утворення кіст. Ішемія в цьому випадку пояснюється порушенням кровотоку в тканині мозку. У зоні некрозу утворюється порожнина, яка згодом заповнюється спинномозковою рідиною. Якщо така кіста невелика, то про якісь серйозні порушення не йдеться: лікування зазвичай не призначається, а встановлюється лише спостереження за проблемною ділянкою. У разі несприятливої динаміки (наприклад, при подальшому збільшенні кісти, при появі неврологічних симптомів) лікування починають негайно.
- Кровотеча є наступною за поширеністю причиною субепендимальних кіст. Кровотеча часто виникає через інфекційні процеси, гостру кисневу недостатність або родову травму. Найбільш несприятливий прогноз у цьому випадку має пошкодження, пов'язані з внутрішньоутробними інфекціями. [ 6 ]
- Гіпоксичні процеси в тканинах можуть бути гострими або помірними та зазвичай пов'язані з порушеннями плацентарного кровообігу. Пусковим механізмом часто є анемія, токсикоз на пізніх термінах вагітності, багатоплідна вагітність, резус-несумісність, багатоводдя, фетоплацентарна недостатність, інфекційно-запальні патології.
- Вроджена краснуха та цитомегаловірусна (ЦМВ) інфекція є найпоширенішими доведеними причинами негеморагічних субепендимальних кіст у новонароджених.[ 7 ]
Патогенез
Субепендимальна кіста розташована в ділянці порушеного кровопостачання структур мозку. Найчастіше це проблема зі шлуночковою локалізацією. На відміну від вроджених кіст, субепендимальні кісти зазвичай розташовані нижче зовнішніх кутів бічних шлуночків та позаду отвору Монро. Субепендимальні кісти можна розділити на два типи: набуті (внаслідок крововиливу, гіпоксії-ішемії або інфекції) та вроджені (внаслідок гермінолізу). Вони часто виникають після крововиливу 1 ступеня в зародковому матриксі, що пов'язано з недоношеністю. [ 8 ]
У кожної десятої дитини, яка зіткнулася з вірусом герпесу під час внутрішньоутробного розвитку або народження, залишиться «слід» на нервовій системі. Якщо інфекція була генералізованою, великий відсоток дітей помирає, а ті, хто виживає, часто мають психоневрологічні розлади. Утворення субепендимальних пустот, спричинених вірусом, пояснюється подальшим пошкодженням зародкової матриці – нервових волокон, розташованих поблизу бічних шлуночків. Інфекція викликає загибель нервових клітин, зони яких через деякий час заміщуються утворенням пустот.
Гіпоксичне або ішемічне пошкодження, що супроводжується розм'якшенням та некрозом тканин, також закінчується замісним утворенням порожнин. Дефіцит кисню під час внутрішньоутробного розвитку або пологів негативно впливає на нервові структури. Активність вільних радикалів, продукція кислих продуктів обміну, утворення тромбів на локальному рівні загалом викликають некроз та появу кіст поблизу шлуночків. Такі субепендимальні кісти можуть бути множинними, діаметром до 3 мм. Під час колапсу порожнин відбуваються незворотні процеси атрофії з появою нейрогліальних вузлів.
У випадках родової травми та крововиливів у мозок утворення кісти зумовлене розсмоктуванням крові, що витекла, з появою порожнечі, яку згодом помилково приймають за субепендимальную кісту.
Симптоми субепендимальної кісти
Субепендимальна кіста на ультразвуковому зображенні має чіткі межі та сферичну або щілиноподібну конфігурацію. У деяких випадках спостерігаються множинні ураження, причому кісти найчастіше знаходяться на різних стадіях розвитку: деякі з них щойно з'явилися, а інші вже перебувають на стадії «злипання» та зникнення.
Розмір субепендимальної кісти у новонародженого зазвичай становить 1-10 мм або більше. Вони формуються симетрично, з лівого або правого боку, в середніх відділах або рогах бічних шлуночків.
Субепендимальна кіста з правого боку у новонародженого зустрічається не частіше, ніж з лівого. Чим вираженіший дефіцит кисню, тим більше буде новоутворення. Якщо стався крововилив, уражена ділянка згодом виглядатиме як єдина порожнина з прозорим рідким вмістом.
Ліва субепендимальна кіста у новонародженого зазвичай не супроводжується зміною розмірів бічних шлуночків, але в деяких випадках вони все ж можуть збільшуватися. Здавлення прилеглих тканин і подальше розростання порожнини спостерігаються відносно рідко.
Протягом кількох місяців з моменту народження дитини новоутворення поступово зменшується, поки повністю не зникне.
Клінічна картина субепендимальної кісти не завжди однакова або взагалі відсутня. Перш за все, це залежить від розміру, кількості та локалізації ураження. При інших поєднаних патологіях симптоми більш виражені та важкі. Дрібні кісти однієї локалізації часто ніяк себе не проявляють, не впливають на розвиток дитини та не викликають ускладнень.
Перші ознаки поганої субепендимальної кісти такі:
- порушення сну, надмірна примхливість, плач без причини;
- підвищена збудливість, подразливість або апатія, млявість і загальмований стан;
- порушення рухового розвитку у дітей, підвищений м'язовий тонус, а у важких випадках – гіпотонія, гіпорефлексія; [ 9 ]
- недостатній приріст ваги, ослаблений смоктальний рефлекс;
- погіршення слуху та зору;
- легке тремтіння кінцівок, підборіддя;
- рясне та часте зригування;
- підвищений внутрішньочерепний тиск (виділене та пульсуюче тім'ячко);
- судоми.
Вищезазначені симптоми не завжди яскраві та чіткі. У процесі розсмоктування субепендимальної кісти клінічна картина зазвичай послаблюється і навіть зникає. Якщо новоутворення продовжує рости, то може спостерігатися гальмування психомоторного розвитку, відставання в рості, проблеми з мовленням.
Субепендимальна кіста, що супроводжується будь-якими підозрілими симптомами, повинна перебувати під пильним наглядом лікаря.
Ускладнення і наслідки
Субепендимальні кісти у новонароджених у переважній більшості випадків зникають самостійно протягом кількох місяців, без будь-якого лікування. Однак необхідно спостерігати за кістою, оскільки в рідкісних випадках, але все ж, можлива несприятлива динаміка, ріст і збільшення новоутворення. Якщо це станеться, можуть виникнути такі ускладнення:
- порушення координації, рухові розлади;
- проблеми зі слуховим та зоровим апаратом;
- гідроцефалія, що супроводжується надмірним накопиченням спинномозкової рідини в шлуночках головного мозку;
- енцефаліт.
У дітей із субепендимальними кістами (СЕК) після народження можуть спостерігатися тимчасові затримки фізичного розвитку.[ 10 ]
Великі субепендимальні кісти, що чинять тиск на сусідні структури мозку, найчастіше видаляються хірургічним шляхом.
Діагностика субепендимальної кісти
Діагностика проводиться за допомогою ультразвукового дослідження в перші кілька днів після народження дитини. Оскільки область великого тім'ячка у новонародженого найчастіше відкрита, це дає можливість оглянути всі структурні аномалії, не завдаючи шкоди дитині. Якщо тім'ячко закрите, оптимальним методом візуалізації стає магнітно-резонансна томографія. Інструментальна діагностика проводиться регулярно, протягом кількох місяців, для спостереження за динамікою новоутворення.
Якщо у жінки діагностовано герпесвірус або цитомегаловірус, то для уточнення діагнозу призначаються додаткові аналізи – це називається імунологічною діагностикою. Це дозволяє визначитися з подальшою терапевтичною тактикою. [ 11 ]
Імунологічні тести складні та дорогі, тому часто недоступні для пересічних сімей. Крім того, навіть підтверджена герпесвірусна інфекція не дає жодної інформації про ступінь ураження мозку у новонародженого. З цієї причини більшість фахівців вважають, що логічніше провести процедуру ехоенцефалографії: її результати вкажуть на тяжкість та характер порушення структури мозку. Процедура не є небезпечною та не призведе до неприємних наслідків для дитини.
Диференціальна діагностика
Диференціальна діагностика проводиться між коннатальними, субепендимальними кістами та перивентрикулярною лейкомаляцією. Остання патологія локалізується вище кута бічних шлуночків. Коннатальна кіста розташована на рівні або трохи нижче верхнього зовнішнього кута переднього рогу та тіла бічного шлуночка, попереду міжшлуночкового отвору. Субепендимальна кіста переважно розташована нижче рівня кута бічних шлуночків та позаду міжшлуночкового отвору.
Ізольовані септичні утворення (SEC) зазвичай є доброякісною знахідкою. Точна діагностика важлива для диференціації субепендимальних кіст від інших патологічних станів мозку за допомогою комбінації ультразвукового дослідження мозку та МРТ. [ 12 ] Магнітно-резонансна томографія допомагає підтвердити інформацію [ 13 ], отриману за допомогою ультразвукового дослідження, визначити розташування субепендимальної кісти та диференціювати новоутворення від вроджених кіст та інших перивентрикулярних уражень мозку. [ 14 ]
Лікування субепендимальної кісти
Схема лікування субепендимальних кіст у новонароджених визначається залежно від тяжкості ураження. У разі безсимптомної кісти лікування не потрібне: проблема спостерігається динамічно, дитину періодично оглядає невролог, проводиться ультразвуковий моніторинг (при закритті джерельця проводиться МРТ). Іноді лікар призначає ноотропні та вітамінні препарати, хоча багато фахівців сумніваються у доцільності такого призначення.
У важких випадках ураження, при поєднаних патологіях мозку, призначається комплексне лікування, з використанням фізіотерапії, масажу та, звичайно ж, медикаментозних препаратів:
- Ноотропні препарати покращують метаболічні процеси в тканинах мозку. До таких препаратів належать Пірацетам, Ніцерголін, Пантогам.
- Вітамінно-мінеральні комплекси покращують живлення тканин і стабілізують тканинний метаболізм. Особливу роль відіграють вітаміни групи В та засоби, що містять магній.
- Діуретики доцільні при підвищенні ризику набряку мозку або при підвищенні внутрішньочерепного тиску. Оптимальним сечогінним препаратом вважається Діакарб.
- При судомному синдромі використовуються протисудомні засоби. Можуть бути призначені Депакін, Карбамазепін.
При інфекційних процесах дітям проводять імунотерапію імуноглобулінами (Пентаглобін, Цитотек), противірусними препаратами (Віролекс). Схема лікування визначається індивідуально.
Хірургічне лікування
Хірургічне видалення субепендимальної кісти проводиться вкрай рідко: лише якщо динаміка росту несприятлива на тлі неефективної медикаментозної терапії. Хірургічне лікування може бути проведене одним із наступних методів:
- Метод шунтування передбачає видалення спинномозкової рідини з кістозної порожнини через спеціальну трубку, що призводить до руйнування та зрощення стінок. Процедура досить ефективна, але небезпечна через ризик потрапляння інфекції в тканини.
- Ендоскопічний метод вважається найбезпечнішим, але він підходить не всім пацієнтам – наприклад, його не можна використовувати, якщо у пацієнта є порушення зору.
- Краніотомія вважається ефективною операцією та застосовується при великих кістозних утвореннях.
Дитячий нейрохірург проводить такі втручання лише у разі очевидного прогресування та збільшення субепендимальної кісти, з високим ризиком ускладнень. Під час операції здійснюється комп'ютерний моніторинг: зображення виводиться на монітор, тому лікар має можливість відстежувати всі важливі операційні моменти, аналізувати та коригувати маніпуляції.
Профілактика
Профілактичні заходи щодо запобігання утворенню субепендимальних кіст у дітей базуються на таких критеріях:
- обов'язкове планування вагітності;
- ранні пренатальні діагностичні заходи;
- профілактика травм під час пологів;
- неврологічний та педіатричний моніторинг дітей, що належать до груп ризику.
Крім того, важливо виключити будь-які тератогенні ефекти, особливо на ранніх термінах гестаційного періоду.
За необхідності лікар може рекомендувати вагітній жінці пройти генетичне консультування.
Прогноз
Якщо субепендимальна кіста ізольована, тобто не супроводжується неврологічними симптомами, не пов'язана з іншими патологіями, має типові характеристики та виявляється випадково за допомогою ультразвукового дослідження, то можна говорити про хороший прогноз. Такі новоутворення зникають самостійно протягом кількох місяців. Прогноз ізольованих субепендимальних кіст залишається невизначеним. [ 15 ]
Поганий прогноз вказується, якщо субепендимальна кіста у новонародженого поєднується з іншими аномаліями розвитку.
Использованная литература

