Хронічний одонтогенний остеомієліт
Останній перегляд: 07.06.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
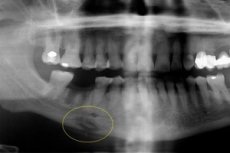
Наслідок складного гострого остеомієліту може стати хронічним одонтогенним остеомієлітом - важкою стоматологічною патологією, яка працює з гнійною запальною реакцією та накопиченням гнійних мас у порожнинах кісткової тканини. Вражає кістку, кістковий мозок, а також навколишні м'які тканини на тлі попередньої сенсибілізації тіла. Захворювання, звичайно, має різні варіанти, її діагностичні та терапевтичні особливості. [1]
Епідеміологія
У дитинстві хронічний одонтогенний остеомієліт викликається переважно зобов’язаними-анаеробними та факультативно-анеробними мікроорганізмами. Склад гнійної мікрофлори залежить від віку пацієнта. Таким чином, чим старший пацієнт, тим більше може бути обговорена кількість асоціацій та суворих анаеробів.
Було встановлено, що при одонтогенному остеомієліті мікрофлора часто представлена в середньому в п'ять-шість сортів аеробних та анаеробних мікроорганізмів, або більше.
Хронічний одонтогенний остеомієліт не є рідкісним станом у практиці стоматологічних хірургів. Це трапляється так часто, як і щелепний периостит або хронічний пародонтит. Серед усіх випадків остеомієліту до частки одонтогенного патологічного процесу становить близько 30%. Захворювання частіше зустрічається у людей молодих та середнього віку (середній вік хворих-25-35 років). Чоловіки дещо частіше хворі, ніж жінки. У більшості випадків впливає нижня щелепа.
Причини хронічного одонтогенного остеомієліту
Основною причиною хронічного одонтогенного остеомієліту є фактично гострий остеомієліт, який не лікувався, або його лікували неправильно або неповно. У свою чергу, гостра патологія може розвиватися внаслідок декількох причин, які тісно пов'язані з введенням збудників у кісткову тканину через кровоносну систему. "Винуватці" частіше стають бактеріями, рідше - вірусами та грибковою інфекцією.
Інфекція кістки відбувається через такі фактори:
- Стоматологічні травми, каріозні зуби, інші стоматологічні патології, включаючи пародонтит, періостит, гранулому тощо;
- Сепсис, бактеремія;
- Будь-які гострі та хронічні інфекційні захворювання в організмі;
- Відсутність гігієни ротової порожнини або недостатньо ретельно дотримання правил гігієни;
- Фурункули обличчя;
- Гнійний отит, тонзиліт;
- Червона лихоманка;
- Пупкові запальні реакції (гнійно-септичні ускладнення);
- Дифтерія.
У дитинстві причини часто специфічні, оскільки вони пов'язані з анатомічними та функціональними особливостями тіла дитини. Таким чином, серед найпоширеніших "педіатричних" причин є такі:
- Активний ріст кісток;
- Зміна дитячих зубів та утворення постійних молярів;
- Зміна щелепно-лицьової структури;
- Стоншення стоматологічних пластин і широких трубчастих просторів;
- Широка капілярна мережа;
- Неправильна імунна система, надмірна сприйнятливість до патологічних збудників.
Одонтогенний остеомієліт виникає, коли збудники хвороби з хворих зубів або інших зубних інфекційних вогнищ. [2]
Фактори ризику
- Фізіологічні та анатомічні особливості структури щелепи:
- Активне зростання кісткової системи;
- Зміни в заміні листяних зубів;
- Збільшені гаверські канали;
- Сприйнятливі трабекули кістки;
- Мієлоїдний кістковий мозок, що сприймає інфекцію;
- Обширна кров та лімфатична мережа.
- Слабкі неспецифічні захисні сили, ослаблені втомою, стресом, переохолодженням, інфекційними захворюваннями (ARVI, аденовірусом тощо), травмами, іншими патологічними станами.
- Імунопатологія, як вроджені, так і набуті, пов'язані з цукровим діабетом, гемопатологіями тощо.
- Загальні імунологічні розлади, тривала існуюча одонтогенна патологія, несприятливі зміни в тканинах та судинах кісткового мозку.
Патогенез
На сьогоднішній день відомі наступні патогенетичні версії розвитку хронічного одонтогенного остеомієліту:
- Інфекційно-емболічна версія Bobrov-lexer: запальна кісткова реакція розвивається через емболічне транспортування інфекційного агента з його блокуванням у кінцевих сегментах капілярних судин або коли вони тромбозивні. Розлад кровотоку та неправильне кістковий трофізм призводить до некрозу кісток, а подальша інфекція тягне за собою розвиток гнійного запалення.
- Версія алергічного кондиціонування доктора С. Деріджанова: смертник кісток відбувається через токсичну дію повторно сформованих аутоімунних тіл, як відповідь на повторне проникнення "іноземного" білка.
- Запальна реакція виходить за межі пародонту, а первинне джерело та область введення інфекційних агентів стає попередньою патологією м'яких тканин або стоматологічних структур твердих тканин, а також пародонтом.
- Процеси регенерації в періостію та кістці при гострому остеомієліті відсутні або недостатньо проявляються, що призводить до переважання руйнування кісток та утворення наступних руйнівних вогнищ.
Симптоми хронічного одонтогенного остеомієліту
З моменту, коли інфекція потрапляє в кісткову тканину до появи перших патологічних проявів, може зайняти тривалий час. Спочатку пацієнт починає відчувати дискомфорт під час жування їжі, потім - і в спокійному стані. Періостит починає розвиватися. Зі збільшенням запальних явищ клінічна картина розширюється:
- Синдром болю збільшується, відбувається опромінення на вухо, храм;
- Оральні тканини набрякають, ясна стають болючими;
- Зуби на запаленій стороні стають патологічно мобільними;
- Труднощі жування та ковтання їжі;
- У нижньощелепному одонтогенному остеомієліті іноді область підборіддя оніміла;
- Там неприємний запах з рота;
- Мовленнєві перешкоди;
- Регіональні лімфатичні вузли збільшуються;
- Змінює кругість обличчя.
Зі розвитком гнійного абсцесу температура піднімається, утворюється сланцевий канал, через який гнійні маси протікають назовні.
Після гострого періоду (близько 2 тижнів) патологія переходить у підгостійний етап: гнійна маса виходить через свища, набряк вщухає, біль вщухає, але проблеми з жуванням залишаються, зуби все ще вільні (можуть також випадати). Потім утворився безпосередньо хронічний перебіг одонтогенного остеомієліту. Клінічна картина стає більш млявою, протягом декількох тижнів відбувається відторгнення тканин. Через деякий час некротизовані тканини разом з гній виходять через свищний канал, або відзначається розвиток великого абсцесу. [3]
Перш за все, у загостренні хронічного одонтогенного остеомієліту є ознаки загальної інтоксикації:
- Підвищена температура;
- Загальна слабкість, нездужання, озноб;
- Диспепсія;
- Пацієнт пасивна, шкіра бліда, загальний стан помірний до важкого.
При зовнішньому дослідженні асиметрія обличчя внаслідок набряку м'яких тканин полегшення заслуговує уваги. Існує муфт-інфільтрат, зуби на ураженій стороні є мобільними, є набряк гінгіви та перехідна складка слизової. Тканини гіпермічні, гінгіва болісна при пальпації.
Регіональні лімфатичні вузли збільшені та болісні. Пацієнт не може відкрити рот або відкривати його труднощами та неповно. Є гнилий запах з ротової порожнини. [4]
Хронічний одонтогенний остеомієліт у дітей
Особливості перебігу одонтогенного остеомієліту в дитячому віці:
- Хронічність процесу у дітей набагато рідше, ніж у дорослих пацієнтів;
- Частіше розвиваються ускладнення, такі як лімфаденіт, флегмони, абсцеси;
- Якщо патологічний процес поширюється на зачатки зубів, може виникнути часткова адентія;
- Патологія в лобовому зубах не така сильна, як у молярів;
- Педіатричний одонтогенний остеомієліт характеризується особливо інтенсивним початком, швидким розвитком запальної реакції та швидшим одужанням (забезпечив компетентне радикальне лікування);
- Практично немає формування капсул секвестру.
Стадії
Хід хронічного одонтогенного остеомієліту проходить через три стадії:
- На першому етапі гостра симптоматика вщухає, показники температури стабілізуються до норми, також вирівнюються ознаки сп’яніння. Через деякий час після початку запальної реакції спостерігається деяке полегшення: больовий синдром перестає турбуватися, пацієнти практично повертаються до попереднього способу життя. Таке "затишшя" може тривати кілька тижнів. У той же час у кістці утворюються простори порожнин, гнійна маса з отворів свища майже не виходить. При зовнішньому дослідженні набряк присутній лише в невеликій мірі.
- На другому етапі рецидивуюче запалення розвивається як гостра форма одонтогенного остеомієліту, але температура не перевищує +38 ° C, біль не є важкою, і ознаки інтоксикації можуть взагалі не бути. Отвір свища блокується. Гу гнійна маса поширюється на кісткові та м’які тканинні структури. Можна розробити ускладнення у вигляді флегмона або абсцесу. Їх утворення спричиняє появу силового больового синдрому та лихоманки: стан нормалізується лише після повторного прориву гній назовні.
- Третя стадія характеризується деформацією уражених кісткових структур на тлі рецидиву хронічного одонтогенного остеомієліту. Зовні, кривизна та зміни розміру кістки та обличчя в цілому помітні.
Форми
Залежно від клінічної та рентгенологічної картини, відрізняються такі форми хронічного одонтогенного остеомієліту:
- Руйнівний;
- Продуктивний;
- Руйнівна-продуктивна форма.
Спільним для всіх форм хронічного остеомієліту є тривалий перебіг та періодичні рецидиви, тому захворювання вимагає тривалої терапії та медичного нагляду.
Будь-яка з форм захворювання може розглядатися як нестабільний стан, який під впливом провокуючий фактор (сильне падіння імунітету внаслідок вірусної інфекції, стресу, гіпотермії тощо) знову проявиться як рецидив.
- Руйнівний варіант хронічного одонтогенного остеомієліту передбачає велику частку кісткової тканини. У області слизової або шкіри з'являються свищі канали з виступаючою грануляцією. Рентгенівські промені демонструють лізис кісток із утворенням секвестру.
- Реструктивному продуктивному варіанту зазвичай передує гострий остеомієліт, і є стан вторинного імунодефіциту. Руйнування та відновлення кісткової тканини відбуваються в рівновазі. Кісткова речовина зливається дифузно (невеликі розріджені вогнища та невелика секвестрація). Капсула секвестрації не визначена.
- Продуктивний варіант інакше відомий як гіперпластичний: він розвивається у дітей та молодих людей під час активного періоду розвитку кісток обличчя (приблизно 12-18 років). Такий остеомієліт характеризується особливо тривалим і часте рецидиви (приблизно 7 разів на рік). Патогенетичні показники цієї форми одонтогенних уражень: вірулентні мікроорганізми та слабка імунна відповідь організму. Вторинні вогнища інфекції зазвичай представлені зараженими зубами та ембріонами мертвих зубів. Рентгенограма виявляє виражене розшарування періостальної кісткової тканини з невеликим трабекулярним малюнком та невеликим вогнищевим склерозом.
Залежно від локалізації патологічного процесу, відрізняється одонтогенний нижньощелепний або верхньощелепний остеомієліт.
- Хронічний одонтогенний остеомієліт нижньої щелепи переважно поширюється на альвеолярну кісткову частку, іноді до нижньощелепного тіла та гілки. Через анатомічні та структурні особливості патологія має серйозний хід, утворюється кілька малих і великих секвестрах (протягом 6-8 тижнів). У багатьох пацієнтів, внаслідок руйнівних змін, трапляються патологічні переломи, спричинені навіть незначною контузією щелепи.
- Хронічний одонтогенний остеомієліт верхівки характеризується більш швидким розвитком і відносно легким ходом, на відміну від ураження нижньощелепних. Формування секвестрів відбувається протягом 3-4 тижнів. Дифузна патологія характеризується руйнівними змінами передньої стінки верхньощелепної пазухи, а іноді процес поширюється на нижню частину порожнини очей.
Ускладнення і наслідки
У багатьох випадках за умови, що пацієнт своєчасно направляється до фахівців з щелепно-лицьової хірургії та грамотно розроблених терапевтичних заходів пацієнтів повністю одужують.
Якщо пацієнт пізно шукає медичну допомогу або отримує неадекватне або неправильне лікування, існує підвищена ймовірність несприятливих наслідків та ускладнень, таких як:
- Рецидив (перепланування) хронічного одонтогенного остеомієліту);
- Щелепи та деформації обличчя;
- Патологічні переломи (виникають, коли виникає невеликий механічний вплив, який не порушує здорову кістку);
- Флегмони та абсцеси тканин обличчя;
- Судинний тромбоз, оклюзія кавернозної пазухи;
- Запалення середостіння.
Деякі з найпоширеніших ускладнень включають:
- Сепсис - результат активного гнійного запального процесу - особливо складної та небезпечної патології;
- Поширення гнійної інфекції в щелепно-лицьовому просторі, утворення абсцесів та флегмонів;
- Розвиток запальних процесів у пазухах;
- Флебіт венозних суден обличчя;
- Лімфаденіт;
- Запальні ураження скронево-нижньощелепного суглоба, м’язові контрактури;
- Травматичні переломи.
Найбільша кількість ускладнень виникає у дитячих та літніх пацієнтів. [5]
Діагностика хронічного одонтогенного остеомієліту
Діагностичні заходи при підозрюваному хронічному одонтогенному остеомієліті починаються зі збору анамнезу та обстеження пацієнта та продовжують рентгенографію.
Збір анамнезу дозволяє з’ясувати, чи була людина гострий остеомієліт (можливо, не звертаючись до медичної допомоги, або з невідповідністю основних терапевтичних рекомендацій). В будь-якому випадку проводиться повне спостереження за пацієнтом. [6]
Симптоматика хронічного одонтогенного остеомієліту зазвичай широка, тому майже неможливо поставити діагноз на основі лише клінічної картини. Пацієнт у багатьох випадках здатний нормально відкривати рот, але іноді отвір є неповним, що пояснюється запальними змінами жувальних м’язів.
Лімфатичні вузли нормальні або злегка збільшені і палькуно болючі.
Дослідження порожнини ротової порожнини виявляє запальний набряк, почервоніння слизових тканин, хворий зуб або патологічно змінена порожнина раніше екстрагуватися зуба. З боку слизової або шкіри, існують свищі канали, через які формуються сформовані секвекції.
Інструментальна діагностика представлена в основному за допомогою рентгенографії, магнітного резонансу або комп'ютерної томографії. Секвестрації присутні на рентгенографії: оптимально виконувати ортопантомограму або рентген в передніх та бічних проекціях для виявлення захворювання. У продуктивному ході захворювання не визначається секвестрація, але об'єм мінералізації тканин збільшується, що пояснюється періостальною реакцією. Зовні виявляються асиметрія обличчя та підвищений об'єм кісток.
Лабораторні тести призначаються як частина загальних діагностичних заходів. Аналіз крові показує запальні ознаки, аналіз сечі - відсутність змін. [7]
Диференціальна діагностика
Захворювання, що потребують диференціальної діагностики |
Основа для диференціальної діагностики |
Діагностичні заходи та критерії оцінювання |
Підшкірна гранульома (одонтогенна) |
Млявий одонтогенний запальний процес у підшкірній тканині обличчя. Основна інфекційна увага - це хворий зуб, на рівні якого утворюється округлий безболісний проникнення до 15 мм в діаметрі. Шкіра над нею набуває синювато-чорного кольору, на стороні ротової порожнини є тяга, її можна відчути в субмуконому шарі, починаючи з відповідної зубної порожнини і до інфільтрата. Періодично спостерігається інфільтрат і його незалежне відкриття з утворенням свища: кількість гнійного розряду невелика. Простір грануломи наповнений млявими грануляціями. |
Проводиться рентгенівське обстеження - панорамне, зубне, в бічній нижньощелепній проекції. Мікроскопія виявляє грануляції різних стадій зрілості. |
Щелепна актиномікоз |
Вторинна патологія пов'язана з поширенням специфічної інфекції з проникнення в м'яку тканину біля щелепи. Структура інфільтрата щільна, можлива множинна свища каналів, з якої вивільняється гнійна маса, що нагадує крихту. Основна форма актиномікозу має багато подібності з гіперпластичним остеомієлітом. |
Проводиться мікроскопічне дослідження виведеної маси, шкірні тести з актилізатом, визначення реакції імунокомпетентних клітин до актинолізату. |
Туберкульоз щелепи |
Типовими є повільний хід, різкий біль, помітне збільшення та хворобливі лімфатичні вузли. Можуть бути залучені інші кістки обличчя, і в області запальної реакції утворюються характерні "втягнуті" шрами. |
Фторграфія (рентгенівська або КТ), тест Манту (у дітей), ексудатна культура, призначаються специфічні шкірні тести. |
Щелепна сифіліс |
Патологія розвивається завдяки плавленню кісткових структур на третинному стадії сифілісу. Носові кістки, центральні зони верхньощелепних піднебінних процесів та альвеолярний процес верхньої щелепи найчастіше впливають. Утворення пом'якшуючих ділянок та окостентеризуючого періоститу (залежно від форми захворювання) є типовим. |
Використовуються серологічні методи діагностики. |
Доброякісні пухлинні процеси (нагноєння одогенної кісти, остеокластоми, еозинофільна гранульома, остеоїдостеома). |
Доброякісні пухлини часто ростуть безболісно, гострих запальних ознак немає. Періодичне зменшення та збільшення обсягу новоутворення не характерно для таких патологій. |
Проводиться рентген (панорамна, стоматологічна, бічна нижньощелепна проекція), комп'ютерна томографія. Результат гістологічного аналізу є рішучим. |
Саркома Юінга |
Патологія має багато симптомів, подібних до хронічного остеомієліту. Саркома Юінга супроводжується лихоманкою, лейкоцитозом, місцевим болем у кістках, набряком. Прогресування пухлини спочатку повільно, потім різко прискорюється. Формування секвестрів не є типовим. |
Рентгенівські промені, комп’ютеризована або магнітна резонансна томографія, використовуються біопсія. Діагноз встановлюється на основі результату гістологічного аналізу. |
Лікування хронічного одонтогенного остеомієліту
Терапевтичні процедури включають такі кроки:
- Хірургічне лікування:
- Вилучення фокусного зуба;
- Периостомія;
- Остеоперфорація;
- Відкриття пери-мандикулярного гнійного запального фокусу.
- Консервативна терапія:
- Антибіотична терапія макролідами, що інгібують ріст 100% бактероїдів та штамів Fusobacterium, цефалоспорини генерації III, захищені інгібіторами пеніциліни;
- Ванкоміцин та карбапенеми стають резервними препаратами у складних ситуаціях;
- Прийом десенсибілізації наркотиків та імунокореакторів;
- Судинна та протизапальна терапія;
- Інфузія та вітамінна терапія.
Критеріями ефективного лікування є відсутність болю в ураженій області, відсутність запальних ознак та свища.
Можливі ліки:
- Цефазолін 500-1000 мг, цефуроксим 750-1500 мг з метронідазолом 0,5% 100 мл;
- Кетопрофен 100 мг на 2 мл, або перорально 150 мг (тривала версія - 100 мг), ібупрофен 100 мг на 5 мл, або перорально 600 мг;
- Гемостатичний етамсілат 12,5% 2 мл внутрішньовенно або внутрішньом’язово.
Після закінчення лікування пацієнта зареєстровано та спостерігається спеціалістом з щелепно-лицьової хірургії (відвідування - двічі на рік). Подальша рентгенографія або панорамна томографія є обов’язковою, і якщо його вказано, проводиться стоматологічна протеза. [8]
Профілактика
Для запобігання розвитку хронічного одонтогенного остеомієліту цілком можливо - наприклад, якщо ви слухаєте поради лікарів та дотримуйтесь наступних рекомендацій:
- Дотримуйтесь ретельної гігієни ротової ротової порожнини, своєчасного санітарного інфекційного вогнища - зокрема, карієсу, пульпіту та пародонтиту;
- Своєчасно відвідувати стоматолога, не ігноруйте перші прояви захворювання;
- Контролювати здоров'я всього тіла;
- Суворо виконуйте всі накази лікаря, не займайтеся самолікуванням.
Загалом, профілактика складається з усунення факторів, які можуть призвести до розвитку одонтогенного остеомієліту, а також до раціональності лікування цього захворювання з його гострої стадії. Важливо якнайшвидше локалізувати гнійний запальний процес, запобігти некрозу кісткових тканин та подальшій секвеструванні: пацієнт на перших ознаках патології повинен бути госпіталізований у хірургічному стаціонарному відділенні.
Прогноз
На жаль, захворювання часто ускладнюється патологічними переломами, анкілозами верхньої щелепи, утворенням помилкових суглобів та рубцевими контрактурами жувальних м’язів. У продуктивному типі патології може розвиватися нирковий та серцевий амілоїдоз.
Для поліпшення прогнозу важливо своєчасно шукати медичну допомогу, санікувати інфекційні вогнища в організмі, зміцнюють імунітет, ретельно виконують усі рецепти лікаря.
Забезпечив своєчасну діагностику правильного лікування хронічного одоногенного остеомієліту пацієнта в більшості випадків, коли закінчується одужанням. Несприятливий перебіг з висхідним поширенням гнійно-інфекційної реакції може спричинити розвиток менінгіту, енцефаліту, абсцесу мозку. При спускованому поширенні існує небезпека розвитку легеневого абсцесу, середостінту, сепсису. Такі ускладнення значно збільшують ризик смерті.
Література
Дмир'єва, Л. А. Терапевтична стоматологія: Національний путівник / за редакцією Л. А. Дмир'єва, Ю. М. МакСімовський. - 2-е видання. Москва: геотар-медіа, 2021.

