Медичний експерт статті
Нові публікації
Амелобластома щелепи
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Пухлина одонтогенного процесу – амелобластома – має епітеліальну природу та схильність до агресивного росту. Пухлина не є злоякісною, але може спричиняти руйнування кістки та, в рідкісних випадках, метастазувати. Лікування хірургічне: масштаб операції залежить переважно від стадії патології. [ 1 ]
Епідеміологія
Амелобластома зустрічається приблизно з однаковою частотою як у чоловіків, так і у жінок. На неї припадає близько 1% усіх пухлин ротової порожнини та близько 9-11% одонтогенних пухлин. Зазвичай це повільно зростаюча, але місцево-інвазивна пухлина. [ 2 ] Середній вік пацієнтів становить від двадцяти до п'ятдесяти років. Поява пухлини в дитячому та підлітковому віці також можлива, хоча це трапляється набагато рідше – лише у 6,5% пацієнтів з будь-якими доброякісними новоутвореннями щелепної локалізації.
У переважній більшості випадків амелобластома вражає нижню щелепу (80-85%), і набагато рідше верхню щелепу (15-20%):
- найпоширенішим ураженням є кут та гілка нижньої щелепи;
- у 20% випадків орган уражається з боку великих молярів;
- У 10% випадків уражається область підборіддя.
У жінок частіше зустрічається амелобластома синус-носової системи, яка утворюється з проліферуючого одонтогенного епітелію. Патологія може бути полікістозною та монокістозною, що вимагає максимально точної диференціальної діагностики з кістами.
Частота одонтогенних новоутворень коливається від 0,8 до 3,7% серед усіх пухлинних процесів, що вражають щелепно-лицеву ділянку. Серед них переважають одонтоми (більше 34%), амелобластоми (близько 24%) та міксоми (близько 18%). [ 3 ]
Амелобластома є доброякісною майже у 96-99% випадків. Злоякісне утворення спостерігається лише у 1,5-4% пацієнтів. [ 4 ]
Інші назви амелобластоми – адамантобластома, адамантинома (від слова емаль – substantia adamantina).
Причини амелобластоми
Серед фахівців немає єдиної думки щодо причин розвитку амелобластоми. Одні вчені пов'язують патологію з порушенням формування зачатка зуба, інші — із залишками одонтогенного епітелію. Однак чіткої відповіді на питання про походження пухлинного процесу немає, а фактори ризику невідомі.
Назва новоутворення походить від поєднання англійських та грецьких слів: «amel» – емаль, та «blastos» – зачаток. Патологія розвивається з епітелію зубної пластинки, характеризується локальним агресивним ростом та високим ризиком рецидиву. [ 5 ]
Пухлину вперше описав доктор Кьюсак у 1827 році. Майже через 60 років інший вчений, Малассес, описав захворювання, яке він назвав адамантиномою. Сьогодні цей термін використовується для опису рідкісної первинної злоякісної пухлини кістки. Але назва амелобластома вперше була введена в медичний обіг лише в 1930 році, і вона використовується досі.
Амелобластома — це справжнє доброякісне ураження, що складається з проліферуючого одонтогенного епітелію, вбудованого у фіброзну строму.
Патогенез
Етіологія розвитку амелобластоми до кінця не з'ясована. Фахівці вважають, що ріст новоутворення починається з клітинних структур ротової порожнини, або з епітеліальних острівців Малассета, зачатків надкомплектних зубів або розсіяних клітинних комплексів зубної пластинки та зубних мішечків.
На розрізі амелобластома відрізняється рожево-сіруватим відтінком та губчастою структурою. Основна структура представлена волокнистою сполучною тканиною, збагаченою веретеноподібними клітинами та гілками одонтогенних епітеліальних тяжів. Біля кожного з тяжів локалізуються циліндричні епітеліальні клітини, а з внутрішнього боку до них примикають полігональні структури, що переходять у зірчасті.
Крім того, відзначаються неправильно налаштовані клітинні структури: саме вони є основною відмінністю амелобластоми від емалевого органу. Кістозні внутрішньопухлинні утворення пошкоджують епітеліальні клітини, тому під час мікроскопічного дослідження спостерігаються лише циліндричні периферичні клітини.
Розмір деструктивних зон при амелобластомі коливається від трьох міліметрів до кількох сантиметрів. У важких випадках пухлина поширюється по всьому тілу щелепи. [ 6 ]
Наразі фахівці говорять про кілька патогенетичних теорій появи амелобластоми. З них лише дві мають найбільше обґрунтування:
- Теорія А. Абрикосова припускає, що розвиток пухлинного процесу починається в період формування зуба на стадії емалевого органу. У нормі після прорізування зуба емалевий орган зазнає зворотного розвитку. Але при порушеннях він зберігається та проліферує: це спричиняє утворення амелобластоми.
- Теорія В. Брайцева та Н. Астахова вказує на залучення залишків епітеліальної тканини до кістки та пародонту (острівці Мальяссе). Це припущення є правдоподібним, перш за все, тому, що амелобластома характеризується великою гістологічною різноманітністю. Крім того, у багатьох пацієнтів під час діагностики були виявлені подібні емалеві структури в пухлинах.
Існують також інші теорії, які на даний момент недостатньо вивчені. Наприклад, розглядається гіпотеза метаплазії сполучної тканини та припущення проліферації епітелію верхньощелепної пазухи.
Симптоми амелобластоми
Основним симптомом амелобластоми, з яким пацієнти звертаються за медичною допомогою, є асиметрія та спотворення форми щелепи, з різним ступенем таких проявів. Найчастіше в області щелепи з'являється своєрідне випинання або припухлість. При розташуванні пухлини вздовж тіла та гілки нижньої щелепи відзначається деформація всієї нижньощелепної латеральної частини обличчя.
Пальпація новоутворення дозволяє виявити ущільнення з гладкою або горбистою поверхнею. На пізніх стадіях, на тлі витончення кісткової тканини, відзначається її вигин при натисканні пальцями. Шкіра над амелобластомою має нормальний вигляд, колір і щільність не змінюються, легко утворюють складку та рухаються. Огляд ротової порожнини дозволяє помітити порушення конфігурації альвеолярного відростка. [ 7 ]
Якщо мова йде про верхньощелепну амелобластому, то зовнішній вигляд може постраждати лише незначно, оскільки пухлина проростає в пазуху. Однак відзначається деформація твердого піднебіння, а також існує значна ймовірність поширення процесу в орбітальну та носову порожнини. [ 8 ]
Загалом, клінічна картина може бути представлена такими симптомами:
- біль, що посилюється з початком пошкодження кісткової тканини;
- погіршення рухливості щелепи;
- розхитані зуби, неправильний прикус;
- утруднення ковтання, жування, позіхання;
- неприємні звуки під час руху нижньої щелепи, що викликано витонченням кортикальної пластинки;
- виразка, кровоточивість слизових тканин у зоні новоутворення;
- відсутність реакції з боку підщелепних лімфатичних вузлів.
Якщо ускладнення розвивається у вигляді гнійної запальної реакції, то спостерігаються ознаки, характерні для флегмони або гострого остеомієліту. [ 9 ]
На початковому етапі формування амелобластоми людина зазвичай не відчуває нічого неприємного. Пухлина прогресує досить повільно, оскільки її ріст спрямований у порожнину верхньощелепної пазухи. Приблизно через шість місяців такого поступового розвитку вже можна виявити порушення конфігурації щелепи. Зовнішній вигляд порушується, а функція страждає. В області локалізації амелобластоми відзначається згладжений або горбистий веретеноподібний випин, що викликає зміну форми альвеолярного відростка та подальше розхитування жувальних зубів.
Внаслідок патологічних процесів пацієнт відчуває біль та неприємне клацання під час руху нижньої щелепи в ділянці скроневих кісток. Це призводить до проблем із жуванням та ковтанням їжі. [ 10 ]
При подальшому зростанні пухлинного утворення розвивається гнійна запальна реакція з можливим утворенням фістул, що ведуть до ротової порожнини. Якщо до цього часу пацієнт не отримав кваліфіковану хірургічну допомогу, зростає ризик подальшого поширення хворобливого процесу на орбітальну та носову порожнини.
У деяких випадках на слизових тканинах ротової порожнини можуть з'являтися свищі з гнійним вмістом. Ранки, що залишаються після видалення зуба, важко гояться. Під час пункції пухлинного вогнища виявляється світла, каламутна колоїдна речовина або речовина жовтуватого кольору, яка може містити кристали холестерину.
Амелобластома має тенденцію до інфікування, тому вам слід якомога швидше звернутися до лікаря. [ 11 ]
Амелобластома у дітей
У дитячому віці амелобластома зустрічається у 6-7% усіх доброякісних пухлин щелепи. Патологія найчастіше діагностується у віці від 7 до 16 років, з переважною локалізацією в ділянці гілки та кута нижньої щелепи. Причини виникнення новоутворення залишаються невивченими.
На ранній стадії розвитку дитина не озвучує жодних скарг. Рідше відзначаються болі, які оцінюються як зубні. На пізніших стадіях з'являються утруднення носового дихання, порушення зору, сльозотеча, зміни чутливості шкіри на боці пухлини. Візит до лікаря необхідний, головним чином, після виявлення деформацій в області обличчя та щелеп.
У дітей злоякісне переродження амелобластоми спостерігається у вкрай рідкісних випадках – наприклад, при тривалій неправильній терапії. Лікування виключно хірургічне: новоутворення видаляється в межах здорових тканин (10-15 мм від пухлини). [ 12 ]
Форми
Фахівці поділяють амелобластому на такі типи:
- Солідна амелобластома.
- Кістозна амелобластома:
- однокістозний;
- полікістоз.
Амелобластома нижньої щелепи найчастіше представлена полікістозним варіантом пухлини, яка зростає з частинок одонтогенного епітелію.
Солідна пухлина при макроскопічному дослідженні має вигляд пухкого рожево-сіруватого утворення, місцями з коричневим відтінком. Під час мікроскопічного дослідження можна виявити кісти. [ 13 ]
Кістозна амелобластома має одну або кілька взаємопов'язаних порожнин – гладкостінних або злегка горбистих, розділених м'якотканинними прошарками, заповненими світло-коричневим або колоїдним вмістом. У процесі гістології в більшості випадків виявляються зони, розташовані за аналогією із солідною пухлиною.
Таким чином, у структурі амелобластоми можна знайти як щільні, так і кістозні зони. Деякі фахівці вважають, що різні типи захворювання є просто різними стадіями формування пухлини. [ 14 ]
Кістозний варіант містить більше паренхіматозних ділянок і менше строми. Є ряд кістозних порожнин різного розміру та конфігурації, а також кісткові перегородки. Усередині кіст виявляється в'язка рідина, яка іноді містить кристали холестерину.
Тверда форма патології представлена стромою та паренхімою, має капсулу. Строма – це сполучна тканина з судинними та клітинними включеннями. Паренхіма складається з ниток епітеліальної тканини, схильних до проліферації. [ 15 ]
Амелобластома верхньої щелепи зустрічається досить рідко і майже ніколи не проявляється як дефект стінки щелепи, що пов'язано з проростанням новоутворення в порожнину верхньощелепної пазухи. Однак, якщо проростання відбувається в порожнині носа або орбіти, спостерігається порушення конфігурації твердого піднебіння та альвеолярного відростка, зміщення очного яблука.
Залежно від мікроскопічних характеристик, амелобластома нижньої щелепи поділяється на такі підтипи:
- фолікулярна амелобластома – містить своєрідні фолікули, або епітеліальні острівці, в стромі;
- плеоморфний – містить мережу епітеліальних ниток;
- акантоматозний – характеризується утворенням кератину в області пухлинних клітин;
- базальноклітинна – має ознаки, характерні для базальноклітинної карциноми;
- зерниста клітина – містить ацидофільні гранули в епітелії.
На практиці найчастіше виявляються перші два типи новоутворення: фолікулярна та плеоморфна форма. У багатьох пацієнтів спостерігається поєднання кількох гістологічних варіантів в одній пухлині.
Ускладнення і наслідки
Амелобластома схильна до рецидивів навіть через кілька років після її видалення. Приблизно в 1,5-4% випадків можлива малігнізація, яка проявляється прискореним ростом і проростанням утворення в сусідні тканини.
Безпосередні післяопераційні наслідки включають біль та набряк, які минають самостійно протягом кількох днів. Біль може поширюватися на щелепи, зуби, голову та шию. Якщо дискомфорт не минає протягом тижня, а посилюється, обов’язково слід звернутися до лікаря. [ 16 ]
Інші можливі післяопераційні ускладнення:
- запальні процеси;
- неврит;
- парестезія (оніміння, втрата чутливості щік, язика, щелеп);
- гематоми, абсцеси м’яких тканин.
Запальні процеси можуть розвиватися через недостатню антисептику або неправильний післяопераційний догляд (наприклад, при потраплянні їжі в рану).
Вам слід негайно звернутися до лікаря, якщо:
- протягом кількох днів набряк не зникає, а збільшується;
- біль стає інтенсивнішим, а знеболювальні препарати втрачають ефективність;
- протягом кількох днів підвищується температура тіла;
- на тлі втрати апетиту з'являється загальна слабкість і нудота.
Під час росту пухлинне утворення спотворює зубний ряд і щелепу. Трапляється, що амелобластома нагноюється, утворюється набряк м’яких тканин, що може ускладнитися утворенням фістул. [ 17 ]
Рецидивний розвиток амелобластоми у вигляді рецидиву спостерігається у 60% випадків після консервативного кюретажу, у 5% випадків – після радикального хірургічного видалення.
Передопераційні ускладнення |
|
Ранні післяопераційні ускладнення |
|
Пізні ускладнення |
|
Діагностика амелобластоми
Амелобластома діагностується за допомогою стоматологічного огляду та рентгенографії, яка виявляє характерні зміни в структурі кістки. Для підтвердження діагнозу призначається цитологічне дослідження. [ 18 ]
Ці тести неспецифічні та можуть бути призначені як частина загального клінічного діагнозу:
- загальний аналіз крові здається тричі (до операції, після операції та перед випискою);
- аналіз сечі також здається тричі;
- біохімічний аналіз крові проводиться один раз на 14 днів протягом усього періоду лікування (рівні загального білка, холестерину, сечовини, білірубіну, креатиніну, АЛТ, АСТ);
- коагулограма;
- Пухлинні маркери плоскоклітинного раку (SCC);
- Аналіз крові на рівень глюкози.
Крім того, проводиться цитологічне дослідження мазка з поверхні пухлини.
Для розпізнавання амелобластоми використовуються такі інструментальні методи діагностики:
- рентгенографія (надає інформацію про розміри пухлини, її межі та структуру);
- КТ, комп'ютерна томографія (метод, який є більш точним і детальним, ніж рентгенографія);
- МРТ, магнітно-резонансна томографія щелеп;
- біопсія (якщо є труднощі з постановкою остаточного діагнозу);
- цитологія, гістологія (для вивчення складу новоутворення, підтвердження діагнозу).
Гістологічне дослідження показує, що амелобластома має подібну будову до емалевого органу. По периферії епітеліальних розростань локалізуються високі стовпчасті або кубічні клітини, що містять великі гіперхромні ядра, з переходом до багатогранних та кубічних, а далі до центральної частини - до зіркоподібних клітинних структур. Між пухко розподіленими клітинами знаходяться кісти різних розмірів, заповнені зернистим або однорідним вмістом. [ 19 ]
Кістозні порожнини можуть бути покриті зсередини багатошаровою плоскоклітинною епітеліальною тканиною. У таких ситуаціях лікар призначає ексцизійну біопсію для дослідження тканин усього новоутворення.
Паренхіма пухлини може включати переважно комбінації або тятиві утворення плоских епітеліальних клітин, або розростання поліедричних та циліндричних клітин. Іноді структура містить базальні епітеліальні клітини, а також залозисту тканину, покриту циліндричним епітелієм. У рідкісних випадках спостерігається ангіоматозна структура новоутворення. Строма пухлини добре розвинена, може бути присутнім гіаліноз з вогнищевим кальцифікатом.
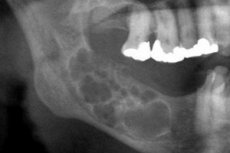
Рентгенологічна картина амелобластоми досить специфічна. Відмінним рентгенологічним критерієм є різний ступінь прозорості тіней порожнини. Порожнини можуть мати різний рівень прозорості: від низького до високого. Центральна частина кісти завжди дуже прозора. При кістозному варіанті амелобластоми можна виявити одну велику кісту, локалізовану в області кута та гілки нижньої щелепи, або полікістому. Велика кіста рентгенологічно характеризується чіткими межами утворення, часто однорідним розрідженням кістки. У деяких випадках ретенований зуб проектується на кістозну порожнину, але його коронка розташована зовні з різним розташуванням зубів. Рентгенологічний знімок полікістоми демонструє наявність кількох кіст різного діаметра, взаємно прилеглих (як «мильні бульбашки»). Утворення мають чітку округлу конфігурацію, іноді з нерівними контурами. Вони можуть містити ретенований зуб. [ 20 ]
Солідна амелобластома визначається на рентгенограмах за нерівномірним розрідженням кістки з відносно чіткими межами. У деяких пацієнтів на тлі розрідження виявляються ледь помітні кістозні порожнини, які часто свідчать про перехідний період новоутворення від солідної до кістозної амелобластоми.
Диференціальна діагностика
Амелобластому слід диференціювати від таких патологій:
- остеобластокластома;
- одонтогенні кісти;
- фіброзна остеодисплазія;
- саркома;
- хронічний остеомієліт (з нагноєною пухлиною).
Якщо пухлина розташована в куті нижньої щелепи, її слід додатково диференціювати від одонтоми, гемангіоми, холестеатоми, фіброми та еозинофільної гранульоми.
До кого звернутись?
Лікування амелобластоми
Амелобластома лікується тільки хірургічним шляхом, а саме шляхом видалення пошкодженої пухлиною тканини щелепи. Обсяг втручання визначається місцем розташування та стадією патологічного процесу. Чим раніше проводиться операція, тим менше структур доводиться видаляти. Якщо пухлина досягла великих розмірів і поширилася на переважну частину кістки, може знадобитися видалення частини щелепи і навіть усього зубного ряду. Оскільки операція проводиться в ділянці обличчя, де особливо важливий естетичний фактор, втручання завершується реконструктивною корекцією видалених тканин та органів – тобто усуненням видимого косметичного дефекту. [ 21 ]
Після резекції пухлинного вогнища розпочинають медикаментозну терапію, спрямовану на запобігання післяопераційним ускладненням та рецидиву патології.
Антибіотики після операції призначає хірург. Амоксиклав часто є препаратом вибору завдяки своїй ефективності, мінімальним протипоказанням та побічним ефектам. Ліки приймаються суворо за схемою, розробленою лікарем.
Якщо виникає біль, приймайте знеболювальні та протизапальні препарати (наприклад, Німесулід), а також вітамінні добавки для підтримки імунної системи.
Для полоскання рота зазвичай використовують хлоргексидин, розчин фурациліну та Мірамістин.
Під час етапу реабілітації важливо дотримуватися спеціальної дієти. Їжа має бути м’якою (оптимально рідкою), комфортної температури. З раціону слід виключити гострі спеції, сіль і цукор, газовану воду, алкогольні напої та сиру рослинну їжу. [ 22 ]
Препарати
При виборі ліків необхідно враховувати протипоказання, ступінь токсичності препаратів, можливі побічні ефекти, швидкість проникнення в м’які тканини та період виведення з організму. [ 23 ] Можуть бути призначені такі ліки:
- Ібупрофен – приймати по одній таблетці тричі на день протягом трьох днів. Тривале застосування може негативно вплинути на травну систему.
- Кетанов – приймають перорально одноразово або багаторазово, залежно від вираженості болю, по 10 мг на прийом, до 3-4 разів на день. Тривалість лікування не більше п’яти днів, що допомагає уникнути ерозивно-виразкових уражень шлунково-кишкового тракту.
- Солпадеїн – застосовується для зняття сильного болю, по 1-2 таблетки тричі на день, дотримуючись інтервалу не менше 4 годин між прийомами. Препарат не слід приймати більше п'яти днів. При тривалому застосуванні можливі біль у животі, анемія, порушення сну, тахікардія.
- Цетрин – для зняття набряку приймати по 1 таблетці щодня, запиваючи водою. Препарат зазвичай добре переноситься, лише іноді може викликати дискомфорт у травленні, головний біль, сонливість, сухість у роті.
- Амоксиклав – у післяопераційному періоді призначають по 500 мг 2-3 рази на день, курсом до 10 днів. Можливі побічні ефекти: диспепсія, головний біль, судоми, алергічні реакції.
- Цифран (ципрофлоксацин) – призначається в складі антибіотикотерапії в індивідуальних дозах. Можливі побічні ефекти включають нудоту, діарею та алергічні реакції.
- Лінкоміцин – це антибіотик групи лінкозамідів, який приймають по 500 мг тричі на день. Лікування може супроводжуватися нудотою, болем у животі, оборотною лейкопенією та шумом у вухах. Такі побічні ефекти минають самостійно після курсу лікування.
Фізіотерапевтичне лікування
Фізіотерапію можна використовувати після хірургічної резекції амелобластоми для пришвидшення відновлення тканин. Хороші результати забезпечують:
- електрична дія надвисоких частот в оліготермічній або атермічній дозі, тривалістю 10 хвилин, шість процедур на курс лікування;
- коливання тривалістю 10 хвилин, в кількості шести процедур (три щодня, а решта один раз на два дні);
- інфрачервоний лазер з тривалістю лікування 15-20 хвилин, щодня, в кількості 4 процедур;
- магнітолазерна обробка з довжиною хвилі 0,88 мкм, загальною потужністю 10 мВт, магнітною індукцією від 25 до 40 мТл, тривалістю дії 4 хвилини та курсом з восьми сеансів.
Якщо в області операції є ущільнення та рубцеві зміни, то показано ультразвукове лікування в безперервному режимі, з тривалістю сеансу до 8 хвилин та площею голови 1 см². Курс лікування складається з 8-10 сеансів.
Лікування травами
Як трави можуть допомогти при амелобластомі? Деякі рослини можуть полегшити біль і стимулювати імунну систему, тим самим прискорюючи регенерацію тканин. Також відомі інші переваги фітотерапії:
- трави можуть мати протипухлинну дію;
- багато рослин підтримують кислотно-лужний баланс;
- рослинні препарати добре засвоюються навіть ослабленим організмом на будь-якій стадії патології;
- Трави покращують адаптацію організму до нових умов життя та полегшують перебіг післяопераційного періоду.
Лікарські рослини можна використовувати як сушеними, так і свіжозібраними. Їх використовують для приготування настоїв та відварів. При амелобластомі актуальні такі види трав:
- Катарантус – напівчагарник з протипухлинною активністю. Для приготування настоянки візьміть 2 ст. л. гілочок і листя рослини, залийте 250 мл горілки, настоюйте в темному місці 10 днів, процідіть. Приймайте по 5 крапель за півгодини до їди, щодня збільшуючи дозування, доводячи його до 10 крапель на день. Тривалість лікування – 3 місяці. Обережно: рослина отруйна!
- Алтея – відома відхаркувальна та протизапальна рослина, яка не менш ефективна при різних пухлинних процесах. Одну столову ложку подрібненого кореневища заливають у термосі 200 мл окропу, настоюють 15 хвилин, переливають у чашку та охолоджують при кімнатній температурі 45 хвилин, потім проціджують. Приймають всередину тричі на день після їжі по 50-100 мл протягом 2-3 тижнів.
- Асорті – кореневище цієї рослини містить терпеноїд, який має знеболювальну та загальнозміцнюючу дію. Приготуйте настій з 1 ст. л. подрібненого кореня на 200 мл окропу. Приймайте по 50 мл на день (розділіть на два прийоми).
- Барбарис – містить алкалоїд, який успішно використовується для лікування навіть злоякісних пухлин. Коріння та молоді пагони барбарису (20 г) заливають 400 мл окропу, кип’ятять 15 хвилин, потім настоюють близько 3-4 годин. Проціджують і доводять об’єм до 500 мл кип’яченою водою. Пити по 50 мл 4 рази на день.
- Безсмертник – чудово знімає спазми та усуває біль після операцій. Для приготування настою візьміть 3 ст. л. подрібненої рослини, залийте 200 мл окропу, настоюйте 40 хвилин, процідіть. Доведіть об’єм до 200 мл окропом. Приймайте по 50 мл тричі на день за півгодини до їди протягом місяця.
- Корінь лопуха – має протипухлинну дію. Приймати всередину у вигляді відвару (10 г на 200 мл води) по 100 мл двічі на день протягом місяця.
- Седум – відвар і настій цієї трави покращує обмін речовин, тонізує, усуває біль і зупиняє запальний процес. Приготуйте настій з 200 мл окропу та 50 г сухого подрібненого листя рослини. Пийте по 50-60 мл щодня.
- Розторопша – запобігає розвитку рецидиву пухлини. Настій готують з розрахунку 1 ст. л. листя на 200 мл окропу. Приймають засіб по 100 мл 3 рази на день.
- Календула – сприяє розсмоктуванню патологічних вогнищ, очищенню крові та загоєнню ран. Приймати аптечну настоянку по 20 крапель за 15 хвилин до їди (запивши водою) тричі на день протягом місяця.
Використання лікарських рослин має бути схвалено лікарем. Їх ніколи не слід використовувати як заміну традиційному лікуванню. [ 24 ]
Хірургічне лікування
Лікування полягає в хірургічному видаленні амелобластоми. У разі гнійного запального процесу хірург проводить санацію ротової порожнини. Новоутворення вилущується, стінки промиваються фенолом: це необхідно для запуску некротичних процесів в елементах пухлини та уповільнення їх розвитку. Якщо операція проводиться в області нижньої щелепи, то додатково проводиться кісткова пластика та зубне протезування з постійним носінням ортопедичного апарату. Після завершення операції порожнину не зашивають, щоб зменшити ризик рецидивного розвитку пухлини. Замість накладання шва використовується тампонада, яка сприяє епітелізації стінок порожнини. [ 25 ]
У складних хронічних випадках проводиться часткова дезартикуляція щелепи (хірургічне вивертання щелепи по межі суглобової щілини, яке не потребує розпилювання кістки). Замість видаленої частини щелепи за допомогою спеціального ортопедичного пристрою імплантується кісткова пластина.
Якщо видалення амелобластоми з якихось причин неможливе або якщо пухлина стає злоякісною, призначається променева терапія. [ 26 ]
Після операції пацієнтам, які перенесли операцію, призначають курс антибіотиків та надають основи післяопераційного харчування. Протягом кількох тижнів пацієнт не повинен вживати тверду або грубу їжу, а після кожного прийому їжі слід полоскати рот спеціальним розчином. [ 27 ]
Видалення амелобластоми проводиться наступним чином:
- Якщо новоутворення локалізується в кістковій масі, то проводиться часткова резекція нижньої щелепи.
- Якщо амелобластома має великі розміри та поширюється до краю нижньої щелепи, то проводиться наскрізна резекція нижньої щелепи. Якщо гілка має серйозне пошкодження та уражений виростковий відросток, це є показанням до екзартикуляції нижньої щелепи та новоутворення до меж здорової тканини.
- Щоб запобігти рецидивному росту пухлини, хірург повинен розуміти та дотримуватися принципів абластичної та антибластичної терапій.
Пацієнт лікується в стаціонарі близько 2 тижнів, після чого його переводять на амбулаторне спостереження з обов'язковим відвідуванням лікаря:
- протягом першого року після операції – кожні три місяці;
- протягом наступних трьох років – один раз на шість місяців;
- потім щорічно.
Профілактика
Для запобігання ускладненням у вигляді запальних процесів, патологічних переломів та злоякісних новоутворень на доопераційному етапі необхідно якомога раніше виявити амелобластому. Усім пацієнтам без винятку рекомендується комплексне лікування із застосуванням симптоматичних препаратів та антибіотикотерапії.
Для запобігання кровотечам під час післяопераційного етапу відновлення необхідно контролювати якість згортання крові та показники артеріального тиску.
Профілактика пізніх несприятливих наслідків тісно пов'язана з кваліфікованою діагностикою, попереднім стереолітографічним моделюванням. Оптимальним вважається радикальне втручання з подальшою кістковою пластикою, з встановленням ендопротезів та реативних імплантів, контурна пластика, проведення мікросудинних заходів при трансплантації.
Прогноз
Амелобластому часто діагностують на пізніх стадіях росту, що пов'язано з недостатньо вираженими симптомами захворювання та його невеликим поширенням. Основним варіантом лікування пухлини є її негайне видалення з подальшою реконструкцією (якщо це можливо).
Основним фактором сприятливого прогнозу є рання діагностика захворювання та своєчасне кваліфіковане лікування, що включає хірургічне видалення, хімічну або електричну коагуляцію, променеву терапію або поєднання хірургічного втручання та опромінення.
Подальший результат післяопераційного відновлення залежить від обсягу та характеру проведеного лікування, включаючи хірургічне втручання. Наприклад, радикальне видалення нижньої щелепи тягне за собою появу значних косметичних дефектів, а також порушення мовлення та жувальної функції. [ 28 ]
Основним моментом реабілітації пацієнтів, які перенесли радикальні втручання, вважається корекція функції щелепи. Для цього проводиться первинна або відстрочена кісткова пластика з подальшим зубним протезуванням. Обсяг такої операції визначає щелепно-лицьовий хірург.
Наразі методи індивідуального зубного протезування після видалення амелобластоми у пацієнта недостатньо розроблені, незважаючи на те, що відновлення конфігурації обличчя та функціональності щелепи є важливим моментом соціальної та медичної реабілітації.

