Медичний експерт статті
Нові публікації
Аортальна регургітація
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Аортальна регургітація — це нездатність аортального клапана закритися, що призводить до потоку з аорти в лівий шлуночок під час діастоли. Причини включають ідіопатичну дегенерацію клапанів, гостру ревматичну лихоманку, ендокардит, міксоматозну дегенерацію, вроджений двостулковий аортальний клапан, сифілітичний аортит та захворювання сполучної тканини або ревматичні захворювання.
Симптоми включають задишку при фізичному навантаженні, ортопное, пароксизмальну нічну задишку, серцебиття та біль у грудях. Під час фізикального обстеження може бути виявлена дифузна пульсова хвиля та холодіастолічний шум. Діагноз ставиться за допомогою фізикального обстеження та ехокардіографії. Лікування включає заміну аортального клапана та (у деяких випадках) вазодилататорні препарати.
Причини аортальної регургітації
Аортальна регургітація (АР) може бути гострою або хронічною. Основними причинами гострої аортальної регургітації є інфекційний ендокардит та розшарування висхідної аорти.
Помірна хронічна аортальна регургітація у дорослих найчастіше спричинена двостулковим або фенестрованим аортальним клапаном (2% чоловіків та 1% жінок), особливо за наявності тяжкої діастолічної гіпертензії (АТ > 110 мм рт. ст.).
Помірна та тяжка хронічна аортальна регургітація у дорослих найчастіше спричинена ідіопатичною дегенерацією аортальних клапанів або кореня аорти, ревматичною лихоманкою, інфекційним ендокардитом, міксоматозною дегенерацією або травмою.
У дітей найпоширенішою причиною є дефект міжшлуночкової перегородки з пролапсом аортального клапана. Зрідка аортальна регургітація викликається серонегативною спондилоартропатією (анкілозуючим спондилітом, реактивним артритом, псоріатичним артритом), ревматоїдним артритом, системним вовчанням черевної вени, артритом, пов'язаним з виразковим колітом, сифілітичним аортитом, недосконалим остеогенезом, аневризмою грудної аорти, розшаруванням аорти, надклапанним аортальним стенозом, артеріїтом Такаясу, розривом синуса Вальсальви, акромегалією та скроневим (гігантоклітинним) артеріїтом. Аортальна регургітація внаслідок міксоматозної дегенерації може розвинутися у пацієнтів із синдромом Марфана або синдромом Елерса-Данлоса.
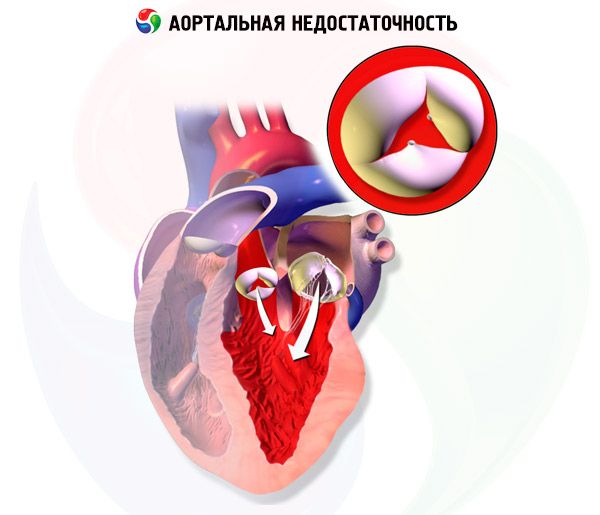
При хронічній аортальній регургітації об'єм лівого шлуночка та ударний об'єм лівого шлуночка поступово збільшуються, оскільки лівий шлуночок отримує кров від аортальної регургітації під час діастоли на додаток до крові з легеневих вен та лівого передсердя. Гіпертрофія лівого шлуночка компенсує збільшення об'єму протягом кількох років, але зрештою настає декомпенсація. Ці зміни можуть призвести до аритмій, серцевої недостатності (СН) або кардіогенного шоку.
Симптоми аортальної регургітації
Гостра аортальна регургітація викликає симптоми серцевої недостатності та кардіогенного шоку. Хронічна аортальна регургітація зазвичай протікає безсимптомно протягом багатьох років; прогресуюча задишка при фізичному навантаженні, ортопное, пароксизмальна нічна задишка та серцебиття розвиваються непомітно. Симптоми серцевої недостатності погано корелюють з об'єктивними показниками функції лівого шлуночка. Біль у грудях (стенокардія) виникає приблизно у 5% пацієнтів без супутньої ішемічної хвороби серця, найчастіше вночі. Ознаки ендокардиту (наприклад, лихоманка, анемія, втрата ваги, емболія в різних місцях) можуть розвинутися, оскільки аномальний аортальний клапан схильний до бактеріальної інфекції.
Симптоми змінюються залежно від тяжкості аортальної регургітації. У міру прогресування хронічного захворювання систолічний артеріальний тиск підвищується зі зниженням діастолічного артеріального тиску, що призводить до підвищення пульсового тиску. З часом імпульс лівого шлуночка може посилюватися, розширюватися, збільшуватися за амплітудою, зміщуватися вниз і в сторони, із систолічним опусканням передньої лівої парастернальної області, створюючи «гойдальний» рух лівої половини грудної клітки.
На пізніх стадіях аортальної регургітації систолічне тремтіння може пальпуватися над верхівковою та сонною артеріями; це спричинено великим ударним об’ємом та низьким діастолічним тиском в аорті.
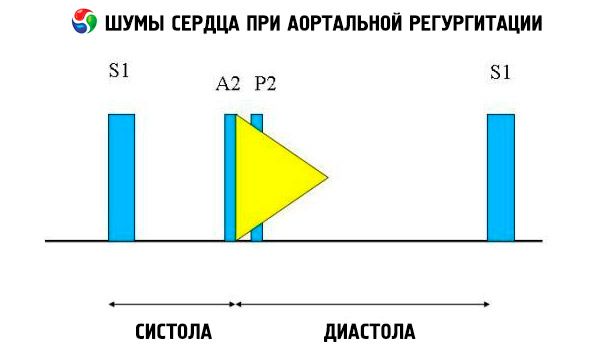
Аускультативні дані включають нормальний тон серця та нерозщеплений, гучний, загострений або хрипкий другий тон серця через підвищений опір еластичної аорти. Шум аортальної регургітації яскравий, високочастотний, діастолічний, затихає та починається невдовзі після аортального компонента S1. Він найгучніший у третьому або четвертому міжребер'ї ліворуч від грудини. Шум найкраще чути за допомогою стетоскопа з діафрагмою, коли пацієнт нахиляється вперед і затримує дихання на видиху. Він посилюється при маневрах, що збільшують постнавантаження (наприклад, присідання, ізометричний хват). Якщо аортальна регургітація незначна, шум може виникати лише на початку діастоли. Якщо діастолічний тиск у лівому шлуночку дуже високий, шум стає коротшим, оскільки тиск в аорті та діастолічний тиск у лівому шлуночку зрівнюються на початку діастоли.
Інші патологічні аускультативні знахідки включають шум викиду та шум регургітаційного потоку, клацання викиду невдовзі після S та шум викиду аорти. Діастолічний шум, що чути в пахвовій западині або середній частині лівого гемітораксу (шум Коула-Сесіля), спричинений злиттям аортального шуму з третім тоном серця (S3 ), що виникає внаслідок одночасного наповнення лівого шлуночка лівим передсердям та аортою. Середньо-пізній діастолічний шум, що чути на верхівці (шум Остіна-Флінта), може бути виниклим внаслідок швидкого регургітаційного потоку в лівий шлуночок, що викликає вібрацію стулки мітрального клапана на піку передсердного потоку; цей шум схожий на діастолічний шум мітрального стенозу.
Інші симптоми трапляються рідко та мають низьку (або невідому) чутливість і специфічність. Видимі ознаки включають тремтіння головою (симптом Мюссе) та пульсацію нігтьових капілярів (симптом Квінке, краще відчувається при легкому натисканні) або язичка (симптом Мюллера). Пальпація може виявити напружений пульс зі швидким наростанням і спадом (пульс биття, гідравлічний удар або колапс) та пульсацію сонних артерій (симптом Коррігена), артерій сітківки (симптом Беккера), печінки (симптом Розенбаха) або селезінки (симптом Герхарда). Зміни артеріального тиску включають підвищення систолічного тиску в ногах (нижче коліна) на > 60 мм рт. ст. порівняно з тиском у руці (симптом Хілла) та падіння діастолічного тиску на > 15 мм рт. ст. при піднятті руки (симптом Мейна). Аускультативні симптоми включають різкий шум, що вислуховується в області стегнового пульсу (постріляний звук або симптом Траубе), а також систолічний тонус стегнової артерії та діастолічний шум проксимальніше компресійної артерії (шум Дюроз'є).
Діагностика аортальної регургітації
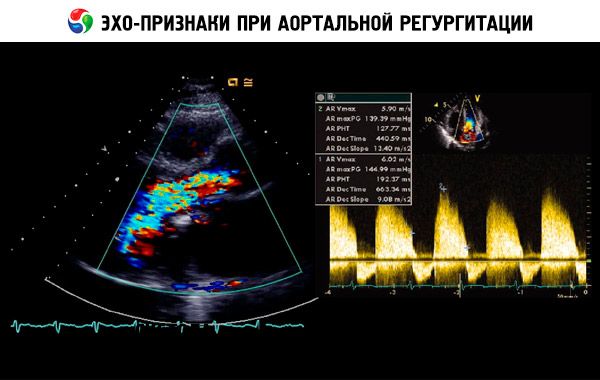
Передбачуваний діагноз ставиться на основі анамнезу, фізикального обстеження та підтверджується ехокардіографією. Доплерівська ехокардіографія є методом візуалізації вибору для виявлення та кількісної оцінки величини регургітаційного потоку. Двовимірна ехокардіографія може допомогти визначити розмір кореня аорти, а також анатомію та функцію лівого шлуночка. Кінцево-систолічний об'єм лівого шлуночка > 60 мл/м2 , кінцево-систолічний діаметр лівого шлуночка > 50 мм та фракція викиду лівого шлуночка < 50% вказують на декомпенсацію. Ехокардіографія також може оцінити тяжкість легеневої гіпертензії, що виникає внаслідок лівошлуночкової недостатності, виявити вегетації або перикардіальний випіт (наприклад, при розшаруванні аорти) та оцінити прогноз.
Радіонуклідне сканування може бути використане для визначення фракції викиду лівого шлуночка, якщо ехокардіографічні дані є погранично аномальними або ехокардіографію технічно важко виконати.
Виконуються ЕКГ та рентгенографія грудної клітки. ЕКГ може демонструвати порушення реполяризації зі змінами комплексу QRS або без них, характерними для гіпертрофії лівого шлуночка, збільшення лівого передсердя та інверсії зубця Т з депресією сегмента ST у прекардіальних відведеннях. Рентгенографія грудної клітки може виявити кардіомегалію та збільшений корінь аорти у пацієнтів з хронічною прогресуючою аортальною регургітацією. При тяжкій аортальній регургітації можуть з'явитися симптоми набряку легень та серцевої недостатності. Навантажувальне тестування допомагає оцінити функціональний резерв та клінічні прояви патології у пацієнтів з виявленою аортальною регургітацією та сумнівними проявами.
Коронарографія зазвичай не потрібна для діагностики, але її проводять перед операцією, навіть за відсутності стенокардії, оскільки приблизно у 20% пацієнтів з тяжким АР спостерігається тяжка ішемічна хвороба серця, що може бути показанням до супутнього хірургічного лікування (АКШ).
Що потрібно обстежити?
Як обстежувати?
До кого звернутись?
Лікування аортальної регургітації
Лікування гострої аортальної регургітації полягає в заміні аортального клапана. Лікування хронічної аортальної регургітації залежить від клінічних проявів та ступеня дисфункції ЛШ. Пацієнтам із симптомами, що виникають під час звичайної повсякденної діяльності або під час навантажувальних проб, потрібне заміна аортального клапана. Пацієнтам, які не бажають переносити операцію, можуть бути призначені вазодилататори (наприклад, ніфедипін тривалої дії від 30 до 90 мг один раз на день або інгібітори АПФ). Для зниження переднавантаження при тяжкій аортальній регургітації також можуть бути призначені сечогінні засоби або нітрати. Безсимптомним пацієнтам з фракцією викиду ЛШ < 55%, кінцевим систолічним діаметром > 55 мм (правило 55) або кінцевим діастолічним діаметром > 75 мм також потрібне хірургічне втручання; препарати є препаратами другого вибору для цієї групи пацієнтів. Додаткові хірургічні критерії включають фракцію викиду ЛШ < 25-29%, співвідношення кінцевого діастолічного радіуса до товщини стінки міокарда > 4,0 та серцевий індекс < 2,2-2,5 л/хв на м2.
Пацієнти, які не відповідають цим критеріям, повинні пройти ретельне фізичне обстеження, ехокардіографію та, можливо, радіонуклідну ангіографію з фізичним навантаженням та у стані спокою для визначення скоротливості лівого шлуночка кожні 6–12 місяців.
Профілактика ендокардиту антибіотиками показана перед процедурами, які можуть призвести до бактеріємії.
Прогноз
При лікуванні 10-річна виживаність у пацієнтів з легкою та помірною аортальною регургітацією становить 80-95%. При своєчасному заміні клапана (до розвитку серцевої недостатності та з урахуванням критеріїв, описаних нижче) довгостроковий прогноз у пацієнтів з помірною та тяжкою аортальною регургітацією є сприятливим. Однак при тяжкій аортальній регургітації та серцевій недостатності прогноз значно гірший.
 [ 16 ]
[ 16 ]

