Медичний експерт статті
Нові публікації
Кіста кістки
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
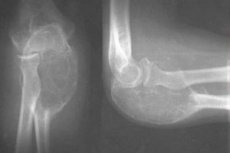
Кісткова кіста – це порожнина у твердій формі сполучної тканини, що найчастіше розвивається в дитячому віці, без явних клінічних ознак аж до патологічного перелому внаслідок руйнування кісткової тканини.
Кісткова кіста належить до великої групи остеодистрофічних патологій скелетної системи організму. Понад 70 років тому багато лікарів пов'язували кісткову кісту з остеобластокластомою, потім кіста стала самостійною нозологічною одиницею і сьогодні належить до пухлиноподібних захворювань кісток. До цієї групи належать такі остеодистрофічні патології:
- Хондроматоз.
- Cysta ossea solitaria (остеоцистома) - одинарна кісткова кіста.
- Аневризматична кістка – аневризматична кістка.
- Внутрішньокістковий ганглій (юкстакортикальна кіста).
- Еозинофільна гранульома кістки.
У міжнародній класифікації хвороб МКБ 10 кісткова кіста належить до класу M 85 – «Інші порушення щільності та структури кісток» і позначається наступним чином:
- M85.4 – одинична (солітарна) кісткова кіста.
- M85.5 – аневризмальна кісткова кіста.
- M85.6 - Інші кісткові кісти.
Епідеміологія
Статистика щодо кіст кіст така:
- Серед усіх доброякісних новоутворень кісткові кісти діагностуються у 55-60% випадків.
- Плоскоклітинний рак – одиночна кіста діагностується у 75-80% пацієнтів.
- АКК – аневризмальна кіста виявляється у 20-25% випадків.
- 70-75% кістних кіст супроводжуються патологічними переломами.
- Прості одиночні кісти найчастіше вражають чоловіків – 60-65%.
- Аневризмальні кісти частіше діагностуються у дівчаток – 63%.
- Вік пацієнтів коливається від 2 до 16 років. Кісткові кісти рідко діагностуються у дорослих пацієнтів.
- Прості поодинокі кісти розвиваються в трубчастих кістках у 85% випадків.
- Локалізація одиночних кіст у плечовій кістці становить 60%.
- Локалізація одиночного новоутворення в стегнових кістках – 25%.
- Локалізація аневризматичних кіст у трубчастих кістках становить 35-37%.
- Локалізація аневризматичних кіст у хребцях становить 35%.
- Формування аневризмальних новоутворень у кістках тазу – 25%.
- Кісткові кісти утворюються в кістках верхніх кінцівок у 65-70% випадків.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Причини кісти кістки
Обидва типи кістозних утворень у кістковій тканині визначаються в МКХ-10 як пухлиноподібна кісткова патологія неуточненої етіології.
Причини виникнення кістних кіст вивчаються вже давно; є інформація про клінічні спостереження за подібними захворюваннями, що датуються XVII століттям. У XIX столітті Рудольф Віхров вперше описав кісткову кісту як розпадаючуся енхондрому; пізніше, у 1942 році, кісткові кісти були розділені на типи: ювенільна проста кіста та аневризматична кіста. Термінологічно кістозне новоутворення кістки визначено в класифікації, але є постійною темою для медичних дискусій. Одна група лікарів вважає, що кіста – це суто радіологічне поняття, скоріше симптом, ніж окрема патологія. На їхню думку, кістозні утворення є наслідком системного дистрофічного пошкодження кісткової тканини. Інші теорії також мають право на існування, хоча, як і перша, вони не обґрунтовані достовірними клінічними та статистичними даними. Наприклад, одна з версій щодо етіології кісти розглядає утворення доброякісної пухлини в результаті трансформації гігантоклітинних пухлин. Існує також теорія травматичної етіології, яка пояснює появу кісти внаслідок твердого пошкодження кісткової тканини. Наразі загальноприйнятою версією є теорія дистрофічних змін кісток, спричинених порушенням гемодинаміки. У свою чергу, кровообіг може бути порушений як травмою, так і загальним запальним процесом організму. Найновіші спостереження вітчизняних хірургів та ортопедів свідчать про локальне порушення функції внутрішньокісткової гемодинаміки, активацію ферментації, руйнування глюкозаміногліканів, колагенових волокон та білкових структур. В результаті цього патологічного ланцюга підвищується осмотичний та гідростатичний тиск у порожнині кісти, руйнується кісткова тканина, яка не може витримувати динамічного навантаження. Таким чином, порушується процес дисплазії в зоні росту кісток, змінюються осифікація, формується патологічна гіперваскуляризація метафізарної частини та кісткових тканин, формується кіста.
Такі великі розбіжності призводять до того, що нечіткі, невстановлені причини кісткових кіст не дозволяють провести об'єктивну класифікацію видів, типів та активності новоутворень, і, відповідно, виключається можливість складання єдиного алгоритму лікування таких патологій.
Підсумовуючи, можна виділити кілька найбільш достовірних варіантів, що пояснюють етіологію розвитку кісткової кісти:
- Системний дистрофічний процес, спричинений порушенням кровопостачання кісткової тканини, внаслідок якого розсмоктування кісткової тканини (резорбція) переважає над процесом остеогенезу (кісткоутворення).
- Розлад певного етапу ембріонального розвитку, коли відбувається аномалія у формуванні клітин метафізу кісткової тканини. Метафіз – це структурна частина кісткової тканини, завдяки якій кістка здатна рости в дитячому та підлітковому віці.
- Хронічна травма кісток.
Симптоми кісти кістки
Клінічні прояви, симптомокомплекс пухлин кісткової тканини, складається з трьох основних ознак:
- Наявність або відсутність сильного болю.
- Саму пухлину можна пальпувати, і спочатку можна визначити її щільність та приблизний розмір.
- Наявність або відсутність порушень функції кінцівок та рухової активності загалом.
Симптоми кісткової кісти залежать від типу пухлини, швидкості її розвитку, розташування та здатності поширюватися на навколишні тканини та структури.
Як проста одинарна кісткова кіста (ПСОК), так і аневризмальна кісткова кіста мають спільні етіопатогенетичні причини, але їхні симптоми різні, як і рентгенологічні візуальні показники. Загальні симптоми кісткових кіст стосуються наступних проявів та ознак:
- Кіста дебютує клінічними проявами на тлі загального стану здоров'я дитини.
- Кісткова кіста починає проявлятися болем при падінні або різких рухах.
- Кіста може спровокувати патологічний перелом в тій області, де періодично відчувався біль.
Кіста в кістці ноги
Кісткова кіста нижньої кінцівки найчастіше діагностується у дітей віком від 9 до 14 років і визначається як фіброзний остеїт стегнової або великогомілкової кістки. У 50% випадків першим клінічним симптомом, який не можна не помітити, є патологічний перелом. Рентгенологічно кіста в кістці ноги підтверджується у вигляді знімка, що показує характерне розширення кісткової тканини з чітко видимою зоною резорбції посередині. Патологічне вогнище має чіткі межі, особливо якщо немає реакції з боку періостальної дівочої пліви (окістя). Кісткова кіста ноги є доброякісним пухлиноподібним новоутворенням і має сприятливий результат у 99% випадків. Руйнування кісткової тканини розвивається спонтанно, процес починається з тимчасового болю та незначного набряку в області розвитку кісти.
Симптоми кісти ноги можуть включати:
- Минущий біль в області кісти протягом тривалого періоду часу.
- Порушення опорної функції ноги, біль під час ходьби.
- Зовнішнє обертання ноги можливе при патологічному переломі.
- В області перелому завжди присутній набряк.
- При переломі осьове навантаження на ногу викликає сильний біль.
- Пальпація ділянки перелому викликає біль.
- Симптом «липкої п'яти» відсутній.
У клінічній ортопедичній практиці спонтанне відновлення кісткової тканини протягом 2-3 років не є рідкістю. Однак, якщо кіста супроводжується патологічним переломом, на місці зрощення кістки залишається кістозна порожнина, яка схильна до рецидивного розвитку. Проте хірурги відзначають парадоксальне явище: перелом може прискорити фіброзне відновлення кісткової тканини, оскільки сприяє зменшенню розмірів порожнини кісти. Часто саме патологічний перелом є своєрідною терапією для самого кістозного утворення, а травма лікується стандартним способом, як і всі інші види переломів. При такому розвитку кісти кістки ноги потрібне динамічне спостереження, при якому основним методом обстеження є рентген. При сприятливому перебігу процесу відновлення зображення показують повільну, але неухильну облітерацію порожнини кісти. У більш складних випадках, коли руйнування кістки прогресує, кісту вишкрібають. Потім призначається симптоматичне лікування, в тому числі за допомогою ін'єкційних стероїдів. Своєчасне лікування кісткової кісти нижньої кінцівки допомагає уникнути рецидивних переломів та патологічного вкорочення ноги в результаті деформації кісткової тканини.
Кіста таранної кістки
Астрагал, або таранна кістка, є частиною гомілковостопного суглоба, до якого також входить великогомілкова кістка. Кіста таранної кістки найчастіше діагностується у молодих людей, рідше у дітей віком до 14 років, що відрізняє цю патологію від багатьох інших кіст кісткової тканини. Загальновідомо, що кіста плоскоклітинної та передньогомілкової кістки (ПКК) – типові захворювання, пов'язані з дисплазією зони росту кістки, що розвиваються в дитячому віці. Однак специфіка таранної кістки полягає в тому, що вона майже повністю відповідає за процес ходьби та приймає на себе всю вагу людини в русі. Таким чином, ця кістка часто піддається навантаженню, стаючи досить вразливою ділянкою, особливо за наявності остеопатій або дефіциту кальцію в кістці.
Таранна кістка передає навантаження на п'яту та середню частину стопи, тому її патології часто проявляються симптомами в кістках цих ділянок.
Клінічні ознаки кісти таранної кістки:
- Розвиток кісти починається приховано.
- Активна кіста таранної кістки проявляється наростаючим болем, який стає інтенсивним під час тривалої ходьби або бігу.
- Кіста таранної кістки може спричинити перелом гомілковостопного суглоба.
Зазвичай така пухлина визначається як доброякісна, але її слід видалити якомога раніше, щоб запобігти патологічним переломам.
Кіста візуалізується як субхондральне новоутворення з чіткими контурами. Пухлина не поширюється на суглоб, але може обмежувати його рухливість.
Локалізація кісти в таранній кістці вважається несприятливою через часті рецидиви патології навіть при ретельно проведеній операції. Високий ризик ускладнень пов'язаний зі специфічною анатомічною будовою таранної кістки та її інтенсивним кровопостачанням. Порушення кровотоку, як у момент патологічного перелому, так і під час неминучої операції у дорослих пацієнтів, може призвести до аваскулярного некрозу і навіть інвалідності пацієнта. Крім того, таранная кістка оточена іншими кістковими тканинами - п'ятковою, човноподібною, гомілковостопною кісткою, тому визначення точного місця розташування кісти або перелому, а також хірургічний доступ дуже складні. Операція при кісті таранної кістки астрагала вважається однією з найскладніших серед усіх хірургічних методик видалення кістних кіст, а процес приживлення трансплантата також складний. Період відновлення та реабілітації після хірургічного втручання на таранній кістці може тривати 2-3 роки. У 5-10% випадків лікування закінчується інвалідністю пацієнта, переважно у пацієнтів старше 45 років.
Кіста плюсневої кістки
Плюснева кістка, плеснова кістка, являє собою з'єднання п'яти невеликих трубчастих кісток, досить коротких і крихких порівняно з іншими кістками стопи. Кожна з п'яти частин плюсневої кістки у свою чергу складається з основи, тіла та головки, найбільш виступаючою вперед, довгою є друга плюснева кістка, найкоротшою та міцнішою - перша. Саме в них найчастіше утворюється кісткова кіста, хоча за статистикою такі пухлиноподібні утворення в цих частинах стопи рідко діагностуються на ранній стадії і, найімовірніше, плутаються з іншими захворюваннями кісток. За будовою плюсневі кістки дуже схожі на п'ясткові кістки, але візуально все ж виглядають вужчими та стиснутими з боків, хоча при всій своїй крихкості вони успішно амортизують нашу ходу, допомагають витримувати статичні навантаження від ваги тіла.
Діагностика кісти плеснової кістки дуже складна з різних причин:
- Рідкісні випадки захворювання та відсутність статистично та клінічно підтвердженої інформації про такі патології.
- Подібність симптомів кіст плюсневої кістки та інших пухлиноподібних утворень у цій області.
- Патологічні переломи плеснової кістки є поширеними при наявності остеопатії.
- Відсутність єдиних діагностичних диференціальних критеріїв.
Помилки в обстеженні та діагностиці кіст плюсневої кісти або кіст плеснової кістки є досить поширеними та є однією з причин високого відсотка інвалідності пацієнтів. Крім того, є описи злоякісності кісти плюсневої кістки, коли запущений процес або рецидив спонтанного перелому призводить до злоякісного переродження пухлини. Діагностика повинна бути ретельною та включати, крім збору анамнезу та стандартного рентгенологічного дослідження, КТ, УЗД, сцинтиграфію та гістологію. Консервативне лікування кіст плюсневої кістки не приносить результатів, тому їх найчастіше оперують. Єдиним способом уникнути хірургічного втручання може бути неускладнений перелом, після якого кіста руйнується та зникає. Але такі випадки можуть зустрічатися лише у небагатьох пацієнтів, переважно віком до 12 років. Лікування дорослих пацієнтів набагато складніше та травматичніше. Кісту резектують, дефект кістки заповнюють алопластичним матеріалом.
Кіста на кістці руки
Манус – верхня кінцівка, кисть складається з таких анатомічних частин:
- Angulum membri superioris - плечовий пояс, який у свою чергу складається з таких структурних частин:
- Лопатка.
- Ключиця.
- Articulatio acromioclavicularis – акроміально-ключичний суглоб.
- Плечова кістка - плечова кістка.
- Передпліччя:
- Ліктьова кістка – парна ліктьова кістка.
- Променева кістка – парна променева кістка.
- Пензель:
- Зап'ястя складається з 8 кісток.
- Човноподібна, тригранна, півмісяцева, горохоподібна кістки – проксимальний рівень.
- Трапецієподібна, головчаста, крючкоподібна кістки - дистальний рівень кисті.
- П'ясткова кістка, що складається з 5 кісток.
- Пальці - це кістки фаланг.
Кісткова кіста руки переважно локалізується в плечовому поясі, значно рідше кістозна дисплазія відзначається в передпліччі або в кістках кисті. Це пов'язано з тим, що плоскоклітинна та передньоклітинна кісти (ПКК) воліють формуватися в метафізарних відділах трубчастих довгих кісток, дрібні та короткі кісткові структури просто не мають необхідної ширини порожнини для розвитку пухлин і не здатні інтенсивно та швидко подовжуватися в період інтенсивного росту людини - дитячого та підліткового віку. Клінічні випадки діагностики одиночних кіст у дистальних фалангах пальців дорослих пацієнтів, описані в медичній літературі, можна вважати рідкістю і, найімовірніше, такі визначення є помилковими. Досить часто кісткові кісти важко відокремити від остеобластокластом або хондром зі схожими симптомами. Точна діагностика та диференціація можливі лише за допомогою КТ або МРТ, які не завжди доступні пацієнтам.
Рентгенологічно кісткова кіста виглядає як світла, округла ділянка в метафізі кістки; пухлина має чіткі межі, включення зазвичай відсутні, кортикальний шар значно зменшений, часто набряклий. Гістологічний аналіз стінки утворення показує слабо васкуляризовану сполучну тканину з ознаками крововиливу при аневризмальній кісті або без них при визначенні солітарної кісти.
Процес розвитку кісти в кістці руки завжди супроводжується вогнищевим руйнуванням, резорбцією кісткової речовини. Поступово збільшуючись, кіста зміщується в бік діафіза, не зачіпаючи плечовий суглоб, не викликаючи змін окістя та будь-яких ознак запалення загалом.
Симптоми кістозного утворення у верхній кінцівці неспецифічні, пацієнт може відчувати періодичний дискомфорт під час обертальних рухів руки, підняття руки вгору, занять спортом. Пухлина рідко проявляється візуальними ознаками, лише велика кіста може виглядати як чітке припухлість.
Найбільш типовим симптомом, а точніше свідченням занедбаності процесу, є патологічний перелом. Найчастіше перелом локалізується в області передпліччя, його може спровокувати як фізичне навантаження (підняття важких предметів), так і падіння, забій. Патологічний перелом або перелом кістки швидко загоюється, при цьому порожнина кісти зменшується, вона зникає.
Кіста на кістці руки діагностується за допомогою рентгена, остеосцинтиграфії, комп'ютерної томографії та ультразвукового дослідження. Лікування при своєчасній діагностиці та невеликому розмірі кісти проводиться консервативно, з іммобілізацією верхньої кінцівки та пункцією. Якщо протягом 1,5-2 місяців немає позитивної динаміки, кісту видаляють хірургічним шляхом. Хірургічне втручання також показано, якщо кіста не зменшується після патологічного перелому. Її необхідно видалити, щоб уникнути повторного рецидивного перелому руки.
Прогноз кісти в кістці руки у дітей загалом сприятливий, специфіка дитячого організму полягає в тому, що здатність до самокорекції та репарації в цьому віці дуже висока. У дорослих процес відновлення, реабілітації руки триває набагато довше, пошкодження м'язової тканини під час операції може спровокувати деякі обмеження у функціях верхньої кінцівки. Крім того, існує ризик відторгнення кісткового імплантату, введеного в дефект резекції. Повна імплантація алопластичного матеріалу або аутотрансплантата вимагає від 1,5 до 3 років.
Солітарна кісткова кіста
У минулому столітті солітарна проста кіста вважалася завершальною стадією формування гігантоклітинної пухлини кістки. В даний час солітарна кісткова кіста вважається самостійною нозологічною одиницею згідно з МКХ-10. Захворювання найчастіше вражає дітей та підлітків, не випадково його також називають ювенільною кісткою кістки.
Кіста кістки solitaria або солітарна кістка кістки діагностується частіше, ніж аневризмальне новоутворення. У 65-70% випадків солітарна кіста виявляється в дитячому віці у хлопчиків і виглядає як доброякісне однокамерне утворення, що локалізується переважно в плечовому поясі або в кістках стегна. Симптоми простої кістки кістки неспецифічні, часто проявом клінічної ознаки та причиною звернення до лікаря є патологічний перелом. Статистично серед пацієнтів з солітарною кісткою кістки (СОК) переважають хлопчики віком від 9 до 15 років. Солітарні кісти не зустрічаються у дорослих пацієнтів, таким чином, встановлений діагноз СОК у людей старше 40 років можна вважати помилкою, пов'язаною з недостатньою диференціацією доброякісних пухлин кісток.
Локалізація та симптоми одиночної кісткової кісти:
- Переважною зоною розвитку плоскоклітинного раку є трубчасті довгі кістки – область плечового пояса, стегнові кістки. Локалізація простої кісти в дрібних коротких кістках не є типовою та вимагає ретельної диференціації від хондроми, саркоми, ганглію.
- Плоскоклітинний рак розвивається безсимптомно протягом тривалого періоду, іноді до 10 років.
- Непрямими ознаками розвитку одиночної кісти може бути тимчасовий біль у ділянці, де розташована пухлина.
- В області розвитку кісти, якщо вона збільшується до 3-5 сантиметрів і більше, можливий невеликий видимий набряк.
- Характерною ознакою утвореної великої кісти є патологічний спонтанний перелом, неускладнений зміщенням.
- Під час первинного огляду та пальпації кіста промацується як безболісне утворення.
- Тиск на стінку новоутворення призводить до вигину зруйнованої ділянки кістки.
- Кіста не обмежує діапазон рухів, за винятком кісти стегнової кістки, яка викликає переміжну кульгавість.
Одинарна кісткова кіста розвивається на клінічних стадіях:
- Активний розвиток кісти викликає потовщення кістки, видиме на рентгенівському знімку, і може спровокувати патологічний перелом та іммобілізацію пошкодженого суглоба. Активна стадія триває від шести місяців до 1 року.
- Пасивна стадія розвитку кісти починається з моменту зміщення пухлини до центру кістки, при цьому кіста значно зменшується в розмірах і спадає. Ця стадія також може протікати безсимптомно та триває від 6 до 8 місяців.
- Стадія відновлення кістки починається з моменту зупинки росту кісткової системи, через 1,5-2 роки після початку активної стадії. Однак деструктивні ураження кістки залишаються і все ще можуть бути провокуючим фактором патологічного перелому. Перелом, у свою чергу, сприяє закриттю порожнини кісти та компенсаторному замісному механізму заповнення порожнини кістковою тканиною.
Ювенільна солітарна кісткова кіста найчастіше лікується консервативно та за допомогою іммобілізації пошкодженої ділянки. Якщо цей метод не дає результатів і захворювання прогресує, кісту видаляють хірургічним шляхом, проводять резекцію в межах неушкоджених тканин з обов'язковою ало- або аутопластикою.
Лікування пацієнтів старше 16-18 років на 90% хірургічне, оскільки виявлення кісти в цьому віці свідчить про її тривалий розвиток та значне руйнування кістки, що є величезним ризиком множинних рецидивних переломів.
Аневризмальна кісткова кіста
АКК або аневризматична кістка кістки досить рідко зустрічається в хірургічній практиці, але складність її лікування зумовлена не поодинокими діагнозами, а радше невстановленою етіологією. Крім того, АКК найчастіше виявляється в хребті, що саме по собі свідчить про серйозність захворювання та ризик ускладнень з боку спинного мозку. Велика аневризматична кіста або багатокамерна пухлина, локалізована в кістковій тканині хребця, може викликати парез і параліч, а також має схильність до малігнізації.
ААК – це значне, обширне ураження кісткової тканини, кіста виглядає як багатокамерна, рідше однокамерна порожнина, заповнена кров'яним ексудатом, стінки можуть бути перемежовані дрібними кістковими частинами. До середини минулого століття аневризматична пухлина не виділялася як самостійне захворювання та вважалася різновидом остеобластокластоми. Сьогодні ААК діагностується як доброякісна пухлина, обтяжена множинними ускладненнями при локалізації в області хребта.
Специфіка розвитку аневризматичної кісти полягає в тому, що вона дуже агресивна, на відміну від солітарної пухлини. Швидкий ріст і збільшення її розмірів іноді нагадує злоякісний процес, проте ААК дуже рідко переходить у злоякісний стан і досить успішно оперується, якщо її вчасно виявити. Найчастіше ААК діагностується у дітей у період інтенсивного росту – від 6 до 15-16 років, за деякими даними, аневризматичні пухлини переважають у дівчаток, хоча ця інформація суперечлива і не підтверджена достовірною статистикою. Улюбленою локалізацією ААК є шийний та грудний відділи хребта, іноді вона формується в кістках кульшового суглоба, в поперековому відділі та вкрай рідко в п'ятковій кістці. Велика ААК може захоплювати одразу кілька хребців – до 5, що ускладнюється паралічем, у тому числі незворотним.
Симптоми АБТ – аневризматичної пухлини кістки:
- Початок може відбуватися без клінічних ознак, безсимптомно.
- У міру зростання кісти дитина відчуває тимчасовий ниючий біль в області пошкодженої кістки.
- Біль посилюється при фізичному навантаженні, напрузі, може турбувати вночі.
- У ділянці, де утворюється кіста, чітко видно набряк.
- Кіста, розташована поблизу суглоба, обмежує його рухливість.
- Аневризматична пухлина стегнової кістки викликає кульгавість і порушує опорну функцію.
- Велика кіста викликає парез і частковий параліч, які на перший погляд проявляються без будь-якої видимої об'єктивної причини.
- Травма або забої можуть спровокувати прискорення розвитку кісти.
ААК може мати такі форми розвитку:
- Центральний ААК – локалізація в центрі кістки.
- Ексцентрична ААК – кіста, що збільшується в розмірах і проростає в сусідні тканини.
Неускладнена аневризматична пухлина кістки може самостійно закритися після патологічного перелому, але такі випадки дуже рідкісні, найчастіше доводиться оперувати ААК. Найскладнішими операціями вважаються ті, що стосуються видалення кісти на хребці, оскільки хірург працює з дуже вразливою та небезпечною ділянкою – хребтовим стовпом та множинними нервовими закінченнями. Після видалення ААК потрібен дуже тривалий період відновлення, реабілітаційні заходи, крім того, аневризматичні кісти схильні до рецидивів навіть у разі ретельно проведеної операції. Ризик рецидиву дуже високий, за статистикою, 50-55% пацієнтів, які перенесли хірургічне лікування, знову направляються до хірурга. Єдиним способом зменшити ризик рецидиву може бути постійний лікарський нагляд та регулярне обстеження кісткової системи.
Де болить?
Форми
Симптоми кісткової кісти залежно від її типу:
- Солітарна, ювенільна кісткова кіста найчастіше діагностується у хлопчиків – у 60-65% випадків. У дорослих пацієнтів СБК зустрічається вкрай рідко і може вважатися запущеним дистрофічним процесом, який тривалий період не діагностувався. Найтиповіше солітарна кіста проявляється у віці від 9 до 16 років, коли у дитини починається процес інтенсивного росту. Улюбленим місцем локалізації СБК вважаються довгі трубчасті кістки, як правило, це метафіз стегнової або плечової кістки. Початок патології латентний, безсимптомний, зрідка дитина може скаржитися на періодичний біль у кістці або набряк у ділянці розвитку кісти. У 60-70% випадків першою очевидною ознакою СБК є патологічний перелом, спричинений легкою травмою – незначним забоєм або простим падінням. При ураженні трубчастої кістки кістозним новоутворенням вона потовщується та має своєрідну булавоподібну форму в ділянці розвитку кісти. Пальпація кістки не викликає больових відчуттів, тиск на стінку кісти показує деяке прогинання в ділянці розм'якшення кісткової тканини. Суглоб, кінцівка не втрачають рухливості, своїх функцій, єдиною проблемою для рухової активності стегнової або гомілковостопної кістки може бути втрата належного відчуття опори. Розвиток простої кісткової кісти відбувається в певні стадії:
- Активна стадія розвитку, яка триває близько року та характеризується набряком, розрідженням метафіза, що відповідає рентгенівській картині, що демонструє чіткий процес остеолізу – повне руйнування кістки без компенсаторного заміщення іншими тканинами. При цьому чітко відчуваються обмеження рухливості суглоба, що знаходиться поруч, контрактура, а також можуть виникати рецидивні патологічні переломи кісток.
- Активна фаза поступово переходить у латентну, пасивну стадію. Це особливо характерно для розвитку кісти, що не супроводжується переломами та болем. Кіста може захоплювати метадіафіз, поступово зміщуючись далі від зони росту, зменшуючи свої розміри. Солітарна кіста в пасивній стадії завжди протікає безсимптомно та може бути латентною до шести місяців.
- Стадія відновлення кісткової тканини. Латентна солітарна кіста повільно переміщується до діафіза, це відбувається протягом півтора-двох років. Протягом цього часу в кістковій тканині відбувається руйнування, але клінічно це не проявляється, винятком може бути раптовий перелом на тлі повного здоров'я та відсутності травматичного фактора - падіння або забою. Переломи також відчуваються не так сильно, травматично і, залежно від локалізації, можуть переноситися дитиною буквально - на ногах. Зрощення, місця переломів сприяють звуженню порожнини кісти, зменшуючи її розміри. У клінічній ортопедичній практиці це явище називається відновленням на місці. В області кісткової кісти може залишатися ущільнення або дуже маленька порожнина. Однак процес відновлення кістки завершений, загалом від дебюту розвитку солітарної кісти до її зменшення проходить близько 2 років.
- Аневризматична кіста найчастіше діагностується у дівчаток, новоутворення розвивається в кістковій тканині різної структури та локалізації – у трубчастих кістках, у хребті, у тазових або стегнових кістках, дуже рідко – у п’ятковій кістці. У дівчаток аневризматична кіста клінічно проявляється в період статевого дозрівання, до першого менструального циклу до повної стабілізації гормональної системи. У цей час змінюється не тільки гормональний фон, але й система згортання крові, що суттєво впливає на кровопостачання кісткової тканини. У віці від 11 до 15 років найчастіше діагностують АКК стегнової кістки. На відміну від солітарної кісти, аневризматична кіста характеризується дуже гострим, клінічно проявленим початком, симптоми якого можуть бути наступними:
- Больові відчуття, нападоподібні, локалізовані в місці розвитку кісти.
- Видимий набряк, одутлість кістки.
- Шишка, яку можна чітко промацати.
- Локальна гіпертермія, можливе почервоніння шкіри в області кісти.
- Розширення венозних судин у місці розвитку передньоклітинного карцинома (АКК).
- При патологічних переломах хребця в гострій стадії можливий парез або частковий параліч.
- Після гострої стадії симптоми кісткової кісти стихають, процес стабілізується, але руйнування тканин триває.
- Рентгенологічно стабілізація гострого періоду виглядає як значна резорбція кісткової тканини; в центрі ураження є капсула, що включає в свої межі згустки фібринозної тканини, залишки процесу крововиливу.
- АКК у кістках тазу можуть досягати величезних розмірів – до 20 сантиметрів у діаметрі.
- Протягом стабілізаційного періоду (6-8 тижнів) можлива кальцифікація кісткової тканини, тому таку форму кісти називають осифікуючою субперіостальною аневризмальною кістою.
- При розвитку аневризматичної кісти в хребті можливе видиме велике ущільнення та набряк кістки. Крім того, у дитини розвивається компенсаторне м'язове напруження, що посилює больовий симптом.
- Для ураження спинного мозку характерна специфічна компенсаторна постава – опора рук на стегна, кістки тазу, часто діти в положенні сидячи намагаються підперти голову руками. Все це свідчить про порушення нормальної опорної функції хребта.
Загалом, симптоми АКК розвиваються в клінічно визначені фази:
- I – резорбція та остеоліз.
- II – обмежена рухливість.
- III – фаза відновлення.
Період розвитку аневризмальної кісткової кісти від початку захворювання до останньої фази може тривати від одного до трьох років. Також для АКК типові рецидиви, за даними хірургів-патологів, вони досягають 30-50% від усіх виявлених випадків.
Діагностика кісти кістки
Діагностика кістних кіст завжди складна, це пов'язано з відсутністю специфічної симптоматики, схожою рентгенологічною картиною з іншими новоутвореннями, та не до кінця з'ясованою етіологією внутрішньокісткових доброякісних пухлин. У процесі визначення типу та характеру перебігу кісти часто допускаються помилки, їх відсоток дуже високий - до 70% помилкових діагнозів. Неточна діагностика кістних кіст призводить до неправильної тактики лікування та частих рецидивів, рідше збільшує ризик злоякісного переродження пухлини.
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Основними фундаментальними критеріями для точної диференціації доброякісних пухлиноподібних утворень у кістці є клінічні та радіологічні параметри, показники:
- Анамнез, історія хвороби.
- Вік пацієнта. У більшості випадків розвиток солітарної або аневризматичної кісти типовий для дитячого та підліткового віку.
- Локалізація кісткової кісти полягає не тільки в анатомічній будові організму, але й у структурі кісткової тканини.
- Розмір вогнищевого ураження.
- Наявність або відсутність патологічного перелому.
- Гістологічні показники.
Дуже важливо диференціювати кістні кісти від злоякісних внутрішньокісткових пухлин, які потребують термінового та специфічного лікування. До таких захворювань можуть належати остеогенна або остеокластична саркома, остеобластокластома, карцинома.
Відмінністю аневризматичної кісти від злоякісних пухлин може бути її переважна локалізація в трубчастих, великих кістках та розташування в метафізі, діафізі. Солітарна пухлина, на відміну від злоякісних новоутворень, ніколи не викликає реакції з боку окістя та не поширюється на сусідні тканини.
Диференціальні критерії, що допомагають відрізнити злоякісний процес від плоскоклітинного раку або карциноми передсердь
Захворювання |
Остеобластокластома |
ACC або SKK |
Вік |
20-35 років і старше |
2-3 роки - 14-16 років |
Локалізація |
Епіфіз, метафіз |
Метафіз, діафіз |
Форма кістки |
Очевидний набряк кістки |
Форма шпинделя |
Контури осередку руйнування |
Чіткі межі |
Очистити |
Стан коркового шару |
Переривчастий, тонкий, хвилястий |
Гладкий, тонкий |
Склероз |
Не спостерігається |
Ні |
Періостальна реакція |
Відсутній |
Відсутній |
Стан шишкоподібної залози |
Тонкі, хвилясті |
Без очевидних змін |
Суміжний діафіз |
Без змін |
Без змін |
Методи, які можуть бути включені в діагностику кіст кісток:
- Збір анамнезу – скарги, суб'єктивні та об'єктивні симптоми, наявність болю, його іррадіація, час та тривалість симптомів, їх залежність від навантаження та можливість полегшення за допомогою медикаментів.
- Клінічне обстеження.
- Визначення ортопедичного статусу – постава в русі, у спокої, функціональна активність, асиметрія кінцівок, симетрія м’язів, наявність або відсутність контрактури, виявлення змін судинного малюнку.
- Рентгенографія.
- Контрастна цистографія.
- Комп'ютерна томографія.
- Ультразвук.
- МРТ – магнітно-резонансна томографія.
- Комп'ютерна термографія – КТТ.
- Прокол.
- Визначення внутрішньокісткового тиску - цистобарометрія.
Кісткові кісти диференціюють від таких захворювань:
- Остеосаркома.
- Гігантоклітинна пухлина.
- Неосифікуюча фіброма.
- Остеома.
- Первинний остеомієліт.
- Остеобластома.
- Хондрома.
- Ліпома.
- Хондробластома.
- Фіброзна дисплазія.
Місцева діагностика також показана перед операцією з видалення кісти або кісти кісткового мозку; крім того, пацієнт потребує динамічного спостереження, а отже, періодичного діагностичного контролю стану кісти та кісткової тканини загалом.
До кого звернутись?
Лікування кісти кістки
Незважаючи на наявність високотехнологічного обладнання та нових методів лікування, кісткові кісти все ще вважаються важко лікувальним захворюванням, схильним до рецидивів.
Кіста кістки, діагностована в дитинстві та не має ускладнень, лікується консервативними методами. Хірургічні втручання показані лише дітям старше 3 років, у випадках агресивного розвитку процесу. Якщо пухлина спровокувала спонтанний перелом, лікування кісткової кісти складається зі стандартних кроків, які ортопеди та хірурги вживають при лікуванні поширених травматичних переломів. При найменшій підозрі на перелом на кістку накладається іммобілізуючий матеріал - шина, потім проводяться діагностичні заходи. Кіста та перелом у ділянці стегна, плеча вимагають гіпсової пов'язки та іммобілізації на 1-1,5 місяці. Якщо кіста виявлена, але перелому немає, пацієнту показаний максимальний спокій та розвантаження - праща-бинт на плече або допомога палиці, милиць при ходьбі. Консервативне лікування також включає пункції, які можуть значно прискорити процес репарації кісткової тканини. Лікування кісткової кісти лікарською пункцією відбувається наступним чином:
- Вводиться внутрішньокісткова анестезія.
- Кісту пунктують і з неї беруть матеріал для гістологічного дослідження.
- Проколотую порожнину кісти промивають асептичним розчином.
- У порожнину вводять інгібітор протеаз для нейтралізації агресивного бродіння (контрикал). Дітям старше 12 років показано введення в порожнину кеналогу або гідрокортизону.
- Закінченням пункції є перфорація кісти з усіх боків для створення відтоку ексудату та зменшення внутрішньопорожнинного тиску.
- Пункцію проводять кілька разів у терміни, визначені хірургом (2-4 тижні).
- Після завершення лікування необхідний контроль стану кісткової тканини за допомогою рентгенівських знімків (через 2-3 місяці після останньої пункції).
- Під час пункції ділянку кістки, уражену кістою, необхідно знерухомити.
- Після успішної пункції та закриття порожнини кісти призначається курс ЛФК тривалістю не менше 6 місяців.
Загальна тривалість консервативного лікування кісткової кісти становить не менше шести місяців. Якщо консервативне лікування неефективне, що підтверджується динамічним спостереженням протягом 2-3 місяців, кіста підлягає хірургічному видаленню шляхом резекції та подальшої кісткової пластики аутологічним або алопластичним матеріалом.
Народні засоби для лікування кіст кіст
Говорити про народні засоби лікування кіст кіст, очевидно, недоречно. Будь-яке новоутворення, що розвивається в організмі, вважається пухлиноподібним, тобто схильним до ускладнень та більш серйозного процесу – малігнізації. Кісти кісток вважаються маловивченою патологією, етіологія якої досі не визначена, тому народні засоби лікування кіст кіст не тільки не допомагають, але й можуть нашкодити.
Неефективність лікування кісткових кіст так званими народними методами зумовлена патогенетичними особливостями утворення пухлини. В основі патогенезу лежить локальне порушення кровопостачання кісткової тканини. Таке внутрішньокісткове «голодування» призводить до активації ферментативної функції, лізису, в результаті якого відбувається руйнування глікозаміногліканів, білкових елементів та колагенових структур. Цей складний процес завжди супроводжується підвищенням осмотичного та гідростатичного тиску в порожнині кісти, іншими хронічними деструктивними процесами всередині кістки. Саме тому народні засоби лікування АКК або ПЛК не здатні принести бажаної користі, бар'єр для активних рослинних речовин занадто високий, що заважає їм досягти мети.
Крім того, всім пацієнтам, які бажають експериментувати зі своїм здоров'ям, слід звернути увагу на ключове слово «пухлина» в діагнозі, оскільки кісткова кіста – це доброякісне пухлиноподібне утворення. Лікування кіст хребців неперевіреними засобами особливо небезпечне, оскільки всі новоутворення в хребті схильні до малігнізації, і неадекватна терапія може призвести до незворотних наслідків.
Єдиним засобом, який є відносно безпечним і може дещо полегшити симптоми патологічного перелому, спричиненого кістою, може бути спеціальна дієта. Раціон пацієнта повинен включати продукти, які
Багатий на вітаміни, кальцій. Дуже корисно вживати фрукти, овочі, багаті на вітамін С, також важлива наявність вітаміну D та фосфору.
Продукти, що сприяють швидшому відновленню кісткової тканини:
- Молоко та кисломолочні продукти.
- Риба, в тому числі морська.
- Насіння кунжуту.
- Цитрусові.
- Солодкий болгарський перець.
- Смородина.
- Вишня.
- Тверді сири.
- Желе, мармелад, будь-які продукти, що містять желюючі речовини.
З меню слід виключити газовані напої, а споживання солодощів та кави – обмежити.
В іншому випадку лікування кістних кіст має проводитися під суворим лікарським наглядом, а не за допомогою сумнівних і неперевірених рекомендацій, оскільки тільки адекватна терапія може відновити рухову активність і відновити нормальні функції кісткової системи.
Профілактика
На сьогоднішній день немає єдиних рекомендацій щодо профілактики солітарних або аневризмальних кісток. Профілактика кісток у дітей та пацієнтів старшого віку може полягати лише у дотриманні таких простих правил:
- Регулярні медичні огляди, починаючи з моменту народження дитини. Консультація хірурга повинна стати обов'язковою щорічною процедурою; якщо є тривожні симптоми - скарги на біль, порушення ходи, рухів, постави, допомога хірурга або ортопеда потрібна негайно. Чим раніше буде виявлено кістну кісту, тим успішнішим буде лікування і, швидше за все, хірургічне втручання не знадобиться.
- Рецидив кісти в кістковій тканині можна запобігти лише хірургічним втручанням та подальшим тривалим лікуванням, яке не слід переривати навіть за настання одужання.
- Дітей з в анамнезі захворювань кісткової системи, опорно-рухового апарату, системних захворювань, затяжних хронічних запальних процесів слід оберігати від будь-яких травматичних, механічних факторів.
- Діти та дорослі, які займаються активними видами спорту, повинні проходити медичні огляди, включаючи рентген кісткової системи, частіше, ніж ті, хто веде пасивний спосіб життя. Професійні травми, забої можуть стати фактором, що викликає розвиток аневризмальної кісти кістки.
- Батькам слід уважно ставитися до будь-яких змін у здоров'ї дитини. Найчастіше початок розвитку плоскоклітинного та передсердного раку хребта протікає безсимптомно, лише періодично турбуючи маленького пацієнта швидкоплинним болем. Крім того, патологічні переломи не завжди проявляються в клінічному сенсі як стандартні переломи, єдиною їх ознакою може бути легка кульгавість, обмежений діапазон рухів руки, компенсаторні пози, що сприяють зменшенню навантаження на хребет.
Профілактика кісткових кіст за відсутності єдиних стандартних правил, очевидно, повинна стати обов'язком самої людини або, якщо мова йде про дитину, її батьків.
Прогноз
Очевидно, що про прогноз кісткової кісти може говорити лише лікуючий лікар. Все залежить від віку пацієнта, тривалості латентного періоду розвитку кісти, наявності або відсутності ускладнень, патологічного перелому.
Загалом, прогноз при кістковій кісті такий:
- Діти до 15-16 років – прогноз сприятливий у 85-90% випадків. Рецидиви трапляються при аневризмальній кісті або технічних помилках, допущених під час операції. Повторні операції, хоча й травматичні, не вважаються важкими. Крім того, дитячий організм має високий ступінь репаративних можливостей, тому відновлення рухової активності гарантовано у 99% випадків.
- Дорослим пацієнтам лікування кістних кіст переноситься важче, і у них частіше трапляються рецидиви. Крім того, діагностика АКК у пацієнтів старше 35-40 років є складною, кісту доводиться диференціювати від інших пухлиноподібних захворювань, найчастіше на тлі патологічного перелому. Перелом також переноситься важче, період відновлення значно довший, ніж у дітей. Прогноз при кістних кістах у дорослих пацієнтів сприятливий у 65-70% випадків, решта захворювань – це недиференційовані злоякісні або складні пухлини, включаючи внутрішньокісткові. Також ймовірність успішного одужання знижується неправильно обраною тактикою лікування. Консервативна терапія кістних кіст може бути ефективною лише в дитячому віці, у інших пацієнтів вона може призвести до масивного руйнування кістки та серйозних ускладнень. Кісти хребців є найбільш небезпечними з точки зору компресійних симптомів та загальної вразливості хребтового стовпа.
Статистичні дані щодо рецидиву процесу такі:
- СБК (солітарна кісткова кіста) – рецидиви трапляються у 10-15% випадків.
- АВС (аневризмальна кісткова кіста) має частоту рецидивів 45-50%.
Загалом, прогноз кісткової кісти залежить від своєчасної та диференційованої діагностики, що, у свою чергу, визначає терапевтичну тактику та стратегію реабілітаційного періоду.
Кісткова кіста вважається доброякісним утворенням, яке можна класифікувати як прикордонний стан між справжньою пухлиною та остеодистрофічним процесом дисплазії кісткової тканини. Основною небезпекою є тривалий безсимптомний перебіг захворювання, яке найчастіше закінчується патологічним переломом. Кісткова кіста, локалізована у верхній частині тіла – у верхніх кінцівках, плечовому поясі, у хребцях, не обтяжена переломом, як правило, не потребує хірургічного лікування. Кісткову кісту нижніх кінцівок енуклеюють, щоб запобігти потенційному ризику переломів або їх рецидиву. Солітарні кісткові кісти мають тенденцію до спонтанного розсмоктування, аневризматичні новоутворення більш патологічні, хоча в 90-95% при адекватному та своєчасному лікуванні їх прогноз також сприятливий, єдиним ускладненням можна вважати досить тривалий період відновлення, що вимагає від пацієнта терпіння та дотримання всіх лікарських рекомендацій.

