Медичний експерт статті
Нові публікації
Кіста селезінки у дитини та дорослого
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
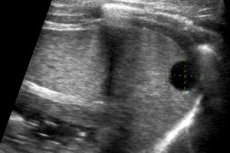
Кіста селезінки – це термін, що об’єднує низку патологій, які характеризуються спільним симптомом – наявністю кістозного утворення в паренхімі органу.
Такий діагноз завжди досить серйозний і вимагає негайного медичного втручання. Річ у тім, що селезінка відіграє головну роль в імунній системі людини. Тому будь-які проблеми з цим органом необхідно вирішувати негайно, не чекаючи погіршення патології. [ 1 ]
Епідеміологія
Кіста селезінки – це збірний термін, що означає одразу кілька патологічних варіацій з утворенням рідинних порожнин у паренхімі селезінки. Таке захворювання діагностується приблизно у 1% усіх жителів планети, і переважно під час профілактичних оглядів (через приховану клінічну картину).
Найчастіше виявляються непаразитарні ураження, які складають 60-70% усіх кіст селезінки. [ 2 ] Серед паразитарних уражень ехінококоз є лідером: його виявляють у 60% випадків. [ 3 ]
Приблизно 2% пацієнтів повідомляють про абсолютну відсутність симптомів. У 70-80% випадків є скарги на періодичний біль у животі, якому іноді не надається особливого значення. [ 4 ]
До захворювання однаково схильні як чоловіки, так і жінки, хоча, за деякими даними, жінки хворіють дещо частіше. Патологія зустрічається майже у всіх країнах світу. Середній вік хворих становить 35-55 років. [ 5 ]
Причини кісти селезінки
Селезінка — непарний орган, що відповідає за кровотворення, імунний захист та кровопостачання в організмі людини. Орган має сплющену овальну форму та складається переважно з лімфоїдної тканини.
Більшість патологій селезінки є вторинними захворюваннями, що виникають внаслідок порушень в інших органах і системах або внаслідок зовнішніх впливів. Тобто причинами можуть бути захворювання крові, імунні патології, пухлинні процеси, системні розлади або травматичні ушкодження. [ 6 ] Часто первинним джерелом проблем є інфаркти, абсцеси, травматичні розриви, порушення кровообігу, а також:
- аномальний ембріональний розвиток плода (утворення порожнин);
- закриті та відкриті травми живота, хірургічні втручання;
- гострі запальні процеси, спричинені важкими інфекціями;
- паразитарні патології. [ 7 ]
Після проколу під час гнійного запального процесу, або після інфаркту селезінки, зростає ймовірність утворення порожнин у патологічно змінених тканинах, в яких поступово формуються стінки, а утворена капсула заповнюється серозним вмістом. Порожнинний елемент також утворюється після сильних забитих місць і поранень, хірургічних операцій на черевній порожнині, а також при проникненні паразитів та їх личинок в організм людини.
Фактори ризику
До груп ризику належать:
- люди, які проживають у регіонах, де ехінококоз зустрічається природним чином, або просто у сільській місцевості;
- особи, які регулярно контактують із сільськогосподарськими тваринами, собаками (дворовими, домашніми, службовими, мисливськими тощо);
- особи, що контактують із сирим м’ясом та рибою, із сирими внутрішніми органами тварин;
- представники шкідливих професій або спортсмени;
- люди, які регулярно вживають немиті ягоди, зелень, фрукти, сиру рибу або м’ясо;
- працівники тваринницьких ферм, м’ясопереробних заводів, бойень або підприємств з утилізації тварин;
- ветеринари, працівники з обробки хутра, хутряні ферми, зоопарки, працівники з обробки шкіри тощо;
- пацієнти, які перенесли операції на органах черевної порожнини.
Патогенез
Незважаючи на те, що кіста селезінки є добре вивченим захворюванням, фахівці не можуть чітко відповісти на питання про причину утворення новоутворення. Цілком можливо, що певну роль відіграють вроджені особливості органу.
Кісти селезінки умовно поділяються на дві великі категорії: справжні та хибні новоутворення. Ця класифікація була затверджена ще в 1924 році, тобто майже сто років тому. Загальновизнано, що справжня кіста є вродженою, а хибна кіста – набутою. [ 8 ]
Зі зазначеної класифікації стає зрозуміло, що вроджена патологія виникає, як і будь-який дефект розвитку, в період формування органів у плода в утробі матері. Якщо бути точнішим, то порушення виникає в момент формування судинного русла, що живить селезінку. Найімовірніше, кіста в селезінці плода викликана генетичними причинами. Буває також, що атипові тканини селезінки мігрують у структуру органу та з часом провокують утворення кіст. [ 9 ]
Набуті патології в більшості випадків представлені травматичними наслідками, але багато лікарів виділяють паразитарні захворювання в особливу, окрему категорію. Водночас багато діагностованих кіст визнаються ідіопатичними – тобто фахівці не можуть точно визначити, який фактор спричинив проблему: чи то зовнішні впливи, чи зміни всередині органів і систем.
Симптоми кісти селезінки
Клінічна картина може відрізнятися за інтенсивністю, залежно від місця розташування новоутворення, його розміру та ступеня здавлення інших органів і тканин. Якщо кіста селезінки не велика (до 20 мм), то симптоми часто відсутні. Перші ознаки з'являються при розвитку запального процесу або при здавленні сусідніх структур.
У міру розвитку запалення пацієнти відзначають:
- відчуття слабкості, запаморочення, іноді нудота;
- періодичний ниючий, тупий больовий синдром з лівого підребер'я.
Поступово біль посилюється, може порушитися процес травлення. В області селезінки посилюється відчуття тяжкості та дискомфорту, утруднюється дихання, з'являється сухий кашель. Під час глибокого вдиху може виникати задишка та відчуття дискомфорту в грудях. Деякі пацієнти відчувають біль, що іррадіює в ліву ключицю, плече та лопатку, зі збільшенням після їжі.
Для множинних кіст або для новоутворення з великими розмірами характерні порушення з боку органів черевної порожнини. Зокрема, порушується травлення, з'являються проблеми зі шлунком, часто турбують нудота та відрижка.
Приєднання гнійно-запального процесу проявляється підвищенням температури тіла, ознобом та загальним дискомфортом. [ 10 ]
Кіста селезінки у дорослого
Кіста селезінки – повільно прогресуюча патологія: гострий перебіг для неї практично нехарактерний. Саме тому в дорослому віці можуть виявлятися як набуті, так і вроджені утворення, про наявність яких людина раніше не припускала. Лікарі зазначають, що проблема в більшості випадків стає «випадковою знахідкою», особливо якщо йдеться про невеликі новоутворення.
Великі, об'ємні порожнини набагато легше виявити, оскільки вони проявляються клінічно, викликаючи порушення функції органу, зміщуючи саму селезінку або сусідні органи. У такій ситуації великі озвучать скарги на дискомфорт, важкість у підребер'ї зліва. Однак, є багато випадків, коли навіть великі патологічні елементи не супроводжуються жодними суттєвими симптомами. Така патологія діагностується за допомогою ультразвукового сканування черевної порожнини. Після підтвердження захворювання пацієнт може бути додатково направлений на комп'ютерну томографію з введенням контрастної речовини або на магнітно-резонансну томографію. Такі діагностичні процедури допомагають визначити локалізацію об'єкта, з'ясувати розмір, відношення до ніжки селезінки, де проходять судини. Лікарю важливо оцінити цю інформацію, оскільки від цього залежить необхідність хірургічного втручання та особливості його проведення. Магнітно-резонансна томографія дозволяє зрозуміти, чи йдеться про паразитарну інвазію: під час процедури добре візуалізується вторинна та внутрішня оболонка, або сам паразит. Крім того, дуже важливо провести диференціальну діагностику елемента зі злоякісною пухлиною та оцінити динаміку росту.
Кіста селезінки та вагітність
Під час скринінгового ультразвукового обстеження вагітних жінок часто виявляються захворювання інших органів, які можуть вплинути на перебіг і результат гестаційного процесу або навіть стати показанням до переривання вагітності. Якщо під час обстеження виявлено кісту, подальші дії лікарів залежать від оцінки ймовірності ускладнень, таких як:
- розрив кістозної капсули;
- внутрішньокісткова кровотеча;
- розрив органу тощо.
Для жінок обов'язкові такі процедури:
- ультразвукове дослідження;
- фетометрія;
- Доплерографія матково-плацентарного та фетоплацентарного кровотоку.
Методами вибору лікування захворювань черевної порожнини, органів малого тазу та заочеревинного простору у жінок під час вагітності є малоінвазивні втручання під контролем ультразвуку. При великих новоутвореннях проводиться дренування кісти під контролем ультразвуку за Сельдингером, з аспірацією вмісту та його подальшим цитологічним аналізом.
Кіста селезінки у дитини
У дітей кіста селезінки може розвиватися на абсолютно різних вікових етапах: від перших кількох років життя до підліткового віку.
Що провокує появу кіст у дітей? Часто «винуватцями» є перенесені захворювання – зокрема, вірусні патології, інфекційний мононуклеоз, травми. Чималий відсоток кіст селезінки – це вроджені захворювання.
Такі новоутворення не завжди є показанням до хірургічного втручання. Тактика лікування залежить від розміру кісти, від наявних скарг та симптомів. Наразі операції в дитячому віці проводяться з використанням лапароскопічних методик, які дозволяють якісно видалити кісту, полегшити післяопераційний період та пришвидшити реабілітацію. [ 11 ]
Для дітей особливо важливо зберегти селезінку, яка забезпечує імунний статус організму, що росте. Тому, коли це можливо, лікарі підбирають максимально щадне лікування.
Кіста селезінки у новонародженого
Найчастіше кісти селезінки в неонатальному періоді виявляються випадково – наприклад, під час профілактичного ультразвукового обстеження. Зовнішні прояви патології зазвичай відсутні, до хірургічного видалення не вдаються, обираючи вичікувальну тактику: операцію призначають лише при великих новоутвореннях, коли є загроза неправильного функціонування органу та прилеглих структур.
Селезінка відповідає за імунний захист, його формування та підтримку у дитини. На даний момент вже відомо, що саме в цьому органі утворюються антитіла до різних патогенних мікроорганізмів, які потрапляють у кров. Крім того, селезінка бере участь у процесі кровотворення та синтезі специфічної білкової речовини – пептиду, який пошкоджує бактеріальні клітини.
Щоб уникнути ускладнень, хірурги повинні зробити все можливе для збереження органу. Спленектомію проводять лише за наявності вагомих показань, і то лише у більш зрілому віці.
Форми
Існує три основні варіанти розвитку кісти селезінки: паразитарний, справжній та хибний. Хибна кіста селезінки утворюється в результаті специфічної реакції тканин селезінки на запальну реакцію, спричинену травмами, гострими порушеннями кровообігу в органі.
Справжні та хибні новоутворення – це непаразитарні патології, тобто ті, розвиток яких не спровокований вторгненням паразитів в організм. [ 12 ]
Паразитарна кіста селезінки найчастіше представлена ехінококозом, цистицеркозом, рідше – альвеококозом. Паразити проникають в орган з кров’ю – гематогенним шляхом. Лімфатичне проникнення також можливе, але трапляється вкрай рідко. Розвиток ехінококозу зазвичай повільний, поступовий, протікає протягом кількох років без особливих симптомів. З часом селезінка сильно збільшується в розмірах, зміщуючи сусідні органи, при цьому паренхіма селезінки атрофується. Поява інших патологічних ознак пов’язана з реакцією інших органів на кістозний ріст.
Ехінококова кіста селезінки найчастіше зустрічається у людей, зайнятих у сільському господарстві та ветеринарії. При цьому ехінокок може вражати не тільки селезінку, а й печінку, легені, головний мозок.
Менш поширеним паразитом, що викликає подібну патологію, є кров'яний сосальщик роду Schistosoma, збудник шистосомозу.
Шистосомоз кісти селезінки характеризується дерматитом (коли паразити потрапляють у шкіру), лихоманкою, інтоксикацією, спленомегалією, еозинофілією, ураженням кишечника та сечостатевої системи. Симптоми захворювання пов'язані переважно з імуно-алергічною реакцією організму на паразитарну інвазію.
Непаразитарні кісти селезінки зустрічаються рідше, ніж паразитарні. Справжні утворення мають сполучнотканинні стінки, з внутрішньою вистилкою з ендотелію або епітелію. Хибне новоутворення позбавлене такої вистилки та представлене лише сполучнотканинною стінкою. Однак така відмінна риса є досить умовною, оскільки за певних умов ендотеліальна вистилка схильна до атрофії.
Вроджена кіста селезінки завжди є істинною, вона розвивається на тлі порушення ембріогенезу, спричиненого певним дефектом. Хибна кіста є набутою, виникає внаслідок травматичних ушкоджень, гематом, інфекцій (тифозної, малярійної) або внаслідок інфаркту органу.
Справжня кіста селезінки може розвиватися з різною швидкістю та проявляється легким тупим болем з відчуттям тяжкості в лівому боці під ребрами. Біль часто іррадіює в ліве плече та надпліччя, до лопатки. Зі збільшенням об'єму утворення симптоми посилюються, оскільки зміщуються сусідні органи.
Одночасне формування новоутворень одразу в кількох органах більш типове для запущеної паразитарної інвазії. Наприклад, кіста печінки та селезінки може поєднуватися в одному організмі. У такій ситуації патологічні об'єкти мають ряд спільних ознак, таких як повільний ріст, тривалий латентний перебіг, що ускладнює диференціальну діагностику. Дуже важливо якомога точніше з'ясувати походження кістозного елемента та встановити його основні характеристики.
Термін «посттравматична гематома» пов’язаний не лише з травмою, а й зі спонтанною кровотечею у пацієнтів з геморагічним діатезом або з тривалим прийомом антикоагулянтів. На самому початку гематома має вигляд анехогенного скупчення рідини, яке може набувати ехогенності при утворенні тромбів. Пізніше, після розрідження гематоми, можна виявити субкапсулярну кісту селезінки з неоднорідною структурою. Такі утворення приймають конфігурацію органу та схильні до розриву та кровотечі. [ 13 ]
Багатокамерна кіста селезінки найчастіше буває паразитарною (набутою) або епідермоїдною (вродженою). Спочатку це поодинокі невеликі прості кісти селезінки з чітко окресленими порожнинами. Але з часом вони збільшуються в розмірах, їхня структура стає складнішою, відбувається кальцифікація. У капсулах можуть з'являтися мембрани та перегородки, а множинність або багатокамерність спостерігається приблизно у 20% випадків.
Псевдокісти подібні до більшості відомих вроджених кістозних новоутворень. Їх справжнє походження можна визначити лише за допомогою гістологічного дослідження, оскільки вони не мають епітеліального або ендотеліального шару. [ 14 ] Основною причиною їх появи є травматичні ушкодження, крововиливи або розриви тканин, хоча самі пацієнти не завжди вказують на наявність травми в анамнезі. Також є описи псевдокіст, розвиток яких зумовлений інфарктом органу, що особливо характерно для пацієнтів із серповидноклітинною анемією. Такі утворення, як правило, мають одну камеру, оточену згладженою, чітко окресленою стінкою; вони поодинокі, без ознак кальцифікації. [ 15 ]
Ускладнення і наслідки
Ускладнення кіст селезінки можна розділити на дві групи:
- викликані патологією, що розвивається безпосередньо в кістозному утворенні (крововилив, розрив, нагноєння);
- пов'язаний з тиском на сусідні органи (обструкція травного тракту, механічна непрохідність, ендокринні порушення).
Кістозне нагноєння супроводжується ознаками гострого запалення селезінки.
Перфорація при розриві капсули відбувається в черевну порожнину з розвитком перитоніту різного ступеня тяжкості.
Деякі фахівці вказують на можливість малігнізації справжньої кісти селезінки, але в клінічній практиці це трапляється рідко. Однак епідермоїдні новоутворення можуть зазнавати дисплазії та малігнізації з розвитком плоскоклітинного раку, хоча цей несприятливий наслідок також виявляється рідко. Причини рідкісної малігнізації досі вивчаються. Імовірно, орган виробляє специфічні протипухлинні структури, або пухлинні клітини швидко поглинаються фагоцитами, або ж певну роль відіграє насичена кровоносна та лімфатична система селезінки. [ 16 ]
Часто печінка та інші органи уражаються одночасно із селезінкою.
Чим небезпечна кіста селезінки?
Кістозне утворення являє собою своєрідну капсулу, заповнену рідиною. Якщо його діаметр не перевищує 20 мм, то зазвичай немає болю чи будь-яких інших симптомів. Але якщо болить селезінка, кіста в таких випадках вже велика або множинна. Клінічна картина буде різноманітною:
- постійний або нападоподібний біль з лівого боку в підребер'ї;
- відчуття тиску та розпирання, особливо після їжі, важкість, нудота, відрижка;
- іноді – кашель, утруднене дихання, неприємне поколювання при спробі глибокого вдиху.
Однак патологія небезпечна не лише появою болю та дискомфорту, розладів травлення та дихання. Розрив кісти селезінки з розвитком стану «гострого живота», гнійно-запальні ускладнення, кровотеча в черевну порожнину, синдром загальної інтоксикації – все це серйозні та грізні проблеми, з високим ризиком летального результату. На щастя, такі наслідки трапляються відносно рідко. Однак, для подальшого своєчасного реагування слід враховувати всі існуючі ризики. [ 17 ], [ 18 ]
Діагностика кісти селезінки
Пацієнтів з підозрою на кісти селезінки або інші захворювання, що вражають органи черевної порожнини, обов'язково оглядає хірург. Лікар огляне та розпитає пацієнта, проведе пальпаторну та перкусійну діагностику, завдяки яким зможе запідозрити ту чи іншу проблему. Для уточнення діагнозу додатково призначать такі дослідження:
- загальний та біохімічний аналізи крові;
- загальний аналіз сечі;
- аналіз сироваткового білірубіну;
- тимолова проба, дослідження загального білка та білкових фракцій, амінотрансфераз, лужної фосфатази, протромбіну;
- серологічні реакції на ехінококоз (імуноферментний аналіз);
- ультразвукове дослідження органів черевної порожнини;
- рентгенографія (за показаннями – магнітно-резонансна томографія або комп’ютерна томографія).
Інструментальна діагностика найчастіше включає ультразвукове дослідження та мультиспіральну комп'ютерну томографію із застосуванням контрасту.
Ультразвуковий діагностичний метод сьогодні особливо поширений, що пов'язано з його доступністю та одночасною інформативністю. Що стосується селезінки, то цей орган добре візуалізується на УЗД у переважній більшості випадків. У нормі її паренхіма більш ехогенна, ніж у сусідньої нирки, і приблизно така ж за ехогенністю, як і тканина печінки. Нормальні розміри органу: довжина 8-13 см, товщина до 4,5 см (максимальна - 5 см).
Кіста селезінки на УЗД може мати різні зовнішні вигляди, залежно від особливостей патології:
- стінка справжнього новоутворення складається зі сполучної тканини, з епітеліальним або ендотеліальним шаром, вистеленим всередині;
- Стінка хибного новоутворення не має епітеліальної вистилки.
Вроджений елемент має такий самий вигляд, як і прості кістозні утворення в будь-якій іншій частині тіла. Вони різко обмежені, без чітко окреслених стінок. У більшості випадків спостерігається акустична тінь: за відсутності інфекційних ускладнень та крововиливів внутрішнє відлуння відсутнє. Утворення можуть бути наслідком гематом, коли вони інкапсулюються. Для оцінки швидкості росту патологічного елемента динамічний ультразвуковий моніторинг повторюється через 2-3 місяці, з подальшим вирішенням питання про необхідність хірургічного втручання.
Паразитарні об'єкти найчастіше представлені ехінококозом: їхня ехокартина зазвичай не відрізняється від кіст печінки. [ 19 ]
Комп'ютерну томографію призначають після ультразвукового дослідження – переважно для виключення переродження в ракову пухлину. Кіста селезінки на КТ видно як патологічну порожнину, що складається з тонкої оболонки, практично позбавлена судинної мережі і тому не реагує на введення контрастних речовин. [ 20 ] Нативного обстеження зазвичай достатньо для оцінки конфігурації, розмірів та розташування капсули. Комп'ютерна томографія допомагає оглянути кістозну порожнину, визначити її паразитарну чи непаразитарну етіологію: ознакою паразитарної приналежності вважається часткова або повна кальцифікація стінок капсули, схильність до багатокамерності. [ 21 ]
Кісти селезінки на МРТ черевної порожнини мають усі типові характеристики: яскраві на Т2-зваженій МРТ та гіпоінтенсивні на Т1-зваженій МРТ. Новоутворення чітко окреслені, з однорідною структурою. Абсцеси, на відміну від простих кістозних утворень, не такі яскраві на МРТ, мають нерівні та нечіткі межі. У разі пошкодження органу виявляється кров, візуалізація якої залежить від терміну давності. Інфаркт, як наслідок тромбоемболії, розглядається як клиноподібне ураження з чітко окресленими краями.
Диференціальна діагностика
У ході диференціальної діагностики спочатку необхідно уточнити локалізацію та органну приналежність новоутворення, потім відрізнити його від пухлини, гнійного процесу, туберкульозу тощо. Найчастіше труднощі виникають з великими за розміром рідкими утвореннями – особливо якщо вони контактують з кількома органами одночасно. Також важко диференціювати багатокамерні утворення з неоднорідним вмістом, тканинними включеннями, нерівностями та нечіткими контурами на ультразвуковому або томографічному зображенні. [ 22 ]
Як правило, ультразвукове дослідження селезінки дозволяє не тільки поставити правильний діагноз, але й диференціювати патології, своєчасно запідозривши захворювання крові та печінки.
До кого звернутись?
Лікування кісти селезінки
Якщо у вас періодично або постійно виникає біль у лівій частині живота, вам обов’язково слід звернутися за медичною допомогою. Кісту селезінки можна виявити під час планового огляду або обстеження.
Виявлення патологічного утворення обов'язково пов'язане з визначенням його характеристик: розмірів, органної приналежності тощо. Від правильної та повної діагностики залежить, наскільки правильно буде обрана тактика лікування. Наприклад, у разі паразитарних інвазій терапія буде спрямована на нейтралізацію та вигнання «непроханих гостей» з організму.
У деяких випадках може знадобитися хірургічне втручання, а якщо пухлина невеликого розміру та без ускладнень чи клінічних симптомів, часто приймається рішення про подальшу тактику спостереження, з візитом до лікаря та контрольним ультразвуковим дослідженням 1-2 рази на рік.
Якщо лікар вказує на необхідність хірургічного лікування, операція може бути терміновою або плановою. Термінова операція проводиться при розриві капсули, нагноєнні або кровотечі. Планова операція призначається за наявності постійного болю та порушень з боку сусідніх органів.
Профілактика
З огляду на складність прогнозування результатів лікування кіст селезінки, важливим моментом є питання профілактики цієї патології. Але, на жаль, фахівці не можуть надати затверджену схему таких профілактичних заходів.
Перш за все, сімейні лікарі повинні інформувати своїх пацієнтів про небезпеку травм та пошкоджень черевної порожнини, про необхідність звернення за медичною допомогою при перших болісних симптомах. Численні дослідження свідчать про те, що значна кількість пацієнтів не знає про існування кісти селезінки, навіть незважаючи на наявні патологічні ознаки, оскільки вони не усвідомлюють ризики розвитку серйозних ускладнень. У деяких країнах розроблені протоколи рекомендацій для пацієнтів: такі протоколи включають максимальне навчання людей щодо профілактики та початкових симптомів розвитку побічних ефектів.
Загальні профілактичні заходи включають:
- здоровий та активний спосіб життя, уникаючи фізичної недостатності;
- збалансоване харчування з якісних продуктів, вживання достатньої кількості води, а також необхідних вітамінів і мінералів;
- своєчасне відвідування лікарів, регулярні обстеження, що дозволяють виявити патологію в органах на ранній стадії розвитку.
Ще однією важливою ланкою вважається профілактика постспленектомічних ускладнень, спричинених видаленням органів.
Прогноз
Прогноз для пацієнтів з кістою селезінки неоднозначний: результат залежить від локалізації, об'єму кісти, множинності патологічних утворень, наявності ускладнень та порушень в інших органах. Якщо у пацієнта діагностовано поодиноке невелике новоутворення, спостерігається стабільне існування патології без тенденції до збільшення та нагноєння, то прогноз можна вважати сприятливим.
Якщо відзначається розвиток запального процесу, а кістозні елементи стають множинними або збільшуються в розмірах, існує ризик розриву капсули з подальшою появою серйозного стану, що загрожує життю.
Якщо пацієнту довелося видалити селезінку для лікування захворювання, прогноз також може бути іншим. Через збій у роботі імунної системи ймовірність розвитку інфекційних захворювань значно зростає. У деяких випадках рекомендується вакцинація проти найпоширеніших збудників постспленектомічного сепсису. Вакцини вводяться за два тижні до планової операції з видалення селезінки або через два тижні після екстреного втручання. Тривалий післяопераційний курс антибіотикотерапії також має ефект, але пов'язаний з низкою негативних побічних ефектів. Більшість фахівців рекомендують довічне антибактеріальне лікування або протягом перших 24 місяців після спленектомії. Однак у деяких випадках стан пацієнта систематично контролюється, при цьому антибіотики застосовуються за найменших показань (наприклад, при перших симптомах застуди).
Лікарі вважають оптимальною ситуацію, коли кісту селезінки можна видалити за допомогою органозберігаючої операції або за допомогою аутотрансплантації тканини селезінки.

