Медичний експерт статті
Нові публікації
Меланома
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
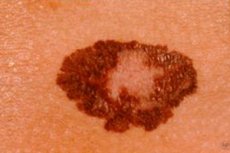
Меланома – це злоякісне новоутворення шкіри, яке розвивається з меланоцитів – клітин, що мігрують у ранньому ембріональному періоді з нейроектодерми до шкіри, очей, дихальних шляхів та кишечника.
Меланоцити здатні утворювати своєрідні «гнізда» клітин з різним ступенем диференціації. Зовні скупчення меланоцитів виглядають як невуси (родимі плями). Меланому вперше описав у 1806 році Рене Лаеннек.
Епідеміологія
Рівень захворюваності у всіх вікових групах наразі становить близько 14 випадків на 100 000 населення на рік. Водночас, за оцінками Національного інституту раку, ймовірність розвитку захворювання для білого населення США становить 1:100. У темношкірих людей ця пухлина зустрічається вкрай рідко, тому її ризик для цієї категорії не визначено.
Меланома зустрічається вкрай рідко у дітей: її частота виникнення у них становить близько 1% випадків цієї пухлини у всіх вікових групах. Частота її розвитку зростає з віком. Однак у дітей виділяють два піки захворюваності на цю пухлину: 5-7 та 11-15 років.
Причини меланоми
У розвитку меланоми виділяють два основні фактори, що сприяють розвитку захворювання – травму та інсоляцію. Обидва ці типи впливу провокують злоякісне переродження елементів шкіри. Це диктує необхідність планового видалення невусів з ділянок, де вони піддаються найбільшій травматизації від одягу та взуття, а також вимагає відмови від надмірного засмаги та соляріїв.
Іншими факторами, що сприяють розвитку злоякісних новоутворень шкіри, є біла раса (чим світліша шкіра, тим вищий ризик), сімейний анамнез цієї пухлини, наявність великої кількості невусів на шкірі, а для дорослих – вік до 45 років. Короткі, але інтенсивні дози інсоляції є більш небезпечними для меланоми, ніж постійна інсоляція.
Як профілактичний захід, найефективнішим є зменшення часу перебування під прямими сонячними променями та носіння головних уборів і одягу, що максимально закривають шкіру; сонцезахисні креми менш ефективні.
Симптоми меланоми
У 70% випадків меланома розвивається з невусів, у 30% – на «чистих» ділянках шкіри. Локалізація новоутворення може бути будь-якою частиною тіла. Найчастіше (50% випадків) воно виникає на шкірі кінцівок, дещо рідше (35%) – в області тулуба та найрідше (25%) на голові та шиї.
Як виглядає меланома?
- Поверхневе поширення – розвивається з існуючого невуса, має повільний темп росту протягом кількох років. Це найпоширеніша форма злоякісного новоутворення.
- Вузловий вузол – це пухкий вузол на шкірі. Часто виразкується, має швидкий темп зростання. За частотою посідає друге місце після поверхневого поширення.
- Злоякісне лентиго (меланотична веснянка Гетчінсона) – схоже на поверхневе поширення, типове для людей похилого віку. Зазвичай локалізується на обличчі.
- Периферичне лентиго – вражає долоні, підошви стоп, може локалізуватися на нігтьовому ложі. Найчастіше зустрічається у людей небілої раси. Прогноз зазвичай несприятливий, оскільки пухлина може залишатися недіагностованою, доки не досягне значних розмірів.
Існує три ранні та чотири пізні ознаки меланоми.
Ранні ознаки:
- високі темпи зростання;
- розростання однієї з ділянок шкіри з її деформацією:
- виразки та спонтанні кровотечі.
Пізні ознаки:
- поява сателітів (внутрішньошкірних пухлинних вогнищ) навколо первинної пухлини:
- збільшення регіональних лімфатичних вузлів (у разі метастатичних уражень);
- пухлинна інтоксикація;
- візуалізація віддалених метастазів за допомогою інструментальних методів.
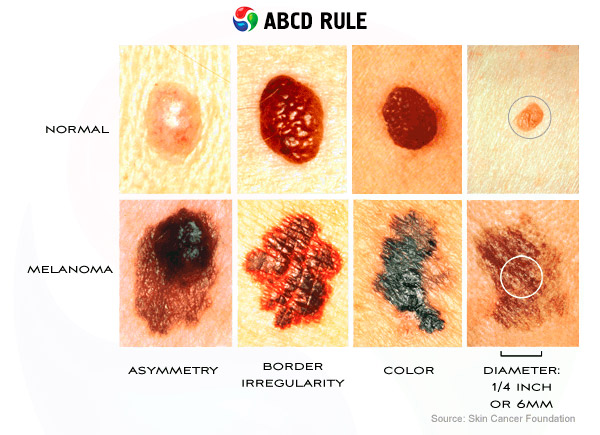
В англомовних країнах для запам'ятовування ознак новоутворення використовується абревіатура ABCD:
- А (Асиметрія) – асиметрія форми та розподілу пігменту. Літера «А» також означає, що необхідно оцінити зовнішній вигляд пухлини.
- B (Borders) – краї раку часто мають неправильну зіркоподібну форму та кровоточать (Bleed).
- C (Зміна) – якщо якісь характеристики змінюються, родиму пляму необхідно обстежити на наявність злоякісності.
- D (діаметр) – діаметр більшості меланом перевищує 6 мм, хоча можливі й менші новоутворення.
Меланома характеризується лімфогенним метастазуванням з ураженням, переважно, регіональних лімфатичних вузлів та гематогенним метастазуванням з ураженням легень, мозку та інших органів. Ризик метастазування зростає зі збільшенням товщини новоутворення та глибини його проникнення в дерму та підшкірну клітковину.
Де болить?
Стадії
При оцінці первинної пухлини важливе значення має глибина інвазії раку в шкіру та підлеглі тканини. У клінічній практиці використовується класифікація Кларка (Clark. 1969), яка передбачає п'ять ступенів інвазії.
- Інвазія I ступеня за Кларком (меланома in situ) – рак розташований в епітелії, не проникаючи через базальну мембрану.
- Інвазія II ступеня за Кларком – новоутворення проникає через базальну мембрану та поширюється в папілярний шар дерми.
- Інвазія III ступеня за Кларком – рак поширюється в папілярний шар дерми, при цьому пухлинні клітини накопичуються на межі папілярного та ретикулярного шарів, не проникаючи в останній.
- Інвазія IV ступеня за Кларком – новоутворення поширюється в ретикулярний шар дерми.
- Інвазія V ступеня за Кларком – рак поширюється на підшкірну жирову клітковину та інші структури.
Бреслоу (1970) запропонував оцінювати глибину проникнення меланоми в шкіру та підлеглі тканини за товщиною видаленої пухлини. Обидва принципи (Кларка та Бреслоу) об'єднані в класифікації, запропонованій Американським об'єднаним комітетом з класифікації раку (AJCCS) (при цьому рекомендується надавати перевагу критеріям за Бреслоу).
- Стадія Ia – товщина 0,75 мм та/або ступінь інвазії за Кларком II (pT1), регіональні (N0) та віддалені (M0) метастази відсутні.
- Стадія Ib – товщина 0,76-1,50 мм та/або ступінь інвазії за шкалою Кларка III (pT2): N0. M0.
- Стадія IIa - товщина 1,51-4,00 мм та/або ступінь інвазії за шкалою Кларка IV (pT3). N0. M0.
- Стадія IIb – товщина більше 4,00 мм та/або ступінь інвазії за Кларком V (pT4); N0, MO.
- Стадія III – метастази в регіональні лімфатичні вузли або транзитні метастази (сателіти); будь-який pT, N1 або N2, MO.
- Стадія IV – віддалені метастази: будь-який посттравматичний токсин, будь-який N. Ml.
Форми
На шкірі є чотири типи пігментних утворень.
- Немеланомно-небезпечні: справжній пігментний невус, внутрішньошкірний невус, папіломи, бородавки, волохатий невус.
- Меланокарцинома: прикордонний невус, блакитний невус, гігантський пігментний невус.
- На межі злоякісності: ювенільний (змішаний невус, невус Шпітца) – не метастазує, але має схильність до рецидивування.
- Злоякісне новоутворення – меланома.
 [ 17 ]
[ 17 ]
Діагностика меланоми
Діагностичною ознакою є категорична заборона на аспірацію та інцизійну біопсію (часткове видалення даної пухлини або підозрілого невуса). Таке втручання дає поштовх до інтенсивного росту та метагазації пухлини. Стосовно меланоми допустимо лише повне видалення в межах здорових тканин з подальшим гістологічним дослідженням. Термографія – це передопераційний метод оцінки злоякісності шкірного утворення. За наявності кровоточивої, виразкованої пухлини можливе виготовлення відбитка з її поверхні з подальшим цитологічним дослідженням.
Діагностика можливих лімфогенних та гематогенних метастазів базується на стандартному плані обстеження онкологічного пацієнта.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ]
Обов'язкові діагностичні тести
- Повне фізичне обстеження з оцінкою місцевого статусу
- Клінічний аналіз крові
- Клінічний аналіз сечі
- Біохімія крові (електроліти, загальний білок, печінкові проби, креатинін, сечовина, лактатдегідрогеназа, лужна фосфатаза, фосфорно-кальцієвий обмін)
- Коагулограма
- Термографія
- УЗД ураженої ділянки УЗД органів черевної порожнини та заочеревинного простору
- Рентген органів грудної клітки у п'яти проекціях (спинномозковій, двох бічних, двох косих)
- ЕКГ
- Заключним етапом є гістологічна верифікація діагнозу. Можливе отримання відбитків препарату для цитологічного дослідження.
 [ 22 ]
[ 22 ]
Додаткові діагностичні тести
- За наявності виразкової кровоточивої пухлини – цитологічне дослідження відбитка з поверхні пухлини
- При підозрі на метастази в легенях – КТ органів грудної клітки
- При підозрі на метастази в черевній порожнині – УЗД, КТ черевної порожнини
- При підозрі на метастази в головному мозку – ЕхоЕГ та КТ головного мозку
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальна діагностика меланоми та незлоякісних елементів на шкірі дитини часто буває складною. До діагностичних критеріїв можна віднести характерний для цього виду раку швидкий темп росту, що випереджає ріст дитини, неправильну або нерівну форму країв пухлини, часту кровоточивість та зміну кольору невуса при його переродженні в злоякісне новоутворення. Мінливість кольору цієї пухлини також ускладнює діагностику. Окрім типового коричневого, її поверхня може мати відтінки синього, сірого, рожевого, червоного або білого.
До кого звернутись?
Лікування меланоми
Провідним методом лікування є радикальне хірургічне видалення меланоми – висічення до фасції в межах здорових тканин зі значним резервом незміненої шкіри по периферії пухлини. Резерв здорових тканин по периферії підбирається залежно від товщини пухлини: внутрішньоепітеліальна новоутворення – 5 мм; при товщині пухлини до 1 см – 10 мм; більше 1 см – 20 мм. При діагностиці уражених метастазами регіонарних лімфатичних вузлів лімфадисекцію проводять одночасно з видаленням первинної пухлини.
Консервативне лікування
Меланома вважається однією з найбільш стійких до хіміопроменевої терапії новоутворень. Однак консервативне лікування застосовується при метастазах цієї пухлини з паліативною метою. В останні роки отримані обнадійливі результати із застосуванням препаратів інтерферону на III-IV стадіях новоутворення.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
Тактика стосовно формацій
Будь-яке шкірне утворення, підозріле на меланому, а також невуси, за наявності хоча б однієї з вищезазначених ознак злоякісності, необхідно видалити скальпелем у межах здорових тканин до фасції з подальшим гістологічним дослідженням. Методи кріолазерної хірургії застосовні до незмінених невусів – з косметичною метою або при їх локалізації в зонах потенційного пошкодження та/або підвищеної інсоляції на відкритих ділянках шкіри.
Прогноз
Прогноз при меланомі прогресивно погіршується залежно від ступеня інвазії та стадії пухлини. Глибина інвазії впливає на 10-річну виживаність наступним чином: I стадія – виживаність наближається до 100%, II стадія – 93%, III стадія – 90%. IV стадія – 67%, V стадія – 26%. Залежність 10-річних показників виживаності від стадії процесу така: на I стадії виживає до 90% пацієнтів, на II стадії – до 70%, на III стадії, за різними оцінками, від 20 до 40%, на IV стадії прогноз смертельний. За локалізацією розрізняють групи зі сприятливим прогнозом (голова та шия), несприятливим (тулуб) та невизначеним (кінцівки). Можна вважати, що більш дистальні локалізації пов'язані з кращим прогнозом порівняно з проксимальними та центральними. Меланома на ділянці шкіри, зазвичай покритій одягом, свідчить про менш сприятливий прогноз.

