Медичний експерт статті
Нові публікації
Небезпечні родимки: симптоми, як розпізнати, лікування, прогноз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
У медичній термінології родимка називається «невус» (від латинського «naevus maternus») – це утворення на тілі людини, що складається з клітин, що виробляють пігмент меланін.
Наявність родимок не повинна викликати занепокоєння, проте деякі небезпечні родимки можуть провокувати серйозні онкологічні захворювання. Щоб уникнути можливих неприємних проблем, потрібно ретельно за ними стежити. Перетворення звичайної родимки на небезпечну злоякісну пухлину – це вже не косметична проблема, а серйозне онкологічне захворювання. Завдяки досягненням сучасної косметології та медицини сьогодні існує багато способів уникнути неприємних наслідків.
 [ 1 ]
[ 1 ]
Причини небезпечної родимки
Багато забобонних людей вважають, що кількість родимок визначає долю людини. Чим більше родимок, тим щасливіша людина. Лікарі мають іншу думку з цього питання, оскільки небезпечні родимки на тілі людини створюють великі проблеми, іноді перероджуючись у злоякісну меланому або базальноклітинний рак шкіри. Перерахуємо основні причини, чому звичайні родимки перероджуються в небезпечні. Це:
- Вади розвитку шкіри. Такі причини зазвичай залишаються непоміченими при народженні та виявляються на третьому-четвертому році життя дитини, коли небезпечні родимі плями помітно збільшуються в розмірах.
- Спадковість. Той факт, що родимки передаються у спадок, був помічений задовго до появи ДНК-тестів. Деякі новоутворення кодуються в молекулі ДНК ланцюгом генів, що передається від батьків до дітей. Однак набуті родимки не успадковуються.
- Ультрафіолет у великих кількостях. Під час засмаги меланін виробляється в базальному шарі шкіри спеціальними клітинами, які називаються меланоцитами.
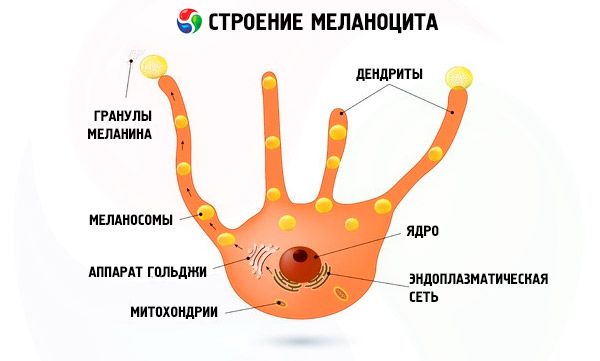
- При сильному впливі ультрафіолетових променів виробляється меланотропний гормон, який, у свою чергу, збільшує кількість меланоцитів. Іншими словами, замість засмаги починається інтенсивне збільшення меланоцитів. Такі родимки (невуси) називаються набутими. Тому перебування на активному сонці слід обмежити. Також не рекомендується захоплення солярієм. Статистика показує, що особливо схильні до ультрафіолетового випромінювання люди з чутливою та від природи світлою шкірою, з великою кількістю пігментних плям, родимих плям та веснянок, а також жінки старше 30 років.
- Травма. Будь-які подряпини, дрібні ранки, укуси комах, а також самостійне видалення родимки, висмикування волосся тощо можуть спровокувати розвиток небезпечних родимок. Справа в тому, що механічні пошкодження вражають різні шари шкіри, тому виникає запалення тканин, і виробляються біологічно активні речовини, що стимулюють ріст клітин.
- Гормональні фактори ризику. Найчастіше гормональним тригером розвитку родимок є меланотропний гормон гіпофіза. В організмі відбуваються патологічні та фізіологічні гормональні зміни, які можуть служити фоном для розвитку небезпечних родимок: підлітковий вік у період статевого дозрівання, під час вагітності та у людей, схильних до розвитку ендокринологічних захворювань. У даному випадку мова йде про.
- Бактеріальні та вірусні інфекції. Останнім часом цю версію розглядають у медицині. Механізм появи невусів схожий на травми, внаслідок яких на тлі запального процесу розвивається новоутворення.
Виходячи з вищесказаного, можна зробити висновок, що до групи ризику належать пацієнти з набутими родимками (невусами), більше того, набуті новоутворення мають більшу схильність до переродження в небезпечні родимки.
Патогенез
Невуси можуть бути спадковими, вродженими, з'являтися в період статевого дозрівання та в більш пізньому віці. Поява нових родимок до 30 років вважається нормальним фізіологічним процесом. Всі невуси, що з'являються на тілі людини після 30 років, повинні бути обстежені на наявність злоякісних утворень.
Симптоми небезпечної родимки
Доброякісні родимки не становлять небезпеки для здоров'я людини. Однак звичайна родимка може стати небезпечною та перетворитися на злоякісну пухлину.
Перші ознаки
Небезпечні родимки (невуси) на тілі можуть перетворюватися на злоякісні утворення. Щоб запобігти цьому, слід раз на місяць оглядати своє тіло, оцінюючи стан ваших родимок. Особливу увагу слід приділяти родимкам, розташованим у важкодоступних місцях, таких як спина, голова, а також бувають випадки локалізації родимок на слизовій оболонці тіла. У таких ситуаціях слід звернутися за допомогою до близької людини. Щоб виявити небезпечні родимки, потрібно знати перші ознаки, за якими можна їх визначити. Перерахуємо деякі з них:
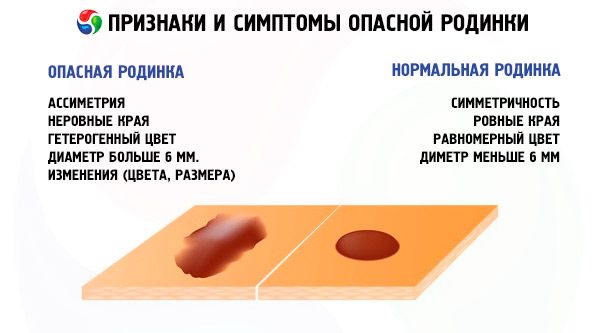
- Зверніть увагу на колір родимки. Її колір має бути однорідним. Колір може бути схожим на колір шкіри, або навпаки, колір родимки радикально змінюється на протилежний, чорний колір. Бувають випадки, коли краї нерівномірно забарвлені, тобто одна частина краю світла, поступово переходячи в темніший тон. Якщо родимка має зміну кольору, або вона може мати змішаний колір – це перша ознака злоякісної пухлини.
- Спостерігається активний ріст, родимка сильно збільшується в розмірах. При цьому вона може стати дуже щільною. Нормальні розміри родимки становлять від 0,6 до 1 см. Іноді родимка зменшується. Якщо параметри перевищують допустимі межі, слід негайно звернутися до фахівця.
- Навколо родимки може утворюватися гіперемія (набряк), яка поширюється на структури епідермальної тканини.
- Позначені краї родимки стають блідими та більш розмитими.
- Випадання волосся з поверхні родимки.
- Відчуття болю, свербіж. Родимка може свербіти, колоти, кровоточити, утворюючи на поверхні щільну скоринку.
- Родимка змінює свою конфігурацію, краї стають розмитими, спостерігається асиметрія.
- Іноді лімфатичні вузли збільшуються.
Небезпечні родимки (включаючи меланому) можуть поширюватися не тільки по всьому тілу, але й глибоко в тканини, при цьому метастази вражають буквально всі органи, включаючи печінку, нирки, легені тощо.
Небезпечні родимі плями у дітей
Відразу після народження мами оглядають тіло свого малюка, і багатьох з них турбує проблема родимок. Процес появи та формування невусів відбувається до 25 років, проте бувають і вроджені родимки. Справжні родимки на тілі дитини з'являються після шести років. З віком їх кількість може збільшуватися або зменшуватися. Дитячі родимки нічим не відрізняються від родимок дорослої людини. Вони можуть бути опуклими, плоскими, світло-коричневого кольору, діаметром до 1 см, але здебільшого це невеликі пігментні плями, які важко визначити на дотик. За статистикою, у 80% випадків родимки у дитини не викликають проблем, але це не означає, що батьки не повинні стежити за їхнім станом. Небезпечні родимки на тілі дитини, виявлені своєчасно, можуть виявити серйозне онкологічне захворювання на ранніх стадіях.
Дрібні родимки у дітей абсолютно безпечні. Великі родимки та пігментні плями знаходяться в групі ризику. Згідно з медичною статистикою, близько 40% з них переростають у небезпечну злоякісну пухлину. Небезпечними родимками на тілі дитини є:
- великі родимки;
- поява великої кількості родимок;
- родимки, які розташовані в легкодоступному місці та можуть бути легко травмовані.
Тому такі утворення на тілі дитини слід тримати під пильною увагою. Також, якщо родимка на тілі дитини свербить, лущиться, змінює свою структуру, форму або колір, необхідно негайно звернутися до фахівців.
Небезпечні родимі плями у дітей можна розділити на кілька типів. Це:
- Червоні плями. Найпоширеніші утворення на тілі дитини. Вони утворюються в результаті безпосереднього контакту плода з кістками тазу майбутньої мами. Такі плями самостійно зникають протягом року.
- Коричневі пігментні плями. Це звичайні родимки, які можуть зникати та з'являтися знову з часом. Такі невуси часто не становлять особливої небезпеки, але за їх станом слід стежити.
- Плями від портвейну. Це утворення, що представляють собою розширені капіляри, розташовані на обличчі або голові дитини. Вони мають тенденцію збільшуватися в розмірах з віком дитини, але їхній колір не змінюється. Рекомендується лазерне лікування, починаючи з раннього віку.
- Полунична гемангіома. Яскраво-червона, м’яка на дотик, опукла родима пляма, яка може бути вродженою або з’явитися одразу після народження протягом перших тижнів життя. Родимка може рости, змінювати форму та колір. Таке утворення не піддається лікуванню, більше того, якщо запустити процедуру видалення, можуть бути найнезворотніші наслідки.
- Кавернозна гемангіома. Велике скупчення глибоких кровоносних судин. Має блакитно-сірий колір. Зникає самостійно до 12 років.
- Пігментний невус. Пігментна пляма відносно невеликого розміру, може бути вродженою або утворитися самостійно в ранньому дитинстві. У народі відома як «родимка». Не становить особливої небезпеки, проте існують деякі форми, такі як диспластичні невуси, які можуть перероджуватися в злоякісні пухлини шкіри.
- Червона родима пляма (ангіома). Червонувата пігментна пляма, розташована на будь-якій ділянці шкіри дитини. Доброякісне утворення судинного походження. Ангіома у дітей може бути емоційною проблемою або косметичним дефектом. У рідкісних випадках може спостерігатися злоякісний характер утворення.
Як бачите, не всі види вищезгаданих невусів та родимих плям є небезпечними, але за наявності певних факторів вони можуть бути в групі ризику. Згідно з медичною статистикою, ймовірність онкологічних утворень у дітей зростає в 10 разів.
 [ 6 ]
[ 6 ]
Форми
Родимки (невуси) – це доброякісні утворення, які за своєю природою не викликають особливих неприємних відчуттів. Однак бувають випадки, коли ці абсолютно непомітні чорні плями змінюються, перетворюючись на небезпечні родимки. Тому необхідно періодично оглядати своє тіло, уважно розглядати родимки, щоб запобігти патологічним змінам.
Які родимки небезпечні?
Що призводить до переродження звичайної пігментної плями в злоякісну меланому? Причини можуть бути наступними:
- родимка знаходиться у легкодоступному місці, постійно «треться» одягом, легко травмується при дотику. Фахівці радять видаляти такі невуси. Перш ніж розпочинати процес видалення, переконайтеся, що це доброякісне утворення;
- надмірне використання солярію;
- активні сонячні промені. Експерти радять використовувати сонцезахисні засоби та закривати родимки бавовняним одягом.
Абсолютно безпечними можуть бути лише невеликі вроджені пігментні плями. Всі інші пігментні утворення на тілі можна сміливо поставити під сумнів, тому уважно стежте за змінами, що відбуваються, щоб не пропустити небезпечні родимки. Головне – не зволікати з візитом до лікаря.
Червоні родимки на тілі є сигналом небезпечних захворювань
Червоні родимки в медичній термінології називаються ангіомами. Це сукупність дрібних судин і капілярів, які локалізуються під шкірою людини, що викликає зміну кольору, в цьому випадку переважає червоний. Ангіоми – цілком нормальне фізіологічне явище, але багато хто вважає, що це небезпечні родимки. Чи це правда?
Червоні родимки можуть з'являтися у великій кількості. Чим вони можуть бути небезпечні? Серед величезної кількості версій на цей рахунок можна виділити деякі з них:
- проблеми з функцією печінки;
- недостатня кількість вітаміну К (менадіону) в організмі;
- аутоімунні захворювання;
- онкологічні захворювання;
- захворювання шлунково-кишкового тракту, особливо патології підшлункової залози;
- гормональні зміни (вагітність, менопауза, статеве дозрівання).
- серйозні збої в роботі серцево-судинної системи організму;
- неправильне харчування, внаслідок якого в кишечнику накопичується велика кількість токсинів.
Отже, якщо на невеликій ділянці тіла з'явилося шість або більше червоних родимок, це вже сигнал про розвиток серйозного захворювання в організмі. Було б помилкою думати, що маленькі червоні цятки на шкірі можна видалити самостійно. Цього не слід робити, оскільки це може призвести до кровотечі, а згодом викликати рак.
Як правило, червоні родимки на тілі людини в обмеженій кількості не становлять особливої небезпеки, але якщо вони швидко починають поширюватися, турбувати або ви помічаєте інші симптоми, це вже серйозний сигнал про те, що в організмі відбуваються зміни. На сьогоднішній день чіткої відповіді на питання про появу червоних родимок немає. Перераховані вище фактори можуть спровокувати їх появу.
У будь-якому випадку, якщо з'являться вищезазначені симптоми, слід негайно звернутися до лікаря, оскільки тільки лікар може виявити небезпечні родимки та визначити, які з них слід негайно видалити.
Небезпечні чорні кроти
Чорні родимки відрізняються від інших лише кольором. Вони, як і всі інші родимки, мають круглу форму, правильний розмір (є невеликі відхилення), гладку поверхню тощо. В основному, чорні родимки однаково з'являються на тілі чоловіків і жінок, а їх колірна гама є особливістю шкіри людини. Колір родимки залежить від кількості меланоцитів, і не тільки. Важливу роль відіграє меланотропний гормон, який виробляється гіпофізом (залоза, що відповідає за ріст, розвиток і обмін речовин в організмі людини), тому в процесі фарбування родимок беруть участь кілька систем організму.
Ризик переродження чорної родимки в меланому досить високий. Наприклад, небезпечні родимки можуть змінити свою структуру, а до монотонного чорного кольору можуть додатися відтінки сірого або червоного. Це своєрідний сигнал про те, що в чорній родимці починають розвиватися несприятливі процеси. Тому необхідно стежити за динамікою змін, які виражаються в наступному:
- поверхня повинна бути гладкою;
- чітка симетрична форма;
- відсутність шорсткості та лущення;
- Родимка не повинна кровоточити.
Лікарі рекомендують звертати особливу увагу на великі чорні родимки, діаметр яких перевищує 6 мм.
Небезпечні опуклі родимки
Лікарі вважають опуклі родимки найвразливішим утворенням на тілі людини. Вони небезпечні тим, що через свої великі розміри та опуклість постійно знаходяться в зоні ризику. У будь-який момент можна відчути контакт з одягом або білизною, до того ж, її легко зачепити та травмувати. Найменше пошкодження родимки дуже небезпечне, до того ж воно може призвести до розвитку онкологічного захворювання шкіри.
З медичної точки зору, опуклі родимки рідше трансформуються в меланому, оскільки вони більш помітні та завжди перебувають під контролем. Однак, опуклі родимки бажано видаляти.
 [ 7 ]
[ 7 ]
Небезпечні великі кроти
Великі родимки, особливо ті, що розташовані на обличчі, завжди привертають увагу оточуючих.
Великі родимки не завжди небезпечні. Якщо невус не змінює свого стану, немає сенсу хвилюватися. Потрібно лише періодично стежити за своїм зовнішнім виглядом, проходити регулярні огляди. Велика родимка може ущільнюватися, боліти, свербіти тощо, в такому разі є всі підстави вважати, що вона може трансформуватися в злоякісну пухлину.
Небезпечні плоскі родимки
Плоскі родимки в медичній термінології називаються лентиго. Це найпоширеніший, нешкідливий тип родимок, наявність якого може залишитися непоміченою. Плоскі родимки – це:
- сонячна;
- юнацький;
- старечий.
Сонячні родимки є наслідком впливу ультрафіолетових променів на шкіру. Їх діаметр становить близько 0,5 см. Колір може варіюватися від світло-коричневого до чорного. Чим старша родимка, тим вона темніша. Найбільш схильні до появи лентиго світловолосі та світлошкірі люди, а також молодь, яка надмірно захоплюється соляріями. Сонячні родимки не є небезпечними для здоров'я та не пов'язані з хронічними захворюваннями.
Ювенільні плоскі родимки або ювенільні лентиго з'являються на шкірі молодих людей. Це темні плями у формі кола або овалу діаметром від 3 до 15 мм, які також можуть проявлятися як висип. Краї ювенільних лентиго можуть бути зазубреними або просто згладженими. Вони можуть локалізуватися не тільки на шкірі, але й на слизових оболонках. Причина появи цієї форми родимок досі невідома, але можна точно стверджувати, що цей вид лентиго утворюється під впливом ультрафіолетових променів. Такі родимки можуть з'являтися ще в дитинстві.
Старечі плоскі родимки з'являються в похилому віці.
Плоскі родимки не є небезпечними, найчастіше вони нешкідливі для організму. Позбутися плоских родимок можна за допомогою відбілюючих кремів та/або косметичних процедур освітлення. Щоб зменшити ризик появи плоских родимок, потрібно уникати ультрафіолетових променів, правильно харчуватися та вести здоровий спосіб життя.
Ускладнення і наслідки
Наслідків від родимок немає! Є наслідки після процедури їх видалення, які залежать від багатьох причин. Перерахуємо деякі з них:
- характеристики крота, його параметри;
- кваліфікація, професійні навички спеціаліста;
- обладнання, якість медичних виробів;
- реакція організму пацієнта на хід операції.
Після операції, під час процесу загоєння, рана покривається чорною скоринкою, яка повинна самостійно відшаровуватися. Більше того, якщо скоринка відійде передчасно, рана знову відкриється, в яку можуть проникнути інфекції та бактерії, що може закінчитися серйозним запаленням. Рану необхідно обробляти слабким розчином марганцівки. У період загоєння місце родимки необхідно захищати від вологи, а це означає, що слід уникати відвідування басейну, сауни, прийняття ванни.
Через 2-3 тижні замість чорної скоринки з’явиться ділянка свіжої рожевої шкіри. Оновлена ділянка шкіри особливо чутлива. Її слід захищати від ультрафіолетових променів, оскільки в цій зоні можуть з’явитися пігментні плями. Використовуйте сонцезахисний крем, закривайте ділянки тіла бавовняним одягом.
Залишилися шрами та сліди поступово зникають, проте для кращого ефекту їх можна змащувати маслом какао, яке продається в аптеках.
Ускладнення
Проблемні небезпечні родимки можуть провокувати серйозні наслідки та онкологічні захворювання, які реально загрожують життю людини. Фахівці рекомендують видаляти їх за необхідності. Після видалення родимки можливі такі ускладнення:
- тупий біль, печіння або свербіж;
- алергічна реакція на анестезію. Щоб видалення родимки не пройшло без ускладнень, перед процедурою необхідно провести тест на чутливість до препарату;
- наявність рубців та слідів. Для швидкого загоєння необхідно дотримуватися всіх рекомендацій лікаря, використовувати спеціальні мазі для загоєння та розгладження рубців. З часом ці наслідки зникають.
Видалення небезпечних родимок рекомендується проводити в медичному закладі, довіривши цей відповідальний процес професіоналу, який має досвід і знання. Відвідування салонів краси не бажано, оскільки це може призвести до серйозних негативних наслідків.
 [ 10 ]
[ 10 ]
Чи небезпечно обскубувати крота?
Немає сенсу видаляти родимки без вагомих причин. Однак бувають ситуації, коли родимка випадково травмується. Особливо часто це трапляється, якщо небезпечні родимки знаходяться на зап'ясті, шиї, голові або контактують з одягом. У будь-якому випадку, пошкодження родимок може спричинити переродження в злоякісну пухлину.
Якщо родимка випадково відірвалася, потрібно зупинити кровотечу. Змочіть стерильний тампон перекисом водню та прикладіть його до пошкодженої родимки. Потім візьміть сухий стерильний тампон і потримайте його 15 хвилин. Після цього обов'язково зверніться до онколога.
Найпоширенішою причиною меланоми є травма родимки. Медична статистика показує, що близько 40% меланом виникають через випадкову травму.
Чи небезпечно травмувати родимку під час гоління?
Часто небезпечні родимки розташовані в легкодоступному місці на обличчі, і травмуються під час гоління. Якщо бритва зачепила родимку, потрібно зупинити кровотечу, обробивши цю ділянку перекисом водню. Матеріали, що використовуються для обробки, повинні бути стерильними.
Якщо бритва повністю зрізала родимку, її слід обмотати бинтом або марлею, змоченою в фізіологічному розчині, і зробити гістологічний аналіз. Частково пошкоджену родимку слід показати дерматолога, який потім видалить її та відправить на аналіз.
Якщо родимка була неодноразово легко травмована бритвою, її необхідно негайно видалити. Крім того, обов’язково потрібно пройти гістологічне дослідження видаленої тканини.
Діагностика небезпечної родимки
Щоб встановити правильний діагноз, лікар повинен ретельно оглянути небезпечні родимки та провести такі види обстеження:
- Збір анамнезу. Цей вид діагностики полягає в тому, щоб поставити лікарю правильні запитання для визначення сімейного анамнезу. Збирається детальна інформація про те, у кого з близьких родичів були небезпечні родимки або родимі плями, чи була в родині діагностована меланома. Далі лікар повинен з'ясувати про фактори ризику та причини, які могли спричинити зміни невуса, а також наявність хронічної патології.
- Візуальний огляд родимок – дерматоскопія. Наявність злоякісної природи невуса може бути підтверджена лише біопсією підозрілої ділянки шкіри.
Як розпізнати небезпечну крота?
Будь-яка звичайна родимка на тілі людини може патологічно змінюватися та ставати небезпечною під впливом певних причин. У цьому випадку важливо вміти розрізняти два її стани.
Перш за все, необхідно регулярно звертати увагу на зовнішній вигляд родимки. Лікарі розробили спеціальний метод, який допоможе будь-якій зацікавленій особі розпізнати небезпечні родимки. Абревіатура з англійських літер ABCDE вказуватиме на ключові моменти, на які слід звернути особливу увагу. До речі, цей метод називається ABCDE.
- А – асиметрія. Нормальний стан родимки можна визначити наступним чином. Візуально розділіть родимку на дві рівні половини. Якщо обидві половинки симетричні одна до одної, турбуватися не варто. Якщо одна половина починає рости вбік, слід бити тривогу.
- B – зміна краю родимки. Це одна з ознак злоякісної пухлини – меланоми, коли край родимки стає блідішим або розмитим. У нормальному стані родимка повинна мати ідеально рівні краї.
- C – змішаний колір. За своєю природою родимка завжди має один колір. Неоднорідний колір з неоднорідними включеннями інших відтінків викликає настороженість.
- D – розмір діаметра. Родимка не повинна перевищувати 6 мм у діаметрі. Якщо це станеться, негайно зверніться до лікаря.
- E – зміна. У цьому випадку мається на увазі будь-яке спотворення форми, розміру, кольору тощо.
Якщо з'явився хоча б один симптом, негайно зверніться до фахівця. Родимка залишається незмінною протягом усього життя.
Щоб було легше запам'ятати вищезгадані ознаки, існує російськомовна пам'ятка під назвою АКОРД, кожна велика літера цього слова відповідає першій літері небезпечних симптомів:
- А - асиметрія;
- К - край;
- О - колір;
- П - розмір;
- D - динаміка.
У групі ризику знаходяться ті, у кого вже були небезпечні родимки та їх видаляли, а також ті, хто має спадкові фактори розвитку новоутворень.
Тести
При обстеженні та діагностиці невусів жодних аналізів не потрібно.
Якщо небезпечні родимки видаляються хірургічним шляхом, може знадобитися загальний аналіз крові, біохімічний аналіз крові та аналіз сечі. Такий перелік аналізів необхідний для загальної оцінки стану організму та внутрішніх органів. У цьому випадку аналізи виявляють хронічні захворювання пацієнта, які згодом можуть вплинути на результат захворювання. Іноді результати аналізів виявляють протипоказання до видалення небезпечних родимок.
Інструментальна діагностика
Небезпечні родимки діагностуються за допомогою цифрової дерматоскопії.
За допомогою дерматоскопа отримують чітке цифрове зображення родимки, яке відображається на моніторі комп'ютера. Завдяки можливості багаторазового оптичного збільшення, дерматолог детально аналізує форму, колір, контури та інші зовнішні ознаки родимки. Крім того, процедура створює «карту» родимок, розташованих по всьому тілу людини, що дає можливість продовжувати спостереження за невусами для їх подальшої профілактики.
Оскільки невуси можуть бути великими та асиметричними, нам потрібні дані про те, коли пігментоване ураження почало змінюватися. Можна з упевненістю сказати, що будь-які небезпечні родимки потребують біопсії.
Біопсія – це надійний і точний діагностичний метод визначення злоякісних новоутворень, метастазів меланоми, невусів. Точність методу біопсії дорівнює 100% за умови правильного виконання самої процедури.
Існує два типи біопсії:
- прокол;
- тотальна ексцизійна;
Під час пункційної біопсії за допомогою спеціальної голки береться фрагмент тканини невуса, кількість клітин для аналізу обмежена. Процедура проводиться під місцевою анестезією.
Тотальна ексцизійна біопсія є одночасно діагностичним та терапевтичним заходом. Цей метод дозволяє видалити новоутворення та використати його для гістологічного дослідження.
Гістологічне дослідження вважається найважливішим і найнадійнішим. Як правило, це остаточний вид діагностики, при якому фрагмент тканини, взятий після біопсії, оцінюється під мікроскопом.
Якщо є підозра на меланому, щоб уникнути поширення метастазів, додатково призначають УЗД, рентген, МРТ.
Диференціальна діагностика
Усі типи родимок відрізняються від меланоми та базальноклітинного раку шкіри.
До кого звернутись?
Лікування небезпечної родимки
Починаючи лікування родимок, необхідно пройти діагностику, бажано мати результати біопсії тканин. Лікування родимок передбачає лише їх видалення.
Видалити небезпечні родимки можна за допомогою таких методів:
- хірургічне видалення родимки;
- лазерне видалення;
- кріотерапія;
- електрокоагуляція;
- радіохвильова хірургія.
Давайте детальніше розглянемо дію цих методів.
Хірургічне видалення родимок. У деяких випадках небезпечні родимки пропонується видалити хірургічним шляхом. У випадку, якщо результати обстеження вказують на злоякісність родимки, операцію проводить тільки онколог, після чого може бути призначено додаткове опромінення місця видалення та/або хіміотерапію. Родимку, яка не має ознак злоякісності, може видалити дерматолог або косметолог.
Хірургічний метод видалення родимки передбачає висічення тканини скальпелем. Видаляються пігментні клітини та ділянка шкіри навколо невуса. Операція проводиться під місцевою анестезією. Після операції може залишитися рубець. Останнім часом хірургічний метод для доброякісних родимок не застосовується.
Лазерне видалення родимок. Найпопулярніший, ефективний та затребуваний метод видалення родимок у наш час. Під час процедури видалення пацієнт не відчуває болю чи дискомфорту. Відчувається легке поколювання та тепло. За допомогою лазера рідина випаровується з тканини, після чого клітини гинуть. Позитивним аспектом цього методу є лікування великої кількості родимок. Метод лазерного видалення не залишає шрамів. Великі родимки, діаметр яких сягає до 2 см, можуть бути проблематичними. Іноді бувають випадки, коли процедуру не вдається завершити до кінця і частина родимки залишається необробленою, згодом вона може знову вирости. У цьому випадку більше підходить хірургічний метод.
Кріотерапія. Метод впливу на родимку за допомогою кріоаплікатора, обробленого рідким азотом. Низька температура (-1960) руйнує патологічні тканини. Процедура безболісна, дозволяє обробленій ділянці загоїтися з мінімальним впливом на шкіру, не залишаючи жодних слідів.
Електрокоагуляція. Досить поширений метод видалення родимок. Для впливу на тканини використовується електричний струм. Після процедури можна зробити аналіз тканин. Після загоєння практично не залишається слідів.
Радіохвильове видалення. Найефективніший метод видалення невусів. Теплова енергія, що генерується високочастотними хвилями, розрізає тканини, не впливаючи на родимку. При цьому пігментні клітини випаровуються, залишаючи ледь помітний слід. Операція триває близько 20 хвилин. Побічних ефектів, таких як почервоніння, набряк, запалення, не спостерігається.
Будь-який з цих методів видалення родимок вимагає висококваліфікованого лікаря, який може точно розрахувати силу впливу процедури на тканини родимки. Якщо родимка не буде видалена повністю, вона може з'явитися знову.
Препарати
Група російських вчених з НДІ онкології імені М.Н. Петрова (Санкт-Петербург) розробила препарат «Рефонт», який успішно лікує дисеміновані форми меланоми. Препарат поєднує два біологічно активні компоненти – фактор некрозу пухлини цитокінін та гормон тимозин. У медичній практиці Рефонт використовується як протипухлинний засіб. Препарат зареєстрований та схвалений до застосування.
Препарати нового покоління «Іпілімумаб» та «Ніволумаб» зупиняють ріст ракових клітин в організмі приблизно на 1 рік. Спільне застосування препаратів дозволяє зменшити розміри пухлини на останній стадії захворювання.
Препарати «Іпілімумаб» та «Ніволумаб» стимулюють імунну систему. Побічні ефекти препаратів включають хронічну втому, діарею. У деяких випадках у пацієнтів з’являється висип.
Народні засоби
Позбутися небажаних родимок можна за допомогою народної медицини. Звичайно, порівняно з хірургічним методом, процес лікування народними засобами триваліший, але є свої плюси та мінуси. Народне лікування не тягне за собою великих фінансових проблем, а для лікування використовуються примітивні, здебільшого екологічно чисті харчові продукти або трави.
У будь-якому випадку, якщо ви вирішили позбутися родимки за допомогою народних засобів, вам необхідно проконсультуватися з дерматологом або онкологом, щоб переконатися в безпеці процедури. Процес видалення родимки в народній медицині поділяється на два методи лікування.
Перший метод полягає в перекритті кровопостачання тіла родимки, перев'язавши її ниткою біля основи. Такий метод лікування має негативні наслідки, і найнешкідливіша процедура може перетворити родимку на небезпечну меланому. У кращому випадку родимка зникне, а через деякий час знову з'явиться.
Другий метод народного лікування є безпечнішим і передбачає використання кількох рецептів. Ось деякі з них.
- Оцтова есенція, за допомогою якої робиться припікання родимок. Процедура проводиться один раз на день, після чого оброблена ділянка покривається пов'язкою, щоб запобігти інфікуванню. Це досить болюча процедура. Родимка зникає протягом двох тижнів. Якщо цього не відбувається, процедуру можна повторити через два-три тижні. За словами народних цілителів, це дуже ефективний метод видалення родимок.
- Родимки можна змащувати лляною, касторовою олією, соком цибулі, лимоном і часником. Також популярно протирання перекисом водню, йодом, харчовою содою, натуральним медом. Після таких процедур вони значно зменшуються в об'ємі, а потім повністю зникають.
- Видалення родимок та бородавок за старим бабусиним рецептом. Для цього потрібно зварити круто 7 яєць, вийняти жовтки. Далі потрібно перетерти сушене гарбузове насіння на борошно, попередньо обсмаживши його, щоб отримати 5 столових ложок. Жовтки ретельно перемішати з гарбузовим борошном, і додати 0,5 літра рослинної олії. Помішувати в скляній ємності дерев'яною ложкою протягом тридцяти хвилин. На цьому процес приготування завершено. Отримані ліки слід зберігати в холодильнику. Приймати по одній столовій ложці натщесерце вранці протягом 1 тижня. Після цього зробити 5-денну перерву і знову почати приймати, поки не закінчаться ліки.
- Зріжте сухий колосок і злегка проколіть його гострою частиною крота або бородавку. Потім закопайте солому у вологу землю, а сам колосок залиште на поверхні. Кажуть, що коли солома згниє, крот або родима пляма зникне.
Видалення родимок народними методами характеризується тим, що в результаті лікування на тілі не залишається слідів або рубців. Родимка зменшується в розмірах і зникає безслідно.
Народні методи лікування допоможуть позбутися небажаних родимок, але в будь-якому випадку потрібно пам’ятати, що діагностувати та видаляти родимку потрібно тільки під наглядом лікаря, навіть якщо це старий, перевірений дідівський метод.
 [ 13 ]
[ 13 ]
Лікування травами
Невуси можна видалити вдома за допомогою лікарських трав, багато з яких ростуть на дачі або в городі. Для цього народні цілителі використовують сік цвітної капусти, часник, але найпоширенішою лікарською рослиною є чистотіл. Для видалення родимок використовують:
- Сік рослини наносять безпосередньо на родимку 2-3 рази на день, вичавлюючи його безпосередньо зі стебла та листя рослини.
- Мазь з чистотілу, для приготування якої необхідно змішати молоде листя чистотілу з дитячим кремом або свинячим жиром у співвідношенні 1:2. Замість листя можна використовувати сік чистотілу, тоді слід взяти одну частину соку та 4 частини вершків.
- Олія для змащування родимок на основі чистотілу. Подрібніть сухе листя та залийте їх рослинною олією. Поставте ємність у темне місце на тиждень. Після цього змащуйте невус протягом одного місяця 2-3 рази на день.
- Настоянка чистотілу. 100 грамів листя чистотілу потрібно залити 0,5 літрами спирту та залишити на два тижні в темному місці. Потім процідити настоянку. Родимки зникнуть, якщо приймати настоянку по 10-12 крапель 3 рази на день.
Хороші результати в лікуванні небезпечних родимок дають зовнішні препарати. Найефективнішим засобом, що використовується для лікування родимок та меланом, є мазь «Стефалін», яка містить лише лікарські трави. Стефалін безболісно видаляє родимки та бородавки, не залишаючи шрамів. Процедуру можна проводити вдома. Мазь не має побічних ефектів.
Існує думка, що успіх видалення родимок за допомогою лікарських трав у домашніх умовах – це міф. Багато людей у своїй практиці використовували багаторічний досвід цілителів, в результаті чого спостерігався позитивний ефект – повне зникнення родимок.
Профілактика
Небезпечні родимки мають схильність до переродження в меланому. Щоб запобігти цьому, лікарі рекомендують дотримуватися простих правил та рекомендацій щодо профілактики, які зводяться до наступного:
- Регулярно перевіряйте небезпечні родимки за схемою «меланома АКОРД». Рекомендований час для огляду – початок травня та кінець вересня.
- Уникайте перебування на сонці з 11:00 до 15:00. Використовуйте сонцезахисні креми, щоб захистити шкіру від сильних сонячних опіків та зменшити ризик появи небезпечних родимок.
- Одяг має бути вільним, бажано з бавовняної тканини.
- Ніколи не закривайте родимки на тілі пластиром, оскільки це створює термічний ефект, який негативно впливає на родимку.
- Засмагайте лише вранці та ввечері.
- Небезпечні кроти не переносять прямих сонячних променів.
- Не захоплюйтеся відвідуванням солярію. Особливо це стосується жінок старше 30 років.
- Використовуйте зволожуючі креми.
- Слідкуйте за станом своєї шкіри. Якщо у вас виник висип, свербіж або почервоніння, зверніться до лікаря. Такі прояви сприяють злоякісному утворенню родимок.
- Захищайте родимки від механічних пошкоджень. Якщо родимка знаходиться в незручному місці і її можна легко відірвати, краще її видалити. Регулярні травми призводять до запалення та розвитку меланоми.
- Хімічні речовини, що використовуються в побуті, можуть провокувати розвиток онкології у небезпечних кротів. Деякі хімічні сполуки мають мутагенний вплив на небезпечних кротів. Куріння також можна вважати фактором ризику.
- Якщо у вас на тілі є небезпечні родимки, потрібно проходити профілактичний огляд і відвідувати лікаря приблизно раз на рік.
Люди зі світлим та рудим волоссям і світлою шкірою знаходяться в групі ризику, оскільки в їхньому організмі нижчий рівень меланіну, і тому вони більш схильні до впливу сонячного світла.
 [ 14 ]
[ 14 ]
Прогноз
Прогноз небезпечних родимок залежить від наявності ознак злоякісного утворення. Важливим критерієм є характер захворювання та стадія його розвитку.
Прогнозний показник розвитку меланоми залежить від кількості шарів шкіри, залучених в онкологічний процес. Тонкі меланоми, розміром менше 1 см, мають хороші показники ефективності лікування.
Родимки без будь-яких ознак змін мають сприятливий прогноз.

