Медичний експерт статті
Нові публікації
Нейропатія верхніх кінцівок
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Іннервація кисті здійснюється цілою системою периферичних, тобто розташованих поза головним і спинним мозком, нервів. Їх захворювання незапального генезу (викликані різними дегенеративними та дистрофічними процесами) називають нейропатією. Вона не є окремим захворюванням, а входить до симптомокомплексу різних патологічних станів, тому для визначення тактики лікування недостатньо встановити факт наявності патології, а необхідно також виявити причину її розвитку. Нейропатія верхніх кінцівок зустрічається не так часто, як нижніх, оскільки ноги іннервуються найдовшими, а отже, найбільш вразливими нервовими волокнами. Дегенеративно-дистрофічні зміни периферичних нервів частіше починаються з нижніх кінцівок, пізніше залучаються нерви рук, тулуба, обличчя, хоча іноді одразу уражаються нерви певної частини тіла, в нашому випадку - рук.
Епідеміологія
Статистика показує, що нейропатії верхніх кінцівок зустрічаються не так рідко. Найпоширенішим типом є синдром карпального каналу, який вражає людей, які через свою роботу змушені часто здійснювати згинальні рухи рукою. З усіх тунельних синдромів 2/3 скарг припадає на цю локалізацію. Раніше багато професій призводили до розвитку цієї патології, а зараз до них додається широке використання комп'ютерів – як у професійній діяльності, так і вдома. В результаті щороку на її симптоми скаржаться від 1 до 3,8% дорослих на планеті. На одного чоловіка припадає від трьох до десяти жінок. Пік прояву припадає на вік 40-60 років.

Ще одна вразлива ділянка серединного нерва розташована у верхній третині передпліччя, дегенеративно-дистрофічні зміни в цій частині називаються синдромом круглого пронатора. Окрім перерахованих вище причин, розвиток цього синдрому може бути викликаний наявністю рідкісної аномалії – плечового відростка (зв'язки Струтера).
Досить часто порушується функція ліктьового нерва. Цьому також сприяють компресійні травми в повсякденному житті, спорті та на роботі.
Тунельні синдроми розвиваються у понад 45% людей, зайнятих фізичною працею. І в цьому випадку переважна більшість уражень є правосторонніми (близько 83%).
Причини нейропатії верхніх кінцівок
Переважна більшість ізольованих дегенеративних та дистрофічних змін нервових волокон кисті виникає в результаті банального здавлення одного (мононейропатія) або кількох нервів (полінейропатія), що іннервують верхню кінцівку. Таких нервів п'ять: м'язово-шкірний та пахвовий, що регулюють роботу плеча та частини передпліччя, його верхньої та нижньої частин відповідно; серединний, ліктьовий та променевий, що контролюють роботу кисті від плеча до пальців.
Можуть бути защемлені різні ділянки нервів, розташовані як неглибоко під шкірою, так і в центрі кисті. Причин такої події може бути багато – близько двохсот.
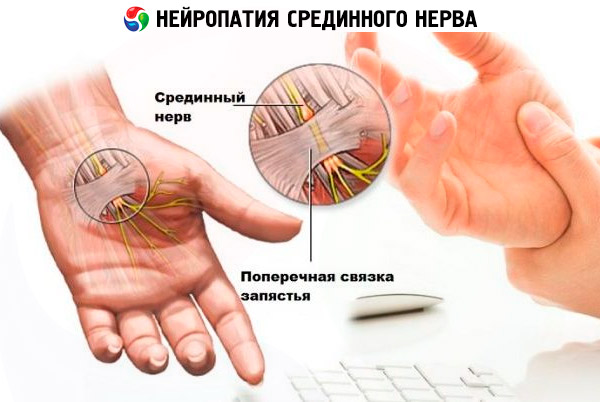
Мабуть, найчастіше нейропатії одного з перерахованих вище нервів або кількох виникають через незручне положення, в якому робоча рука знаходиться тривалий час, монотонних рухів, що виконуються однією або обома руками. І якщо раніше страждала робоча рука людини, зайнятої монотонною та важкою фізичною працею, то з настанням комп'ютерної ери до групи ризику потрапили офісні працівники. Компресійний характер нейропатій у половині випадків їх виникнення пов'язаний з професійною діяльністю. Однією з найпоширеніших патологій є синдром карпального каналу (пов'язаний зі здавленням серединного нерва в місці його переходу в кисть), який вражає людей, що щодня проводять багато часу за комп'ютером, кравців, музикантів, стоматологів та інших спеціалістів або спортсменів, які виконують багаторазові монотонні згинальні рухи кисті.
Також нейропатія серединного нерва часто викликається надзвичайно високими навантаженнями на зап'ястя, вивихами променево-зап'ястного суглоба та травмами передпліччя.
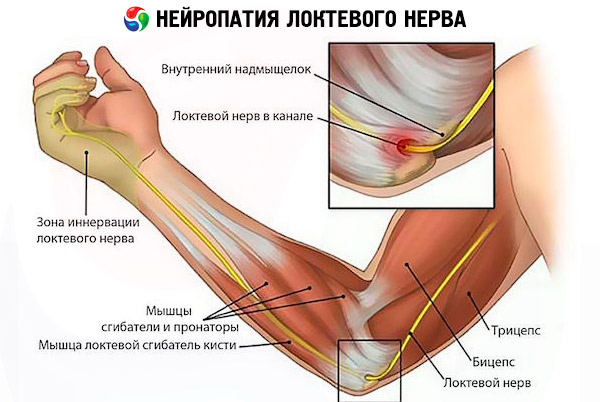
Часто зустрічається синдром ліктьового каналу, пов'язаний з монотонними згинальними рухами в лікті та стисканням ліктьового нерва. Причиною цього є звичка постійно спиратися на лікоть об тверду поверхню, в тому числі і в повсякденному житті, наприклад, під час розмови по телефону, або згинати його під час висі, наприклад, висувати лікоть у вікно під час керування автомобілем або звисати його з краю столу, що знову ж таки стосується офісних працівників.
Нейропатія ліктьового нерва проявляється як синдром каналу Гійона – у зв'язку з цим небезпечними є професії, пов'язані з вібрацією; їзда на велосипеді, мотогонки; постійна опора на тростину (уражається іннервація долонних м'язів).
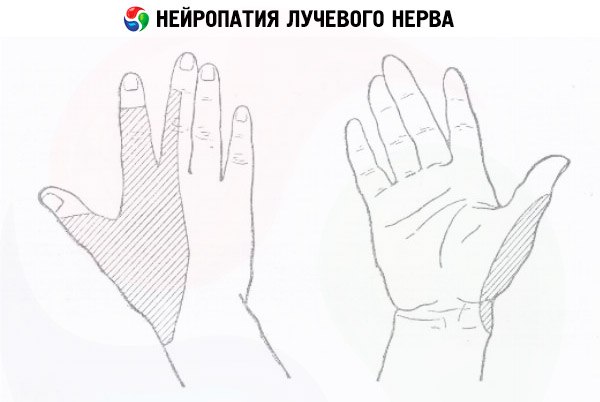
Нейропатія променевого нерва може виникати через неправильне положення руки під час тривалого сну («сонний параліч»), у диригентів, бігунів та людей, що займаються діяльністю, що вимагає частих монотонних рухів у ліктьовому згині, при переломах ключиці та плечового суглоба, звичці носити важку сумку на ліктьовому згині.
Пахвовий або променевий нерв пошкоджується при тривалому русі за допомогою милиць тощо.
Крім того, нейропатії верхніх кінцівок можуть бути спричинені травмами кистей – переломами, вивихами, що призводять до безпосереднього пошкодження нервових волокон, прилеглої м’язової або кісткової тканини, кровоносних судин (нестача живлення через порушення кровообігу, здавлення між набряклими тканинами, травма від гострих країв зламаних кісток).
Операції, що зачіпають нерв у процесі формування рубцевої тканини, розвитку ішемії, набряку; тривалі внутрішньовенні інфузії; запальні захворювання - артрит, бурсит, лімфаденіт тощо; шийний остеохондроз; пухлини як самої нервової тканини, наприклад, міжпальцева неврома, так і локалізовані поблизу нерва, часто викликають компресійну або ішемічну нейропатію.
 [ 8 ]
[ 8 ]
Фактори ризику
До факторів ризику його розвитку належать: часті переохолодження, фізичне перенапруження, контакт з токсичними речовинами, запальні ускладнення інфекційних захворювань, системні патології – ендокринні, аутоімунні, захворювання печінки, ниркова недостатність, дефіцит вітамінів групи В через аліментарні причини або захворювання шлунково-кишкового тракту, вакцинація, спадковість, алкоголізм, коливання гормонального фону.
 [ 9 ]
[ 9 ]
Патогенез
Патогенез ураження периферичних нервів різноманітний, в його основі завжди лежить дегенеративно-дистрофічний процес, спричинений компресією, метаболічними, ішемічними порушеннями, або запущений внаслідок прямої травми (забиття, розриву, порізу, проколу) нервових волокон. Будова периферичних нервів подібна до електричного дроту – нервові клітини (аксони, нейрити) укладені в мієлінову оболонку, що нагадує ізолятор. За патогенезом нейропатія поділяється на аксональну, коли руйнуються самі аксони (нервові клітини), та демієлінізуючу, коли руйнуванню підлягає оболонка.
У випадках защемлення, розтягування, здавлювання та розривів аксон зазвичай пошкоджується. При незначному стисканні анатомічна структура нерва зберігається, і він відновлюється досить швидко та повністю. У випадках важких травм повна регенерація нерва може бути неможливою навіть за умови цілісності мієлінової оболонки.
У другому випадку пошкоджується мієлінова оболонка, яка виконує роль ізолятора та провідника. У патогенезі демієлінізуючої нейропатії розглядають генетичну схильність, ревматоїдний артрит, різні форми діабету, порушення функції печінки та нирок, гіпотиреоз. Ізольовані ураження нервів верхніх кінцівок при таких патологіях трапляються рідко, проте повністю виключати це не можна. Пошкодження одного нерва може бути спричинене туберкульозом, поліартритом, отруєнням токсичними речовинами, зокрема алкоголем та медикаментами.
Симптоми нейропатії верхніх кінцівок
Периферичні нервові волокна поділяються на рухові, чутливі та вегетативні. Залежно від того, які з них переважно уражаються патологічними змінами, такі симптоми переважатимуть у клінічній картині, хоча ізольоване ураження одного типу волокон майже ніколи не зустрічається, тому можливі різні варіанти симптомокомплексу.
Рухова нейропатія проявляється м'язовою слабкістю, млявістю, тремтінням навіть при незначному фізичному навантаженні, судомами, з часом м'язова маса зменшується, візуально кінцівка стає тоншою. Хворому часто важко підняти руки вгору, особливо через боки, у нього порушується координація рухів, неможливо утримувати предмети пальцями.
Першими ознаками сенсорних симптомів є поколювання в кінчиках пальців, оніміння, що поширюється вгору; відчуття, ніби на руку одягають товсту рукавичку; больовий синдром від легкого дискомфорту до гострого та пекучого болю (каузалгія); втрата чутливості у напрямку від периферії до центру (спочатку пальці, потім кисть і вище).
Вегетативні симптоми – блідість шкіри, пігментація, мармуровий відтінок шкіри; холодні кінчики пальців навіть у спекотну погоду; гіпер- або гіпогідроз; випадіння волосся на шкірі, витончення шкіри в ділянках з порушеною іннервацією; потовщення та розшарування нігтів; виразки шкіри.
Симптоми посилюються залежно від стадії захворювання. Тому, якщо з'являється будь-який біль, оніміння, втрата чутливості та обмеження рухових функцій, навіть якщо травм не було, потрібно звернутися до лікаря.
Пошкодження одного нерва називається мононейропатією. Види пошкодження нервів верхньої кінцівки проявляються такими симптомами:
- шкірно-м'язовий нерв контролює роботу передньої частини руки вище ліктя; при його пошкодженні порушуються функції плеча та ліктьового суглоба;
- пошкодження пахвового нерва впливає на іннервацію тильної поверхні кінцівки, порушуються відведення плеча та розгинання плечового суглоба;
- при пошкодженні серединного нерва порушуються моторика та чутливість по всій довжині руки, але найчастіше – кисті, великого, вказівного та середнього пальців;
- нейропатія ліктьового нерва проявляється порушенням руху кисті, безіменного та середнього пальців;
- Нейропатія променевого нерва проявляється втратою чутливості на тильній стороні кисті, порушенням моторики пальців, а також згинанням у ліктьовому та променезап'ястному суглобах.
Першими ознаками найпоширенішої мононейропатії серединного нерва – синдрому карпального каналу є оніміння та поколювання в кінчиках великого, вказівного та середнього пальців робочої руки вранці, яке проходить через пару годин і не нагадує про себе протягом дня. Навіть за таких симптомів потрібно звернутися за медичною допомогою, оскільки пізніше руки почнуть німіти вночі, а потім і вдень, стане проблематично тримати предмети хворою рукою, вона все більше втрачатиме функції.
Больові відчуття спочатку поколювання або печіння, з'являються під час нічного відпочинку або вранці. Пацієнту доводиться прокидатися та опускати хвору руку (біль від цього проходить). Спочатку болять один або два пальці, потім поступово в процес втягується вся долоня, і навіть рука до ліктя.
Моторика руки порушується, пальці, а з часом і сама рука, слабшають, стає важко утримувати предмети, особливо маленькі та тонкі.
На запущених стадіях захворювання знижується чутливість, уражена кінцівка постійно німіє, пізніше вона перестає відчувати дотики і навіть уколи гострим предметом. У м’язах і шкірі відбуваються атрофічні процеси.
Симптоми ульнарної нейропатії також починаються з оніміння та поколювання, локалізованих у ліктьовій ямці, вздовж тильної сторони передпліччя та кисті, захоплюючи безіменний палець та мізинець. Посилюються больові відчуття в тій самій локалізації та рухові розлади, потім втрата чутливості та гіпотрофія м'язів – саме в такій послідовності розвивається синдром ліктьового каналу.
При синдромі каналу Гійона відчуття локалізовані та посилюються від долонної поверхні.
При легких ступенях нейропатії ще немає серйозних рухових чи сенсорних порушень, тому ймовірність одужання залежить від своєчасного звернення за допомогою.
Ускладнення і наслідки
Як уже згадувалося, на початкових стадіях відчуття при невропатіях цілком терпимі, і якщо не звертати на них уваги, стан починає погіршуватися. М'язи гіпертрофуються, рука працює все гірше і гірше.
Без лікування процес може закінчитися незворотною атрофією м’язової тканини. Візуально кінцівка зменшується в об’ємі, кисть деформується і стає схожою на долоню примата – плоску, з притиснутим до неї великим пальцем.
Іноді, при частковому пошкодженні серединного нерва, а ще рідше – ліктьового нерва, розвивається синдром каузалгії. Так ускладнюються травми, коли в момент рубцювання рани подразнюються аферентні рецептори нервових клітин, що призводить до інтенсивного, просто нестерпного болю. Звичайно, в такому стані неможливо не звернутися за допомогою. Каузалгія з'являється приблизно на п'ятий день після травми, а іноді трохи пізніше, наприклад, через два тижні.
Аксональна нейропатія характеризується повільним розвитком і тривалим перебігом. Без лікування процес закінчується повною атрофією м’язів, позбавлених іннервації, та втратою рухливості кінцівки (кисть «в’яне»).
Демієлінізуюча нейропатія характеризується досить швидким розвитком захворювання, при цьому порушується чутливість і втрачаються рухові функції.
Тому, чим раніше розпочато лікування, тим більше шансів на повне відновлення функцій. У запущених випадках єдиним методом лікування часто є хірургічне, і повне одужання настає не завжди.
Діагностика нейропатії верхніх кінцівок
При перших симптомах дискомфорту – поколювання, оніміння, печіння, болю, обмеження моторики, м’язова слабкість – слід звернутися до медичного закладу.
Під час опитування пацієнта враховуються не лише симптоми, що його турбують, а й професійні ризики, наявність шкідливих звичок, попередні травми та можливість інтоксикації. Враховується наявність хронічних захворювань, перенесені інфекції, генетична схильність.
Призначаються клінічні аналізи крові та сечі, а також аналізи крові на рівень глюкози, гормонів щитовидної залози, рівень білка та вітамінів групи В. Можуть бути призначені аналізи крові та сечі на токсичні речовини.
Нервові стовбури безпосередньо пальпуються, проводиться біопсія нервових волокон та визначається глибина їх ураження. Може бути призначено дослідження спинномозкової рідини, тестування нервових рефлексів та реакцій.
Проводиться інструментальна діагностика: електронейроміографія, рентгенографія, ультразвукове дослідження стану внутрішніх органів.
Можуть бути призначені консультації лікарів інших спеціальностей, додаткові аналізи та обстеження.
Диференціальна діагностика
Диференціальна діагностика проводиться на основі результатів огляду, лабораторних та інструментальних досліджень.
Часто, при тривалому перебігу захворювання, нейропатію можна визначити навіть візуально за порушенням симетрії та моторики верхніх кінцівок. Лабораторна діагностика допомагає зрозуміти причину ураження нервів, встановити наявність метаболічних порушень, аутоімунних процесів, запалень та інфекцій. Специфічні тести дозволяють виявити характерні антитіла та антигени, вміст вітамінів та білків у плазмі крові.
Інструментальні дослідження показують зниження швидкості проведення нервових імпульсів або її відсутність (атрофію), зниження активності м'язових волокон.
Спеціальні діагностичні тести можуть виявити, який нерв пошкоджено. Наприклад, у випадку рухової нейропатії ліктьового нерва пацієнт не може стиснути уражену руку в кулак, оскільки безіменний палець і мізинець не згинаються. Він також не може розвести пальці віялом, а потім звести їх разом, притиснути руку до поверхні столу та почухати її мізинцем. Сенсорні рефлекси частково або повністю зникають на безіменному пальці та мізинці, на передпліччі та кисті з боку ліктя.
Зовнішні ознаки нейропатії променевого нерва – це висяче зап’ястя, проблеми з розгинанням у зап’ястному та ліктьовому суглобах, великий палець не відводиться від зап’ястя, а рухливість вказівного та середнього пальців порушена. Виконання цих та інших завдань дозволяє визначити місце розташування порушення.
Оніміння пальців на руці при компресійній нейропатії диференціюють від подібних симптомів при стисканні корінців спинного мозку на відповідному рівні, при якому зменшується наповнення пульсу на променевій артерії.
Нейропатію променевого нерва диференціюють від хвороби де Кревена, плекситу та інших патологій зі схожими симптомами. Зазвичай діагноз допомагають встановити рентгенографія, комп'ютерна томографія та ядерно-магнітно-резонансна томографія.
До кого звернутись?
Лікування нейропатії верхніх кінцівок
Залежно від походження патологічних змін нервових волокон, лікування в першу чергу спрямоване на усунення етіологічного фактора – зменшення нервового здавлення, корекцію рівня глюкози або гормонів щитовидної залози, підтримку метаболічної терапії, відновлення трофіки та функцій уражених м’язів. При компресійній нейропатії використовуються спеціальні ортези, бандажі та шини для обмеження тиску на уражений нерв під час руху та у спокої. Якщо причиною є професійна діяльність, звички, носіння тростини або милиць, то на час лікування необхідно виключити травматичні фактори.
Щоб отримати докладнішу інформацію про методи лікування нейропатії верхніх кінцівок, прочитайте цю статтю.
Профілактика
Нейропатії верхньої кінцівки в більшості випадків мають компресійний характер і викликані тривалими монотонними положеннями рук або повтореннями одного й того ж руху. Запобігти розвитку патологічного процесу, пов'язаного із защемленням нерва, можна, дотримуючись певної обережності, періодично змінюючи положення рук, роблячи для них розминку.
Важливо позбутися шкідливих звичок, займатися якимось видом спорту, стежити за здоровим харчуванням, а також стежити за своїм здоров'ям і своєчасно звертатися до лікаря при появі тривожних симптомів, щоб вчасно виявити захворювання, що розвивається, і не допустити його переходу в хронічну форму.
Прогноз
Легка та помірна нейропатія верхніх кінцівок піддається лікуванню консервативними методами.
Набагато складніше передбачити результат запущеного захворювання; хронічна форма дасть про себе знати періодичними загостреннями. Навіть хірургічне лікування не завжди призводить до повного відновлення сенсомоторних функцій кисті.

