Epiglottit
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
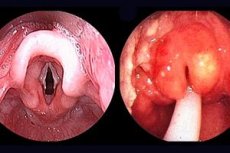
Гострий епіглотит - захворювання гортані, що викликається гемофільної палички типу b, що веде до гострої дихальної недостатності (гостра дихальна недостатність обструктивного типу); Швидкопрогресуючий запалення надгортанника і оточуючих тканин гортаноглотки, що характеризується наростаючими симптомами утрудненого дихання в результаті набряку надгортанника і черпало-надгортанних складок.

Епідеміологія
Джерело і резервуар інфекції - людина. Захворювання передається повітряно-крапельним шляхом. Збудник виділяється з носоглотки 80% здорових людей. Здорове носійство може тривати від кількох днів до кількох місяців. Найчастіше хворіють діти у віці від півроку до 4 років, рідше новонароджені, діти старшого віку і дорослі. Частота носійства Haemophilus influenza типу В серед дітей Росії становить в звичайний час не більше 5%, під час епідемії різко збільшується.
Причини епіглоттіт
Основний збудник епіглотиту у дітей (до 90%) - Haemophilus influenzae (тип В). Крім Haemophilus influenzae виділені наступні збудники (при них захворювання протікає в легшій формі) Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluensae (паличка Пфейффера). Остання відноситься до роду Haemophilus, який об'єднує 16 видів бактерій, з них 8 патогенні для людини. Найбільш небезпечні Haemophilus influenza, що викликає ураження респіраторного тракту, шкіри, очей, надгортанника, ендокардити, менінгіти, артрити, і Haemophilus ducteyi.
Фактори ризику
Фактори ризику розвитку гострого епіглотиту у дітей:
- вік від 6 місяців до 4 років,
- чоловіча стать (хлопчики хворіють в 1,5-2 рази частіше дівчаток),
- попередня алергізація,
- перинатальна енцефалопатія,
- профілактичні щеплення, що збігаються у часі з початком розвитку захворювання,
- супутній лімфогранулематоз (і пов'язана з ним хіміотерапія), серповидно-клітинна анемія, агаммаглобулинемия,
- стан після спленектомії.
Хворіють частіше діти 2-12 років, рідко - дорослі.
Симптоми епіглоттіт
Гострий епіглоттіт нерідко починається з респіраторної інфекції, незначного болю в горлі, порушень фонації, труднощі ковтання, підвищення температури тіла. Симптоми гострого епіглотітта можуть швидко прогресувати до повної непрохідності гортані, що розвивається протягом 4-6 год з моменту виникнення. При цьому дитина знаходиться в сидячому положенні з висунутим вперед підборіддям; шийний відділ хребта максимально розігнуть; язик виступає з ротової порожнини; рясне слинотеча. Кашель виникає рідко.
Характерно раптове підвищення температури, виражені болі в горлі, швидкопрогресуюча обструкція дихальних шляхів, підвищена слинотеча. Виражені акроціаноз, пітливість, блідість шкіри з сірим відтінком. Дитина займає вимушене положення напівсидячи. Голова знаходиться в характерній позиції «принюхування», «вистачає» ротом повітря. Дихання стенотическое, беруть участь всі допоміжні м'язи, голос осиплий, кашель рідкісний, досить дзвінкий, але сухий, непродуктивний. Дитина не може ковтати. При спробі вкласти дитину на спину дихальна недостатність наростає. Можлива блювота, в тому числі «кавовою гущею». Серцеві тони приглушені, тахікардія, пульс слабкий. Зів при огляді гиперемирован, заповнений великою кількістю густий і в'язкого слизу і слини, зрідка вдається побачити збільшений вишнево-червоний надгортанник.
Занепокоєння змінюється різким наростанням ціанозу, розвивається гіпоксична кома зі смертельним результатом.
Манифестного течії і важка обструкція дихальних шляхів - відмінні ознаки епіглотиту.
 [15]
[15]
Де болить?
Форми
Розрізняють набрякла, інфільтративну і абсцедуюча форму гострого епіглотиту. Инфильтративная і абсцедуючі форми можуть призводити до розвитку сепсису. На тлі септичного стану нерідко розвивається гемофільної менінгіт. У міру згасання симптомів гострого епіглотиту на перше місце виступає стеноз гортані і подсвязочного простору, гнійний ларинготрахеобронхіт.
Діагностика епіглоттіт
Діагностика гострого епіглотиту у дітей заснована на даних анамнезу, клінічній картині захворювання, візуалізації надгортанника, етіологічної діагностики кров'яних культур і мазка з ротоглотки.
При вдиху і видиху прослуховують звуки з переважанням низьких тонів. Важкий стридор, ретракція в області над грудиною і під нею з явищами ціанозу вказують на загрозу повної непрохідності дихальних шляхів.
При огляді зіву: темно-вишнева інфільтрація кореня язика, набряклий і запалений надгортанник.
При ларингоскопії: набряклі черпаловідние хрящі, запалені надсвязочние структури навколишніх тканин. У ряді випадків дослідження може викликати у дитини ларингоспазм, що вимагає негайного втручання. Діагноз встановлюють при прямому огляді глотки і гортані.
Рентгенографію виконують тільки в разі сумнівного діагнозу і за умови, що дитину супроводжує лікар, який володіє методом інтубації. Діагностичні ознаки - тінь надгортанника при збільшеному обсязі набряклою м'якої тканини, округлений і потовщений край черпалонадгортанних складок.

Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальну діагностику проводять з наступними захворюваннями:
- гострий стенозуючий ларинготрахеїт (синдромом несправжнього крупу),
- заглотковий абсцес,
- абсцес кореня язика,
- І,
- термічні та хімічні ураження слизової ротоглотки,
- чужорідне тіло гортані,
- подскладочного гемангіома,
- папилломатоз гортані,
- множинні м'якотканні пухлини ротоглотки,
- бронхіоліт,
- кашлюк
До кого звернутись?
Лікування епіглоттіт
Діти з епіглотиту потребують екстреної госпіталізації. Транспортування здійснюють тільки в положенні сидячи. При необхідності - інтубація трахеї. Парентерально вводять амоксицилін / клавуланат [40 мг / (кгхсут) | або цефтриаксон | 100-200 мг / (кгхсут) |. Крайній захід - трахеостомія.
Основні напрямки лікування гострого епіглотиту:
- підтримання прохідності верхніх дихальних шляхів,
- раціональна антибіотикотерапія,
- інфузійна терапія,
- иммунокорригирующая терапія.
Необхідно підкреслити небезпеку проведення інгаляцій теплими зволоженими сумішами. Показання до госпіталізації хворого у відділення реанімації - наростаюче занепокоєння, прогресування задишки, некупіруемая гіпертермія, гіперкапнія. Спроба інтубації трахеї лікарями швидкої допомоги може закінчитися летально, тому необхідно доставити хворого до найближчого дитяче реанімаційне відділення. Однак і в відділенні реанімації можливі проблеми з інтубацією трахеї. Потрібно бути готовим до накладання мікротрахеостомію для проведення високочастотної вентиляції легенів.
Небезпечний переведення хворого в горизонтальне положення, так як це може призвести до обтурації дихальних шляхів запалим надгортанником. Інтубаціютрахеї необхідно проводити в напівсидячому положенні. Певну небезпеку представляє застосування для наркозу інгаляційних анестетиків, особливо галотана. Більш раціональна інгаляція севофлурану, швидкий доступ до периферичної вені. Для седації використовують мідазолам в дозі 0,3-0,5 мг / кг, оксибутират натрію в дозі 100 мг / кг.
Пункцію центральної вени проводять після відновлення прохідності дихальних шляхів.
Антибактеріальна терапія
Використовують цефалоспорини II покоління цефуроксим 150 мг / (кгхсут), цефалоспорини III покоління - цефотаксим 150 мг / (кгхсут), цефтриаксон 100 мг / (кгхсут), цефтазидим 100 мг / (кгхсут) в поєднанні з аміноглікозидами нітроміцін 7,5 мг / ( кгхсут). Застосовують карбапенеми - меропенем (Мерон) 60 мг / (кгхсут) в три прийоми. Тривалість курсу антибактеріальної терапії - не менше 7-10 днів рідину в судинному руслі і забезпечення хворих достатньою кількістю калорій і пластичних речовин.
У міру поліпшення легеневого газообміну і стабілізації загального стану хворого акцент терапії повинен бути перенесений на забезпечення енергетичних і пластичних потреб за допомогою парентерального харчування або змішаного (парентерально-ентерального харчування).
 [19], [20], [21], [22], [23], [24]
[19], [20], [21], [22], [23], [24]
Иммунокорригирующая терапія
- імуноглобулін нормальний людини для внутрішньовенного введення до 1 г / кг протягом 3 діб,
- пентаглобин 5 мл / кг одноразово.
При лікуванні пневмонії слід диференційовано підходити до вибору антибіотиків з урахуванням віку, тяжкості стану, наявності супутніх захворювань. При виборі антибіотика у пацієнта з нозокомиальной пневмонією враховують характер мікрофлори відділення (відділення загального профілю або реанімація), застосування ШВЛ і час розвитку вентиляційної пневмонії.
Позалікарняна пневмонія
Препарати вибору
- амоксицилін + клавуланова кислота або ампіцилін + сульбактам в поєднанні з макролідами (при неважких перебігу),
- цефалоспорини III-IV покоління + макроліди внутрішньовенно + рифампіцин (при важкому перебігу)
Альтернативні препарати
- фторхінолони внутрішньовенно, карбапенеми
Нозокоміальна пневмонія
Препарати вибору
- Амоксицилін + клавуланова кислота, ампіцилін + сульбактам,
- цефалоспорины ІІ-ІІІ поколения
Альтернативні препарати
- цефампіцин + аміноглікозиди, ванкоміцин.
Антиоксидантна терапія (аскорбінова кислота, вітамін Е)
Лікування ускладнень
При Некардіогенний ОЛ застосовують ШВЛ, піногасники (етиловий спирт), внутрішньовенне введення салуретиків, аминофиллина.
При піопневмотораксе встановлюють плевральний дренаж. При міокардіодистрофії призначають препарати кардиотропного дії - добутамін 10-20 мкгДкгхмін), допамін 5-20 мкг / (кгхмін).
Использованная литература

