Синдром Шихана
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
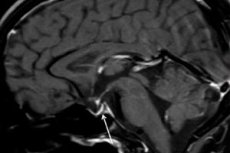
Ішемічний некроз гіпофіза і стійке зниження його функцій внаслідок післяпологового кровотечі отримав назву синдром Шихана. Це рідкісне ускладнення пологів, що супроводжуються загрозливою життя втратою крові, також називають післяпологовий гіпофізарної недостатністю, післяпологовим гіпопітуїтаризмом, гіпофізарної (діенцефальних-гіпофізарної) кахексией або хворобою Симмондса.
Дана ендокринна патологія має код E23.0 по МКБ-10.
Епідеміологія
У розвинених країнах, за рахунок високого рівня акушерської допомоги, синдром Шихана зустрічається рідко: його частота за 50 років знизилася з 10-20 випадків на 100 тис. Жінок до 0,5% всіх випадків гіпопітуїтаризму у жінок.
За даними Еuropean Society of Endocrinology, деякі симптоми легкого ступеня пошкодження передньої долі гіпофіза відзначаються у 4% жінок, які втратили багато крові при пологах. Помірні ознаки синдрому Шихана діагностовано у 8%, а важкі форми післяпологового гіпопітуїтаризму мають 50% жінок після гіповолемічного шоку.
У міжнародній базі даних фармакоепідеміологічного реєстру KIMS (Pfizer International Metabolic Database) за 2012 рік значиться 1034 пацієнта з дефіцитом гормону росту (СТГ), і в 3,1% випадків у пацієнток-жінок причиною даної патології є синдром Шихана.
Післяпологовий гипопитуитаризм становить серйозну загрозу для жінок в слаборозвинених і країнах, що розвиваються, наприклад, в Індії поширеність синдрому Шихана оцінюється в 2,7-3,9% серед жінок, які народили старше 20 років.
Причини синдрому Шихана
Всі причини синдрому Шихана є результатом гіповолемічного шоку, який розвивається при різкому зменшенні об'єму циркулюючої крові і падінні кров'яного тиску, обумовлених кровотечею під час пологів.
При масивної крововтрати (більше 800 мл) порушується кровопостачання органів і надходження до них кисню. І, в першу чергу, це стосується головного мозку. Синдром Шихана виникає через пошкодження гіпофіза (pituitary gland) - залози головного мозку, відповідальної за синтез найважливіших гормонів.
Найбільше страждають гормонпродуцирующая клітини його передньої долі - аденогіпофіза. У період виношування дитини - під дією гормонів плаценти - розмір цієї залози збільшується, за деякими оцінками, на 120-136%. Зокрема, відбувається гіпертрофія і гіперплазія лактотропоцітов - клітин, що синтезують пролактин, необхідний для розвитку і підготовки молочних залоз до вироблення молока.

Фактори ризику
Акушери-гінекологи відзначають фактори ризику розвитку синдрому Шихана:
- порушення згортання крові у вагітних (зокрема, тромбоцитопенія);
- набряки периферичних тканин (при яких активізується гормон гіпоталамуса вазопресин, що підвищує судинний тонус і артеріальний тиск);
- гестаційну гіпертензію (підвищений артеріальний тиск);
- прееклампсию (високий артеріальний тиск і протеїнурія);
- підвищений гемоліз (руйнування еритроцитів крові, частіше за все пов'язане з нирковою недостатністю).
Підвищений ризик кровотечі при пологах і виникнення синдрому Шихана у випадках передлежанняплаценти, її передчасного відшарування, а також при багатоплідній вагітності (двійнею або трійнею) і при стрімких (бурхливих) пологах, під час яких може бути емболія судин легенів навколоплідної рідиною.
Патогенез
Патогенез синдрому Шихана пов'язаний з гіпоксією тканин гіпофіза і їх відмиранням. У підвищеної уразливості аденогипофиза головну роль грає особливість його кровопостачання: через портальну венозну систему і мережу капілярних анастомозів комірних судин. При сильній кровотечі і падінні АТ локальний кровотік в збільшеній передній долі залози відсутня; пов'язаний з шоком спазм кровоносних судин, що живлять гіпофіз, призводить до нестачі кисню і ішемічного некрозу залози.
Внаслідок цього гіпофіз не виробляє достатньої кількості таких гормонів тропів:
- соматотропіну (СТГ), що активує клітинний синтез протеїнів, що регулює обмін вуглеводів і гідроліз ліпідів;
- пролактину (лютеотропного гормону), стимулюючого розвиток і функції молочних залоз і жовтого тіла;
- фолікулостимулюючого гормону (ФСГ), що забезпечує зростання фолікулів яєчника і проліферативні процеси тканин матки;
- лютеїнізуючого гормону (ЛГ), відповідального за овуляцію;
- адренокортикотропного гормону (АКТГ), активізує вироблення кортикостероїдів корою наднирників;
- тиреотропного гормону (ТТГ), що регулює секреторну функцію щитовидної залози.
Симптоми синдрому Шихана
Порушення балансу гормонів, що виробляються гіпофізом, породжує дуже різноманітні симптоми синдрому Шихана, які залежать від ступеня недостатності секреції конкретних гіпофізарних гормонів.
Обсяг пошкоджених клітин гіпофіза визначає гостру і хронічну форми захворювання. Гостра форма відображає значне пошкодження передньої долі залози, і симптоми стають очевидними незабаром після пологів. У хронічних випадках виявляються ушкодження менше, і симптоми можуть не з'являтися в протягом декількох місяців або років після пологів.
Найбільш поширені перші ознаки синдрому Шихана - агалактия, тобто відсутність лактації. Через тривале нестачі естрогенів в належний час після пологів не відновлюється менструальний цикл, зменшуються молочні залози, стоншується слизова оболонка піхви. А дефіцит гонадотропіну виражається в аменорее, олігоменореї, зниженні лібідо. У деяких жінок місячні відновлюються, і повторна вагітність можлива.
Характерна симптоматика дефіциту тиреотропного гормону при синдромі Шихана проявляється втомою і порушенням терморегуляції з непереносимістю холоду; сухістю шкіри, випаданням волосся і ламкістю нігтів; запорами і збільшенням маси тіла. Ці симптоми зазвичай розвиваються поступово.
Наслідки дефіциту соматотропіну обмежуються певною втратою м'язової сили, збільшенням жирової тканини в організмі і підвищеною чутливістю до інсуліну. Як при гострій, так і при хронічній формі можуть бути ознаки нецукрового діабету: сильна спрага і підвищений діурез (об'єм сечі).
Симптоми синдрому Шихана включають і ознаки вторинної недостатність кори надниркових залоз, тобто нестачі АКТГ. Це зниження загального тонусу організму і втрата маси тіла, гіпоглікемія (низький рівень цукру в крові), анемія та гіпонатріємія (низький рівень натрію). Дефіцит даного гормону призводить до хронічної гіпотонії з непритомність і ортостатичну гіпотензію, нездатності реагувати на стрес. Також спостерігається гіпопігментація і складки на шкірі (через декількох тижнів або місяців після пологів).
Загострення надниркової недостатності, яка потребує термінової медичної допомоги, відбувається при важких інфекціях або хірургічних втручаннях.
Ускладнення і наслідки
Важка гипофизарная недостатність при синдромі Шихана може призводити до коми і летального результату.
Менш поширений також потенційно небезпечний для життя післяпологовий пангипопитуитаризм - коли уражається 90% тканин аденогипофиза. Наслідки і ускладнення цієї важкої форми синдрому Шихана: постійне низький артеріальний тиск, серцева аритмія, низький рівень цукру в крові (гіпоглікемія), анемія гипохромного типу.
Діагностика синдрому Шихана
Зазвичай діагностика синдрому Шихана заснована на клінічних ознаках і історії хвороби пацієнток, зокрема, мало місце кровотеча під час пологів або будь-які інші ускладнення, пов'язані з пологами. Важлива інформація щодо проблем з лактацією або відсутність менструацій після пологів, які є двома важливими ознаками даного синдрому.
Для перевірки рівня гормонів гіпофіза (ТТГ, АКТГ, ФСГ, ЛГ, Т4), кортизол і естрадіолу необхідний аналізи крові.
Інструментальна діагностика - з використанням комп'ютерної томографії (КТ) або магнітно-резонансної томографії (МРТ) головного мозку - дозволяє досліджувати розмір і структуру гіпофіза. На ранніх стадіях гіпофіз розширено, з протягом часу заліза атрофується, і розвивається такий виявляється при скануванні діагностична ознака патології, як «пусте турецьке сідло», тобто відсутність гіпофіза в гіпофізарної кісткової ямці біля основи мозку.
Диференціальна діагностика
Завдання, яке повинна виконати диференціальна діагностика, полягає у визначенні інших захворювань, що проявляються гіпопітуїтаризмом: аденоми гіпофіза, краніофарінгіоми, менінгіоми, хордоми, епендимоми або гліоми.
Гіпофіз може бути пошкоджений при абсцесі мозку, менінгіті, енцефаліті, нейросаркоідозе, гістіоцитоз, гемохроматозе, аутоімунному або лимфобластном гіпофіза, а також при аутоімунному антифосфоліпідним синдромі.
До кого звернутись?
Лікування синдрому Шихана
Лікування синдрому Шихана - довічна замісна гормональна терапія із застосуванням синтетичних аналогів тропних гормонів яєчників, щитовидної залози, кори надниркових залоз.
Так, дефіцит АКТГ і кортизолу компенсується прийомом глюкокортикоїдів (Гідрокортизону або Преднізолону). Препарати тироксину (Льовотіроксин, тетрайодтіронін і ін.) Замінює гормон щитовидної залози, а скорегувати їх дозування допомагають дані аналізів крові про сироваткових рівнях вільного тироксину.
Недолік естрогену зазвичай поповнюється використанням оральних контрацептивів, і ці гормони повинні прийматися жінками з синдромом Шихана до настання віку менопаузи.
Ендокринологи відзначають, що якщо рівень вмісту гормонів в крові контролюється, побічних ефектів, як правило, не буває. Побічні ефекти можуть бути, коли доза гормональних препаратів занадто висока або занадто низька. Тому пацієнтки з даними синдромом перебувають на диспансерному обліку, проходять регулярні огляди і здають аналізи крові на гормони.

