Рентген шийного відділу хребта з функціональними пробами
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
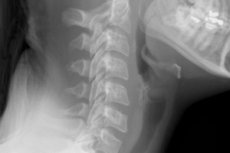
Шийний відділ хребетного стовпа - це самий рухливий його ділянку, щодня відчуває колосальне навантаження, яка часто призводить до травм і деформації хребців. Справа в тому, що на даному відрізку м'язовий апарат дещо слабше, ніж в інших областях хребта. В результаті страждають і м'язи, і хребці, і зв'язки, і навіть тканини головного мозку - через перекриття кровотоку деформованими хребцями і спазмированной мускулатурою. Часто для визначення причини неполадки в організмі доводиться проводити рентген шийного відділу - це доступний, точний і швидкий діагностичний спосіб виявлення базових порушень в кістково-м'язової системи. [1]
Показання
В яких випадках лікар може наполягати на проведення рентгена шийного відділу:
- при болях в області шиї, якщо походження їх невідоме, або ставиться під сумнів;
- при больових відчуттях або періодичних оніміння в плечовій області;
- при болях в голові, шум у вухах незрозумілого походження;
- при регулярному хрускіт шийних хребців, що приносить людині досить сильний дискомфорт;
- при обмеженні рухів шиєю;
- при слабкості і оніміння рук;
- при регулярних нападах мігрені, запамороченнях, періодичному погіршенні зору, при постійній сонливості і апатії, порушеною концентрації уваги;
- при травмах, поданих, інших пошкодженнях верхнього сегмента хребетного стовпа.
Необхідність проведення рентгена шийного відділу оцінює лікар в кожній конкретній ситуації. У більшості випадків такий спосіб діагностики дозволяє медичного фахівця швидко і безпомилково визначитися з діагнозом і приступити до адекватного лікування.
Підготовка
Рентген шийного відділу - це відносно проста діагностична процедура, яка не потребує спеціальних підготовчих заходів з боку пацієнта. Не потрібно дотримуватися будь-якої особливої дієти, приймати певні препарати або голодувати: досить прийти в рентгенологічний кабінет, зняти одяг, що прикриває досліджувану область, а також будь-які металеві предмети (ланцюжок, біжутерію, сережки, знімні протези). Якщо рентген шийного відділу проводиться планово, то пацієнт повинен заздалегідь подумати про підготовку, надіти одяг, який легко знімати, а всі металеві предмети і прикраси залишити вдома. Для чого це потрібно? Структура металу не здатна пропускати через себе рентгенівське випромінювання, тому предмети з цього матеріалу виявляться «сфотографованими» на знімку, що може перешкодити адекватному розгляду зображення. [2]
Техніка рентгена шиї
Рентген шийного відділу частіше виконується, коли пацієнт сидить, або стоїть. При цьому неісследуемие частини тіла необхідно прикрити спеціальної свинцевою пластиною або фартухом (що особливо важливо, якщо діагностика проводиться маленьким дітям або вагітній жінці).
Спеціаліст-рентгенолог, який виконує процедуру, безпосередньо в момент фіксації зображення виходить з рентгенологічного приміщення. Якщо ж з яких-небудь причин його присутність необхідна, то він повинен надіти відповідну свинцеву захист.
В ході фіксації знімка пацієнт повинен слідувати вказівкам рентгенолога, зберігати повну нерухомість. Рухатися можна тільки в тому випадку, якщо про це попросить доктор - наприклад, в деяких ситуаціях виникає потреба змінити позу, нагнутися, вдихнути і ін.
Іноді лікар наполягає на проведенні знімків в різних проекціях, що може зажадати повторного проведення діагностики.
- Рентген шийного відділу в двох проекціях - передній і бічний - це досить часта процедура, яка дозволяє лікарю докладніше розглянути досліджувану ділянку. Для отримання «бічного» знімка пацієнтові доводиться прилягти на бік - наприклад, на кушетку. А для отримання «переднього» знімка необхідно лягти на спину.
- Хребетний стовп в деяких місцях відрізняється особливою рухливістю, тому часто проводять рентген шийного відділу з функціональними пробами. Такі проби мають на увазі необхідність в нахилах або поворотах голови під певним кутом; іноді лікар просить пацієнта зігнутися, лягти або навіть відкрити рот. Завдання доктора в цьому випадку - підбір вірного нахилу рентгенівської трубки. Завдання пацієнта - уважно парувати лікаря і виконувати його вказівки.
- Рентген шийних хребців іноді проводиться в поєднанні з рентгеном інших хребетних відділів - наприклад, грудного. У даній ситуації говорять про третю рентгенологічної проекції.
- Рентген 1 шийного хребця зазвичай виконується через відкритий рот пацієнта. Хворий укладається на спину, витягає руки вздовж тіла. Серединну сагиттальную площину голови розміщують перпендикулярно площині кушетки. Голову пацієнта закидають назад так, щоб площина між нижнім краєм верхньощелепних різців і нижнім краєм потиличної кістки перебувала перпендикулярно площині кушетки. Пацієнт максимально відкриває рот, а центровий потік променів направляється вертикально на нижній край верхньощелепних різців. [3]
- Рентген шийно-комірцевої зони має на увазі виконання знімків задньої поверхні шиї до рівня IV грудного хребця, а також поверхні грудної клітки до II ребра.
- Рентген шийного відділу дитині проводять тільки при наявності вагомих свідчень - наприклад, при болях в голові незрозумілого походження, при оніміння рук, викривленні хребта, при безпричинних болях в руках, а також при підозрі пухлин, патологічних змін дисків, ознаках гриж і локальних запальних процесів.
- Рентген грижі шийного відділу дозволяє відмінно візуалізувати проблему, не вдаючись до більш дорогої процедури МРТ. Грижа супроводжується зміщенням пульпозного ядра з розривом фіброзного кільця: в результаті відбувається здавлювання нервових корінців - своєрідних спинномозкових відгалужень. Порушується кисневе і поживне постачання корінців нервів, погіршується нервово-імпульсна провідність. [4], [5]
- Рентген при остеохондрозі шийного відділу хребта дозволяє визначити рівень зменшення висоти міжхребцевих дисків, межі локалізації дистрофічних і дегенеративних змін в хребті, зафіксувати крайові розростання. Зазначені порушення можна спостерігати переважно у літніх пацієнтів. Остеохондроз викликає поява ниючих і періодичних болів в шиї і / або голові: якщо ж такі болі сильні або постійні, то потрібно задіяти додаткові діагностичні методи у вигляді комп'ютерної або магнітно-резонансної томографії. [6]
- Рентген при підвивихи шийного хребця проводиться з використанням бічній проекції. Знімок робиться таким чином, щоб було видно не тільки шийні хребці, а й нижня частина потиличної кістки, а також тверде небо. Співвідношення верхніх шийних хребців і розмір хребетного каналу доктор визначає за допомогою певних рентгенометричних підрахунків. [7]
- Рентген при нестабільності шийного відділу дозволяє зафіксувати зміщення хребців. По суті, нестабільність проявляється в патологічній рухливості в сегменті хребетного стовпа - наприклад, в збільшенні амплітуди адекватних рухів, або в появі нетипових нових ступенів вільної рухливості. Раніше побачити таке порушення на рентгенологічному зображенні не представлялося можливим, однак тепер фахівці помітили, що на проблему вказує видиме зміщення хребців з надлишковою рухливістю хребетних сегментів. [8], [9]
- Рентген при шийному лордозе допомагає розглянути проблему: дугоподібний вигин, звернений опуклістю вперед. Як правило, це дослідження проводять при порушеннях постави, болях в шийному відділі, оніміння рук і регулярних головних болях. Патологічний шийний лордоз може виникати в результаті родової травми, хвороб хребта або всього організму (наприклад, подібне трапляється при порушенні обміну речовин, розвитку пухлинних процесів та ін.). [10]
- Рентген при зміщенні шийних хребців полягає в наступному. Норма при згинанні полягає в зміщенні відносно один одного всіх хребців шийного відділу: при цьому величина його дорівнює і не виходить за межі 3 мм. При перевищенні цієї норми, як у всіх хребців, так і у 1-2, на тлі відсутності симптомів фізіологічної рухливості інших хребців, кажуть про патологічну нестабільності шийного відділу.
- Рентген при унковертебральном артрозі шийного відділу дозволяє побачити руйнування або деформацію міжхребцевих дисків і міжхребцевих суглобів хребта. Найбільш часто болючий процес виникає між I і II шийними хребцями. Поставити діагноз унковертебральний артрозу без застосування рентгена шийного відділу або МРТ неможливо. [11]
Протипоказання до проведення
Відомий ряд протипоказань, при яких лікар не буде направляти пацієнта на рентген шийного відділу, вибравши іншу, альтернативну діагностичну процедуру. Наприклад, рентген не проводять:
- якщо пацієнт знаходиться у важкому і несвідомому стані;
- жінкам під час вагітності (на розсуд лікаря);
- якщо у пацієнта є відкритий пневмоторакс.
- Рентген з контрастуванням протипоказаний:
- при підвищеній чутливості до складу контрастного препарату;
- при патологіях щитовидної залози;
- при активній формі туберкульозу;
- при декомпенсованих станах захворювань печінки і нирок;
- при декомпенсованому цукровому діабеті.
Період виношування вважається відносним протипоказанням, і лікар повинен вжити всіх необхідних заходів обережності, направляючи жінку на рентген шийного відділу при вагітності. Однак перш доктор завжди оцінює можливу небезпеку процедури: особливо небажано робити рентген в першому триместрі і в останньому триместрі. Якщо з діагностикою та лікуванням можна почекати до народження малюка, то потрібно так і зробити, не піддаючи жінку і плід зайвому ризику. [12], [13]
Норма
Як працює рентген? Його промені при проходженні через тканини тіла формують зображення, яке передається на екран, або отражаемое на знімку. Тканини, які добре пропускають промені, на зображенні будуть пофарбовані в темні відтінки, а тверді тканини, які поглинають промені, будуть світлими.
Якщо дослідження було проведено правильно, без помилок, то лікар без проблем зможе розшифрувати і описати зображення. Опис включає в себе оцінку стану хребців (їх висота і розташування) і хребетних вигинів, відстань між хребцями, аналіз затемнених ділянок (наявність порушень цілісності кістки, структурних змін - переломів, деформацій, остеопорозу), аналіз світлих ділянок (наявність новоутворень або метастазів, запальних вогнищ). [14]
Грунтуючись на отриманих даних, лікар зможе поставити діагноз і розпочати відповідного лікування. При необхідності буде призначена додаткова діагностика.
Шийні ребра на рентгені
Шийні ребра - це вроджений дефект, переважно двосторонній. Найчастіше трапляється, що шийні ребра відведені від сьомого шийного хребця, рідше - від шостого, п'ятого чи четвертого хребця. Іноді ребра доходять до грудини і з'єднуються з нею за допомогою хрящового суглоба, або закінчуються вільним кінцем, не доходячи до грудини приблизно на 5,5 см. Якщо шийні ребра неповні (не перевищують 7 см), то їх кінці стикаються з підключичної артерією і нервовим сплетінням плеча. [15]
Найчастіше власники такої аномалії не підозрюють про її існування до проведення рентгена шийного відділу. Однак рудименти можуть істотно і негативно впливати на здоров'я людини: в руках спостерігаються оніміння, гіперестезії, невралгії, пальцевая контрактура. При збільшенні нервово-судинних порушень може розвиватися ішемічна кистевая контрактура, аж до гангрени кінцівки. Для недопущення ускладнень, дуже важливо раніше проведення рентгена шийного відділу, з подальшим хірургічним втручанням. [16], [17]
Ускладнення після процедури
Метод рентгенографії заснований на дії іонізуючого випромінювання, яке певною мірою становить ризик для пацієнта, оскільки може ініціювати розвиток онкологічних патологій. Саме із цієї причини в медицині існує принцип ALARA, за яким ступінь впливу іонізуючих променів повинна бути приведена до розумного мінімального обсягу. Це означає, що лікар повинен завжди зважувати і оцінювати потенційну шкоду від проведення дослідження, а також небезпека, яка може статися при відмові від рентгена.
Особливість рентгенівських променів полягає в їх прекрасної проникаючої здатності і можливості впливу на всю досліджувану область. Фахівці пояснюють потенційну шкоду процедури пошкодженням ДНК діляться клітинних структур. Як результат - з'являються мутації, що підсилює ризик формування пухлинних процесів. [18]
Однак потрібно розуміти, що променеве навантаження завжди вимірюють і враховують. Наприклад, один знімок рентгена шийного відділу володіє променевим навантаженням, що не перевищує 1 мЗв (мілізіверт). Це означає, що така процедура здатна підвищити ризик онкологічного захворювання у людини приблизно на 0,0000055%. Як стверджують фахівці, вищезазначений ризик значно менша, ніж ризик потрапити в аварію під час поїздки в таксі або громадському транспорті.
Більшість лікарів наполягає на тому, що радіації під час рентгену боятися не слід, оскільки небезпека негативних наслідків мізерно мала, а ось ризик невірної діагностики або призначення неправильного лікування дійсно високий.
Крім цього, неправильно співвідносити кожне епізодичне виявлення злоякісної пухлини з тим, що людина проходила рентген шийного відділу, або іншій області.
У деяких випадках рентген шийного відділу потрібно проводити з використанням спеціального контрастної речовини - для кращої візуалізації та більш чіткого визначення судинної мережі і меж тканин. Контрастування проводять внутрішньовенно: як правило, вводять специфічні йодовмісні препарати. Але у окремих пацієнтів після такого введення можуть розвиватися ускладнення:
- висипання на шкірі;
- болю в голові, запаморочення;
- утруднення дихання;
- набряки.
Щоб їх уникнути, то ще до введення контрастного компонента проводять перевірку на відсутність у людини алергії. За медичною статистичної інформації, подібного роду ускладнення фіксуються менш ніж в 1% випадків. [19], [20]
Догляд після процедури
У будь-якому особливому догляді після процедури рентгена шийного відділу пацієнт не потребує. При бажанні, можна провести невелику профілактику - з метою виведення мінімальної дози радіації, яка потрапила в організм.
Найбільш простим і поширеним профілактичним методом є вживання чашки молока, яке прекрасно справляється зі своїм завданням, пов'язуючи і прискорюючи виведення радіонуклідів. Дорослі пацієнти можуть випити склянку якісного сухого виноградного вина, яке також нейтралізує результат опромінення.
Оптимальна заміна сухому вину - натуральний виноградний сік з м'якоттю, або просто хороша велике гроно винограду, або інший натуральний сік власного віджиму. Пакетовані соки, які продаються в магазинах, для подібних цілей не підходять, і навіть можуть погіршити стан. [21]
З харчових продуктів в раціон бажано додати такі, які містять в своєму складі йод. Наприклад, відмінно підійдуть морепродукти, морська риба, зелень, хурма та ін.
Якщо рентген шийного відділу проводився неодноразово за відносно короткий період часу, то зазначені продукти потрібно щільно ввести в раціон. Крім цього, важливо регулярно вживати кисломолочну продукцію, овочі.
При частих рентгенологічних обстеженнях особливо рекомендуються такі продукти:
- нерафіновані олії;
- натуральні соки, відвари і компоти з сухофруктів і ягід, трав'яні настої;
- мед, прополіс;
- рис, вівсяна каша;
- овочі, зелень;
- перепелині яйця в сирому вигляді.
Важливо пити після процедури протягом дня велика кількість рідини, що допомагає швидше очистити організм.
Відгуки
Згідно з численними відгуками, рентген шийного відділу, зроблений за допомогою якісного обладнання, є досить інформативним способом діагностики. Ще краще, якщо рентгенологічний апарат буде цифровим: це дозволить провести якісне дослідження з мінімально можливою дозою опромінення. Як пояснюють фахівці, цифрові рентгенологічні пристрої дають в рази меншу променеве навантаження на організм, на відміну від апаратів «старого» типу.
Крім рентгена, дослідження шийного відділу можна провести за допомогою магнітно-резонансної томографії. Точної відповіді на питання, що краще МРТ або рентген шийного відділу - не існує. Наприклад, при травматичних ушкодженнях часто цілком достатньо проведення простого, доступного і швидкого рентген-дослідження. А МРТ призначають в більш складних або неясних випадках, або при вагітності пацієнтки, або при неможливості проведення рентгенологічного дослідження з яких-небудь причин. Рішення про заміну рентгена більш дорогою процедурою МРТ приймає лікуючий лікар.

