Медичний експерт статті
Нові публікації
Біопсія простати за раку передміхурової залози
Останній перегляд: 07.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
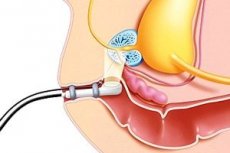
До появи методу визначення ПСА біопсію простати проводили лише для уточнення діагнозу та призначення гормональної терапії у разі пальпованих змін у залозі або метастазів раку простати.
Наразі рання діагностика дозволяє виявити локалізовані форми раку передміхурової залози та провести радикальне лікування, тому очікується, що біопсія надасть додаткову інформацію, яка впливає на вибір методу лікування.
Види біопсії простати
Основним методом проведення біопсії є багаторазова пункційна біопсія передміхурової залози під трансректальним ультразвуковим контролем голкою 18 G. При супутній антибактеріальній терапії ризик ускладнень низький. Виконання біопсії голкою 14 G пов'язане з високим ризиком інфекційних ускладнень та кровотечі.
Близько 18% випадків раку передміхурової залози діагностується при виявленні пальпованого утворення в простаті. У 13-30% випадків рівень ПСА становить від 1 до 4 нг/мл. При пальпації вузла в залозі рекомендується цілеспрямована біопсія. Чутливість біопсії, виконаної під контролем дуплексного ультразвукового дослідження з контрастуванням, не поступається чутливості множинної біопсії. Однак цей метод дослідження ще не отримав загального визнання.
Згідно з дослідженнями, при вмісті ПСА близько 4-10 нг/мл рак підтверджується лише у 5,5% випадків. При одночасній первинній біопсії цей показник зростає до 20-30. Відносним показанням до біопсії є зниження порогового рівня ПСА до 2,5 нг/мл. Під час секстантної біопсії при рівні ПСА 2,5-4 нг/мл виявлення раку передміхурової залози становить 2-4%, але при розширеній техніці біопсії (12-14 уколів) зростає до 22-27%. Слід зазначити, що латентний рак виявляється у 20% випадків (об'єм пухлини менше 0,2 см3 ). Таким чином, зниження верхньої межі норми ПСА призводить до виявлення клінічно незначущих пухлин, які не загрожували б життю навіть без лікування. Поки що недостатньо даних для встановлення верхньої межі норми ПСА, яка дозволяє виявляти непальповані, але клінічно значущі пухлини. При визначенні відносних показань необхідно враховувати інші показники ПСА (підвищення, час подвоєння тощо). Підвищення верхньої межі ПСА, при якій необхідна біопсія, є нераціональним, оскільки залишається висока ймовірність виявлення раку передміхурової залози. Тільки у віці понад 75 років можливе підвищення верхнього порогового значення до 6,5 нг/мл.
Цілеспрямована біопсія простати необхідна лише у випадку пальпованої пухлини та рівня ПСА понад 10 нг/мл. Для уточнення діагнозу у разі метастатичного або місцево-поширеного процесу достатньо отримати 4-6 біопсій. В інших випадках рекомендується проведення багаторазових біопсій.
За останні 15 років поширення набула методика біопсії, запропонована К. К. Ходжем та ін. (1989). Її суть полягає у взятті зразків біопсії посередині між серединною борозенкою та латеральним краєм передміхурової залози з основи, середньої частини та верхівок обох часток, через що методика отримала назву сектантної (6-точкової) біопсії. Метод 6-точкової біопсії згодом був удосконалений таким чином, що до зразків біопсії були включені задньолатеральні частини периферичної зони залози, недоступні за стандартної методики. Крім того, зі збільшенням об'єму передміхурової залози частота виявлення раку за допомогою сектантної методики зменшується. Необхідна кількість зразків тканин потребує уточнення. Майже у всіх дослідженнях збільшення кількості зразків біопсії підвищувало чутливість методу (порівняно з 6-точковою біопсією). Чутливість біопсії тим вища, чим більша кількість зразків біопсії досліджується. У випробуваннях на моделях залоз було виявлено, що якщо об'єм пухлини становить 2,5, 5 або 20% від об'єму залози, то за допомогою секторальної біопсії пухлина діагностується у 36, 44 та 100% випадків. При проведенні біопсії слід враховувати, що у 80% випадків пухлина виникає в периферичній зоні. Згідно з одним дослідженням, взяття 13-18 біопсій підвищило чутливість методу на 35%. Віденські нормограми (2003) відображають зв'язок між кількістю ін'єкцій, віком пацієнта та об'ємом простати. Точність прогнозу становить 90%.
Залежність кількості біопсій від віку пацієнта та об'єму простати з позитивною прогностичною точністю 90%
Вік, роки |
Об'єм простати, мл |
|||
<50 |
50-60 |
70 |
>70 |
|
20-29 |
6 |
8 |
8 |
8 |
30-39 |
6 |
8 |
10 |
12 |
40-49 |
8 |
10 |
12 |
14 |
50-59 |
10 |
12 |
14 |
16 |
69 |
12 |
14 |
16 |
- |
>70 |
14 |
16 |
18 років |
- |
Доведено, що захоплення перехідної зони залози під час первинної біопсії недоцільне, оскільки рак там зустрічається дуже рідко (менше 2% випадків). Наразі найпоширенішою є 12-точкова біопсія. Велике значення надається не лише кількості проколів, але й куту голки.
Висновок біопсії раку простати
Гістологічний звіт обов'язково повинен відображати такі моменти:
- локалізація біопсій; особливо важливо при плануванні радикальної простатектомії; поширення пухлини на одну або обидві частки враховується при проведенні нервозберігаючої операції; якщо уражена верхівка залози, стадія її мобілізації складніша; існує висока ймовірність позитивного хірургічного краю при виділенні сфінктера уретри;
- орієнтація біопсії відносно капсули залози; для уточнення дистальний (ректальний) зріз забарвлюють спеціальним розчином;
- наявність ПІН-коду;
- об'єм біопсійного ураження та кількість позитивних пункцій;
- Глісонова диференціація пухлинних клітин;
- екстракапсулярне поширення – виявлення в біоптатах капсули простати, прилеглої жирової тканини та інвазивної пухлинної тканини, що важливо для вибору методу лікування;
- периневральна інвазія, що вказує на поширення пухлини за межі передміхурової залози з ймовірністю 96%;
- судинна інвазія;
- інші гістологічні зміни (запалення, гіперплазія передміхурової залози).
Якщо вищезазначені показники не відображені в гістологічному звіті, то необхідно вказати місцезнаходження та кількість позитивних біопсій, а також ступінь диференціації пухлини за шкалою Глісона.
 [ 7 ]
[ 7 ]
Інтерпретація даних біопсії при раку передміхурової залози
Інтерпретація даних біопсії вимагає індивідуального підходу. Якщо перша біопсія негативна, необхідна повторна біопсія, ймовірність виявлення раку становить 10-35%. При тяжкій дисплазії ймовірність виявлення раку сягає 50-100%. У цьому випадку обов'язкова повторна біопсія протягом наступних 3-6 місяців. Доведено, що дві біопсії можуть виявити більшість клінічно значущих пухлин. Навіть після взяття великої кількості біопсій та негативного результату першої біопсії, повторна біопсія досить часто виявляє рак. При підозрі на рак передміхурової залози жоден з діагностичних методів не забезпечує достатньої чутливості, щоб уникнути повторної біопсії. Випадки виявлення одного ураження потребують особливої уваги. Клінічно незначний рак (об'єм пухлини менше 0,5 см3 ) після радикальної простатектомії спостерігається у 6-41% випадків. У цій ситуації необхідно комплексно оцінити клінічну ситуацію та визначити тактику лікування. Найважливішими факторами є вік пацієнта, рівень ПСА, ступінь диференціації пухлини, об'єм біопсійних уражень та клінічна стадія. Наявність високодиференційованої простатичної внутрішньоепітеліальної неоплазії (ПІН) у зразках біопсії може свідчити про злоякісний процес у передміхуровій залозі. Таким пацієнтам рекомендується пройти повторну біопсію через 3-12 місяців, особливо якщо спочатку було отримано 6 зразків біопсії. Показаннями до повторної біопсії є пальпована пухлина в передміхуровій залозі, підвищення рівня ПСА та тяжка дисплазія при першій біопсії.

