Медичний експерт статті
Нові публікації
Вагінальна трихомонада
Останній перегляд: 29.06.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
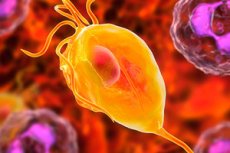
Вагінальна трихомонада, або Trichomonas vaginalis, – це одноклітинний мікроорганізм, який може спричинити вагінальне захворювання, яке називається трихомоніаз. Trichomonas vaginalis – це паразит, який передається статевим шляхом під час статевого акту.
Ось деяка інформація про вагінальні трихомонади та трихомоніаз:
- Симптоми: Трихомоніаз може проявлятися різноманітними симптомами, включаючи свербіж, печіння, вагінальні виділення (зазвичай зеленувато-жовтого кольору та запаху), біль під час статевого акту та вагінальний дискомфорт. У деяких жінок трихомоніаз може бути безсимптомним.
- Діагностика: Трихомоніаз зазвичай діагностується шляхом лабораторного дослідження зразка вагінальних виділень або сечі для виявлення Trichomonas vaginalis.
- Лікування: Трихомоніаз лікують протипаразитарними препаратами, які зазвичай приймають перорально. Лікування має призначити лікар.
- Наслідки: Якщо не лікувати трихомоніаз, він може спричинити інші гінекологічні інфекції та збільшити ризик зараження іншими інфекціями, що передаються статевим шляхом, включаючи ВІЛ. У вагітних жінок трихомоніаз також може збільшити ризик ускладнень вагітності та недоношених дітей.
- Профілактика: Використання презервативів під час сексу може зменшити ризик передачі трихомоніазу та інших інфекцій, що передаються статевим шляхом.
Структура вагінальної трихомонади
Трихомонада вагінальна (Trichomonas vaginalis) – це одноклітинний мікроорганізм, який викликає вагінальну інфекцію, що називається трихомоніазом. Структура Trichomonas vaginalis включає такі основні елементи:
- Тіло трихомонади: Трихомонади мають пір'ясте або овальне тіло, яке зазвичай невелике та рухається завдяки джгутикам (волоскоподібним моторам).
- Джгутики (волоскоподібні моторики): це одна з характерних рис трихомонад. Вона має низку довгих волоскоподібних моториків, або джгутиків, які забезпечують мікроорганізму рухливість та здатність рухатися в рідкому середовищі.
- Цитоплазма: Усередині трихомонади знаходиться цитоплазма, яка містить різні органели, включаючи ядро, мітохондрії та інші структури, необхідні для життєдіяльності клітини.
- Оболонка та мембрани: Трихомонади мають оболонку або мембрану, яка оточує їхню клітину.
- Ядро: Ядро містить генетичну інформацію, необхідну для функціонування мікроорганізму.
- Блакитні тільця: Блакитні тільця можуть бути присутніми в цитоплазмі трихомонад, які являють собою структури, що містять залізо та сірку, що відіграють певну роль в метаболізмі та енергетичних процесах.
Структура вагінальних трихомонад може змінюватися залежно від їхнього стану та середовища. Трихомонади зазвичай виявляються у вагінальних мазках при діагностиці трихомоніазу.
Життєвий цикл вагінальної трихомонади
Вагінальна трихомонада, або Trichomonas vaginalis, – це найпростіший мікроорганізм, який викликає інфекцію, відому як трихомоніаз (trichomoniasis vaginalis). Життєвий цикл вагінальної трихомонади можна описати наступним чином:
- Трофозоїти (трофонти): це активна та інфекційна форма вагінальних трихомонад. Трофозоїти мають характерну форму з джгутиками (джгутиками), які використовуються для руху та прикріплення до клітин слизової оболонки піхви. Ця форма мікроорганізму здатна викликати симптоми інфекції.
- Поділ та реплікація: Трофозоїти можуть ділитися шляхом бінарного поділу, що призводить до збільшення їхньої кількості у піхві.
- Активна інфекція: трофозоїти можуть викликати запалення та подразнення слизової оболонки піхви, що може призвести до симптомів трихомоніазу, включаючи свербіж, печіння, біль при сечовипусканні та виділення.
- Пасивна форма: За певних умов, таких як сухість або низький рівень кисню, трофозоїти можуть трансформуватися в більш інактивовану та стабільну форму, яка називається цистою. Цисти можуть виживати в зовнішньому середовищі та служити джерелом інфекції.
- Поширення: Вагінальна трихомонада поширюється статевим шляхом, включаючи вагінальний та оральний секс. Вона також може відбуватися через використання спільних предметів, таких як рушники або спідня білизна.
- Цикл інфекції: Вагінальна трихомонада може спричиняти повторні епізоди інфекції, особливо якщо її не лікувати належним чином. У деяких випадках це робить інфекцію хронічною.
Шляхи зараження
Шлях зараження вагінальною трихомонадою (Trichomonas vaginalis) – статевий, і інфекція передається під час статевого акту. Ось додаткова інформація про шляхи зараження:
- Статевий контакт: Основним шляхом зараження трихомоніазом є статевий контакт із інфікованим партнером. Трихомонади можуть бути знайдені у вагінальних або уретральних виділеннях інфікованої жінки або чоловіка. Передача відбувається під час статевого акту через контакт із інфікованими виділеннями.
- Вертикальна передача: Вертикальна передача трихомоніазу від інфікованої матері через пологовий процес може статися у новонароджених. Однак це трапляється рідко.
- Громадські місця: Всупереч деяким міфам, трихомонада не передається через громадські туалети, басейни, ванни або такі предмети, як рушники. Вона не може довго існувати поза тілом і не поширюється поза статевим контактом.
Для запобігання зараженню трихомоніазом рекомендується використовувати презервативи під час статевого акту. Презервативи можуть зменшити ризик передачі, але не виключають його повністю, оскільки трихомонади можуть знаходитися не лише в області геніталій, але й в уретрі, сечівнику, уретрі та піхві.
Патогенез
Патогенез вагінальної трихомонади (Trichomonas vaginalis) пов'язаний з її здатністю викликати інфекцію в піхві жінок та уретрі у чоловіків. Процес інфекції та патогенез можуть бути наступними:
- Статевий контакт: Trichomonas vaginalis передається статевим шляхом під час статевого контакту з інфікованим партнером. Це означає, що людина може заразитися Trichomonas vaginalis через незахищений секс із інфікованим партнером.
- Введення в піхву: Після контакту зі слизовою оболонкою піхви або уретри трихомонади можуть проникати в епітеліальні клітини та починати розмноження.
- Пошкодження тканин: Процес розмноження трихомонад може спричинити пошкодження тканин слизової оболонки піхви або уретри. Це може призвести до запалення, подразнення та таких симптомів, як свербіж, печіння та біль.
- Виділення та запалення: Trichomonas vaginalis може спричиняти зміни у складі вагінальних виділень. Зазвичай виділення при трихомоніазі мають зеленувато-жовтий колір і неприємний запах. Виділення можуть містити велику кількість запальних клітин і лейкоцитів, що свідчить про запальну реакцію організму.
- Підвищений ризик інших інфекцій: трихомонади можуть підвищити вразливість слизової оболонки, роблячи її більш сприйнятливою до інших інфекцій. Наприклад, вони можуть збільшити ризик ВІЛ та інших інфекцій, що передаються статевим шляхом.
Симптоми
Трихомоніаз (вагінальна інфекція, спричинена трихомонадами) може проявлятися різноманітними симптомами. У деяких жінок він може бути безсимптомним, тоді як в інших можуть спостерігатися такі ознаки та симптоми:
- Виділення з піхви: одним із найхарактерніших симптомів трихомоніазу є рясні, пінисті, зеленувато-жовтуваті або сірувато-зеленуваті виділення з піхви. Вони можуть мати неприємний запах, що нагадує запах риби.
Інфекція, спричинена вагінальною трихомонадою (Trichomonas vaginalis), може супроводжуватися різними видами вагінальних виділень, які можуть мати такі характеристики:
- Рясні виділення: Виділення при трихомоніазі можуть бути рясними та вологими. Це може призвести до необхідності частої зміни спідньої білизни або використання гігієнічних прокладок.
- Колір: Зазвичай виділення при трихомоніазі мають зеленувато-жовтий колір, хоча вони також можуть бути сіруватими або сірувато-зеленими.
- Запах: Виділення можуть мати неприємний запах, який зазвичай описується як рибний або металевий.
- Консистенція: Виділення при трихомоніазі часто мають рідку або пінисту консистенцію.
- Супутні симптоми: Окрім виділень, інфекція може супроводжуватися свербінням, печінням, болем або дискомфортом у піхві.
Важливо зазначити, що не всі жінки, інфіковані трихомонадами, проявляють симптоми, і інфекція може протікати безсимптомно.
- Свербіж та подразнення у піхві: багато жінок з трихомоніазом відчувають свербіж, печіння та подразнення у піхві та на зовнішніх статевих органах.
- Набряк та почервоніння: Запалення стінок піхви може призвести до набряку та почервоніння.
- Біль під час сечовипускання: у деяких жінок трихомоніаз може викликати дискомфорт і біль під час сечовипускання.
- Біль внизу живота: У деяких випадках інфекція може викликати біль або дискомфорт внизу живота.
- Біль під час сексу: Інфекція може призвести до болю або дискомфорту під час статевого акту.
- Статевий контакт та дизурія: трихомоніаз може передаватися статевим шляхом, і чоловіки також можуть відчувати дизурію (біль та утруднене сечовипускання).
- Безсимптомний перебіг: деякі жінки та чоловіки можуть мати інфекцію без явних симптомів.
Важливо зазначити, що симптоми трихомоніазу можуть відрізнятися за інтенсивністю та тривалістю.
У чоловіків симптоми трихомоніазу можуть проявлятися по-різному та можуть включати такі ознаки:
- Печіння та свербіж уретри: Чоловіки з трихомоніазом можуть відчувати печіння та свербіж в уретрі (сечівнику).
- Біль або дискомфорт під час сечовипускання: Інфекція може викликати біль або дискомфорт під час сечовипускання.
- Виділення з уретри: у деяких чоловіків можуть спостерігатися виділення з уретри білого, зеленуватого або сіруватого кольору. Виділення можуть мати неприємний запах.
- Біль або дискомфорт у мошонці: Деякі чоловіки можуть відчувати біль або дискомфорт у мошонці.
Важливо зазначити, що у деяких чоловіків трихомонадна інфекція може протікати безсимптомно, тобто без видимих ознак. Безсимптомні інфекції можуть бути небезпечними, оскільки чоловік не знає про свій статус і може передати інфекцію партнеркам.
Трихомонади у дітей
Вагінальна трихомонадна інфекція (трихомоніаз) зазвичай пов'язана зі статевим життям і частіше зустрічається у підлітків та дорослих. У дітей трихомоніаз зустрічається вкрай рідко, а якщо й трапляється, то переважно у дітей, які зазнали сексуального насильства.
Важливо розуміти, що трихомоніаз – це інфекція, що передається статевим шляхом, і у дітей він зазвичай не є результатом звичайних дитячих занять чи ігор. Якщо ви підозрюєте, що дитина може бути інфікована трихомонадою або іншою інфекцією, що передається статевим шляхом, вам слід:
- Зверніться за медичною допомогою: якщо ви підозрюєте інфекцію у вашої дитини, важливо негайно звернутися до педіатра або дитячого інфекціоніста. Лікар проведе огляд, задасть питання та, за необхідності, направить на відповідні аналізи.
- Проблеми безпеки дітей: Якщо є підозра щодо сексуального насильства або неналежного сексуального контакту, слід негайно звернутися до правоохоронних органів та залучити фахівця із захисту дітей.
- Обстеження та лікування: Після встановлення діагнозу лікар визначить, яке лікування необхідне. Для лікування трихомоніазу можуть бути призначені антибіотики, але лікування має призначати лише лікар.
Важливо надавати дітям інформацію про сексуальний спосіб життя, способи запобігання інфекціям, що передаються статевим шляхом, та про те, що статеві контакти не повинні відбуватися без згоди та у невідповідному віці.
Ускладнення і наслідки
Вагінальна трихомонада (Trichomonas vaginalis) може спричинити різні ускладнення та наслідки, особливо якщо інфекція не лікується або рецидивує. Неконтрольоване поширення цього мікроорганізму може призвести до таких проблем:
- Хронічна інфекція: неконтрольована або неадекватно лікована вагінальна трихомонадна інфекція може стати хронічною, що означає рецидив та повторні симптоми й дискомфорт.
- Поширення інших інфекцій: Вагінальні трихомонади можуть збільшити ризик зараження іншими інфекціями, включаючи вірус імунодефіциту людини (ВІЛ) та інші інфекції, що передаються статевим шляхом.
- Підвищений ризик у вагітних: у вагітних жінок вагінальна трихомонадна інфекція може бути пов'язана з ускладненнями вагітності, такими як передчасні пологи та низька вага при народженні.
- Запальні захворювання органів малого таза: у жінок інфекція може призвести до розвитку запальних захворювань органів малого таза (ЗЗОМТ), включаючи ендометрит та сальпінгіт, що може призвести до болю та ускладнень у довгостроковій перспективі.
- Підвищений ризик передачі інфекцій, що передаються статевим шляхом: інфекція, спричинена вагінальною трихомонадою, може збільшити ризик передачі інших інфекцій, що передаються статевим шляхом, таких як хламідіоз, гонорея та інші, оскільки вона може пошкодити слизові оболонки та слизові оболонки статевих органів, роблячи їх більш вразливими.
- Зв'язок з раком шийки матки: Кілька досліджень показали, що інфекція вагінальними трихомонадами може збільшити ризик раку шийки матки, хоча цей зв'язок потребує додаткових досліджень для кращого визначення.
Діагностика
Діагностика вагінальної трихомонади (Trichomonas vaginalis) зазвичай включає такі методи:
- Мікроскопічне дослідження мазка: цей метод передбачає взяття мазка з піхви жінки або уретри чоловіка, а потім його дослідження під мікроскопом. Трихомонади можуть бути видно в мазку як рухомі мікроорганізми. Однак цей метод може бути менш чутливим і вимагає певних навичок для діагностики.
- Культуральний тест: Зразок мазка можна посіяти на спеціальні середовища для культивування Trichomonas vaginalis. Цей метод може зайняти більше часу, але допомагає підтвердити наявність мікроорганізму та визначити його чутливість до протипаразитарних препаратів.
- Молекулярні методи: Сучасні методи молекулярної діагностики, такі як ПЛР (полімеразна ланцюгова реакція), можуть бути використані для виявлення та ідентифікації Trichomonas vaginalis у зразку мазка. Ці методи зазвичай є більш чутливими та специфічними.
- Діагностика за симптомами: Наявність характерних симптомів, таких як свербіж, печіння, незвичайні вагінальні виділення та дискомфорт, також може навести лікаря на підозру про трихомоніаз. Однак для підтвердження діагнозу необхідні лабораторні дослідження.
Диференціальна діагностика
Диференціальна діагностика вагінальної трихомонадної інфекції (трихомоніазу) включає виявлення та диференціацію цього стану від інших вагінальних інфекцій та станів, які можуть викликати подібні симптоми. Ось деякі з найпоширеніших діагностичних методів та станів, які слід враховувати при диференціальній діагностиці:
- Кандидоз: дріжджова інфекція, спричинена грибком Candida, може імітувати симптоми трихомоніазу, такі як свербіж, печіння та виділення. Однак при кандидозі виділення частіше мають білий колір і характерний сирий запах.
- Хламідіоз: це вірусне захворювання, спричинене бактерією Chlamydia trachomatis, яке також може проявлятися вагінальним дискомфортом, змінами виділень та болем внизу живота. Для диференціальної діагностики необхідне лабораторне дослідження.
- Гонорея: Інфекція, спричинена гонококовою бактерією Neisseria gonorrhoeae, може викликати подібні симптоми, включаючи печіння та дискомфорт. Для постановки точного діагнозу необхідні лабораторні дослідження.
- Бактеріальний вагіноз: це стан, спричинений дисбалансом бактерій у піхві, який може проявлятися неприємним запахом та змінами у виділеннях. Однак, бактеріальний вагіноз зазвичай не супроводжується свербінням та печінням, характерними для трихомоніазу.
- Запальні захворювання органів малого тазу: Запальні стани, такі як сальпінгіт та ендометрит, можуть викликати біль внизу живота та лихоманку, що не завжди характерно для трихомоніазу.
- Алергічна реакція: Іноді такі симптоми, як свербіж та подразнення, можуть бути викликані алергічною реакцією на певні засоби гігієни або контрацептиви.
Для точної диференціальної діагностики та призначення лікування слід звернутися до терапевта або гінеколога, який може провести необхідні лабораторні дослідження, включаючи вагінальний мазок та аналіз сечі, щоб поставити точний діагноз та визначити найкращий варіант лікування.
Лікування
Лікування вагінальної трихомоніазу зазвичай проводиться за допомогою протипротозойних препаратів, які можуть знищувати мікроорганізм Trichomonas vaginalis. Найпоширенішим пероральним протипротозойним препаратом є метронідазол (продається під торговими назвами Metrogel, Flagyl), але також може використовуватися тинідазол (продається під торговими назвами Tindamax, Fasigyn). Лікування може бути таким:
- Пероральний метронідазол: зазвичай рекомендується метронідазол у формі таблеток. Схема лікування може відрізнятися, але зазвичай лікар призначає одну велику дозу (наприклад, 2 г) або короткочасне лікування, що включає прийом невеликих доз протягом 5-7 днів. Важливо дотримуватися вказівок лікаря та пройти повний курс лікування.
- Тинідазол: це альтернативний протипротозойний препарат. Схема лікування тинідазолом може бути подібною до метронідазолу, а дозування визначає лікар.
- Уникнення алкоголю: під час лікування метронідазолом або тинідазолом слід уникати алкоголю, оскільки він може спричинити неприємні побічні ефекти, такі як нудота та блювота.
- Уникнення статевих контактів: під час лікування рекомендується уникати статевих контактів, щоб запобігти поширенню інфекції та повторному зараженню.
- Лікування партнера: Якщо у вас діагностували вагінальні трихомонади, вашому партнеру також слід пройти лікування, навіть якщо у нього немає симптомів, щоб запобігти рецидиву та поширенню інфекції.
- Подальше обстеження: Після завершення лікування важливо пройти подальше обстеження, щоб переконатися, що ви повністю одужали та не маєте інфекції.
Якщо є підозра на вагінальні трихомонади або присутні симптоми, слід звернутися до лікаря або гінеколога для встановлення діагнозу та призначення відповідного лікування. Самолікування не рекомендується, оскільки неправильне лікування може призвести до рецидивів та ускладнень.
Схеми лікування вагінальної трихомонади
Існує кілька схем лікування вагінальної трихомоніазу (трихомоніазу) протипротозойними препаратами, такими як метронідазол або тинідазол. Остаточну схему та дозування призначає лікар, враховуючи індивідуальні особливості пацієнтки та тяжкість інфекції. Ось деякі типові схеми лікування:
Одноразове лікування метронідазолом:
- Метронідазол: 2 г (грами) за один прийом.
- Ефективний при багатьох випадках трихомоніазу.
- Пацієнт приймає одну велику дозу метронідазолу, зазвичай лікар призначає це лікування в кабінеті.
Короткочасне лікування метронідазолом:
- Метронідазол: 500 мг (міліграмів) двічі на день протягом 7 днів.
- Ефективний у випадках, коли одноразова доза неефективна або при наявності рецидивів.
Одноразове лікування тинідазолом:
- Тинідазол: 2 г за один прийом.
- Подібний до схеми метронідазолу, але використовується тинідазол.
Короткочасне лікування тинідазолом:
- Тинідазол: 500 мг двічі на день протягом 7 днів.
- Ефективний у випадках, коли одноразова доза неефективна або при наявності рецидивів.
Лікування вагітних жінок:
- Лікування вагітних жінок може вимагати обережності, а схему лікування призначає лікар з урахуванням можливих ризиків та користі.
Важливо зазначити, що під час лікування метронідазолом або тинідазолом слід уникати вживання алкоголю, оскільки він може спричинити неприємні побічні ефекти, такі як нудота та блювота. Також важливо пройти повний курс лікування, навіть якщо симптоми покращилися, щоб запобігти рецидивам.
Профілактика вагінальної трихомонади
Профілактика вагінальної трихомонади включає низку заходів, які допоможуть знизити ризик зараження цією інфекцією. Ось деякі рекомендації щодо профілактики:
- Використовуйте презервативи: Використання презервативів (чоловічих або жіночих) щоразу під час статевого акту може зменшити ризик передачі інфекції. Презервативи забезпечують бар'єр, який допомагає запобігти контакту з інфікованими виділеннями.
- Вірний та здоровий сексуальний партнер: Один зі способів зменшити ризик зараження – переконатися, що ваш сексуальний партнер здоровий та не має інфекцій. Важливо обговорити питання сексуального здоров’я та дотримуватися безпечних сексуальних практик.
- Регулярні медичні огляди: регулярні медичні огляди та обстеження у лікаря або стоматолога можуть допомогти виявити інфекції на ранній стадії та отримати своєчасне лікування.
- Особиста гігієна: Ретельна особиста гігієна важлива для підтримки здоров'я піхви. Рекомендується мити зовнішні статеві органи теплою водою перед сном без використання ароматизованого мила та гелів.
- Уникайте громадських туалетів: під час відвідування громадських місць, де використовуються громадські туалети, намагайтеся уникати контакту з брудними поверхнями.
- Дотримання безпечних сексуальних практик: навчіться дотримуватися безпечних сексуальних практик, включаючи використання презервативів, зменшення кількості сексуальних партнерів та зміцнення довіри з вашим партнером.
- Уникайте вживання алкоголю та наркотиків: вживання алкоголю та наркотиків може знизити пильність та призвести до більш ризикованої сексуальної поведінки. Пам’ятайте, що знижений самоконтроль може збільшити ризик зараження.
- Дотримання антибіотикотерапії: Якщо ви з будь-якої причини отримали лікування антибіотиками, завершіть курс лікування до кінця, навіть якщо симптоми зникли. Недотримання курсу лікування може призвести до рецидивів та розвитку резистентних бактерій.

