Медичний експерт статті
Нові публікації
Остит
Останній перегляд: 05.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Остеїт (від грецького osteon, що означає «кістка») – це захворювання, що характеризується запальними процесами в кістковій тканині.
Таке запалення може розвинутися в ній в результаті впливу травматичних факторів або інфекції, і в основному пов'язане з переломами або невдалим хірургічним втручанням на кістці. Це запалення неспецифічне. Специфічне запалення кістки виникає в результаті гематогенного поширення туберкульозної, сифілітичної тощо інфекції. У багатьох випадках остит відноситься до уражень кісток, що виникають при туберкульозі, зокрема при туберкульозному артриті.
Перебіг оститу хронічний або може приймати гостру форму. У гострому стані кістка піддається руйнуванню, а у разі хронічного захворювання відзначається переважання процесів проліферації. При виникненні вродженого та третинного сифілісу говорять про сифілітичний, осифікуючий та розсмоктуючий остит.
Кожен із перелічених вище видів ураження кісткової тканини потребує лікування з використанням певних відповідних заходів. Таким чином, за наявності специфічного оститу, основна увага медичних заходів зосереджена насамперед на основному захворюванні. В інших випадках може бути доцільнішим призначення хірургічного лікування з метою санації запального процесу. Хірургічне втручання супроводжується застосуванням антибактеріальних, десенсибілізуючих та імуностимулюючих препаратів.
При своєчасній діагностиці оститу та якомога швидше розпочатому необхідному раціональному лікуванні прогноз його перебігу сприятливий з високою ймовірністю повного одужання.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Причини остеїту
Причини оститу представлені двома основними групами факторів, що визначають виникнення цього захворювання.
Найпоширенішим з них є травматичне порушення цілісності кістки внаслідок удару, забиття, перелому (відкритого чи закритого), а також в результаті хірургічного втручання з приводу останнього. Переломи становлять небезпеку того, що через них у рані може з'явитися гнійна мікрофлора.
Щодо мікрофлори, слід зазначити, що певні її види, такі як сифілітична та туберкульозна, також можуть провокувати остит. Вони викликають сифілітичний та туберкульозний остит відповідно. Пояснення цього полягає в тому, що коли людина хвора на сифіліс або туберкульоз, інфекція може поширюватися по всьому організму через кровотік, вражаючи, серед іншого, кісткову тканину.
Медична статистика також відзначає обмежену кількість випадків, коли остит виникав на тлі таких захворювань, як бруцельоз, гонорея, проказа, паратиф та ревматоїдний артрит.
Таким чином, причини оститу в основному зводяться до механічного впливу травматичного характеру на кістку, а крім цього до різних факторів інфекційного патогенезу. Виходячи з цього, залежно від того, що викликало характерне для оститу запалення кістки, вибирається відповідний метод лікування.
Симптоми остеїту
Симптоми оститу та ступінь їх вираженості визначаються етіологією, поширеністю патологічного процесу, об'єктивним загальним станом пацієнта, а також тим, чи з'явилися якісь супутні захворювання та порушення функції організму у зв'язку з оститом.
Прогресування оститу часто може відбуватися непомітно, без будь-яких помітних проявів, доки в певний момент не настане загострення.
Як правило, гострий остит супроводжується появою місцевих больових симптомів. Згодом виникає деякий набряк, негативно змінюється функціонування ураженої ділянки кінцівки або хребта. Не виключається можливість патологічних переломів, утворення вторинних деформацій. Спостерігаються порушення функції нервів і спинного мозку, що характерно для спондиліту, тобто туберкульозу хребта. Якщо окістя та м’які тканини уражаються запальними процесами, виникають свищі та флегмони.
Хронічний остит може бути по суті подальшим розвитком хронічного пародонтиту. У цьому випадку захворювання проявляється як потовщення щелепної кістки, яке буває одностороннім або двостороннім. При цьому в цей процес можуть бути залучені значні ділянки щелепи. Аж до того, що запалення охопить всю її половину праворуч або ліворуч, залежно від локалізації оститу.
Виникнення загострень відзначається за певних обставин внаслідок несприятливих умов. До них належать застуди, стресові стани тощо. Клінічна картина в цьому випадку подібна до гострого процесу. Що стосується фактора часу, то його, здається, можна виявити лише на основі анамнезу та рентгенограм.
Симптоми остеїту можуть бути абсолютно неочевидними, а наявність захворювання часто визначається лише на стадії його загострення. Виходячи з цього, рання діагностика такого запалення кісток має велике значення, оскільки без відповідного лікування остеїт може мати тенденцію до значного поширення ураження в організмі людини.
Де болить?
БЦЖ-остеїт
Вакцину БЦЖ вперше застосували у 1923 році. Підшкірне введення препарату практикується з 1962 року і залишається єдиним засобом вакцинації проти туберкульозу донині. БЦЖ – це російська транскрипція БЦЖ, скорочення від Bacillum Calmette Guerin, як називається культура за іменами її творців, якими були французькі вчені А. Кальметт і К. Герен.
Вакцинація БЦЖ допомагає запобігти розвитку туберкульозу в його найважчих формах, до яких належать туберкульозний менінгіт та фульмінантний туберкульоз. Щороку до ста мільйонів дітей отримують цю вакцинацію.
Однак, при використанні цієї вакцини не можна бути абсолютно впевненим, що вона не викличе всіляких поствакцинальних ускладнень. І хоча вони відображаються вкрай незначній кількості (0,004-2,5%), тим не менш, вони трапляються.
Поряд з найпоширенішими негативними наслідками, що проявляються в ураженні регіональних надключичних і підключичних, пахвових, шийних лімфатичних вузлів, наразі також відзначається, що остеїт часто розвивається після вакцинації БЦЖ.
Загальновизнано, що основними причинами цього є можливе нечесне ставлення особи, яка виконує маніпуляцію, порушення техніки її проведення. Це може бути занадто велика глибина введення вакцини під шкіру або доза, що перевищує встановлену норму. Наслідки таких дій можуть викликати різні негативні місцеві реакції у вигляді некротичних явищ у тканинах, виникнення виразок, лімфаденіту, келоїдного та холодного абсцесу, а також вовчака в місці введення вакцини.
Остеїт БЦЖ також може бути викликаний вакцинацією без урахування існуючих протипоказань, коли це щеплення неприйнятне через індивідуальні особливості імунної відповіді дитини.
Остит БЦЖ, як і багато інших можливих негативних реакцій дитячого організму на вакцинацію, можна виключити лише в тому випадку, якщо вакцинацію довірити кваліфікованому спеціалісту.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Туберкульозний остеїт
Туберкульозний остит характеризується специфічним типом запалення, яке переважно виникає в людському скелеті в тих його частинах, в яких є велика кількість червоного, кровотворного, мієлоїдного кісткового мозку.
Найбільше пошкодження відбувається в тілах хребців, в метафізах великогомілкової, стегнової та плечової кісток. Тіла лобкових, клубових та сідничних кісток також схильні до розвитку такого захворювання.
Локалізація запалення переважно одинична, проте іноді цей тип пошкодження може зустрічатися в кількох частинах скелета.
Щодо віку людини, в якому існує висока ймовірність появи цього захворювання, то до групи ризику належить період дитинства та підліткового віку.
Запальні вогнища найчастіше спостерігаються поблизу суглобів, що за певних обставин може стати фактором, що спричиняє можливість поширення на сусідній суглоб. За відсутності відповідного лікування це може посилюватися появою запалення в синовіальній оболонці суглобової капсули. З іншого боку, якщо вогнище запалення при туберкульозному оститі розташоване далеко від суглоба, то його інкапсуляція можлива, але це може статися лише за умови хорошої опірності організму людини.
Туберкульозний остит характеризується тривалим періодом розвитку та прогресування патологічного процесу та на ранніх стадіях не супроводжується жодними значними больовими симптомами, через що часто не викликає жодного занепокоєння у пацієнта. Але саме тут і криється головна небезпека цього захворювання. Адже саме тому багато людей надовго відкладають початок лікування, що зрештою призводить до дуже несприятливого результату.
Остеїт щелепи
Остеїт щелепи – це захворювання, при якому відбуваються запальні процеси в кістковій тканині. Частим супутнім явищем також є запалення окістя, яке називається періоститом. Крім того, можуть утворюватися флегмони та свищі, а також може приєднатися запалення кісткового мозку – остеомієліт.
Про виникнення оститу щелепи може свідчити поява болю в якійсь частині щелепи. Потім у цьому місці спостерігається деякий набряк, що викликає труднощі в процесі пережовування їжі. А згодом біль відзначається по всій щелепі.
Це захворювання може бути спричинене сильними механічними пошкодженнями від ударів, травм, забитих місць, в результаті яких стався перелом щелепної кістки. Також причиною можуть бути наслідки невдалого хірургічного втручання.
Остеїт може з'явитися в щелепі через те, що при ряді захворювань, наприклад, туберкульозі та сифілісі, весь організм інфікується гематогенним шляхом.
Лікування базується на комплексному підході та полягає в хірургічному втручанні в поєднанні з призначенням антибактеріальних та імуностимулюючих препаратів. Наявність загального інфекційного захворювання вимагає його первинного лікування.
Остеїт щелепи – це дуже неприємне захворювання, яке може бути викликане як травматичними, так і інфекційними факторами, а його лікування вимагає застосування досить радикальних медичних заходів.
Фіброзний остеїт
Фіброзний остеїт – одне з можливих ускладнень, пов’язаних із перебігом захворювання гіперпаратиреоз, при якому кістки піддаються розм’якшенню та деформації. Гіперпаратиреоз характеризується тим, що паратгормон виробляється в кількостях, що значно перевищують необхідні для нормального функціонування організму. В результаті порушується кальцієво-фосфорний обмін, посилюються остеокластичні процеси, під час яких з кісток виводяться фосфор і кальцій. Одночасно, внаслідок того, що канальцеве всмоктування знижується, і фосфор починає виводитися з більшою активністю, відзначається виникнення гіперфосфатурії та гіпофосфатемії.
Зміни, що впливають на кісткову тканину, включають появу остеомаляції та остеопорозу.
Кістки стають крихкими, що спричиняє підвищену схильність до переломів верхніх і нижніх кінцівок, а також до травм хребта.
Згідно з результатами аналізів крові під час цього захворювання реєструється високий рівень кальцію та лужної фосфатази. Паратиреоїдний гормон також присутній у великій кількості. Рівень фосфору знижений. Рентгенологічне дослідження виявляє витончення кісток, порушення їх цілісності у вигляді тріщин та переломів, відзначається утворення кіст.
У більшості випадків фіброзного остеїту його перебіг не пов'язаний з виникненням будь-яких явних специфічних симптомів; вони можуть проявлятися лише у разі ускладнень. Однак це жодним чином не повинно вселяти впевненості в тому, що якщо фіброзний остеїт не турбує і суттєво не впливає на самопочуття, то це те, що не становить загрози для здоров'я. Його, як і будь-яке інше захворювання, необхідно лікувати.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Конденсуючий остеїт
Конденсуючий остит – це запальний процес, який одночасно вражає всі частини кістки: саму кістку – остит, окістя, яке називається періоститом, та мієліт – запалення, що розвивається в кістковому мозку. Його специфічна особливість полягає в тому, що він має вогнищевий склерозуючий характер і перебігає в хронічній формі.
Етіологія конденсаційного оститу пов'язана з виникненням атипової реакції кісткової тканини у тих пацієнтів, які мають високу резистентність або низький ступінь інфікування, переважно у молодому віці.
Це захворювання найчастіше локалізується в ділянці розташування нижніх премолярів. Видалення зубів не призводить до зникнення зон склеротичних змін. Наявність незначних обідків остеосклерозу іноді виникає в результаті компенсованого оклюзійного перевантаження, яке не пов'язане з раніше виниклими запальними процесами в пародонті.
Патоморфологічні зміни, спричинені конденсаційним остеїтом, можна охарактеризувати як одну з послідовних стадій розвитку асептичного процесу, що призводить до остеопорозу, тобто руйнування кісткової тканини, та остеосклерозу, при якому збільшується щільність кісткової тканини.
Виходячи з усього вищесказаного, доходимо висновку, що конденсуючий остит – це хронічне захворювання, яке характеризується поширенням патологічного прогресу на великих ділянках із залученням до склерозуючих процесів як самої кістки, так і кісткового мозку та окістя. З огляду на це, його наявність може вимагати досить серйозних лікувальних та профілактичних заходів.
 [ 28 ]
[ 28 ]
Діагностика оститу
Діагностика оститу в основному проводиться на основі інформації про стан кісток, отриманої в результаті рентгенологічного дослідження.
На рентгенограмах остит виглядає як вогнища деструктивних змін у компактній або губчастій кістковій речовині, які різняться за формою. Ці вогнища мають розміри в кілька міліметрів і можуть вимірюватися сантиметрами. Краї або чіткі, або невизначені. Іноді виявляється наявність остеосклеротичної реакції в навколишній кістковій тканині, а всередині самого вогнища виявляється тінь секвестру.
Туберкульозний остит характеризується тим, що кісткова тканина проявляє переважно слабо виражену продуктивну реакцію, яка виглядає як вузька склеротична облямівка, що оточує вогнище руйнування. При туберкульозному оститі утворюється губчастий секвестр.
Запалення кісток, що виникає в метафізарній ділянці, з ексцентрично розташованим вогнищем, переважно у дітей, може бути передумовою для шаруватої або лінійної періостальної реакції, що характеризує туберкульозний остеїт. У цьому випадку для точної діагностики використовується томографія.
Діагностичні заходи при оститі також включають радіонуклідне дослідження для точного визначення локалізації запалення, коли рентгенівські знімки не дають остаточних результатів. Це допомагає визначити місце, де слід провести біопсію кісткової тканини.
Специфічний остит діагностується за допомогою імунологічних та мікробіологічних методів.
Діагностика оститу необхідна для максимальної диференціації цього захворювання від дистрофічно-дегенеративних кістозних утворень, кортикальної лакуни, обмеженого асептичного некрозу, остеоїд-остеоми, хондробластоми, еозинофільної гранульоми тощо. Встановлення точного та однозначного діагнозу є позитивним фактором для ефективного процесу лікування та успішного одужання.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ]
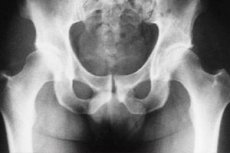
Рентгенологічна діагностика туберкульозного остеїту кульшового суглоба
Кульшовий суглоб є одним з найпоширеніших місць в організмі людини, де виникає туберкульоз кісток та суглобів. Виходячи з цього, важливо виявити захворювання на якомога ранній стадії його розвитку, що значно полегшує процес лікування та мінімізує подальші ускладнення. Діагностичні заходи в багатьох випадках проводяться за допомогою рентгенологічного дослідження. Зокрема, проводиться рентгенодіагностика туберкульозного оститу кульшового суглоба.
Згідно з даними рентгенографії, найперші обстеження виявляють ознаки остеопорозу, і виявити їх можливо лише шляхом порівняння знімків, що охоплюють обидва кульшові суглоби. Навіть на стадії, що передує туберкульозному остеїту, можуть відзначатися зміни м’яких тканин, що проявляються у вигляді збільшених тіней міжм’язових прошарків у контурах між капсулою суглоба та середнім і малим м’язами сідниць. Асиметричне розташування кісток тазу може спостерігатися через те, що людина приймає неправильне положення через атрофію м’язів або потовщення суглоба на ураженому боці, або через контрактуру больового характеру.
Через півтора-два місяці на рентгенограмах виявляють появу вогнищ деструктивних процесів у кістковій тканині, краї яких нерівні та нечіткі, та в яких відзначається наявність множинних губчастих секвестрів.
Туберкульозний остеїт найчастіше виникає в тих кістках, що утворюють вертлюжну западину, меншою мірою це захворювання виявляється в шийці стегнової кістки, і вкрай рідко в головці стегнової кістки. Щодо останніх, слід зазначити, що вони краще видно на рентгенограмах, під час яких стегнова кістка відводиться назовні. У вертлюжній западині виявлення вогнищ руйнування кісткової тканини полегшується отриманням задніх рентгенограм.
У деяких випадках у пацієнта може спостерігатися рання деформація ядра, окостеніння та збільшення головки стегнової кістки.
Рентгенологічна діагностика туберкульозного остеїту кульшового суглоба проводиться на різних стадіях захворювання, що дозволяє виявити динаміку патологічного процесу та на основі цього внести певні корективи до плану лікування, який спрямований на покращення прогнозу та збільшення можливості ефективного лікування.
Що потрібно обстежити?
Як обстежувати?
До кого звернутись?
Лікування оститу
Лікування оститу передбачає комплекс медичних заходів, які підбираються в кожному конкретному випадку виходячи з етіології та причин, що вони викликають розвиток захворювання. Як правило, проводиться хірургічне втручання для видалення уражених тканин, що зазнали некротичних процесів – некроектомія. Цей метод хірургічного лікування показаний при туберкульозному оститі. Крім того, проводиться секвестректомія для видалення тих кісткових фрагментів, які називаються секвестрами, що відокремилися від кістки внаслідок захворювання. Також може бути доцільною сегментарна та поздовжня резекція кісток, обробка їх порожнин вакуумом та ультразвуком, а також використання припливно-відсмоктувального дренажу.
Терапевтичні заходи лікування оститу включають антимікробну терапію з використанням антибіотиків та сульфаніламідів. Хіміотерапія включає ефективні антисептики, включаючи специфічні, внутрішньом'язово та внутрішньосудинно, всередину та місцево. Широко використовуються протеолітичні ферменти, такі як папаїн, хімотрипсин тощо.
Пасивна та активна імунізація, а також фізіотерапевтичні процедури відіграють важливу роль у лікуванні оститу. Уражену кінцівку також необхідно іммобілізувати.
Таким чином, лікування оститу переважно проводиться в умовах стаціонару та призначається виходячи з етіології та характеру захворювання, а також загального стану пацієнта. Виходячи з поєднання цих факторів, лікар робить вибір на користь певних методів та розробляє найбільш доцільну та ефективну схему лікувальних заходів.
Профілактика оститу
Остеїт у своїй специфічній формі часто виникає через наявність у людини низки захворювань, таких як сифіліс, туберкульоз тощо. У цьому випадку весь організм піддається інфікуванню гематогенним шляхом через кровотік у кровоносній системі. Зокрема, інфекція потрапляє в кісткову тканину, де провокує запалення.
Таким чином, профілактика оститу в цьому випадку передбачає першочергову необхідність вжиття необхідних медичних заходів, спрямованих на лікування цього основного інфекційного захворювання. Велике значення має розпочати лікування якомога швидше після того, як у людини діагностували відповідну інфекцію. Раннє лікування значною мірою сприяє запобіганню її широкому поширенню.
Для запобігання оститу травматичного походження потрібна, перш за все, первинна обробка відкритого перелому, а також суворе дотримання принципів підтримки найсуворіших асептичних умов під час остеосинтезу закритих переломів.
Підсумовуючи, якою має бути профілактика оститів, наголосимо на двох основних принципах. Перш за все, це необхідність обов'язкового лікування гострих форм захворювань, щоб запобігти їх переходу в хронічну форму. А ще однією неодмінною умовою є відповідна санітарна обробка у разі порушення цілісності кісток у випадках ударів, травм, забоїв та переломів, особливо відкритих. Щоб уникнути проникнення патогенних мікроорганізмів та інфікування.

