Азооспермія
Останній перегляд: 07.06.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
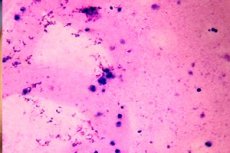
Коли аналіз еякуляту людини виявляє відсутність сперматозоїдів, його називають Азооспермією. Причини цього розладу можуть бути різними: від первинної та вторинної гонадної недостатності (крипторхизм, дегенерація епітелію яєчок, гіпоризм тощо) до інших механічних бар'єрів, які можуть блокувати транспортування сперми з яєчок до семінарних везикул. Якість лібідо може не вплинути. Азооспермію діагностують повторне мікроскопічне дослідження сперми. [1]
Терапія є довгостроковою, патогенетичною.
Епідеміологія
Безпліддя у чоловіків - це неможливість запліднення жінки. На сьогоднішній день лікарі мають результати численних досліджень, згідно з якими 40% безплідних шлюбів "винуватця" неможливості зачати - це людина. Інший показник статистики: Близько 15-20% шлюбів мають подібні труднощі, пов'язані з безпліддям.
Сучасна концепція "безплідного шлюбу" означає, що подружжя не в змозі зачати протягом 12-24 місяців регулярної сексуальної активності без використання контрацепції.
Здатність чоловіка просочити жінку визначається властивостями його насінної рідини та кількістю та якістю сперми, присутнім у ній. Еякулят - це змішана секреція яєчок і придатків, а також залозиста система, представлена насінніми везикулами, простатою, літерами та залозами Купера. Сперматична рідина є лужною в реакції, при цьому рН коливається між 7,0 і 7,6. Саме в цьому асортименті сперма найзручніше подорожує. Крім того, лужне середовище робить сперму більш стійкою до кислотного піхвового середовища (середній рН у піхві - 4,5, а в шийному каналі - 7,5).
За статистикою, Азооспермія діагностується приблизно у 2% безплідних пар.
Причини азооспермії
Азооспермія супроводжується порушенням утворення сперми, в результаті якого насінна рідина не містить сперма. Залежно від основних причин, експерти розрізняють обструктивну та необастекучну варіант патології.
Азооспермія тягне за собою втрату здатності людини зачати природним шляхом, а для деяких пацієнтів, що сприяють репродуктивних технологій, також не вдається.
Азооспермія може мати обструктивне та необструктивне настання. У першому випадку причиною є закупорка сперматозоїдів, а у другому випадку пряма виробництво сперми порушена. [2]
Проблеми з транспортом сперми можуть виникати через такі причини:
- Інфекційні та запальні процеси, що впливають на репродуктивну систему чоловіків і негативно впливають на здатність чоловіка до запліднення;
- Травматичні травми, хірургічні втручання в спинну колонку (поперекова область), черевна порожнина, органи статевих органів;
- Розширення та розширення мошонкових венозних судин (Варикоцеле );
- Конкретні методи контрацепції, такі як вазектомія -процедура, в якій еякуляторні протоки вирізаються та пов'язані;
- Вроджена відсутність або злиття сперматичних проток.
Недоструктивний тип азооспермії не пов'язаний із блокуванням виведення сперми, але пов'язане з порушенням вироблення сперми в організмі. Причини, які провокують таку несправність, такі:
- Приймати певні ліки - особливо антибіотики, стероїдні гормони та хіміотерапію;
- Зловживання алкоголем, куріння та вживання наркотиків;
- Несприятлива спадковість (наприклад, klinefelter або синдромів Каллмана);
- Гормональний дисбаланс, що впливає на функціональність яєчок;
- Ретроградна еякуляція, в якій сперма потрапляє в сечовий міхур замість уретри (відбувається на тлі травм спинного мозку, цукрового діабету тощо);
- Вплив радіоактивного випромінювання, променева терапія;
- Сильне або тривале підвищення температури тіла, хронічна інтоксикація, отруєння пестицидами, важкими металами;
- Невдача яєчок.
Фактори ризику
Оскільки порушення сперматогенезу та азооспермії є досить поширеними проблемами серед чоловіків, вчені ініціювали дослідження, в якому вони змогли визначити основні фактори ризику розвитку безпліддя чоловіків:
- Шкідливі звички (куріння, вживання алкоголю);
- Неправильна дієта (споживання переважно жирної, солоної та гострої їжі);
- Небезпека професійної небезпеки протягом п'яти років і більше (висока і занадто низька температура, газове та запилене повітря, хімічна інтоксикація);
- Несприятливі екологічні умови;
- Ігнорування захворювань, несвоєчасне пошук медичної допомоги, хронізація патологій;
- Гіподинама, переважно сидячий та сидячий спосіб життя;
- Надмірний психомо-емоційний стрес, часті конфлікти, турботи, страхи;
- Надмірна вправа.
Один з провідних факторів розвитку Азооспермії вважається нездоровим способом життя сучасних представників сильнішої статі. Шкідливі звички мають досить виражений негативний вплив на здоров'я та репродуктивну здатність чоловіків, а тим більше в поєднанні з іншими існуючими факторами. [3]
Групи ризику можуть включати:
- Пацієнти, які мають в анамнезі інфекції, що передаються статевим шляхом;
- Чоловіки, які потрапили до іонізуючих променів або хімічно активних речовин;
- Особи, чиї найближчі члени сім'ї страждали від гормональних розладів;
- Чоловіки з історією травматичних травм зовнішньої статевої системи.
Патогенез
Азооспермія загалом спровокується однією з трьох основних причин:
- Порушення функції проток, через які виводяться сперма.
- Порушення функціональності яєчок.
- Інші захворювання та умови.
Перша причина, порушені вихідні канали, обумовлена такими факторами, як:
- Травматичні травми спинного мозку, в яких відбувається виділення секреції сперми в порожнину сечового міхура;
- Операції передміхурової залози (хірургічне лікування простатиту, аденоми передміхурової залози тощо);
- Діабет;
- Інфекційно-запальні патології, такі як туберкульоз або венеричні захворювання;
- Генетичні патології, що супроводжуються метаболічною недостатністю (наприклад, муковісцидоз);
- Вроджені дефектні порушення ВАС відкладення.
Друга причина, порушена функція яєчок, є наслідком:
- Нерозкладених яєчок (крипторхізм);
- Низького вироблення чоловічих статевих гормонів;
- Травматичні та інші ураження яєчок;
- Радіаційне опромінення, шкідливі звички;
- Запальні реакції, що включають область яєчок;
- ЗПСШ, орхіт;
- Генетичні дефекти, вроджені аномалії.
Серед інших патологій, які можуть спровокувати розвиток Азооспермії, експерти називають такі захворювання:
- Ураження гіпоталамуса, область мозку, яка контролює вироблення статевих гормонів;
- Ураження гіпофіза - відділення "підлегло" до гіпоталамуса, на який може вплинути внаслідок тривалої інтоксикації (включаючи алкоголь та наркотики), пухлинні процеси та крововиливи.
Процес сперматогенезу - це утворення та дозрівання сперматозоїдів: він починається в статевому дозріванні і триває до старості. Сексуальні клітини чоловічої статі утворюються в звивистих яєчках насінних проток. Це відбувається послідовно: від проліферації сперматогоніїв до процесів мейозу та сперміогенезу. Пікова активність процесу спостерігається при температурному режимі близько 34 ° C. Такий режим підтримується через анатомічну локалізацію яєчок не в черевній порожнині, а в мошонці. Сперматозоїди повністю дозрівають у відростку яєчок. Весь цикл утворення сперми в чоловічому тілі триває близько 74 днів.
Симптоми азооспермії
Основна ознака Азооспермії - це нездатність пари зачати дитину. Як правило, саме з цією проблемою чоловіки звертаються за медичною допомогою, оскільки в загальній сексуальній функції найчастіше не порушується. Інші симптоми можуть виявлятися лише в тому випадку, якщо вони спричинені основним, первинним захворюванням. Наприклад, недостатня функція яєчок - гіпогонадизм - виявляється недорозвиненням вторинної сексуальної картини, яка проявляється недооціненим волоссям, жіночим типом тіла, гінекомастією. Секреторна азооспермія часто виявляється на тлі гіпоплазії яєчок, зниження сексуальної здатності, еректильної дисфункції, синдрому невеликого пеніса.
Різні типи обструктивної азооспермії іноді супроводжуються відчуттям дискомфорту, тягненням болю в області статевих органів, набряку або набряку мошонки. Палечі розлади яєчок часто не виявляються, але придатки можуть бути збільшені - через накопичення в них зародкових клітин чоловічої статі. Обструкція часто виникає одночасно з ретроградною еякуляцією.
У переважній більшості випадків чоловік, який страждає на Азооспермію, не помічає жодних патологічних ознак. Перший "дзвін" з’являється, коли подружжя починають планувати вагітність, але регулярні незахищені сексуальні контакти не призводять до довгоочікуваного результату: жінка не завагітніла.
Лікарі розрізняють ряд симптомів, на які слід звернути увагу, оскільки вони можуть вказувати на наявність несправностей задовго до того, як пацієнт підозрює чоловіче безпліддя та азооспермію:
- Легкий переривчастий біль у області паху;
- Набряк, набряк у зоні мошонки;
- Ослаблення ерекцій та лібідо;
- Постійне відчуття втоми;
- Набряк, збільшення грудних залоз (гінекомастія);
- Хронічні та часті інфекційні процеси;
Поганий ріст волосся на обличчі та тілі, а також інші ознаки ймовірного зменшення вироблення чоловічих статевих гормонів.
Сперма в Азооспермії
Оцінка сперми проводиться наступним чином:
- Нормосемія - від 1 до 6 мл рідини сперми.
- Мультисемія - Об'єм рідини сперми перевищує 6 мл.
- Нормоспермія - Кількість чоловічих сексуальних клітин на 1 мл сперми становить 60-120 мільйонів.
- Поліспермія - Кількість сексуальних клітин на 1 мл рідини сперми перевищує 120 мільйонів.
- Аспермія - клітини сперматозоїдів та сперматогенезу відсутні.
- Олігозооспермія - кількість сексуальних клітин чоловічої статі в сперматозоїдній рідині не перевищує 20 мільйонів на 1 мл.
- Гіпоспермія - кількість сперми становить від 20 до 60 мільйонів сперми на 1 мл.
- Азооспермія - сперматозоїди відсутні в спермі, але присутні незрілі форми сперматогенезу.
Форми
Азооспермія - це тип безпліддя у чоловіків, в яких сперматозоїди не виявляються в аналізі еякуляту. Андрологи та урологи вказують на наявність декількох форм аномального сперматогенезу: це не лише азооспермія, але й олігозооспермія, астенозооспермія, тератозооспермія.
Крім того, можлива комбінація патологій - наприклад, такі діагнози, як олігоастенозооспермія, астенотератозоза, оліготератозоза тощо.
Астенозооспермія |
Наявність менше половини сперматозоїдів з I типом (прогресивним лінійним) та рухом типу II (повільний лінійний або прогресивний нелінійний) або наявність менше 25% клітин з рухом типу I. Кількість і форма чоловічих статевих клітин знаходяться в нормальних межах. |
Олігозооспермія |
Зниження кількості живих чоловічих зародкових клітин - менше 20 мільйонів на 1 мл насінної рідини. |
Тератозуоспермія |
Більше 50% чоловічих зародкових клітин характеризуються порушеннями в структурі (голова та хвоста). |
Азооспермія |
Немає сперми в секреції сперми. |
Відповідно до етіологічного (причинного) фактора, фахівці ділять такі види порушення:
- Нонобраструктивна азооспермія - це розлад, не пов'язаний з непрохідністю насінного тракту. Патологія найчастіше є секреторним типом розладу.
- Обструктивна азооспермія пов'язана з непрохідністю проходження насінних протоків. Це призводить до того, що чоловічі сексуальні клітини не можуть дістатися від яєчок до сексуального органу. Цей варіант азооспермії виникає у 40% випадків. Протокальна непрохідність може бути придбана або вроджена.
- Окулятор Азооспермія викликається перешкодою спермічних протоків. Ця патологія може бути результатом повної або часткової аплазії придатків, каналів або насінних везикул, набула обструкцію проток внаслідок післязапальної непрохідності, кістозних та пухлинних процесів, що стискають протоку додатка. Також можлива ятрогенна непрохідність внаслідок хірургічних втручань у цій області.
- Секреторна азооспермія супроводжується порушенням утворення сперми внаслідок двостороннього крипторхізму, епідпаротиту, пухлинних процесів, випромінювання або токсичних ефектів.
- Тимчасова азооспермія - це перехідна умова, в якій сперма не завжди відсутня у насінній секреції, а лише періодично. Наприклад, розлад відзначається при загостренні певних захворювань, після сильного стресу, на тлі лікування певними препаратами (гормони, антибіотики, хіміотерапевтичні препарати). Тимчасова несправність часто виникає, якщо чоловік зловживає відвідуванням ванн і саун, або занадто часто має статевий акт.
- Генетична азооспермія викликана спадковим фактором і є вродженою патологією. Причини - це числові або структурні аберації статевих хромосом. Носії мутації генів CFTR (муковісцидоз) часто мають обструктивну азооспермію, пов'язану з відсутністю або непрохідністю насінних протоків. [4]
- Вроджена азооспермія, яка розвивається у плоді під час розвитку плоду, може бути спричинена гіпопітутаризмом, синдромами Куллмана або Прадера-Віллі, іншими порушеннями, що призводять до дефіциту гонадотропіну або GnRH та синдром Klinefelter. Більше 10% пацієнтів з діагностованою азооспермією мають аномальний сперматогенез через аномальність Y-хромосоми. Такі відхилення найчастіше поширюються на довгу руку хромосоми: цей розділ фахівці позначаються як AZF (фактор азооспермії).
Згідно з етіологічним фактором, відрізняються такі форми азооспермії:
- Преститулярна форма пов'язана з гормональними несправністю і являє собою вторинну відсутність функції яєчок.
- Форма яєчок - це первинна дисфункція яєчок завдяки ненормальності від самих яєчок.
- Постсекулярна форма обумовлена порушенням еякуляції або закупоркою еякуляторних протоків.
Перші та третє форми захворювання є найпростішими для лікування. Варіант яєчок часто незворотній (виняток - варикоцеле).
Ускладнення і наслідки
Сама Азооспермія вже вважається ускладненням інфекційно-взапальних, ендокринних розладів, що впливають на сечомовну систему.
Однак що може вийти Азооспермією, якщо ви не лікуєте патологію?
Часто суспільство має стереотипне мислення: якщо в сім'ї немає дітей, проблема в жінці. Однак статистика говорить зовсім по-різному: здоров'я жінок не дозволяє завагітніти лише у 1/3 випадків. Ще 1/3 - це порушення з боку репродуктивного здоров'я чоловіків. Решта 33% - це проблеми з боку обох партнерів одночасно, або випадки, коли причину відсутності вагітності неможливо визначити. Отже, якщо жінка не завагітніє протягом 1-2 років з регулярним незахищеним статевим актом, обом партнерам слід діагностувати.
У деяких чоловіків азооспермія викликається серйозними медичними станами, які з часом можуть спричинити однаково серйозні ускладнення:
- Перевантаження;
- Запальні патології (простатит, орхіт, везикуліт, епідидиміт).
Крім того, безпосередній факт неможливості зачати часто стає причиною депресивних розладів у чоловіків, стресових ситуаціях, призводить до сімейних конфліктів та непорозумінь.
Чоловіче безпліддя з азооспермією
Якщо в семінарній рідині не виявлено жодних сексуальних клітин у насінній рідині, це не означає, що організм чоловічої статі взагалі не виробляє таких клітин. Часто трапляється, що яєчка повністю функціонує, але на шляху до виходу є перешкода, блокуючи сперму вхід у насінню рідину.
Існує певна порогова кількість сперми, яка повинна бути вироблена в яєчках, щоб клітини досягли сперми. Якщо сперматозоїди виробляються в меншій кількості, вони можуть не досягти еякуляту, але цілком можуть бути присутніми безпосередньо в яєчках.
Для того, щоб визначити першопричину азооспермії та оцінити ймовірність відновлення родючості та подальше використання допоміжних репродуктивних методів, лікар рекомендує пацієнту пройти діагностику - зокрема, біопсію яєчок. Ця процедура часто допомагає знайти зрілі сперматозоїди в тканинах, а також дозволяє визначити тактику лікування.
Діагностика азооспермії
Для того, щоб досягти успіху в лікуванні Азооспермії, необхідно визначити основну причину розладу. Опитування пацієнта починається зі збору анамнезу: Лікар повинен знати про деякі особливості сексуального життя пацієнта, наприклад - ступінь та якість сексуальної активності, тривалість періоду, протягом якого неможливо зачати дитину. Крім того, такі точки, як передавані або існуючі патології, шкідливі звички, професійна сп’яніння тощо, стають важливою інформацією. Далі, спеціаліст оцінює зовнішні дані людини: особливості статури, стан геніталій, ступінь вторинних сексуальних характеристик.
У багатьох діагностичних центрах діагноз азооспермії проводиться лише після щонайменше двох мікроскопічних досліджень сперми, що підтверджують відсутність чоловічих статі клітин. При необхідності призначається додаткова діагностика:
- УЗД передміхурової залози, насінні везикули, яєчка тощо;
- Вимірювання яєчок за допомогою орхідетром та іншими вимірювальними пристроями;
- Спермограма (виконується щонайменше двічі з інтервалом часу 2-3 тижні);
- Аналіз крові, що показує рівні фолікул-стимулюючого гормону (fsh), тестостерон, пролактин, інгібін В;
- Генетичні дослідження (каріотип, ген CFTR, AZF-фактор).
Крім того, тести проводяться для визначення захворювань, що передаються статевим шляхом. Недоструктивна азооспермія показана, якщо рівні FSH піднімаються до 7,6 мф/л або більше, із загальним розладом розвитку яєчок.
Інструментальна діагностика може бути продовжена. Проводиться трансректальне ультразвукове дослідження передміхурової залози, ультразвукову доплерівську ультрасонографію мошонних судин.
Спермограма доповнюється Маркою-тестуванням, що супроводжується оцінкою вмісту анти-спермських антитіл у крові.
Особливе значення має визначення гормонального статусу, який допомагає оцінити якість гіпоталамічної регуляції функціональності статевих залоз.
Як ми знаємо, інфекції, що передаються статевим шляхом, також можуть негативно впливати на якість сперми у чоловіків. Виконати такі патології, проводиться тести ланцюгової реакції ІФА, RIF або полімерази (ПЛР).
Для того, щоб виключити введення сперми рідини не в уретру, а в сечовий міхур (так звана ретроградна еякуляція), проводиться після еякуляції сечі.
Біопсія яєчок для азооспермії.
Якщо протипоказань немає, біопсія виконується стандартним чином: прокол стінки яєчок виготовляється з тонкою голкою, після попередньої загальної або локальної анестезії. Вся процедура триває лише кілька хвилин. Якщо наркоз була місцевою, пацієнта звільняють додому протягом години.
У деяких випадках необхідно виконати так звану "відкриту" біопсію: цей метод використовується, якщо для обстеження потрібно взяти більшу кількість тканини. Під час процедури в мошонці робиться розріз шкіри (до 10 мм), а потім візьміть потрібну кількість тканини. Маніпуляція завершується шляхом застосування одного або декількох швів (як правило, використовуючи поглинаючі нитки). Пацієнт може повернутися додому через 2-3 години або залишатися в лікарні (якщо потрібен подальший медичний нагляд).
Мікрохірургічний метод біопсії яєчок, який передбачає більший розріз шкіри в мошонці, рідше практикується. Ця методика дозволяє повне перегляд за допомогою хірургічного мікроскопа.
Усі ці методи потребують простої, але спеціальної підготовки пацієнта. Доктор заздалегідь збирає результати передпроцедурних тестів, обговорюється з анестезіологом можливими методами анестезії. Він розмовляє з пацієнтом, пояснює суть процедури, дізнається, чи є у нього імплантати, штучні клапани, кардіостимулятори, запитує про ліки, особливо ті, що розріджують кров (ацетилсаліцилова кислота, варфарин тощо).
Безпосередня підготовча стадія така:
- Вечір до процедури не повинен переїдати, бажано не вечеряти, або їсти щось легке (сир, трохи овочів тощо);
- Не пийте і не їжте в день біопсії;
- Вмивайте в душі вранці, поговоріть волосся в мошонці та передньому стегні.
Матеріали, отримані під час біопсії, йдуть безпосередньо до ембріолога. Він оцінює шанси чоловіка успішно зачати дитину, проводить додаткові дослідження, консультується з репродуктологом, генетиком.
Цитогенетичне дослідження каріотипу самця з азооспермією
Чоловіки, які мають труднощі зачаття та мають соматично адекватний каріотип, мають ризик розвитку анеуплоїдії сперми, порушення числа хромосоми в диплоїдному наборі, з частотою дефектів хромосом у зародковій лінії від 6 до 18%.
Важко переоцінити роль хромосоми y у формуванні сперми. Але діагностика, яка дозволяє виявити хромосомні зміни та їх вплив на зменшення кількості зародкових клітин чоловічої статі в даний час важко. Відомо, що розвиток безпліддя тісно пов'язане з відсутністю хромосоми y в генному матеріалі.
В азооспермії генетичні дефекти Y-хромосоми виявляються приблизно у 35-50% випадків.
Наступні хромосомні дефекти можуть призвести до порушення сперматогенезу:
- Розлад числа хромосом (xxy, yyy);
- Структурні хромосомні порушення;
- Хромосомні транслокації.
Каріотип в Азооспермії та інших подібних розладів досліджується в таких випадках:
- В секреторній азооспермії з підвищеними рівнями FSH у сироватці крові;
- В олігоспермії зі швидкістю менше 5 мільйонів сперми на 1 мл сперми;
- Тератозозермія (наявність великої кількості мертвої сперми в сперматозоїдній рідині).
У Азооспермії часто виявляється зміна каріотипу 47, XXY: додаткова Х-хромосома спостерігається у пацієнтів з крипторхізмом та синдромом Клінфельтера. У всіх метафазах виявляється транслокація Робертсона (хромосома 13, 14, а також 47, xy, -13, Роб. Т. (13,14).
Імовірно, у таких випадках транслокація характеризується пізнім розвитком, оскільки немає доказів вродженої та спадкової природи порушень фертильності та хромосомних порушень.
Типи хромосомних дефектів у чоловіків з діагностованою азооспермією показані в таблиці: [5]
Каріотип |
% випадків пацієнтів з азооспермією |
46, xy. |
Більше 92% |
Хромосомні відхилення |
Менше 8% |
Класичний 47, xxy |
Близько 2% |
Повна форма 48, xxyy |
Менше 1% |
Мозаїчний варіант 46, xy/47, xxy |
Менше 1% |
Клінічний варіант 47, xxy |
Менше 1% |
Диференціальна діагностика
Характерні особливості, які ідентифікуються під час обстеження людини з первинною дисфункцією яєчок:
- Недостатнє вираження вторинних сексуальних характеристик;
- Gynecomastia;
- Недооцінений яєчок (менше 15 см);
- Яєчка щільні або відсутні;
- FSH підвищений або в межах норми.
Обструктивна азооспермія можна виявити:
- Норма обсягу яєчок;
- Збільшення, щільність придатка, наявність вузликів у ньому;
- Історія хірургічного втручання з видалення новоутворень у придатку або стерилізації;
- Зображення уретропростатиту;
- Дефекти передміхурової залози, збільшені насінні везикули;
- Ендокринна система, гормональний баланс знаходиться в нормальних межах.
У разі крипторхідізму яєчко не спускається в мошонку, ознаки можна виявити при народженні. Можлива одностороння або двостороння патологія. Мікроскопічна кальцифікація яєчка може розвиватися, що стає фактором ризику розвитку пухлини. [6]
Для Varicocele:
- Зростання та розвиток яєчка порушені;
- Венозні судини насінного каналу розширюються переважно з лівого боку;
- У яєчках є біль і дискомфорт.
Азооспермія |
Варикоцеле |
|
Зовнішня перевірка |
Яєчка знижуються в розмірах, нееластичні. |
Варікозні розширені венозні судини насінного каналу присутні. Позитивний тест Вальсальви. |
Ультразвук |
Відзначаються зміни в структурі яєчок та придатків. |
Візуалізуються розширені венозні венозні судини купучого сплетення. |
Результати спермограми |
Ознаки Азооспермії. |
Ознаки астенозооспермії. |
До кого звернутись?
Лікування азооспермії
Основним напрямком лікування азооспермії є стимулювання природного розвитку чоловічих статевих клітин. Однак терапевтичні маніпуляції можуть бути різними, що залежить від першопричин розладу. [7] Найчастіше лікар рекомендує пацієнту такі терапевтичні методи:
- Гормональне лікування - передбачає прийом естрогену та ЛГ (лютеїнізуючий гормон) препаратів для стимулювання сперматогенезу. Тривалість такої терапії призначається на індивідуальній основі і найчастіше триває кілька місяців, до шести місяців.
- Хірургічне лікування застосовується для обструктивних розладів, які провокують Азооспермію. Репродуктивна функція відновлюється після корекції прохідності: наприклад, хірург усуває вроджені дефекти розвитку, варикоцеле тощо.
- Вилучення сперми біопсією виконується, коли всі вищезазначені методи не змогли вирішити проблему. Лікарі витягують активні сперматозоїди з порожнини семінарного каналу та використовують їх для штучного запліднення.
Пацієнти з азооспермією, спричиненими патологіями, такими як варикоцеле, крипторхизм, кіста простати, потребують операції.
Якщо проблема є наслідком запальних процесів у репродуктивній системі, то проводиться протизапальне лікування наркотиками.
Порушення гормонального балансу стабілізується відповідною гормональною терапією.
У всіх випадках схема лікування визначається та вибирається індивідуально, оскільки важливо враховувати багато характеристик як пацієнта, так і стан його здоров'я загалом. Якщо лікування не приносить потрібного ефекту, можна допомогти подружжю, виконуючи мікрохірургію, що дозволяє отримати чоловічі статі клітини з тканини яєчок. Отриманий біоматеріал доставляється ембріологам, які вибирають сперматозоїди для подальшого штучного запліднення. [8]
Азооспермія піддається лікуванню чи ні?
Азооспермію можна лікувати, якщо причину проблеми можна усунути. Наприклад, якщо патологія спровокується непрохідністю - закупоркою насінного каналу, то проводиться реконструктивна операція, яка може включати пластику уретри, анастомоз, хірургічне видалення варикоцеле тощо.
Успіх лікування після хірургічної корекції обструкції спостерігається приблизно у 30-55% випадків.
Якщо азооспермія була наслідком ендокринних, гормональних розладів, то проводиться терапія гормону або стимулюючої природи. Існує багато випадків повноцінних чоловічих зародкових клітин, що з'являються в спермі після перебігу гормональної терапії.
Якщо вагітність в Азооспермії не відбувається, незважаючи на всі вжиті заходи, пацієнту рекомендується проконсультуватися з репродуктологом щодо процедури штучного запліднення - наприклад, ICSI (ін'єкція сперми в цитоплазму). Методика передбачає отримання сперми від яєчка або відростання за допомогою відкритої або аспіраційної біопсії.
У складних випадках, коли вважати неможливим виявити та усунути причину азооспермії, єдиним варіантом є використання донорських сперми для зачаття. [9]
Ліки
У вторинному гіпогонадизмі для лікування застосовують препарати хоріонічного гонадотропіну: HCG, хорагону, прегнілу, профазі тощо, у дозі 2 тис. МО три рази на тиждень. Менотропін також вводиться в кількість 0,5-1 ампулу у вигляді внутрішньом’язових ін'єкцій три рази на тиждень.
Додаткові ліки:
- Цефалоспоринові антибіотики (цефазолін, цефотаксим 1,0 двічі на день;
- Уросептичні засоби групи фторхінолонів (ципрофлоксацин 250 мг двічі на день);
- Місцеві протизапальні препарати (WitaProst Supositories 1 Pc. У прямій кишці ввечері перед сном);
- Анальгетики (кетональний 2.0 внутрішньом’язово, анальгін 1,0, nospazine 2.0 внутрішньом’язово);
- Препарати для оптимізації мікроциркуляції (пентоксифілін 5.0 як внутрішньовенна крапелька);
- Антимікотичні засоби (флуконазол 150 мг один раз на день, внутрішньоконазольний розчин);
- Аскорбінова кислота 2,0 щодня протягом чотирьох днів.
Індикатором позитивної динаміки лікування є зникнення болів у області паху, наявність одиночних сперматозоїдів під час спермограми, відсутність запальних процесів. Спермограма та гормональні тести повторюються з інтервалом 4 тижні.
Трибестан
Лікування ендокринних форм азооспермії часто проводиться за допомогою препаратів рослинного походження. В даний час існує особливий інтерес до фітомедицинів, які є ефективними та безпечними. Препарати рослин зазвичай поєднують м'який складний ефект та відсутність виражених побічних ефектів, а також можливість використання у поєднанні з традиційними лікарськими засобами.
Існує ряд рослинних препаратів, що містять сапоніни, або так звані стероїдні глікозиди, здатні обережно регулювати гормональний баланс у чоловічому тілі. Примітно, що такі засоби виправляють порушену роботу ендокринних залоз, не впливаючи на нормально функціонуючу залову систему.
Одним із засобів у складі якого присутні сапоніни, - це трибестан. Препарат активно використовується для виправлення порушень лібідо та народжуваності у чоловіків.
Багатий складний склад Трибестану забезпечує багатоступеневу дію препарату, що відображається на рівні гіпофіза, сексуальних залоз, кори надниркових залоз. За допомогою сапонінів та сапогенінів функція ендокринних залоз стабілізується, а алкалоїди допомагають розширювати судини, прискорюють кровообіг у сексуальній системі.
Трибестан впливає на гормональний баланс, має непрямий естрогенний ефект, не втручаючись у регуляторні механізми.
Крім того, препарат позитивно впливає на психомо-емоційний баланс, покращує стан вегетативної нервової системи, оптимізує добробут, зменшує втому, збільшує фізичні та психічні показники. Важливо, щоб Трибест був безпечним, нетоксичним, не спричиняло функціональних та морфологічних змін. Його можна використовувати як монотерапія або в поєднанні з гормональними препаратами.
Чоловікам з Азооспермією рекомендується тричі на день приймати Трибестан 1-2 таблетки, принаймні три місяці поспіль. Терапевтичний курс може бути повторений до досягнення необхідного позитивного ефекту.
Як правило, лікування добре переноситься, не було відмічено жодних випадків передозування та виражених побічних ефектів. Алергічні реакції рідко виявляли.
Спермактин
Вчені встановили, що прийом препаратів, що містять антиоксиданти та мікроелементи у багатьох випадках, допомагає збільшити шанси на запліднення та знижує ризик репродуктивних розладів. Найпоширеніший та інтерес з боку фахівців отримували ліки, які впливають на різні типи розладів сперматогенезу (включаючи Азооспермію). Лікарі відзначили вплив спермактицину, ацетил-L-карнітин, фумарату L-карнітин та комплексу альфа-ліпоєвої кислоти на значення окисного стресу та ступінь фрагментації ДНК чоловічих зародкових клітин.
Численні дослідження виявили позитивну статистично значущу динаміку основних значень спермограми, зокрема рухливість та морфологія. Стабільне поліпшення спостерігалося вже ближче до третього місяця терапевтичного курсу. У той же час кількість вільних радикалів зменшилася. Основним висновком було зроблено: Стимуляція сперматогенезу зі складним препаратом спермактину є ефективним та безпечним способом виправлення репродуктивної функції чоловічої статі.
Препарат приймають один пакет (10 г) вранці відразу після сніданку. Порошок слід розводити в 150-200 мл води або соку (молоко, гарячий чай та алкоголь, що містять напої, не підходять).
У рідкісних випадках спермактин може спричинити індивідуальну реакцію гіперчутливості. Якщо це станеться, складний засіб скасовується та замінюється на інші, більш підходящі препарати.
Сельцинк
Для адекватного функціонування чоловічої репродуктивної системи важливо підтримувати фізіологічний рівень концентрації вітамінів та мікроелементів, які беруть участь у біохімічних реакціях і є їх каталізаторами. Деякі основні мікроелементи виробляються чоловіками-репродуктивними органами. Найважливішими елементами нормальної родючості вважаються іони цинку та селену.
Сьогодні багато пацієнтів мають дефіцит вітаміну та мікроелементів в організмі. Зокрема, це пов'язано з харчовими розладами, з великою кількістю шкідливих звичок та несприятливих умов навколишнього середовища. Уніфіковане та обмежене харчування досить швидко тягне за собою зменшення споживання корисних речовин і, як наслідок, розвитку різних патологічних умов.
Цинк контролює експресію гена під час проліферації та диференціації клітин і бере участь у сенсибілізації до гормонів та факторів росту. Дефіцит цинку особливо впливає на ранніх фазах клітинного циклу. Саме його дефіцит викликає затримку сексуального розвитку у підлітків та зниження родючості чоловіків. Цікаво, що цинк має тенденцію до накопичення в передміхурової залози і служить одним із інгредієнтів секретованої рідини. Це допомагає регулювати активність спермопортних ферментів, бере участь у процесах згортання та зрідженні насінної рідини. Наявність цинку в статевих клітинах чоловіків є найвищим у всьому організмі і становить 1900 мкг/кг.
Інший мікроелемент, селен, має захисний ефект від біохімічно агресивних вільних радикалів. Селен необхідний як антиоксидантний захисник клітинних мембран, стимулює роботу інших антиоксидантів. У разі дефіциту цього мікроелемента розвивається безпліддя чоловіків, оскільки воно не лише забезпечує захист чоловічих зародкових клітин, але й відповідає за їх рухливість.
Багато досліджень підтвердили ефективність SELZINC стосовно концентрації сперми, рухливості та морфології у чоловіків, які страждають від розладів народжуваності. Цей препарат залишається абсолютно безпечним, навіть якщо приймати дві щоденні дози, і не відзначаються побічні ефекти та симптоми. Сельцинк приймають одну таблетку щодня, протягом декількох місяців (на розсуд лікаря).
Простагут Форте
Polycomponent Herbal Remedy Prostagut Forte використовується для азооспермії, пов’язаної з доброякісною гіперплазією простати та простатитом. Препарат вважається абсолютно безпечним, і в той же час не поступається ефективності відомих синтетичних препаратів.
Склад продукту представлений екстрактом повзучої ягоди та долоні Сереноа, а також сухим екстрактом кореневища кропиви, що повзуть.
Forte Prostagut характеризується вираженим протизапальним, протидематозним ефектом, здатністю інгібувати клітинний розвиток шляхом придушення вироблення РНК. Додаткові властивості препарату: стимуляція нервової системи, пригнічення споживання тестостерону клітинами простати. Активний склад препарату допомагає зменшити хворобливі та спалювальні відчуття під час екскреції сечі при доброякісній гіперплазії передміхурової залози.
Препарат безпосередньо не впливає на вилікування азооспермії.
Капсули ліків приймаються перорально, у цілому вигляді, з водою. Тривалість лікування - щонайменше один місяць, одна капсула вранці та ввечері. Простагут добре переноситься, побічні ефекти у вигляді неприємних відчуттів у животі рідко трапляються. Деякі пацієнти можуть розвивати алергію на препарат.
Що можна зробити висновок? Форте передс у наркотику впливає лише на зовнішні прояви розладів, але безпосередньо азооспермію, а також на ріст новоутворення передміхурової залози, цей препарат не в змозі вилікувати. Однак, як частина комплексного лікування, може бути застосований препарат.
Лікування фізіотерапії
Медичні та хірургічні методи - не єдиний спосіб позбутися від Азооспермії. Лікарі використовують поточну, лазерну, магнітотерапію як доповнення до основних терапевтичних методів, що дозволяє краще відновити фертильність чоловіків.
Тим часом, не завжди відзначається ефективність фізичних процедур: вони допомагають, якщо необхідно вилікувати хронічні патології сечоводування або прискорити відновлення організму після операції. Основним ефектом таких процедур є підвищення або зниження тонусу м’язів, розширення судин, поліпшення мікроциркуляції, блоку млявих запальних процесів.
Фізіотерапія не призначається для гострих запальних реакцій, інфекційних процесів, підозрюваних злоякісних пухлин, а також у періоди лихоманки з важким курсом системних патологій.
- Вакуумний масаж - це найпопулярніша процедура лікування азооспермії і є місцевою технікою негативного тиску під назвою Терапія LOD. Процедура передбачає розміщення статевого члена в спеціальній баро-чембер, з якої повільно викачується повітря. Як результат, площа пеніса активно протікає кров, настає стан ерекції. Після відновлення тиску процедура повторюється. Такий конкретний масаж призначається, якщо азооспермія у людини поєднується з еректильною дисфункцією. Що дає таке лікування? Попереджає застій крові, покращує мікроциркуляцію, збагачує органи киснем, що позитивно впливає на роботу простати та яєчок. Метод протипоказаний пацієнтам з вираженою варикоцелею, паховою грижею, а також з підвищеним ризиком згустків крові.
- Лазерна терапія передбачає використання лазера з низькою інтенсивністю, який не руйнує тканину: червоний діапазон випромінювання досягає глибини двох міліметрів та інфрачервоного - до восьми міліметрів. Основна властивість лазерної терапії - імунна стимуляція, оптимізація метаболічних процесів, блокування запальної реакції, активація вироблення тестостерону, що безпосередньо впливає на рухову активність сперматозоїдів.
- Магнітна терапія нормалізує судинну мережу, стабілізує вироблення гормонів, має гіпотензивну та протипухлинну дію.
- Електростимуляція передбачає застосування імпульсних струмів, які викликають стискання м’язів. За допомогою електрофорезу препарати доставляються до необхідної області - зокрема, ферментів та анти-корінних препаратів. Цей метод доставки наркотиків до тканин допомагає збільшити концентрацію препарату в необхідній області організму, щоб зменшити тяжкість побічних ефектів. Електростимуляція не призначається пацієнтам з пухлинними процесами, складними запальними захворюваннями, а також у присутності ураження шкіри в області процедури.
Інші методи фізичної терапії для азооспермії можуть включати:
- Озонна терапія;
- Лікування грязі;
- Трансуретральна мікрохвильова терапія.
Методи можна використовувати самостійно або в поєднанні один з одним.
Трав'яне лікування
Народні засоби для азооспермії зазвичай неефективні. Однак у деяких випадках лікарські рослини в поєднанні з способом життя та дієтичними змінами допомагають незначно покращити якість насінної рідини.
Якщо є проблеми зі сперматогенезом, рекомендується заварювати та пити вливання фруктів глоду щоранку, вдень та вечора замість чаю. На додаток до цього, трав'яні чаї бузини та голліфлоу добре допомагають.
Щоб відновити якість моркви з сперми, стисніть 100 мл соку і змішайте його з двома таблетками мумі. Препарат споживається щодня перед сніданком. Крім того, протягом дня ви повинні пити вливання трави. Хід такого лікування триває протягом місяця.
Закип’ятіть 2 столові ложки кореневої рослини Адама з окропом. Після охолодження засіб відфільтрують і використовують 1 ст. Щодня.
Підготуйте рослинну колекцію на основі листя волоського горіха, пагонів сосни, ісландського моху та білої шовковиці. Інгредієнти приймаються в рівних кількостях. Потім 2 ст. Л. суміші виливають киплячу воду (450 мл) і наполягають на термосі протягом півгодини. Потім процідіть і прийміть 150 мл замість чаю три рази на день. Можна додати мед і лимонний сік.
Хороший ефект характеризується настояком Лапчатки. Щоб підготувати його, візьміть кореневище рослини (100 г), налийте 0,5 літрів горілки, наполягаючи на два тижні. Потім настоянку фільтрують і приймають одну чайну ложку три рази на день, між прийомами їжі, випиваючи невелику кількість води.
Народні цілителі радять усунути їжу з азооспермією присушеним та свіжим базиліком або пити вливання листя. Для приготування інфузії 20 г листя свіжого базиліка вилили 250 мл окропу, наполягаючи на півгодини. Засідання п’яний тричі на день за півгодини до сніданку, обіду та вечері.
Продукція бджолярів - зокрема, королівське желе в поєднанні з медом - також добре справляються. Таку суміш їдять одну ложку відразу після їжі, тримаючи її в роті, поки вона не розчиниться повністю. Не потрібно пити воду чи інші рідини.
Хірургічне лікування
У випадку з Азооспермією, патології, в якій еякуляції не вистачає сперматозоїдів, хірургічні методи використовуються для отримання чоловічих статевих клітин. Ці методи включають PESA, TESA та TESE.
Перші два методи, PESA або TESA, найчастіше практикують фахівці. Тесе методика двосторонньої біопсії яєчок за допомогою мікрохірургічної технології використовується для лікування неретивної азооспермії. [10]
- PESA - це біопсія голки, проведена в декількох областях придатків яєчок. PESA - це біопсія голки, проведена в декількох областях придатків яєчок і вважається на 100% ефективною за наявності обструкції відкладення ВАС, але сама процедура може ще більше погіршити ступінь блокування відкладення ВАС.
- Техніка TESA передбачає виконання біопсії голки в декількох областях яєчок. Це малоінвазивна процедура, яка успішно отримує необхідну кількість сперматозоїдів. Однак метод має свої недоліки: він ефективно лише в тому випадку, якщо є вогнищ сперматогенезу, але навіть існуючі вогнища не завжди можуть бути виявлені через відсутність зорового контролю структури тканин. Якщо лікар виконує до шести проколів на кожному яєчках і не виявлено жодних зародкових клітин чоловічої статі, рекомендується мікрохірургічна прокол Tese.
- Тесе - це прагнення тканини яєчок для подальшого вилучення сперми. Ця методика вважається найбільш ефективною. По-перше, проводиться біопсія, а сперматозоїди відокремлюються від вилученого біоматеріалу. Практикуйте закриту прокол, для якої використовується спеціальний пістолет: ця процедура характеризується частими ускладненнями та відносно низькою ефективністю. Найбільш поширеним є двостороння мікрохірургічна мультифокальна біопсія яєчок, яка часто використовується у пацієнтів з нон-рефруктивною азооспермією.
Вагітність з Азооспермією
Перш ніж робити прогнози щодо можливості запліднення жінки з азооспермією у чоловіка, лікар повинен проаналізувати результати діагностики, визначити тип і знайти причину розладу. Лише після цього розроблена оптимальна тактика подальших заходів для досягнення вагітності та народження здорової дитини для пари.
Якщо у пацієнта діагностовано обструктивну азооспермію, можна відновити родючість за допомогою хірурга. Мікрохірургічна реконструкція проводиться для відкриття ВАС відкладення, тонкощі яких залежать від місця розташування та ступеня перешкод.
Справа з секреторною азооспермією дещо гірша, тому що з таким діагнозом шанси на успішне лікування, хоча є, але вони не такі великі. Тим не менш, деякі гормональні несправності можуть бути усунені за допомогою консервативного лікування, спрямованого на стабілізацію ендокринної системи та виправлення сперматогенезу. Якщо першопричиною азооспермії було розширення мошонкових судин, то безпліддя часто може бути вилікове хірургічним втручанням.
Для багатьох пацієнтів шанси на лікування все ще стрункі. У такій ситуації, якщо лікар бачить, що немає перспективи триваючої терапії, може бути рекомендоване використання допоміжних репродуктивних методів - зокрема ЕКЗ. Ця технологія успішно використовується репродуктологами вже більше чотирьох десятиліть, і протягом багатьох років ефективність методу зростає.
ЕКЗ для Азооспермії
Сьогодні фахівці успішно використовують методику вилучення чоловічих зародкових клітин безпосередньо з яєчок для подальшого використання в програмах запліднення in vitro (ICSI). Техніка видобутку сперми - це біопсія. Ця процедура призводить до довгоочікуваної вагітності приблизно у 30-60% випадків.
Ефективність біопсії може змінюватися, залежно від тяжкості азооспермії. Для того, щоб забезпечити більш чіткий індивідуальний прогноз лікування, проводиться ретельне обстеження пацієнта. Лікар отримує попередню інформацію про тип патології, завдяки якому він оцінює шанси на успіх запліднення.
Існують різні методи біопсії: Лікар вибирає найбільш підходящий, який буде надзвичайно ефективним у певній ситуації.
Профілактика
Запобігання розвитку азооспермії та запобігання розладам репродуктивного здоров'я у чоловіків, в першу чергу, про ведучі здоровий спосіб життя. Лікарі повинні мотивувати своїх пацієнтів та пояснити їм необхідність уникати шкідливих звичок.
Лікарі рекомендують:
- Відмовлятися брати участь у розбещеній сексуальній активності, не мають незахищеного статевого акту із сумнівним партнером;
- Відмовлятися пити алкогольні напої, вживати наркотики або дим;
- Практикуйте розумні помірні фізичні навантаження, уникайте як гіподинамії, так і надмірної фізичної активності;
- Періодично відвідуйте лікаря для профілактичних обстежень, своєчасно лікуйте будь-які інфекційні та запальні процеси в організмі;
- Не забувати належним відпочинком і спати;
- Уникайте конфліктних та стресових ситуацій.
Крім того, важливо пам’ятати, що для того, щоб підтримувати фертильність чоловіків, небажано утримуватися від сексу та мати статевий акт занадто часто. Оптимально мати статевий акт один раз на 3-4 дні.
Прогноз
Успіх лікування азооспермії залежить від багатьох факторів. Це, перш за все, вік та загальний стан здоров'я пацієнта, його спосіб життя. Якщо виявлений хромосомний дефект, то спеціаліст може наполягати на додатковій генетичній діагностиці, необхідний для оцінки ступеня ризику ембріонів. Крім того, призначення гормональних засобів вимагає чіткого контролю лікування: якщо ви не дотримуєтесь схеми прийому таких препаратів, це може суттєво та негативно вплинути на ефективність терапії.
Загальний прогноз такий: пацієнти з обструктивною азооспермією мають більше шансів на зачаття після лікування, як природно, так і використання допоміжних репродуктивних технологій. Секреторну азооспермію важче лікувати, але навіть тут є деякі шанси на успіх терапії. Головне - це виконання всіх рекомендацій та рецептів лікаря, точну дотримання схеми лікування. Лише в цьому випадку можна досягти зовнішності та стійкої присутності чоловічих статі клітин у сперматозоїдній рідині, а також подальше - і успішна концепція.
Найбільш безнадійним типом розладу вважається азооспермія, розроблений внаслідок епідпаротиту або свинки. Найгірший прогноз відмічений у генетичній або ідіопатичній формі патології.

