Медичний експерт статті
Нові публікації
Дослідження м'язової сили
Останній перегляд: 07.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
М'язова сила — це кількісна міра, що виражає здатність м'яза скорочуватися, чинивши опір зовнішній силі, включаючи силу тяжіння. Клінічне дослідження м'язової сили насамперед виявляє її зниження. Попередня, приблизна оцінка м'язової сили починається з визначення того, чи може суб'єкт виконувати активні рухи у всіх суглобах і чи виконуються ці рухи в повному обсязі.
Виявивши обмеження, лікар виконує пасивні рухи у відповідних суглобах, щоб виключити локальні ураження опорно-рухового апарату (контрактури м'язів та суглобів). Обмеження пасивних рухів у суглобі, спричинене патологією кісток та суглобів, не виключає можливості зниження м'язової сили у пацієнта. Водночас відсутність або обмеження активних довільних рухів з повним обсягом пасивних рухів у неспаного та співпрацюючого пацієнта свідчить про те, що причиною порушення, найімовірніше, є патологія нервової системи, нервово-м'язових з'єднань або м'язів.
Термін « параліч » (плегія) позначає повну відсутність активних рухів, спричинену порушенням іннервації відповідних м'язів, а термін «парез» – зниження м'язової сили. Параліч м'язів однієї кінцівки називається моноплегією, параліч нижніх м'язів обличчя, руки та ноги на одному боці тіла – геміплегією; параліч м'язів обох ніг – параплегією, параліч м'язів усіх чотирьох кінцівок – тетраплегією.
Параліч/парез може бути наслідком пошкодження центрального (верхнього) або периферичного (нижнього) рухового нейрона. Відповідно, існує два типи паралічу: периферичний (млявий) параліч виникає в результаті пошкодження периферичного рухового нейрона; центральний (спастичний) параліч виникає в результаті пошкодження центрального рухового нейрона.
Пошкодження центрального рухового нейрона (наприклад, при інсульті головного мозку ) різною мірою впливає на м'язи кінцівок. У руці переважно уражаються відвідні та розгинальні м'язи, а в нозі – згиначі. Пошкодження пірамідної системи на рівні внутрішньої капсули (де дуже компактно розташовані аксони пірамідних клітин Беца) характеризується формуванням патологічної пози Верніке-Манна: рука пацієнта зігнута та приведена до тіла, а нога випрямлена та при ходьбі відведена вбік так, що стопа рухається по дузі («рука просить, нога мружиться»).
При патології периферичних мотонейронів кожен рівень пошкодження (що охоплює передні роги спинного мозку, корінці спинномозкового нерва, сплетення або периферичний нерв) має характерний тип розподілу м'язової слабкості (міотом, нейротом). М'язова слабкість буває не тільки нейрогенною: вона також виникає при первинному пошкодженні м'язів (міопатія) та при патології нервово-м'язового синапсу ( міастенія ). Ураження суглоба може супроводжуватися значним обмеженням рухів у ньому через біль, тому при больовому синдромі слід бути обережним в оцінці м'язової слабкості та наявності неврологічної патології.
Оцінка м'язової сили
Для оцінки сили м'язів пацієнта просять виконати рух, що вимагає скорочення певного м'яза (м'язів), зафіксувати позу та утримувати м'яз у положенні максимального скорочення, поки лікар, що досліджує, намагається подолати опір досліджуваного та розтягнути м'яз. Таким чином, при дослідженні сили м'язів у клінічній практиці найчастіше використовується принцип «напруги та подолання»: лікар чинить опір напрузі пацієнтом досліджуваного м'яза та визначає ступінь зусиль, необхідних для цього. Різні м'язи або групи м'язів досліджують по черзі, порівнюючи праву та ліву сторони (це полегшує виявлення незначної м'язової слабкості).
Важливо дотримуватися певних правил обстеження. Так, оцінюючи силу м'язів-відводчиків плеча, лікар повинен стояти перед пацієнтом і чинити опір руху лише однією рукою (але не нахилятися над сидящим пацієнтом, чинячи тиск на руку пацієнта всією вагою тіла). Аналогічно, оцінюючи силу м'язів-згиначів пальців, лікар використовує лише свій палець, еквівалентний тому, що тестується, але не застосовує силу всієї кисті або руки в цілому. Також необхідно робити корективи на дитячий або похилий вік пацієнта. Силу м'язів зазвичай оцінюють у балах, найчастіше за 6-бальною системою.
Критерії оцінки м'язової сили за 6-бальною системою
Рахунок |
М'язова сила |
0 |
Немає скорочення м'язів. |
1 |
Видиме або пальпується скорочення м'язових волокон, але без локомоторного ефекту |
2 |
Активні рухи можливі лише тоді, коли сила тяжіння усунена (кінцівка розміщена на опорі) |
3 |
Активні рухи в повному діапазоні під дією сили тяжіння, помірне зниження сили під зовнішнім опором |
4 |
Активні рухи в повному діапазоні під дією сили тяжіння та іншого зовнішнього опору, але вони слабші, ніж на здоровому боці |
5 |
Нормальна м'язова сила |
При дослідженні неврологічного статусу необхідно визначити силу наступних груп м'язів.
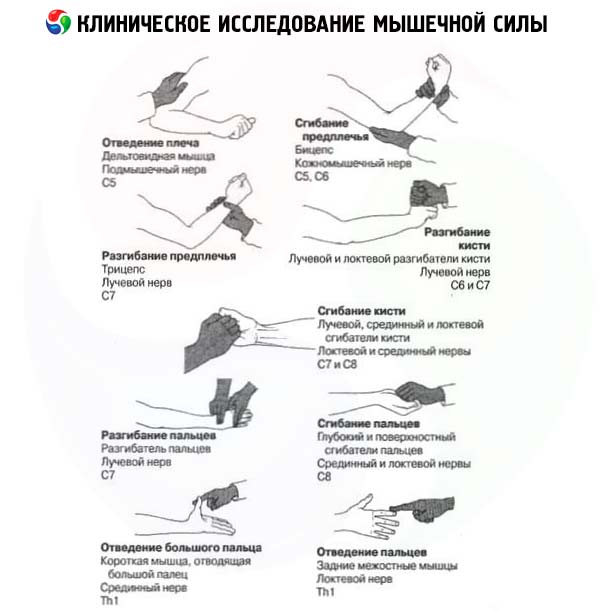
- Згиначі шиї: m. sternodeidomastoideus (n. accessory, C2 C3 nn. cervicales).
- Розгиначі шиї: мм. profundi colli (C 2 -C 4 - nn. cervicales).
- Знизування плечима: m. trapezius (n. accessory, C2 C4 nn. cervicales).
- Відведення плеча: m. deltoideus (C 5 -C 6 - n. axillaris).
- Згинання супінованої руки в ліктьовому суглобі: m. biceps brachii (C 5 -C 6 - n. musculocutaneus).
- Розгинання руки в ліктьовому суглобі: m. triceps brachii (C 6 -C 8 - n. radialis).
- Розгинання в променевозап'ястному суглобі: довгий та короткий розгинач зап'ястя (mm. extensor carpi radialis) (C 5 -C 6 - n. radialis), ліктьовий розгинач зап'ястя (m. extensor carpi ulnaris) (C 7 -C 8 - n. radialis).
- Протиставлення великого пальця: m. opponens pollicis (C 8 -T 1 - n. medianus).
- Відведення мізинця: m. abductor digiti minimi (C 8 -T 1 - n. ulnaris).
- Розгинання проксимальних фаланг II-V пальців: m. extensor digitorum communis, m. extensor digiti minimi, m. extensor indicis (C 7 -C 8 - n. profundus n. radialis).
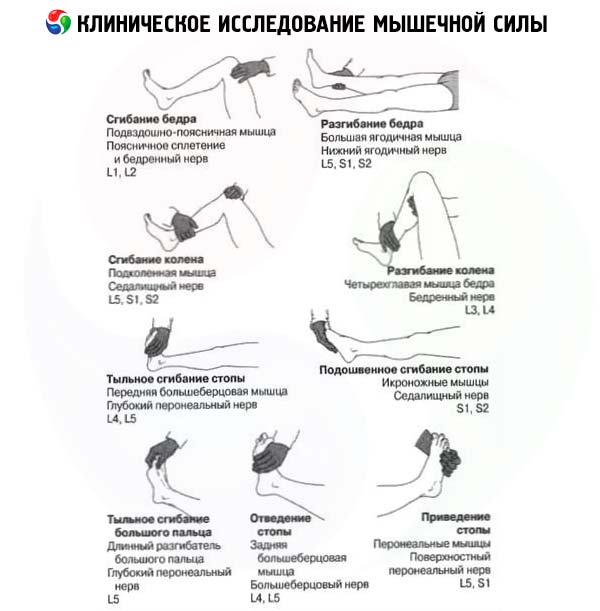
- Згинання стегна в кульшовому суглобі: m. iliopsoas (L 1 -L 3 - n.femoralis).
- Розгинання ноги в колінному суглобі: m. quadriceps femoris (L 2 -L 4 - n. femoris).
- Згинання ноги в колінному суглобі: m. biceps femoris, m. semitendinosus, m. semimembranosus (L 1 -S 2 - n. ischiadicus).
- Розгинання (дорсифлексія) стопи в гомілковостопному суглобі: m. tibialis anterior (L 4 -L 5 - n. peroneus profundus).
- Підошовне згинання стопи в гомілковостопному суглобі: m. triceps surae (S 1 -S 2 - n. tibialis).
Вищезазначені групи м'язів оцінюються за допомогою наступних тестів.
- Згинання шиї – це тест для визначення сили грудино-ключично-соскоподібного та сходового м’язів. Пацієнта просять нахилити (але не розгинати) голову вбік і повернути обличчя в бік, протилежний нахилу голови. Лікар протидіє цьому руху.
- Розгинання шиї – це тест, який дозволяє визначити силу розгиначів голови та шиї (вертикальна частина трапецієподібного м’яза, селезінкові м’язи голови та шиї, м’язи, що піднімають лопатки, напівостисті м’язи голови та шиї).
Пацієнта просять закинути голову назад, чинячи опір цьому руху.
Тест на згинання плечей – це тест, який використовується для визначення сили трапецієподібного м’яза. Пацієнта просять «знизати плечима», незважаючи на опір лікаря.
Відведення плеча – це тест для визначення сили дельтоподібного м’яза. На прохання лікаря пацієнт відводить плече горизонтально; рекомендується, щоб рука була зігнута в лікті. Чиніть опір руху, намагаючись опустити руку. Слід враховувати, що здатність дельтоподібного м’яза утримувати плече у відведеному положенні порушується не лише при слабкості цього м’яза, але й при порушенні функцій трапецієподібного, переднього зубчастого та інших м’язів, що стабілізують плечовий пояс.
Тест на супінаційне згинання ліктя – це тест, призначений для визначення сили двоголового м’яза плеча. Двоголовий м’яз плеча бере участь у згинанні та одночасній супінації передпліччя. Щоб перевірити функцію двоголового м’яза плеча, лікар просить пацієнта супінувати зап’ястя та зігнути руку в лікті, чинячи опір цьому руху.
Тест на розгинання руки в лікті – це тест, який використовується для визначення сили триголового м’яза плеча. Лікар, який обстежує, стає позаду або збоку від пацієнта, просить його витягнути руку в лікті та чинить опір цьому руху.
- Розгинання зап'ястя – це тест, який допомагає визначити силу променевого та ліктьового розгиначів зап'ястя. Пацієнт розгинає та приводить зап'ястя прямими пальцями, а лікар запобігає цьому руху.
- Опозиція великого пальця – це тест для визначення сили м’яза, який протистоїть великому пальцю. Випробуваного просять міцно притиснути дистальну фалангу великого пальця до основи проксимальної фаланги мізинця тієї ж руки та чинити опір спробі випрямити основну фалангу великого пальця. Також використовується тест зі смужкою цупкого паперу: просять стиснути її між 1-м та 5-м пальцями та перевіряють силу натискання.
- Відведення мізинця – це тест для визначення сили м’яза, який відводить мізинець. Лікар намагається підвести відведений мізинець пацієнта до інших пальців, долаючи його опір.
- Розгинання основних фаланг II-V пальців – це тест, який використовується для визначення сили загального розгинача пальців, розгинача мізинця та розгинача вказівного пальця. Пацієнт розгинає основні фаланги II-V пальців при згинанні середнього та нігтьового пальців; лікар долає опір цих пальців та іммобілізує променево-зап'ястний суглоб пацієнта іншою рукою.
Згинання стегна – це тест для визначення сили клубового, великого та малого поперекових м’язів. Пацієнта просять зігнути стегно (підвести його до живота) сидячи та, одночасно, чинячи опір цьому руху, впливають на нижню третину стегна. Силу згинання стегна також можна перевірити, коли пацієнт лежить на спині. Для цього його просять підняти пряму ногу та утримувати її в цьому положенні, долаючи тиск долоні лікаря вниз, що спирається на середину стегна пацієнта. Зниження сили цього м’яза вважається раннім симптомом пошкодження пірамідної системи. Розгинання ноги в колінному суглобі – це тест для визначення сили чотириголового м’яза стегна. Тест проводиться в положенні пацієнта лежачи на спині, нога зігнута в кульшовому та колінному суглобах. Його просять випрямити ногу, піднявши гомілку. Одночасно руку підкладають під коліно пацієнта, утримуючи його стегно в напівзігнутому положенні, іншою рукою чиниться тиск на гомілку вниз, запобігаючи її розгинанню. Щоб перевірити силу цього м'яза, пацієнта, сидячи на стільці, просять випрямити ногу в колінному суглобі. Однією рукою цьому руху чинять опір, іншою - пальпують м'яз, що скорочується.
- Згинання коліна – це тест, необхідний для визначення сили м’язів задньої поверхні стегна (сіднично-гомілкових м’язів). Дослідження проводиться в положенні пацієнта лежачи на спині, нога зігнута в кульшовому та колінному суглобах, стопа щільно стоїть на кушетці. Намагаються випрямити ногу пацієнта, попередньо давши йому завдання не відривати ногу від кушетки.
- Розгинання гомілковостопного суглоба (дорсифлексія) – це тест, який допомагає визначити силу переднього великогомілкового м’яза. Пацієнта, лежачи на спині з прямими ногами, просять підтягнути ноги до себе, злегка привівши внутрішні краї стоп, при цьому лікар чинить опір цьому руху.
- Підошовне згинання гомілковостопного суглоба – це тест, який використовується для визначення сили триголового м’яза стопи та підошовного м’яза стопи. Пацієнт, лежачи на спині з прямими ногами, згинає стопи стопи в підошвах, долаючи опір долонь лікаря, які чинять тиск на стопи в протилежному напрямку.
Більш детальні методи вивчення сили окремих м'язів тулуба та кінцівок описані в посібниках з топічної діагностики.
Вищезазначені методи оцінки м’язової сили слід доповнити деякими простими функціональними тестами, які призначені для перевірки функції всієї кінцівки, а не для вимірювання сили окремих м’язів. Ці тести важливі для виявлення незначної м’язової слабкості, яку лікарю важко помітити, зосереджуючись на окремих м’язах.
- Щоб виявити слабкість м'язів плеча, передпліччя та кисті, пацієнта просять якомога сильніше стиснути три-чотири пальці кисті та спробувати відпустити пальці під час стискання. Тест проводиться одночасно на правій та лівій руці для порівняння їхньої сили. Слід враховувати, що сила стискання значною мірою залежить від цілісності м'язів передпліччя, тому, якщо дрібні м'язи кисті слабкі, рукостискання може залишатися досить сильним. Силу стискання кисті можна точно виміряти за допомогою динамометра. Тест стискання кисті дозволяє виявити не тільки слабкість м'язів кисті, але й явище міотонії дії, що спостерігається при таких спадкових нервово-м'язових захворюваннях, як дистрофічна та вроджена міотонія. Після сильного стиснення руки в кулак або сильного стиснення чужої руки пацієнт з явищем міотонії дії не може швидко розтиснути руку.
- Щоб виявити слабкість у проксимальних відділах ніг, обстежуваний повинен встати з положення навпочіпки, не використовуючи руки. У дітей необхідно спостерігати, як вони піднімаються з положення сидячи на підлозі. Наприклад, при м'язовій дистрофії Дюшена дитина вдається до допоміжних прийомів під час вставання («піднімаючись на себе»).
- Щоб виявити слабкість у дистальних відділах ніг, пацієнта просять встати та пройтися на п'ятах і пальцях ніг.
- Центральний (пірамідний) парез рук можна виявити, попросивши пацієнта тримати руки прямо, майже злегка торкаючись долонних поверхонь над горизонталлю, із заплющеними очима (тест Барре для верхніх кінцівок). Рука на боці парезу починає опускатися, тоді як кисть згинається в зап'ясті та обертається всередину («дрейф пронатора»). Ці постуральні порушення вважаються дуже чутливими ознаками центрального парезу, що дозволяє виявити його навіть тоді, коли пряме дослідження м'язової сили не виявляє жодних порушень.
- У пацієнтів з підозрою на міастенію важливо встановити, чи посилюється слабкість м'язів голови, тулуба та кінцівок при навантаженні. Для цього вони витягують руки перед собою та дивляться в стелю. У нормі людина може перебувати в такому положенні не менше 5 хвилин. Використовуються також інші тести, що провокують м'язову втому (присідання, голосний рахунок до 50, багаторазове відкривання та закривання очей). Міастенічну втому найоб'єктивніше можна виявити за допомогою динамометра: вимірюється сила стискання кисті в кулак, потім пацієнт швидко виконує 50 інтенсивних стискань обох рук у кулак, після чого знову проводиться динамометрія кистей. У нормі сила стискання кистей залишається майже однаковою до та після такої серії стискань кистей у кулак. При міастенії після фізичного напруження м'язів кисті сила стискання динамометра зменшується більш ніж на 5 кг.


 [
[