Спайки кишечника і малого таза після операції: від чого з'являються і чим лікувати
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
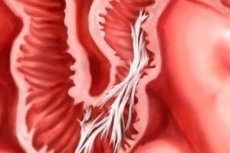
Тонкі плівки сполучної тканини між внутрішніми органами - це спайки. Після операції вони виникають найчастіше. Розглянемо особливості їх появи і лікування.
Внутрішні органи людини зовні покриті тоненькою оболонкою, яка відокремлює їх один від одного. Невелика кількість рідини і гладкість тканин забезпечує зміщуваність органів під час рухів.
У нормі, після проведеної операції, внутрішній орган рубцуется, а період його загоєння називається спайковимпроцесом. Тобто сполучнотканинні зрощення (схожі на поліетиленову плівку або волокнисті смуги) - це фізіологія, яка проходить самостійно і не порушує роботу організму.
При розвитку патологічного процесу, тяжі склеюються між собою, порушуючи нормальний рух і функціонування органів. Після операції їх найчастіше діагностують на таких органах:
- Апендикс і ураження кишечника - призводять до непрохідності органу і вимагають додаткового хірургічного лікування.
- Утворення в малому тазу - можуть істотно порушити жіноче здоров'я і можливість зачаття дитини.
- Включення в яєчниках або трубах - виникають через запалення придатків або інфекційних уражень, можуть привести до безпліддя.
- Без своєчасної діагностики і лікування, це загрожує серйозними ускладненнями і вираженими больовим відчуттям.
Чим небезпечні спайки після операції?
Дуже часто пацієнти задаються питанням, чим небезпечні спайки після операції. Отже, якщо тяжі з'явилися в черевній порожнині, наприклад, в тонкому кишечнику, то це негативно позначається на функціонуванні травної системи. Подібні новоутворення ускладнюють будь-які хірургічні втручання в черевній порожнині, істотно підвищуючи ризик перфорації органів і розвитку кровотечі.
Сполучнотканинні включення в очеревині небезпечні тим, що можуть викликати кишкову непрохідність і кишкові обтурації. Новоутворення перегинають і розтягують окремі частини кишок або органів, порушення їх роботу. При цьому загрозливим для життя станом є повна кишкова непрохідність.
Розростання сполучної тканини на органах дихання викликає дихальну і серцево-судинну недостатність. Через порушення місцевого кровопостачання можливий некроз тканин і розвиток перитоніту. Чимало небезпечні утворення на органах малого таза. Так, спайки яєчника, матки або кишечника можуть стати причиною непрохідності маткових труб і безпліддя.
Епідеміологія
Згідно з медичною статистикою, епідеміологія спайок в 98% випадків пов'язана з хірургічним втручанням. Спайкової хворобою частіше хворіють жінки (після апендектомії і операцій на матці і придатках), ніж чоловіки (травми черевної порожнини).
- Після операції на органах черевної порожнини у 80-85% хворих з'являються зрощування на вузькому і товстому кишечнику.
- Неодноразова лапаротомія призводить до формування спайок у 93-96% пацієнтів.
- Після апендициту спайки кишечника через рік з'являються у 23% прооперованих і через три роки у 57%.
- Після гінекологічних патологій, в 70% випадків тяжі виникають на матці і яєчниках.
Формування колагенових волокон починається на третій день патологічного процесу, а сполучнотканинні зрощення з'являються з 7 по 21 день. За цей час пухкі тяжі трансформуються в щільні рубцеві тканини, в них з'являються кровоносні судини і навіть нервові закінчення.
Причини спайок після операції
Існує ряд факторів, які впливають на розростання сполучної тканини внутрішніх органів. Причини утворення спайок після операції багато в чому залежать від професійності хірурга. Найчастіше патологічний стан виникає при:
- Запальні та інфекційні ускладнення.
- Кровотечі в черевній порожнині.
- Травми живота і органів малого тазу.
- Тривала ішемія тканин.
- Сторонні предмети в рані.
- Порушення техніки операції.
Спайковий процес може спровокувати і сам хворий, через невиконання рекомендацій лікаря по відновленню після операції. Тяжі утворюються після апендициту, позаматкової вагітності або аборту, при кишкової непрохідності, ендометріозі і виразкових ураженнях шлунка.
Виходячи з цього, можна зробити висновок, що післяопераційні включення формуються з безлічі причин. Без своєчасної діагностики та лікування вони ускладнюють функціонування внутрішніх органів, що призводить до різних ускладнень.
Фактори ризику
Розростання сполучних тканин внутрішніх органів, в більшості випадків пов'язано з хірургічним втручанням, але існують і інші чинники ризику. Патологічний стан можливо при:
- Тяжі в черевній порожнині можуть утворюватися при ударах і травмах живота. Крововиливи в заочеревинному просторі і гематоми в брижі призводять до лімфостаз і порушення відтоку крові. У свою чергу це призводить до порушення ексудації в черевну порожнину. В результаті чого внутрішні органи залишаються без природного мастила, починають тертися один об одного і споювати.
- Абдомінальне ожиріння - надлишки жирової тканини в зоні величезного сальника, тобто складки за вісцеральним листом очеревини і закриває петлі кишечника, можуть провокувати сполучнотканинні зрощення. Пухка тканина сальника особливо чутлива до утворення тяжів через тиск жирових відкладень в області живота.
- Зрощення можуть виникати при запальних процесах. Наприклад, при хронічному холециститі спайки з'являються не тільки на жовчному міхурі, а й на печінці, шлунку, дванадцятипалої кишці, сальнику. Найчастіше подібне спостерігається після грипу, дизентерії або хвороби Боткіна.
- Ще один фактор ризику - це вроджені вади розвитку органів черевної порожнини. Як правило, зрощування діагностують в області клубової і сліпої кишки.
- Деякі хімічні речовини сприяють утворенню тяжів. Наприклад, спирт, Равінол і йод приводячи до асептичного запалення черевної порожнини. Найчастіше ці рідини потрапляють в очеревину під час операції.
Крім перерахованих вище факторів, величезний ризик передаються статевим шляхом є після лапаротомії. Будь-яка операція на органах черевної порожнини пов'язана з механічною травматизацією очеревини. При цьому, чим грубіше буде працювати хірург, тим вище ризик патологічних зрощень. Розлад виникає через порушення фібринолітичної системи організму.
Патогенез
Механізм розвитку тяжів внутрішніх органів пов'язаний з клітинними і гуморальними процесами. Патогенез спайок після операції заснований на порушенні локального балансу між синтезом фібрину і фібінолізов, тобто його розщепленням. Хірургічні втручання призводять до пошкодження мезотеліального шару тканин і кровоносних судин. В результаті цього виникає запальна реакція і активація медіаторів запалення і утворення згустків крові.
Проникність кровоносних судин поступово збільшується, а пошкоджені тканини виділяють серозно-геморагічний ексудат (містить лейкоцити, тромбоцити, інтерлейкіни, макрофаги, фібриноген, гіалуронову кислоту, протеоглікани). У нормальних умовах фібрин піддається лізису, але через операцію фібринолітична активність знижується, а зайвий фібриноген трансформується в своєрідний гель, який покриває уражені тканини. Поступово фібробласти розростаються і скріплюються між собою, перетворюючись у внутрішні рубці, тобто спайки.
Симптоми спайок після операції
Тривалість формування сполучнотканинних зрощень безпосередньо залежить від ураженого органу. Симптоми спайок після операції найчастіше проявляються хворобливими відчуттями в області операційного рубця.
Найбільш поширені симптоми післяопераційного розлади:
- Нудота і блювання.
- Порушення дефекації.
- Відсутність стільця.
- Регулярні запори.
- Хворобливі відчуття при пальпації операційного шва.
- Підвищення температура тіла.
- Утруднене дихання і задишка.
- Почервоніння і припухлість зовнішнього шраму.
Спочатку больові симптоми відсутні, але в міру потовщення рубця вони набувають тягне характер. Дискомфорт посилюється при фізичних навантаженнях і будь-яких рухах. Наприклад, після операції на печінці, легенях або перикарді, болі виникають при глибокому зітханні. Якщо спайки утворюються на органах малого таза, то можливі болі при статевому акті. Клінічна картина залежить від локалізації тяжів і загального стану організму.
Перші ознаки
Дуже часто після хірургічного втручання, пацієнти стикаються з такою проблемою, як сполучнотканинні зрощення між сусідніми органами або поверхнями. Перші ознаки передаються статевим шляхом проявляються болями в області рубця. Дискомфорт має ниючий характер і зростає при фізичній напрузі.
Патологічний стан супроводжується нападами нудоти і блювоти. Можливо здуття живота і часті запори. Нападоподібні болю слабшають і поновлюються. Через це пацієнт стає дратівливим, можливі зміни маси тіла через відсутність апетиту. У міру прогресування хвороби з'являються розлади з боку серцево-судинної і дихальної систем.
Болі при спайках після операції
Такі симптоми, як болі при спайках після операції виникають у багатьох пацієнтів. Дискомфорт має нападоподібний і ріжучий характер. При цьому прийом спазмолітиків і знеболюючих препаратів не дає позитивної динаміки.
Залежно від болю, розрізняють такі форми передаються статевим шляхом:
- Гостра форма - спайки викликають болі різної інтенсивності, які призводять до різкого погіршення самопочуття. Підвищується температура, з'являється задишка, частішає пульс. Спроби пропальпировать післяопераційний рубець викликають сильні болі. На цьому тлі може розвиватися кишкова непрохідність, ниркова недостатність.
- Хронічна форма - якщо тяжі утворилися в малому тазі, то симптоматика хвороби схожа з передменструальний синдром. Можливі порушення в роботі кишечника і сечового міхура. Болі з'являються під час статевого акту і при зміні положення тіла.
- Інтермітуюча форма - характеризується вираженими порушеннями в роботі органів шлунково-кишкового тракту. Хронічні закрепи змінюються розладами шлунка. Болі виникають рідше, але досить інтенсивні.
Крім болю з'являються часті напади нудоти і блювання, порушення апетиту, можлива втрата працездатності, головний біль і запаморочення.
Спайки кишечника після операції
Утворення з сполучної тканини між петлями кишок і органами черевної порожнини - це спайки кишечника. Після операції вони з'являються найчастіше. Хірургічне втручання призводить до склеювання серозних оболонок органів між собою і до їх функціональних порушень. При цьому тяжі складаються з такої ж тканини, як і зовнішня стінка кишечника.
Дозволить обговорити основні причини появи сполучнотканинних зрощень кишечника:
- Хірургічне втручання - згідно з медичною статистикою, якщо було проведено первинне лапаротоміческім втручання на кишечнику, то включення формуються у 14% пацієнтів. Якщо це 3-4 операція, то споювання відбувається в 96% випадків. Патологія посилюється при інфекційних і запальних процесах.
- Травми живота (відкриті, закриті) - дуже часто механічні пошкодження призводять до внутрішніх кровотеч. На кишечнику формуються гематоми, порушується лімфатичний відтік і метаболічні процеси в тканинах органу. Розвивається запалення, яке провокує спайковий процес.
Крім вищеописаних причин, порушення може виникати через запалення придатків у жінок, при вроджених аномаліях розвитку органу, сторонніх тілах в очеревині або прийомі певних лікарських препаратів.
Виділяють додаткові фактори ризику спайок після операції на кишечнику:
- Ішемія тканин органу.
- Накладення нерассасивающіхся швів.
- Післяопераційні інфекції.
- Інтраопераційна травматизація.
- Кров в очеревині після операції.
- Спадкова схильність до утворення тяжів.
- Гіперактивність сполучної тканини.
- Зниження місцевого імунітету.
Симптоми патологічного стану діляться на декілька етапів. Перше, з чим стикається пацієнт - це кишкова непрохідність. Виникають болі у області живота, які доповнюються нудотою і рясною блювотою. Можливо асиметричне здуття живота. Пальпація черевної порожнини викликає сильні болі. Рання спайкова непрохідність, як правило, формується на тлі запального процесу. Якщо залишити дане стан без медичної допомоги, то це призведе до інтоксикаційним ускладнень і парезу органу.
Діагностика післяопераційних патологій кишечника заснована на характерній симптоматиці, візуальному огляді пацієнта і зборі анамнезу. Для уточнення діагнозу використовують оглядову рентгенографію черевної порожнини, елекрогастроентерографію, УЗД та МРТ, лапароскопію. Під час досліджень необхідно диференціювати тяжі від інших видів гострої кишкової непрохідності або пухлинних утворень. Лікування хірургічне, з курсом фізіотерапії для профілактики розростання сполучної тканини.
 [22]
[22]
Спайки після порожнинної операції
З такою патологією, як спайки після порожнинної операції, стикається практично кожен пацієнт. Розростання сполучної тканини може призвести до спайкової хвороби, яка супроводжується серйозними порушеннями функціонування внутрішніх органів.
Спайковий процес при великому розрізі черевної стінки, тобто після лапаротомії може виникати з таких причин:
- Запальні реакції.
- Інфекційні ускладнення операції.
- Протидія згортання крові.
- Підвищений вміст білка в крові.
- Індивідуальні особливості організму.
Якщо при травматизації очеревини пошкоджений тільки один її листок, а той з яким внутрішні органи контактують, цілий то зрощування, як правило, не утворюються. Якщо споювання все-таки з'являються, то це не призводить до порушення функції органів, так як тяжі поверхневі і легко розшаровуються.
Якщо було травмовано двох дотичних листка, то це запускає ряд патологічних реакцій. Порушення цілісності кровоносних капілярів пов'язано з певними білками крові, а злипання органів з факторами згортання і дією глобулінів.
Сполучнотканинні зрощення мають невеликий розмір, але можуть призводити до деформації структури органів. Клінічні ознаки хвороби залежать від локалізації і розміру спайок. Найчастіше пацієнти стикаються з такими проблемами: болі в животі, погіршення загального самопочуття, запори, нудота і блювота. Больові відчуття виникають через порушення функціонування кишечника, і, як правило, вони мають нападоподібний характер. Для діагностики захворювання збирають анамнез і проводять огляд хворого. Лікування хірургічне.
Спайки після операції з видалення матки
Ущільнення зі сполучної тканини, що виникають при хірургічних втручаннях і запальних процесах - це спайки. Після операції з видалення матки вони зустрічаються у 90% жінок. Тяжі досить небезпечне ускладнення, так як можуть привести до функціональних порушень в роботі внутрішніх органів і навіть до важкої кишкової непрохідності.
Гістеректомія, тобто видалення матки, характеризується утворенням сполучнотканинних рубцювання на місці розрізів і шрамів. Якщо фізіологічний процес протікає з ускладненнями (інфікування, запалення), то фіброзні тяжі продовжують розростатися і проростають в інші внутрішні органи.
Основні причини розростання сполучної тканини після видалення матки залежать від таких факторів:
- Тривалість перебігу операції.
- Обсяг хірургічного втручання.
- Обсяг крововтрати.
- Ендометріоз.
- Генетична схильність до спайкової хвороби.
- Внутрішня кровотеча і інфікування ран в післяопераційному періоді.
- Порушення імунної системи.
Крім перерахованих вище факторів, розвиток патології багато в чому залежить від дій хірурга. У деяких випадках розлад виникає через сторонніх предметів в черевній порожнині, наприклад, якщо в рану потрапили волокна з тампона або марлі, частинки тальку з рукавичок хірурга.
Ознаки розвитку патологічного процесу проявляються такими симптомами:
- Тягнуть і ниючі болі внизу живота. Дискомфорт носить періодичний характер.
- Порушення сечовипускання і дефекації.
- Диспепсичні розлади.
- Різке підвищення температури.
- Хворобливі відчуття під час статевого акту.
Якщо після гістеректомії пройшло більше місяця, а перераховані вище симптоми не проходять, то слід негайно звернутися за медичною допомогою. Для діагностики розладу в післяопераційний період, пацієнтці призначаю такі обстеження:
- Комплекс лабораторних досліджень.
- Ультразвукове дослідження черевної порожнини і органів малого тазу.
- Рентгенографія кишечника за допомогою контрасту.
- Лапароскопічна діагностика.
Сполучнотканинні зрощення лікують оперативним шляхом. Розсічення та видалення новоутворень проводять за допомогою лазеротерапії, аквадіссекціі, електрохірургії. У післяопераційний період показана медикаментозна профілактика. Пацієнтці призначають антибіотики широкого спектру дії і антикоагулянти. Також призначають фізіопроцедури з електрофорезом ферментів, які руйнують фібрин.
Якщо залишити спайки в матці без лікування, то це призведе до того, що маткова труба перетвориться в сполучнотканинний мішок. Орган втратить здатність до просування запліднених яйцеклітин. У цьому випадку навіть хірургічне лікування не здатне відновити функції маткових труб, що є однією з причин безпліддя.
Спайки після операції апендициту
Одне з поширених хірургічних втручань - це видалення апендикса. Незважаючи на простоту процедури, пацієнта чекає тривалий період відновлення. Спайки після операції апендициту утворюються досить часто і є одним з ускладнень.
Розростання сполучної тканини пов'язано з роздратуванням внутрішніх органів через механічного впливу на них. На оболонках, які покривають кишечник, поступово формуються щільні тяжі. Вони розростаються серед внутрішніх органів, займаючи певний простір. Патологічний процес супроводжується ураженням кровоносних судин і призводить до деформації кишечника через зрощення його петель між собою.
Поява тяжів після лікування апендициту пов'язано з такими факторами:
- Видалення апендикса відкритим способом, а не за допомогою лапароскопії.
- Затяжний запальний процес після операції (тканини очеревини і кишечника уражаються хвороботворними мікроорганізмами і їх токсинами).
- Генетична схильність до підвищеної активності певних ферментів, що прискорюють процес рубцювання.
- Розвиток патології через лікарську помилку (наприклад, залишена в черевній порожнині серветка).
- Коагуляція (при припікання кровоносних судин можуть утворюватися тяжі) або внутрішні кровотечі.
Хворобливий стан проявляється болями, що тягнуть в області післяопераційного рубця і глибше в животі. На цьому тлі виникають симптоми з боку шлунково-кишкового тракту: здуття, нудота і блювота. Також спостерігається зниження артеріального тиску і порушення роботи серця, загальна слабкість. Для діагностики сполучнотканинних зрощень показано ультразвукове дослідження черевної порожнини, збір анамнезу, комплекс лабораторних аналізів, рентгенографія і діагностична лапароскопія.
Лікування залежить від результатів діагностики. Пацієнту призначають консервативну терапію, яка складається з прийому медикаментів, дотримання лікувальної дієти і фізіопроцедур. В особливо важких випадках призначають оперативне лікування. Операцію проводять за допомогою лазера або електроножа. Лікар розсікає спайкові утворення, звільняючи органи.
Якщо залишити тяжі апендициту без медичної допомоги, то це може привести до серйозних ускладнень. В першу чергу - це кишкова непрохідність через передавливания петель органу. При ураженні придатків, матки або прохідності маткових труб, може розвиватися безпліддя. Найбільш небезпечним ускладненням є некроз тканин. Спайки тиснуть на тканини і віджимають кровоносні судини, що призводить до порушення кровообігу. Знекровлений ділянку поступово відмирає.
Спайки в носі після операції
Синехії або спайки в носі після операції, є сполучнотканинні хрящові або кісткові перемички між слизовими стінками носових пазух. Крім хірургічного втручання, новоутворення можуть з'являтися і з таких причин:
- Порушення внутрішньоутробного розвитку і генетичні патології.
- Хімічні або термічні опіки слизової.
- Інфекційні захворювання.
- Регулярні носові кровотечі.
- Сифіліс.
- Склерома.
У деяких пацієнтів тяжі не викликають дискомфорту, так як вони м'які і тонкі. Але найчастіше хворі стикаються з такими проблемами:
- Утруднене носове дихання.
- Зміна голосу.
- Сухість в горлі вранці.
- При повному або частковому сприйняття запахів.
- Запалення верхніх дихальних шляхів.
- Запалення в навколоносових пазухах.
Синехії в носовій порожнині розрізняють в залежності від їх локалізації і тканини, з якої вони формуються. Якщо нарости утворилися напередодні носа, то вони передні, включення між носовими раковинами і перегородкою - серединні, а утворення в області хоан - це задні синехії. Останній вид зрощування є найнебезпечнішим, так як вони можуть повністю, або частково перекривати подачу повітря з носа в глотку.
Також розрізняються сполучнотканинні тяжі, які мають м'яку текстуру і легко піддаються розтину. Більш щільні і кісткові новоутворення, найчастіше виступають ознакою вродженої патології і потребують хірургічного лікування. Для діагностики післяопераційних спайок в носі, слід звернутися до отоларинголога. За допомогою риноскопії лікар визначає наявність патології. Також необхідно здати комплекс лабораторних аналізів, які дозволять виявити запальні процеси та інші порушення.
Лікування проводиться тільки хірургічним шляхом, так як новоутворення розсмоктується самостійно. Для цього може бути призначена класична операція, тобто видалення з допомогою скальпеля, лазерне видалення або радіохвильове вплив. Медикаментозна терапія використовується тільки для купірування інфекційного або запального процесу.
Якщо залишити патологію без лікування, то це може привести до різних ЛОР-захворювань (фарингіт, отит, пневмонія, бронхіт). Крім того, недостатнє вентилювання навколоносових пазух - це ідеальне середовище для інфекції, яка може зачіпати вуха і впливати на якості слуху.
Спайки в малому тазу після операції
Сполучнотканинні зрощення в органах малого таза, це поширена серед жінок патологія, яка призводить до безпліддя. Спайки в малому тазу після операції виникають через травматизації тканин і різних запальних ускладнень. При цьому, чим триваліше і травматичніше операція, тим вище ризик формування тяжів.
Клінічна картина передаються статевим шляхом має кілька форм:
- Гостра - больовий синдром має наростаючий характер. З'являється нудота і блювота, підвищена температура тіла, почастішання пульсу. При спробах пропальпировать живіт виникають різкі болі. Також можлива гостра непрохідність кишечника, загальна слабкість і сонливість, порушення сечовипускання.
- Інтермітуюча форма - болі періодичні, є розлади кишечника (діарея, змінюється запорами).
- Хронічна - симптоми даної форми приховані. Болі ниючого характеру внизу живота, запори. Найчастіше даний вид порушення діагностують випадково, під час обстеження при підозрі на безплідність або ендометріоз.
Діагностика утруднена. При первинному зверненні за медичною допомогою, лікар збирає анамнез і скарги пацієнта. Бімануальногодослідження виявляє нерухомість органів або їх обмежену зміщуваність. Також проводиться УЗД, МРТ, лабораторні аналізи та інші обстеження.
Лікування тяжів після операції в малому тазу складається з медикаментозних і хірургічних методів. Для видалення спайок і поділу органів застосовують такі методи: лазеротерапія, аквадіссекція, електрохірургія. Консервативна терапія заснована на усуненні запального процесу. Хворим показана лікувальна дієта, фізіопроцедури і комплекс інших заходів для нормального відновлення.
Спайки після операції жовчного міхура
Формування тяжів при холецистектомії виникає у кожного третього пацієнта. Спайки після операції жовчного міхура пов'язані з декількома факторами, розглянемо їх:
- Травми і удари очеревини, які порушують відтік крові тканин, що вистилають поверхню черевної порожнини.
- Асептичне запалення, викликане потраплянням в очеревину певних речовин (спирт, йод або розчин риванолу) під час операції.
- Запальна інфільтрація в зоні оперативного втручання.
- Хронічний холецистит викликає рубцеві зміни жовчного міхура, що суттєво ускладнює процес його видалення і відновлення після операції.
- Атипове анатомічна будова органу, його судин і жовчних проток.
До факторів ризику появи зрощень відноситься похилий вік пацієнта, надлишкова маса тіла, наявність хронічних захворювань. Хворобливий стан може бути пов'язано з кров'ю або запальної рідиною, що не розсмокталася після операції, а загусла і змінилася сполучною тканиною.
Симптоми тяжів після операції на жовчному міхурі виявляються зниженням тиску, різкими гострими болями, запорами, загальною слабкістю і підвищенням температури. Якщо патологія набуває хронічної форми, то виникають такі симптоми: кишкові спазми, здуття кишечника, блювота з домішкою калу, сильна спрага, погіршення загального самопочуття.
Лікування повністю залежить від фізичного стану пацієнта та перебігу передаються статевим шляхом. Як медикаментозної терапії показаний прийом антикоагулянтів, протеолітичних ферментів, фібринолітиків. У важких випадках проводиться хірургічна операція. Особлива увага приділяється профілактиці, яка складається зі спеціальної дієти і фізіопроцедур.
Спайки після операції на яєчнику
Існує ряд причин, при яких утворюються спайки після операції на яєчнику. Основним фактором виступає тривалий запальний процес, інфікування або ускладнення при проведенні операції. Серед можливих причин розладу, виділяють:
- Ерозія шийки матки або порушення при її припікання.
- Численні розриви, отримані під час пологів.
- Зовнішній ендометріоз і потрапляння крові в черевну порожнину.
Ризик появи післяопераційних зрощування безпосередньо залежить від індивідуальних особливостей організму пацієнтки і від дотримання лікарських рекомендацій після проведення хірургічного втручання. Тобто травми живота, різні захворювання органів малого таза, ЗПСШ, аборт, переохолодження і навіть тривале вживання антибіотиків, можуть спровокувати появу включень після операції на яєчнику.
Патологічний процес проходить кілька стадій у своєму розвитку.
- Тяжі локалізуються навколо яєчника, але не порушують захоплення яйцеклітини.
- Тканини розростаються між яєчником і маткової трубою, створюючи перешкоди для яйцеклітини.
- Відбувається перекрут маткової труби, але її прохідність не порушена.
Для розлади характерні порушення менструального циклу, що тягнуть болі внизу живота і в попереку, дискомфорт під час статевого акту, неможливість завагітніти протягом тривалого періоду часу. Оскільки симптоми можуть збігатися з ознаками інших гінекологічних або ендокринних патологій, то слід звернутися до лікаря і пройти ретельну діагностику.
Для лікування сполучнотканинних зрощень застосовують метод лапароскопії, лазерну терапію, електрохірургія або методику аквадіссекціі, тобто розсічення новоутворень за допомогою води. Пацієнтці призначають курс антибактеріальної терапії для придушення інфекції, протизапальні та фібринолітичні засоби, антикоагулянти і вітаміни.
Спайки після операції на хребті
Рубці і спайки після операції на хребті виникають практично у всіх пацієнтів. Це призводить до звуження хребетного каналу. У місці ураження може розвиватися як інфекційний, так і аутоімунний процес з порушенням руху ліквору. Фіброзні тяжі зрощують спинномозкові корінці з грижами міжхребцевих дисків, епідуральної клітковиною і оболонками спинного мозку. Новоутворення можуть бути як легкими, так і важкими, щільними.
Основні причини передаються статевим шляхом в хребті:
- Травматичні гематоми.
- Інфекційні ускладнення.
- Епідуральний введення деяких медикаментів.
- Видалення гриж міжхребцевих дисків.
Хворобливий стан починається з асептичного запалення. У зоні хірургічного втручання виникає набряклість, яка зачіпає спинномозкової корінець і навколишні його тканини. Поступово запальний процес переходить в фибробластическую стадію, формуючи щільні зрощення.
Рубцовая спайка фіксує нервовий корінець в одному положенні, надаючи на нього підвищений тиск. Це провокує виражені хворобливі відчуття різної інтенсивності. Хронічні болі маскуються під різні хвороби хребта. Наприклад, тяжі в поперековому відділі по больових відчуттів схожі з люмбалгії. Дискомфорт може поширюватися по ходу сідничного нерва, як на одну, так і на обидві ноги. Без лікування такий стан призводить до порушення харчування тканин і атрофічних процесів.
Спайки після операції на легкому
Така проблема, як спайки після операції на легкому, виникає у 30% пацієнтів, які перенесли хірургічне втручання. Розрослися сполучнотканинні тяжі найчастіше локалізуються між серозними оболонками плевральної порожнини. Вони можуть займати все відділи плеври (тотальні) і поодинокі порожнини через зрощення плевральних листків. Тяжі формуються в будь-якому місці, де є сполучна тканина.
Крім операцій на грудній клітці, включення можуть виникати і з таких причин:
- Плеврити і перенесені пневмонії.
- Бронхіт (гострий, хронічний).
- Запалення або рак легенів.
- Вроджені вади.
- Інфаркт легені або зараження паразитами.
- Внутрішні кровотечі.
- Алергічні реакції, куріння, професійні шкідливості.
Патологічний стан має такі симптоми: задишка, прискорене серцебиття, дихальна недостатність, біль у грудній порожнині, різні дихальні розлади через порушення природної вентиляції легенів. Погіршення загального самопочуття, кашель, виділення мокротиння, підвищена температура тіла, кисневе голодування, інтоксикація.
Тяжі негативно впливають на функціонування органів дихання, ускладнюють їх роботу і обмежують рухливість. У деяких випадках зустрічається повне заростання порожнин, що викликає гостру дихальну недостатність і вимагає термінової медичної допомоги.
Для діагностики захворювання проводять флюорографію і рентген легенів. Лікування залежить від занедбаності хворобливого стану. Хірургічне втручання показане в тому випадку, якщо включення тканин спровокували легеневу недостатність та інші стани, що загрожують життю. В інших випадках проводиться медикаментозна терапія і курс фізіопроцедур.
Спайки після операції на шлунку
Органи черевної порожнини найбільше схильні до появи післяопераційних тяжів. Новоутворення локалізуються між петлями кишечника, шлунком і іншими органами, провокуючи поступове зрощування серозних оболонок.
Спайки після операції на шлунку можуть посилюватися такими факторами:
- Травми живота (відкриті, закриті).
- Підвищений синтез ферментів, що провокують розростання сполучної тканини.
- Запальні та інфекційні захворювання внутрішніх органів.
- Променева терапія при онкології.
Згідно з медичною статистикою, у 15% пацієнтів зрощування розвиваються саме після хірургічного втручання. Клінічна картина патології супроводжується такими симптомами: тягнуть болі, розлади травлення, непрохідність кишечника, порушення апетиту, різка втрата ваги, проблеми зі стільцем. Лікування може бути як консервативним, так і хірургічним, залежно від занедбаності патології.
Ускладнення і наслідки
Спайковий процес, як і будь-яка патологія, залишена без лікування, може викликати серйозні наслідки і ускладнення. Найчастіше пацієнти стикаються з такими проблемами:
- Гостра кишкова непрохідність.
- Дихальна недостатність.
- Запальні та інфекційні патології.
- Непрохідність маткових труб.
- Безпліддя.
- Перитоніт.
- Некроз тканин.
- Загин матки.
- Хронічні болі.
Незалежно від вираженості ускладнень, спайковий процес вимагає хірургічного лікування і комплексу профілактичних заходів.
Діагностика спайок після операції
При підозрі на післяопераційний спайковий процес, пацієнтові призначають комплекс різних обстежень. Діагностика спайок після операції складається з:
- Збір анамнезу і візуальний огляд.
- Аналіз скарг пацієнта.
- Комплекс лабораторних досліджень (кров, сеча).
- Інструментальна діагностика (УЗД, МРТ, КТ, рентгенографія, лапароскопія).
Результати комплексного медичного обстеження дозволяють визначити наявність тяжів, їх локалізацію, товщину і навіть форму. Оцінити роботу внутрішніх органів і виявити наявні порушення. За результатами проведеної діагностики складається план лікування.
Аналізи
Лабораторна діагностика передаються статевим шляхом необхідна для визначення ступеня його впливу на організм. Аналізи, як правило, призначають на підставі клінічних симптомів. Найчастіше хворі скаржаться на болі різної локалізації та порушення в роботі кишечника.
Для діагностики хворобливого стану необхідно здати такі аналізи:
- Загальний аналіз крові - стандартне дослідження, яке призначають всім пацієнтам, незалежно від передбачуваного захворювання. Визначає загальний стан організму і дозволяє зробити висновки про роботу всіх його органів і систем. При спайкової хвороби в крові можуть бути присутніми такі відхилення:
- Лейкоцитоз - підвищений рівень лейкоцитів вказує на запальний процес. При цьому, чим більше паличкоядерних клітин, тим інтенсивніше запалення.
- Анемія - зниження кількості еритроцитів виникає при кровотечах в організмі. При післяопераційних тяжах, це рідкісне відхилення, яке може бути пов'язане з підвищеними фізичними навантаженнями і розривом зрощень. Даний стан потребує лікування, так як низький рівень еритроцитів знижує захисні властивості імунної системи.
- Біохімічний аналіз крові - відображає роботу внутрішніх органів, особливо печінки і нирок. При патологічному стані можливі такі порушення:
- Підвищений рівень сечовини - виникає через затримку сечі. Подібне спостерігається при деформації тяжами стінок сечового міхура або сечоводу. Вказує на залучення сечовивідних шляхів в спайковий процес.
- Знижений гемоглобін - міститься в еритроцитах, тому може вказувати на внутрішні кровотечі.
- С-реактивний білок - вказує на гостру фазу запалення.
Також може бути призначений аналіз калу, який проводиться при підозрі на кишкову непрохідність, викликану спайками. При супутньому безплідді показаний аналіз крові на гормони і аналіз сперми, які визначать порушення репродуктивних функцій і пов'язані з цим сполучнотканинні зрощення.
 [43], [44], [45], [46], [47], [48]
[43], [44], [45], [46], [47], [48]
Інструментальна діагностика
Ще один метод для виявлення передаються статевим шляхом - це інструментальна діагностика. При підозрі на спайки після операції, пацієнту слід пройти такі обстеження:
- УЗД - ультразвукове дослідження внутрішніх органів візуально визначає сполучнотканинні споювання.
- КТ - комп'ютерна томографія дозволяє не тільки вивчити патологічний процес, а й чинники, які його спровокували. Відноситься до найефективнішим діагностичних методів.
- Рентгенографія з контрастним речовиною - перед процедурою на порожній шлунок необхідно випити склянку бариевой солі. На рентгенівських знімках будуть видні порушення в роботі кишечника і інші ускладнення, що викликають болі.
- Лапароскопія - для проведення даного діагностичного методу в черевній порожнині робиться невеликий прокол і вводиться оптоволоконна трубка з камерою. Пристрій фіксує спайки і дозволяє вирізати їх.
За результатами інструментальної діагностики лікар може призначити необхідне лікування або додаткові обстеження.
Диференціальна діагностика
За своєю симптоматиці спайковий процес схожий з безліччю захворювань. Диференціальна діагностика дозволяє виявити сполучнотканинні споювання і відокремити їх від інших патологій. Так як післяопераційний больовий синдром і наявність рубців, не завжди вказують на тяжі. У той час спайки можуть симулювати ураження нирок, виразкову хворобу, дихальну недостатність, панкреатит, холецистит, люмбалгію.
Розглянемо диференційно-діагностичні ознаки спайок черевної порожнини та інших захворювань внутрішніх органів:
- Вражена грижа - наявність грижового випинання, болі і напруга в області ураження.
- Гострий панкреатит або холецистит - інтенсивні болі в правому підребер'ї або оперізуючого характеру. Підвищення температури тіла, сильна нудота і блювота.
- Виразкові ураження шлунка або дванадцятипалої кишки - гострі болі у животі, які посилюються при найменшому русі. При рентгеноскопії виявляють вільний газ в очеревині.
- Гострий апендицит - болі в правої клубової області, які посилюються при русі. Підвищена температура тіла і підвищений рівень лейкоцитів у крові.
- Перекрут кісти яєчника - приступообразні болі внизу живота. При спробах пропальпировать живіт визначається об'ємне новоутворення.
Процес диференціації проводиться при першій підозрі на післяопераційні спайки. Для цього використовують методи лабораторної та інструментальної діагностики.
Лікування спайок після операції
Від загального стану пацієнта залежить методика лікування спайок після операції. Оскільки головною причиною утворення тяжів є хірургічне втручання, то лікування повинно бути максимально щадним, бажано терапевтичним. Операційне видалення новоутворень проводиться тільки в крайніх випадках, коли є загроза життю хворого.
На ранніх етапах передаються статевим шляхом використовують вітамін Е, фолієву кислоту і препарати алое. Такі засоби запобігають утворенню нових зрощування, і роблять наявні більш еластичними.
При гострому перебігу патології показана лапароскопія. З її допомогою тяжі розсікаються, що дозволяє відновити нормальну роботу уражених органів. Особлива увага приділяється фізіотерапії та лікувального харчування, які полегшують хворобливий стан пацієнта.
Ліки
Лікування післяопераційних сполучнотканинних зрощень здійснюється як хірургічним, так і більш консервативним, тобто медикаментозним способом. Ліки проти спайок діляться на:
- Фібринолітичні засоби - до складу таких препаратів входять речовини розчиняють фібрин, навколо споювання тканин. Фибринолизин, Урокіназа, Гиалуронидаза, хемотрипсин, Стрептокиназа, Трипсин, а також тканинні активатори плазміногену.
- Антикоагулянти - перешкоджають згортанню крові. Препарати з групи цитрат і оксалатів, Гепарин.
- Антибактеріальні та протизапальні засоби - попереджають розвиток інфекційних і запальних ускладнень. Найчастіше пацієнтам призначають ліки з групи тетрацикліну, цефалоспорини, сульфаніламіди, нестероїдні протизапальні засоби, антигістамінні або кортикостероїди.
Розглянемо найефективніші препарати, які призначаються пацієнтам при післяопераційних тяжах будь-якої локалізації:
- Стрептокіназа
Фібринолітичний засіб, що розчиняє згустки крові. Впливає на ферментну систему і розчиняє фібрин в тромбах.
- Показання до застосування: закупорка легеневої артерії і її гілок, тромбоз, закупорка судин сітківки ока, гострий інфаркт міокарда протягом перших 10-12 годин, утворення тяжів на внутрішніх органах.
- Спосіб застосування: препарат вводять внутрішньовенно крапельно, в рідкісних випадках внутриартериально. Початкова дозування 250 000 ME (ИЕ) розчинених у 50 мл ізотонічного розчину натрію хлориду. При вираженому спаечном процесі медикамент необхідно вводити протягом тривалого періоду часу.
- Побічні дії: головний біль, нудота, озноб, алергічні реакції, неспецифічні реакції на білок.
- Протипоказання: підвищена кровоточивість, недавні кровотечі, виразка шлунка, мікробні захворювання, вагітність, цукровий діабет, тяжкі захворювання нирок і печінки, активна форма туберкульозу, гіпертонія.
- Hemotripsin
Місцеве застосування даного препарату розщеплює некротизовані тканини і фібринозний утворення, сприяє розрідженню в'язких секретів, ексудату і згустків крові. Містить активний компонент - хімотрипсин.
- Показання до застосування: тромбофлебіти, запально-дистрофічна форма пародонтозу, отит, трахеїти. Використовується при проведенні фізіопроцедур для лікування спайок.
- Спосіб застосування: внутрішньом'язово по 0,0025 г 1 раз на добу. Для ін'єкції препарат розчиняють у фізіологічному розчині натрію хлориду. Розчин вводять глибоко сідниці. Курс лікування 6-15 ін'єкцій.
- Побічні дії: печіння в місці застосування, алергічні реакції, кровотечі з ділянок загоєння.
- Протипоказання: індивідуальна непереносимість активних компонентів, внутрішньовенне введення, рани, що кровоточать, злоякісні новоутворення.
- Гиалуронидаза (Лидаза)
Ферментне засіб, що застосовується для усунення контрактури суглобів, розм'якшення рубцевих утворень і лікування гематом. Містить гіалуронову кислоту.
- Показання до застосування: рубцеві зміни шкіри різного походження, гематоми, контрактури суглобів, що тривало не гояться виразки, склеродермія, травматичні ураження нервових сплетінь, ревматоїдний артрит.
- Спосіб застосування: препарат вводять підшкірно під рубцево-змінені тканини, внутрішньом'язово, за допомогою електрофорезу, аплікацій на слизові оболонки. В очній практиці ліки застосовують субкон'юнктівально і ретробульбарно. Курс терапії індивідуальний для кожного пацієнта і залежить від вираженості патологічного процесу.
- Побічні дії: шкірні алергічні реакції.
- Протипоказання: злоякісні новоутворення.
- Передозування: в окремих випадках виникають шкірні алергічні реакції.
- Урокіназа
Фібринолітики, розчиняє згустки крові за рахунок активації плазміногену.
- Показання до застосування: тромбоемболічні оклюзійні захворювання судин, місцевий тромбоз, коронаротромбоз, кровотечі в передній камері ока і склоподібному тілі, місцеве лікування передаються статевим шляхом.
- Спосіб застосування: середня доза 1000-2000 МЕ / кг / год, тривалість терапії визначає лікуючий лікар.
- Побічні дії: шоковий стан, зміна печінкових проб, напади нудоти і блювоти, втрата апетиту, підвищення температури тіла, головний біль, погіршення загального самопочуття, шкірні алергічні реакції.
- Протипоказання: геморагічний інсульт, кровотечі, недавня біопсія, артеріальна гіпертонія, недавно перенесені операції, виражена ниркова або печінкова недостатність, вагітність.
- Фібринолізин
Впливає на систему крові і фібриноліз. Дуже часто застосовується в комплексі з гепарином. Його активність заснована на природній протизгортаючої системі організму і здатності розчиняти нитки фібрину.
- Показання до застосування: закупорка судин згустком крові периферичних або легеневих артерій, нещодавно перенесений інфаркт міокарда, гострий тромбофлебіт.
- Спосіб застосування: внутрішньовенно (крапельно) з фізіологічним розчином натрію хлориду, місцево.
- Побічні дії: підвищення температури тіла, біль у місці застосування, алергічні реакції, озноб.
- Протипоказання: підвищена кровоточивість, виразкова хвороба шлунка та дванадцятипалої кишки, туберкульоз, променева хвороба, знижений вміст в крові фібриногену.
Якщо спайковий процес супроводжується вираженими больовими відчуттями, то для їх усунення застосовують Парацетамол, Но-шпу або Спазмалгон. При місцевому використанні протівоспаечним препаратів проводять електрофорез, аплікації та інші фізіопроцедури.
Мазі від спайок після операції
Для розсмоктування сполучнотканинних зрощень і рубців, широко використовують препарати місцевого застосування, тобто мазі. Від спайок після операції ефективні такі засоби:
- Мазь Вишневського
Антисептичний засіб, до складу якого входить касторове масло, ксероформом і дьоготь. Широко застосовується при лікуванні запалень, викликаних наривами або фурункулами. Відновлює тканини при опіках, пролежнях і обмороженнях, використовується в гінекології. Сприяє розм'якшенню післяопераційних рубців і спайок.
Мазь рівномірно розподіляють по марлі і накладають на уражені ділянки. Пов'язки змінюють 2-3 рази на день. Слабке подразнюючу дію на рецептори тканин прискорює процес регенерації. Тривале застосування засобу може стати причиною алергічних реакцій та подразнення шкіри. Основне протипоказання - захворювання нирок.
- Мазь Мета-Т
Гомеопатичне хондропротекторну засіб широкого спектра дії. Володіє захисними, протизапальними і знеболюючими властивостями. Містить активні рослинні компоненти, які знижують набряки, надають терапевтичний вплив на хрящову кісткову і м'які тканини. Препарат ефективний у лікуванні післяопераційних спайок і рубців.
До складу ліків входить хондроитинсульфат (структурний елемент хрящової тканини), Сіусі-органні компоненти, які уповільнюють дегенеративні зміни хрящової тканини, покращують мікроциркуляцію і сприяють посиленню пластичних процесів і біокаталізатори окислювально-відновних реакцій організму.
- Показання до застосування: різні захворювання опорно-рухового апарату (остеохондроз, тендопатії, спондилоартроз, деформуючий остеоартроз), травми і хірургічні втручання, після яких утворилися спайки і контрактури.
- Спосіб застосування: невелику кількість мазі необхідно наносити на місце ураження 2-5 разів на добу. Засіб можна використовувати під час масажу і при різних фізіотерапевтичних процедур.
- Побічні дії: алергічні реакції, свербіж шкіри, висип. Симптоми передозування не зафіксовано. Мазь протипоказана при індивідуальній непереносимості її компонентів.
- гепаринова мазь
Зменшує запальний процес, перешкоджає згортанню крові, розширює поверхневі судини, знеболює.
- Показання до застосування: тромбофлебіт кінцівок, флебіт, тромбоз гемороїдальних вен, виразки кінцівок, післяопераційні тяжі.
- Спосіб застосування: мазь наносять на уражену ділянку шкіри 2-3 рази на добу. Засіб можна використовувати під марлеву пов'язку, під час масажу.
- Протипоказання: виразково-некротичні процеси, знижена здатність згущуватися крові, тромбоцитопенія.
- Гідрокартізоновая мазь
Запальні та алергічні ураження шкіри немикробной етіології, алергічної і контактний дерматит, екзема, нейродерміт, розсмоктування післяопераційних рубців і тяжів. Засіб наносять на шкіру тонким шаром 2-3 рази на добу. Мазь протипоказана при інфекційних захворюваннях шкіри, піодермії, мікозах, виразкових ураженнях і ранах.
Гелі від спайок після операції
Крім мазі, для лікування передаються статевим шляхом можна використовувати гель. Дана лікарська форма не містить жирів і масел, в'язка і м'яка за складом і консистенції. Гель на 70% складається з загусники і води, тому його активні компоненти швидко проникають в поверхню рани.
Розглянемо популярні гелі від спайок після операції:
- Траумель гель
Комплексне гомотоксіческое засіб з регенерирующими, анальгезирующими, протизапальними і антиексудативну властивостями. Швидко знімає набряклість і зупиняє кровотечі. Підвищує тонус судин і зменшує їх проникність.
- Показання до застосування: запальні процеси опорно-рухового апарату, удари, травми, розтягнення, переломи, виражений больовий синдром, профілактика післяопераційних ускладнень, в тому числі і спайкової хвороби, гнійно-запальні захворювання.
- Гель наносять тонким шаром на уражену ділянку шкіри 2-3 рази на добу, засіб можна використовувати під пов'язку.
- Побічні дії проявляються у вигляді місцевих алергічних реакцій, свербіння і почервоніння. Основне протипоказання - це непереносимість компонентів препарату.
- Інтерк
Гель, застосовуваний при лапаротомічних і лапароскопічних операціях в гінекології та хірургії для зменшення кількості післяопераційних тяжів. Розсмоктуюча засіб являє собою з'єднання полиетиленоксиду і натрій-карбоксиметилцелюлози.
- Показання до застосування: відкриті і закриті операції в черевній порожнині і на органах малого таза. Ліки випускається в спеціальному шприці, що полегшується процес його використання. Легко наноситься і розсмоктує сполучнотканинні зрощення протягом чотирьох тижнів.
- Протипоказання: інфекційні процеси або ускладнення.
- Контрактубекс
Антіпроліфератівний, протизапальний, пом'якшувальний і згладжує рубцеві тканини препарат. Містить активну речовину - цибульний екстракт, який знижує виділення протизапальних медіаторів у зоні застосування і алергічні реакції. Зменшує ріст клітин-фібробластів, має бактерицидні властивості. Також до складу гелю входить гепарин і алантоїн, які прискорюють процес загоєння, покращують проникність тканини, уповільнюють синтез колагену.
- Показання до застосування: післяопераційні і посттравматичні рубці і тяжі, контрактура Дюпюітрена, келоїди, травматичні контрактури.
- Спосіб застосування: невелику кількість гелю необхідно нанести на післяопераційний рубець і втерти до повного вбирання. Засіб можна використовувати під пов'язку.
- Побічні дії проявляються у вигляді місцевих алергічних реакцій. Гель протипоказаний при індивідуальній непереносимості його компонентів.
- Мезогель
Протівоспаечним засіб на основі полімеру карбоксиметилцелюлози. Застосовується при операційних втручаннях, після яких є ризик розвитку передаються статевим шляхом. Не має загальнотоксичної, місцево-подразнюючої або алергізуючої дії. Ефективний при наявності ексудату або крові, що не инкапсулируется і не є живильним середовищем для хвороботворних мікроорганізмів.
Механізм дії гелю заснований на відділенні пошкоджених поверхонь до їх повного загоєння. Препарат створює умови для нормального ковзання органів, знижує рівень фібрину. Випускається в стерильних шприцах об'ємом 5-100 мл і в полімерних контейнерах по 200 мл.
- Показання до застосування: профілактика утворення тяжів при операціях на органах і тканинах з підвищеним формуванням зрощень.
- Спосіб застосування та дози залежать від упаковки ліків та методики проведення операції. Гель наноситься на ділянки тканин, на яких можливе утворення тяжів. Засіб наносять тонким шаром по оброблюваної поверхні, створюючи тим самим надійне покриття на час загоєння тканин.
- Протипоказання: гіперчутливість до ефірів целюлози, будь-яке захворювання на етапі декомпенсації, термінальні стани, захворювання нирок і печінки, гостра стадія гнійного перитоніту.
Після нанесення Мезогель поступово розчиняється, а його концентрація зменшується через збільшення обсягу і розщеплення його молекул на короткі фрагменти. Якщо засіб застосовують в черевній порожнині, то його молекули всмоктуються в капілярну мережу очеревини, проникають в лімфатичну систему через серозну оболонку кишечника. Більша частина препарату виводиться з сечею, а решта розпадається на глюкозу, воду і вуглекислий газ.
Свічки проти спайок після операції
Для профілактики і лікування сполучнотканинних зрощень після хірургічного втручання (особливо при гінекологічних або урологічних маніпуляціях), рекомендовані свічки проти спайок. Після операції можна використовувати такі препарати:
- свічки іхтіолові
Мають антисептичні, протизапальними і местноанестізірующімі властивостями. Застосовуються при невралгії, запальних патологіях органів малого таза, після недавніх операційних втручань. Свічки слід вводити після очисної клізми, тривалість терапії і частота застосування визначаються лікарем.
- Туга
Супозиторії для вагінального або ректального застосування. Препарат являє собою макромолекулярний комплекс протеолітичного ферменту гіалуронідази з високомолекулярним носієм. Володіє вираженими протинабряковими, протизапальні, імуномодулюючі, антиоксидантні властивості. Підвищує проникність і трофіку тканин, розсмоктує гематоми, збільшує еластичність рубцевих змін. Зменшує і повністю усуває спайкові утворення і контрактури, покращує рухливість суглобів.
- Показання до застосування: захворювання, що супроводжуються розростанням сполучної тканини. Найчастіше призначається в урологічній і гінекологічній практиці, в хірургії, косметології, пульмонології і фтизіатрії, після оперативних втручань в черевній порожнині і загоюються.
- Спосіб застосування: супозиторії вводять ректально після очищення кишечника по 1 свічці 1 раз в 48 годин або вагінально по 1 шт. Раз в три дні. Тривалість терапії визначає лікуючий лікар. При необхідності може бути призначений повторний курс лікування, але не раніше ніж через 3 місяці після закінчення попереднього.
- Побічні дії: системні або місцеві алергічні реакції.
- Протипоказання: непереносимість активних компонентів, виражені порушення функції нирок, злоякісні новоутворення, пацієнти молодше 12 років. З особливою обережністю призначається для хворих з нирковою недостатністю, недавніми кровотечами, при гострій формі інфекційного захворювання.
Крім вищеописаних супозиторіїв, можна використовувати тампони з різними мазями, наприклад з гепариновой або маззю Вишневського.
Вітаміни
Для лікування і профілактики утворення спайок після операції, пацієнтам рекомендується застосовувати вітаміни. У боротьбі з тяжами добре зарекомендував себе токоферол (вітамін Е) і фолієва кислота (вітамін В9).
- Токоферол
Вітамін Е - це активне протівоокіслітельним засіб, яке захищає різні речовини від окислення, наприклад, ретинол або поліненасичені жирні кислоти. Природний антиоксидант бере участь в біосинтезі білків, тканинному диханні і важливих процесах клітинного метаболізму. Його дефіцит призводить до дегенеративних змін в нервових клітинах і ураження тканин внутрішніх органів, особливо паренхіми печінки.
- Показання до застосування: м'язова дистрофія, захворювання центральної нервової системи, дерматози, спазми периферичних судин, різні порушення рухової активності, комплексне лікування серцево-судинних і офтальмологічних захворювань.
- Спосіб застосування та дозування залежать від форми випуску препарату, показань до застосування і індивідуальних особливостей організму хворого.
- Побічні дії: підвищені дози вітаміну викликають розлади шлунково-кишкового тракту, зниження працездатності і креатинурія.
- Протипоказання: деструктивні зміни в серцевому м'язі, інфаркт міокарда, високий ризик тромбоемболії.
Нестача вітаміну Е може бути пов'язаний зі зменшенням еритроцитів в крові. Вітамін має кілька форм випуску: флакони, масляний розчин, капсули для перорального прийому, ампули для внутрішньовенного або внутрішньом'язового введення.
- Фолієва кислота
Відноситься до групи вітамінів В. Надходить в організм з їжею і синтезується мікрофлорою кишечника. Бере участь у важливих метаболічних процесах в організмі, необхідний для обміну холіну. Стимулює процеси кровотворення. Має таблетовану форму випуску.
Після прийому всередину повністю всмоктується у дванадцятипалій кишці та проксимальних ділянках тонкого кишечника. Близько 98% прийнятої дози проникає в кров протягом 3-6 годин. Метаболізує в печінці, 50% виводиться з сечею, інша частина з калом.
- Показання до застосування: гіперхромні макроцитарних і мегалобластичні анемії, нормалізація еритропоезу, анемія і лейкопенія, пелагра, перніціозна анемія, післяопераційні стани, поліпшення стану епідермісу.
- Спосіб застосування: таблетки рекомендується приймати перорально після їди. Як правило, по 3-5 капсул протягом доби. Курс лікування 20-30 днів.
- Побічні дії: в окремих випадках виникають алергічні реакції, які усувають за допомогою протиалергічних медикаментів
- Основне протипоказання - індивідуальна непереносимість фолієвої кислоти. Випадків передозування не зафіксовано.
Для прискорення одужання і мінімізації ризику утворення спайок, вітаміни необхідно приймати щодня. Особливу увагу слід приділити збалансованому раціону з необхідними для організму мікро і макроелементами, мінералами і звичайно ж вітамінами.
Фізіотерапевтичне лікування
Одним з ефективних методів усунення післяопераційних спайок вважається фізіотерапевтичне лікування. Найчастіше така терапія призначається при сращениях в області органів малого тазу.
Основна мета фізіопроцедур:
- Активація тканинного метаболізму - за рахунок фізіотерапії поліпшується кровообіг і обмін речовин в уражених тканинах. Це дозволяє попередити здавлювання і перекручування органів.
- Розм'якшення сполучної тканини - через вплив фізичних факторів на сполучну тканину, вона стає більш еластичною. Це дозволяє звести до мінімуму хворобливі відчуття і ризик розвитку кишкової непрохідності або непрохідності маткових труб.
Найбільш відчутний ефект можливий в перші місяці хвороби, коли тяжі не надто жорсткі і міцні. Лікування перешкоджає їх зміцненню і попереджує розростання нових тканин. При спаечном процесі використовують такі методи:
- Озокеритові і парафінові аплікації.
- Електрофорез з розсмоктуючими і знеболюючими препаратами.
- Лазерна або магнітна терапія.
- Електростимуляція.
- Ультразвук і масаж.
- Гідротерапія.
Розглянемо детальніше найефективніші фізіопроцедури:
- Озокеритові і парафінові аплікації - спрямовані на прогрівання органів малого таза. За своєю дією схожі з лазеротерапией і ультразвуком. Підвищують місцевий імунітет, стимулюють кровообіг і лімфовідтік. Аплікації протипоказані при запальних ураженнях малого таза і при захворюваннях шкіри.
- Ультразвук - метод впливу на органи і тканини за допомогою ультразвукових хвиль. Прискорює обмінні процеси на молекулярному рівні. Сприяє знищенню хвороботворних мікроорганізмів в хронічних вогнищах інфекції. Руйнує мікроструктуру спайок, підвищує їх еластичність.
- Лазерна терапія - прогрівання уражених тканин для стимуляції кровообігу і запобігання утворенню білка колагену (основа спаечних і рубцевих тканин). Даний метод особливо ефективний на ранніх стадіях патологічного процесу.
- Електростимуляція - заснована на надсиланні електричних імпульсів за допомогою спеціального апарату в уражені тканини. Стимулює кровообіг і лімфовідтік, підсилює процеси регенерації, мінімізує больові відчуття.
- Електрофорез - дана процедура складається з апаратного та медикаментозного впливу. За допомогою електричного поля в організм вводяться ліки, що містять фермент гіалуронідазу (Лидаза, Лонгидаза і інші). Електрофорез особливо ефективний в перші місяці після операції, так як запобігає утворенню тяжів. З його допомогою можна відновити роботу органів навіть при запущених сполучнотканинних утвореннях. Методика абсолютна безболісна, але має ряд протипоказань: виражена інтоксикація, захворювання крові, онкологія, кахексія, порушення серцевого ритму, непереносимість застосовуваних медикаментів.
- Лікування п'явками (гірудотерапія) - ефективність даного методу заснована на ферменті гиалуронидаза, який входить до складу п'явок. Він розм'якшує зрощення і робить їх проникними для лікарських препаратів, зменшує їх розмір. В результаті такого лікування відновлюється рухливість органів, і зменшуються хворобливі відчуття. П'явки ставлять на проблемні зони на 30-40 хвилин. При цьому на шкірі не повинно бути ранок і інших пошкоджень. Як правило, пацієнтам призначають 7-10 сеансів. Даний метод не має протипоказань і побічних ефектів.
Фізіотерапевтичне лікування проводиться і при запущених спаечних процесах, які привели до деформації органів і появи гострих патологічних симптомів. Така терапія дозволяють звести до мінімуму хворобливі відчуття і поліпшити стан пацієнта.
Народне лікування
Крім медикаментозної та хірургічної терапії післяопераційних тяжів, для їх усунення дуже часто використовують народне лікування. Нетрадиційна терапія дозволяє запобігти розростанню новоутворень. Розглянемо популярні народні рецепти:
- Візьміть 50 г насіння льону, загорніть їх в клапоть марлі і опустіть в 500 мл окропу на 5-10 хвилин. Остудіть і прикладайте до хворого місця на 1-2 години 2-3 рази на добу.
- Столову ложку сухої трави звіробою залийте 250 мл окропу і проваріть на повільному вогні протягом 10-15 хвилин. Отриманий відвар процідіть, і приймайте по ¼ склянки 3 рази на день.
- Візьміть по дві частини шипшини і кропиви, змішайте з однією частиною брусниці. Отриману суміш залийте 250 мл окропу і дайте настоятися протягом 2-3 годин. Приймайте по ½ склянки двічі на добу.
- Візьміть в рівних частинах траву буркуну, золототисячника і мати-й-мачухи. Залийте 250 мл окропу і дайте настоятися протягом 1,5 години. Приймайте по ¼ склянки 3-5 разів на день.
- Лікувальними властивостями володіє масло чорного кмину, яке можна придбати в аптеці. Воно містить фітостероли, дубильні речовини, каротиноїди і жирні кислоти. Має антибактеріальну, регенеруючу і протизапальну дію. Масло можна використовувати для змочування тампонів, для спринцювань, зовнішнього або внутрішнього застосування.
Народне лікування спайок після операції слід проводити тільки після консультації з лікарем і тільки в тому випадку, коли патологічний процес протікає в легкій формі.
 [49], [50], [51], [52], [53], [54]
[49], [50], [51], [52], [53], [54]
Лікування травами
Ще один варіант народного лікування спайок - це лікування травами. Розглянемо популярні рецепти на основі трав:
- Подрібніть три столові ложки коренів бадану і залийте їх 300 мл води. Засіб має настоятися протягом 3-4 годин, бажано в термосі або щільно закритому посуді. Процідіть і приймайте по 2-3 чайні ложки за годину до їди. Курс лікування три дні, після чого потрібно зробити перерву на 2-3 дні і знову продовжити терапію.
- Візьміть алое (не молодший 3 років), зріжте пару листочків і покладіть їх у холодне місце на 48 годин. Подрібніть, додайте 5 ложок меду і 50 мл молока. Добре змішайте всі інгредієнти і приймайте по 1 столовій ложці 3 рази на добу.
- Столову ложку насіння Росторопша залийте 200 мл окропу і проваріть протягом 10 хвилин. Після охолодження відвар слід процідити і приймати по 15 мл 3 рази на день.
- 50 г подрібненого Мар'їна кореня залийте 1 л горілки і дайте настоятися протягом 10 днів в темному місці. Настій слід приймати по 40 крапель протягом місяця по 2-3 рази на добу до їди. Після цього необхідно зробити перерву на 10 днів і знову повторити лікування.
Лікування травами слід проводити з особливою обережністю і тільки після лікарського дозволу. Особливу увагу потрібно звертати на пропорції лікарських компонентів.
Гомеопатія
Для лікування тяжів різної локалізації використовуються не тільки традиційна медицина, а й альтернативні методи. Гомеопатія відноситься до числа останніх. При післяопераційному спаечном процесі рекомендовані такі препарати:
- Arsenicum album - хворобливі новоутворення після травм.
- Calcarea fluorica - тяжі після операцій, глибоких ран і різних травм.
- Cundurango - зрощення і виразки в ротовій порожнині.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja - розростання сполучної тканини в носі.
- Ranunculus bulbosus - тяжі після плевриту.
- Silicea - застосовується при зрощеннях після операцій, травм і ран. Стимулює організм до прискореного розсмоктуванню фіброзних утворень і рубцевих тканин.
Гомеопатичні препарати можна приймати тільки за призначенням лікаря-гомеопата, який підбирає ліки (дозування, курс лікування) індивідуально для кожного пацієнта.
Оперативне лікування
Якщо спайковий процес в занедбаному або гострому стані, викликає патологічні симптоми з боку внутрішніх органів, то показано оперативне лікування. Основна мета такої терапії - це механічне видалення включень порушують кровопостачання, що заважають нормальній роботі шлунково-кишкового тракту та інших органів.
Хірургічне лікування може бути проведено такими методами: лапароскопія і лапаротомія. При цьому враховується той факт, що порожнинна операція може стати причиною нових сполучнотканинних зрощень. Тому при виборі методу, віддають перевагу менш травматичного.
Відноситься до малотравматичним операціями. Через прокол в черевній порожнині лікар вводить оптоволоконну трубку з мініатюрною камерою і освітленням. Через додаткові розрізи вводяться хірургічні інструменти, за допомогою яких розсікаються спайки і припікаються кровоносні судини. Розсічення можуть проводити за допомогою електроножа, лазера або гідравлічного тиску. Після такої операції відновлення проходить швидко і з мінімальними ускладненнями. Але все одно немає гарантії того, що рецидив не повториться.
- лапаротомія
Призначається при великій кількості спайок. Операція проводиться через розріз (10-15 см) передньої стінки очеревини для отримання великого доступу до внутрішніх органів. Метод травматичний, відновлення тривалий з обов'язковим курсом протівоспаечним фізіопроцедур.
При виборі тактики хірургічного лікування враховується безліч чинників. Перш за все, це вік хворого. Літнім пацієнтам проводять тільки лапароскопію. Ще один фактор - це наявність супутніх патологій і загальний стан здоров'я. Якщо у пацієнта є серйозні захворювання серцево-судинної або дихальної системи, то це є протипоказанням до операції.
Особливу увагу слід приділити післяопераційного періоду. Необхідно забезпечити кишечнику функціональний спокій до повного загоєння ран. Для цього слід відмовитися від їжі в перші дні після операції і приймати тільки рідина. На другий-третій день можна потроху приймати рідку дієтичну їжу (бульйони, перетерті каші, овочеві пюре). У міру поліпшення стану, тобто приблизно через 7-10 днів можна поступово відновлювати раціон.
Після операції категорично протипоказано вживати алкоголь, міцну каву і чай, кондитерські вироби, гостре, солоне, жирне або смажене. Дотримання дієти дозволяє швидко відновитися після лікування і попередити появу нових тяжів.
Видалення спайок після порожнинних операцій
У багатьох пацієнтів після хірургічних втручань або тривалих запальних процесів з'являються рубці, тобто тяжі. Подібні зрощення порушують роботу внутрішніх органів і викликають гострі больові відчуття. Саме це є основним показанням для видалення спайок. Після порожнинних операцій найчастіше використовують лапароскопічний метод.
Якщо патологічний процес запущений, то проводять лапаротомію. Даний метод має такі показання:
- Розростання сполучної тканини на всю черевну порожнину.
- Поява гнійних утворень в кишечнику.
- Виражена кишкова непрохідність.
- Гострий запальний процес в черевній порожнині.
При лапаротомії доступ до внутрішніх органів здійснюється через розріз розріз черевної стінки, тобто як при повноцінної порожнинної операції. При лапароскопії роблять кілька маленьких розрізів через які вводять обладнання. І в першому і в другому випадку, операція триває близько 1-2 годин. Пацієнта чекає тривалий відновлювальний період і комплекс профілактичних заходів.
Вправи проти спайок після операції
Один з методів профілактики тяжів - це лікувальна гімнастика. Вправи проти спайок після операції спрямовані на активацію локального кровопостачання уражених тканин і внутрішніх м'язових волокон, підвищення їх еластичності.
Розглянемо приблизний комплекс протівоспаечним вправ:
- Сядьте на підлогу і витягніть рівно ноги. Згинайте їх в колінах і підтягуйте до грудей, повільно розпрямляючи до вихідного положення.
- Ляжте на підлогу, закладіть руки за голову, ноги зігнуті в колінах і стоять на підлозі. Повільно піднімайте лопатки.
- Лежачи на підлозі, зігніть ноги в колінах, притисніть лопатки до підлоги, руки витягніть уздовж тулуба. Поступово піднімайте таз, опускаючи коліна на груди, і повертайтеся в початкове положення.
- Ляжте на підлогу, руки покладіть під сідниці, ноги прямі, підняті. Робіть ногами схрещувати руху (ножиці). Ще один варіант подібного вправи - це велосипед, при цьому руху повинні бути з великою амплітудою, спрямовані до очеревині і грудній клітці.
Лікувальними властивостями володіє йога, яка заснована на диханні животом. Гімнастика в комплексі з правильним харчуванням прискорює процес одужання і полегшує хворобливі симптоми.
Профілактика
Методи попередження передаються статевим шляхом засновані на зменшенні пошкодження тканин при різних хірургічних втручаннях. Профілактика складається з захисту черевної порожнини від потрапляння в неї чужорідних предметів (перев'язувальний матеріал) і ретельної санації операційного поля. Також дуже важливо звести до мінімуму ризик післяопераційних кровотеч.
Для профілактики спайок пацієнтам призначають антибактеріальні і протизапальні препарати, а також фібринолітики, антикоагулянти, протеолітичні ферменти. Особлива увага приділяється лікувальної гімнастики і фізіопроцедури з медикаментозними засобами (електрофорез з лідазу).
Важливе як профілактичний, так і відновне значення має харчування. Розглянемо основні дієтичні рекомендації:
- Не можна голодувати або переїдати, так як це посилює патологічний стан і може стати причиною розвитку ускладнень.
- Слід дотримуватися режиму прийомів їжі в певні години. Харчування має бути дробовим, їсти потрібно невеликими порціями 4-6 разів на добу.
- З раціону слід виключити важку і жирну їжу, продукти з підвищеним вмістом клітковини і викликають метеоризм (бобові, капуста, редька, ріпа, редис, виноград, кукурудза). Під заборону потрапляють газовані і спиртні напої, гострі приправи і соуси, незбиране молоко.
- В меню повинна бути їжа багата кальцієм, тобто сир, сир, кисломолочні продукти. Вони сприяють перистальтиці кишечника. При цьому їжа повинна бути кімнатної температури, так як занадто холодне або гаряче може викликати спазми.
- Пацієнтам слід вживати нежирні бульйони, приготовані на пару, відварені або запечені нежирні сорти м'яса і риби. Можна їсти зелень, овочі і фрукти. При цьому слід відмовитися маринадів і копченостей.
Для попередження розвитку передаються статевим шляхом потрібно вчасно лікувати запори, уникати харчових отруєнь і запальних процесів. Слід вести активний спосіб життя, але уникати важких фізичних навантажень. Перераховані вище рекомендації зводять до мінімуму ризик розвитку патології.
Прогноз
Поодинокі спайки після операції мають сприятливий прогноз, в той час як множинні ураження викликають ряд серйозних і навіть небезпечних для життя ускладнень. Для запобігання тяжів необхідно вести здоровий спосіб життя, дотримуватися лікувальний раціон і всі лікарські рекомендації. Також не варто забувати, що поява сполучнотканинних зрощень багато в чому залежить від лікарської компетентності, дотримання техніки та правил проведення операції, адекватного післяопераційного відновлення.
 [65]
[65]

