Медичний експерт статті
Нові публікації
Апендицит
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
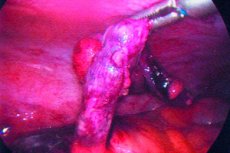
Апендицит – це гостре запалення апендикса, яке зазвичай характеризується болем у животі, анорексією та чутливістю в животі.
Діагноз встановлюється клінічно, часто доповнюється КТ або ультразвуковим дослідженням. [ 1 ]
Лікування апендициту передбачає хірургічне видалення апендикса. [ 2 ], [ 3 ]
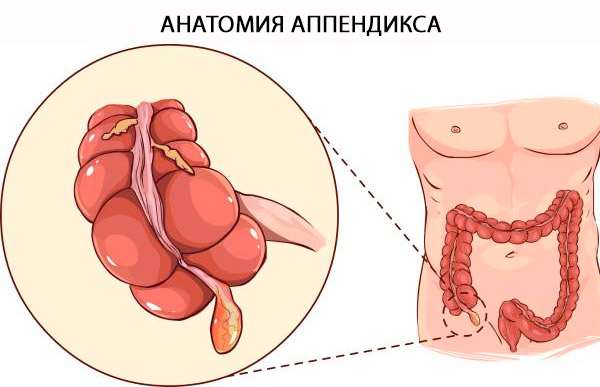
Анатомія апендикса
Офіційна назва апендикса — «Appendix Vermiformis» (червоподібний відросток). Апендикс — це справжній дивертикул, що виникає із задньомедіального краю сліпої кишки, розташований поблизу ілеоцекального клапана. Основу апендикса можна надійно визначити поблизу місця злиття кишкової палички (taeniae coli) на верхівці сліпої кишки. Термін «vermiformis» латинською мовою означає «червоподібний» [ 4 ] і пояснюється його довгою трубчастою архітектурою. На відміну від набутого дивертикула, це справжній дивертикул товстої кишки, що містить усі шари товстої кишки: слизову оболонку, підслизову оболонку, поздовжню та кругову м’язову оболонку, а також серозну оболонку. Гістологічна відмінність між товстою кишкою та апендиксом залежить від наявності B- та T-лімфоїдних клітин у слизовій та підслизовій оболонках апендикса. [ 5 ]
Структура та функції
Апендикс може мати змінну довжину від 5 до 35 см, в середньому 9 см. [ 6 ] Функція апендикса традиційно була предметом дискусій. Нейроендокринні клітини слизової оболонки виробляють аміни та гормони, які допомагають здійснювати різні механізми біологічного контролю, тоді як лімфоїдна тканина бере участь у дозріванні B-лімфоцитів та виробленні антитіл IgA. Немає чітких доказів його функції у людей. Наявність лімфоїдної тканини, пов'язаної з кишечником, у власній пластинці слизової оболонки призвела до переконання, що вона має імунну функцію, хоча точна природа цього ніколи не була встановлена. В результаті орган значною мірою зберіг свою репутацію рудиментарного органу. Однак, оскільки розуміння кишкового імунітету покращилося в останні роки, з'явилася теорія про те, що апендикс є «святилищем» для симбіотичних кишкових мікробів. [ 7 ] Важкі напади діареї, які можуть очистити кишечник від комменсальних бактерій, можуть бути замінені препаратами, що містяться в апендиксі. Це свідчить про еволюційну перевагу у збереженні апендикса та послаблює теорію про те, що орган є рудиментарним. [ 8 ]
Фізіологічні варіанти
Хоча розташування отвору апендикса біля основи сліпої кишки є стабільною анатомічною ознакою, положення його кінчика таким не є. Варіації положення включають ретроцекальне (але внутрішньочеревне), субцекальне, пре- та постіллеальне, тазове та аж до гепаторенальної кишені. Крім того, на положення апендикса можуть впливати такі фактори, як постава, дихання та розтягнення прилеглої кишки. Ретроцекальне положення є найпоширенішим. Це може спричинити клінічну плутанину в діагностиці апендициту, оскільки зміни положення можуть спричиняти різні симптоми. Агенезія апендикса, а також дуплікація або триплікація, рідко описуються в літературі. У міру прогресування вагітності збільшення матки зміщує апендикс краніально, так що до кінця третього триместру біль при апендициті може відчуватися в правому верхньому квадранті.
Клінічне значення
Патогенез гострого апендициту подібний до патогенезу інших порожнистих в'язких органів і вважається, що найчастіше він спричинений обструкцією. Жовчний камінь, або іноді жовчний камінь, пухлина або гельмінт, закупорює отвір апендикса, викликаючи підвищення внутрішньопросвітного тиску та порушення венозного відтоку. У молодих людей обструкція частіше виникає через лімфоїдну гіперплазію. Апендикс отримує кровопостачання з апендикулярної артерії, яка є кінцевою артерією. Коли внутрішньопросвітний тиск перевищує перфузійний тиск, виникає ішемічне пошкодження, що сприяє надмірному росту бактерій та викликає запальну реакцію. Це вимагає невідкладної хірургічної допомоги, оскільки перфорація запаленого апендикса може призвести до витоку бактеріального вмісту в черевну порожнину.[ 9 ]
Коли стінка апендикса запалюється, стимулюються вісцеральні аферентні волокна. Ці волокна потрапляють у спинний мозок на рівні T8-T10, викликаючи класичний дифузний біль навколо пупка та нудоту, що спостерігаються на ранніх стадіях апендициту. У міру прогресування запалення відбувається подразнення парієтальної очеревини, що стимулює соматичні нервові волокна та викликає більш локалізований біль. Розташування залежить від положення верхівки апендикса. Наприклад, ретроцекальний апендикс може викликати біль у правому боці. Розгинання правого стегна пацієнта може спричинити цей біль. Біль, який виникає при розтягуванні клубово-поперекового м'яза шляхом розгинання стегна в положенні лежачи на лівому боці, відомий як «симптом поперекового м'яза». Ще однією класичною ознакою гострого апендициту є симптом Мак-Берні. Він викликається пальпацією черевної стінки в точці Мак-Берні (дві третини відстані від пупка до правої передньої верхньої клубової ості) при виникненні болю. На жаль, ці ознаки та симптоми присутні не завжди, що ускладнює клінічну діагностику. Клінічна картина часто включає нудоту, блювоту, субфебрильну температуру та незначне підвищення рівня лейкоцитів.
Епідеміологія
Гострий біль у животі становить 7–10% усіх звернень до відділення невідкладної допомоги.[ 10 ] Гострий апендицит є однією з найпоширеніших причин болю внизу живота, з якою пацієнти звертаються до відділення невідкладної допомоги, і є найпоширенішим діагнозом, який ставлять молодим пацієнтам, госпіталізованим з гострим животом.
Захворюваність на гострий апендицит неухильно знижується з кінця 1940-х років. У розвинених країнах гострий апендицит виникає зі швидкістю 5,7–50 пацієнтів на 100 000 жителів на рік, з піком у віці від 10 до 30 років.[ 11 ],[ 12 ]
Повідомлялося про географічні відмінності, при цьому ризик розвитку гострого апендициту протягом життя становить 9% у Сполучених Штатах, 8% у Європі та 2% в Африці.[ 13 ] Крім того, існують значні відмінності в клінічній картині, тяжкості захворювання, радіологічному обстеженні та хірургічному лікуванні пацієнтів з гострим апендицитом, що пов'язано з рівнем доходу країни.[ 14 ]
Частота перфорацій варіюється від 16% до 40%, причому вища частота спостерігається у молодших вікових групах (40–57%) та у пацієнтів старше 50 років (55–70%).[ 15 ]
Деякі автори повідомляють про гендерну схильність у будь-якому віці, дещо вищу серед чоловіків, з частотою виникнення апендектомії протягом життя у 8,6% для чоловіків та 6,7% для жінок.[ 16 ] Однак у жінок, як правило, вища частота апендектомії через різні гінекологічні захворювання, що імітують апендицит.[ 17 ]
Згідно з етнічною статистикою населення, апендицит частіше зустрічається у білих, неіспаномовних та латиноамериканських груп і рідше у чорношкірих та інших расово-етнічних груп.[ 18 ] Однак дані показують, що групи меншин мають вищий ризик перфорації та ускладнень.[ 19 ],[ 20 ]
Причини апендициту
Вважається, що апендицит розвивається через закупорку просвіту апендикса, зазвичай внаслідок гіперплазії лімфоїдної тканини, але іноді каловими каменями, сторонніми тілами або навіть гельмінтами. Закупорка призводить до розширення апендикса, швидкого розвитку інфекції, ішемії та запалення.
Якщо не лікувати, виникає некроз, гангрена та перфорація. Якщо перфорація перекривається сальником, утворюється апендикулярний абсцес.
У Сполучених Штатах гострий апендицит є найпоширенішою причиною гострого болю в животі, що потребує хірургічного лікування.
Пухлини апендикса, такі як карциноїдні пухлини, аденокарцинома апендикса, кишкові паразити та гіпертрофічна лімфатична тканина, є відомими причинами апендикулярної обструкції та апендициту. Апендикс також може бути уражений хворобою Крона або виразковим колітом з панколітом.
Однією з найпопулярніших помилкових уявлень є історія смерті Гаррі Гудіні. Після несподіваного удару в живіт ходять чутки, що його апендикс розірвався, що призвело до негайного сепсису та смерті. Факти полягають у тому, що Гудіні справді помер від сепсису та перитоніту через розрив апендикса, але це не мало нічого спільного з ударом у живіт. Це було більше пов'язано з поширеним перитонітом та обмеженою доступністю ефективних антибіотиків. [ 21 ], [ 22 ] Апендикс містить аеробні та анаеробні бактерії, включаючи Escherichia coli та Bacteroides spp. Однак нещодавні дослідження з використанням секвенування наступного покоління виявили значно більше типів бактерій у пацієнтів зі складним перфорованим апендицитом.
Інші причини включають камені, насіння, паразитів, таких як Enterobius vermcularis (гострики), та деякі рідкісні пухлини, як доброякісні (муцинозні пухлини), так і злоякісні (аденокарцинома, нейроендокринні пухлини).[ 23 ]
Фактори ризику
Дослідження факторів ризику, пов'язаних з гострим апендицитом, обмежені. Однак деякі фактори, які потенційно можуть впливати на ймовірність розвитку цього захворювання, включають демографічні фактори, такі як вік, стать, сімейний анамнез, а також фактори навколишнього середовища та харчування. Дослідження показують, що гострий апендицит може вражати людей різного віку, хоча він, здається, частіше зустрічається серед підлітків та молодих людей, з вищою захворюваністю у чоловіків.[ 24 ],[ 25 ] Як і у випадку з багатьма іншими захворюваннями, сімейний анамнез відіграє значну роль у розвитку гострого апендициту; дані свідчать про те, що люди з позитивним сімейним анамнезом гострого апендициту мають підвищений ризик розвитку захворювання.[ 26 ] Кілька харчових факторів ризику пов'язані з апендицитом, такі як дієта з низьким вмістом клітковини, підвищене споживання цукру та зменшення споживання води.[ 27 ] Фактори навколишнього середовища, що беруть участь у розвитку апендициту, включають вплив забруднення повітря, алергенів, сигаретного диму та шлунково-кишкових інфекцій.[ 28 ],[ 29 ],[ 30 ]
Нові дані свідчать про потенційну кореляцію між підвищеною температурою та гострим апендицитом, що свідчить про те, що високі температури можуть збільшити ймовірність розвитку цього стану через зневоднення.[ 31 ]
Дослідження також показали, що пацієнти з психічними розладами, яким щодня призначають високі дози антипсихотичних препаратів, мають підвищений ризик розвитку ускладненого апендициту.[ 32 ]
Симптоми апендициту
Класичними симптомами гострого апендициту є біль в епігастральній або навколопупковій ділянці, що супроводжується короткочасною нудотою, блюванням та анорексією; через кілька годин біль переміщується в правий нижній квадрант живота. Біль посилюється при кашлі та рухах. [ 33 ]
Класичні ознаки апендициту локалізуються безпосередньо в правому нижньому квадранті живота та в точці Мак-Берні (точка, розташована назовні на 1/3 лінії, що з'єднує пупок і передню верхню клубову ость), де біль виявляється при раптовому зниженні тиску під час пальпації (наприклад, симптом Щоткіна-Блюмберга). [ 34 ]
Додаткові ознаки включають біль, що виникає в правому нижньому квадранті при пальпації лівого нижнього квадранта (симптом Ровсінга), посилення болю при пасивному згинанні правого кульшового суглоба, що скорочує клубово-поперековий м'яз (симптом поперекового м'яза), або біль, що виникає при пасивному внутрішньому обертанні зігнутого стегна (симптом обтуратора). Поширеною є субфебрильна температура [ректальна температура 37,7-38,3°C (100-101°F)]. [ 35 ]
На жаль, ці класичні ознаки спостерігаються у трохи більше ніж 50% пацієнтів. Існують різні варіації симптомів та ознак.
Біль при апендициті може бути нелокізованим, особливо у немовлят та дітей. Хворобливість може бути дифузною або, рідко, відсутньою. Стілець зазвичай рідкісний або відсутній; якщо розвивається діарея, слід підозрювати ретроцекальне розташування апендикса. У сечі можуть бути присутніми еритроцити або лейкоцити. Атипові симптоми поширені у пацієнтів старшого віку та вагітних жінок; зокрема, біль та локальна чутливість можуть бути незначними.[ 36 ]
Анатомічні аспекти прояву гострого апендициту
Апендикс — це трубчаста структура, яка прикріплюється до основи сліпої кишки в місці входження кишкової палички (taeniae coli). У дорослих він має довжину приблизно 8–10 см і являє собою недорозвинений дистальний кінець великої сліпої кишки, що спостерігається в інших тварин. У людей він вважається рудиментарним органом, а гостре запалення цієї структури називається гострим апендицитом.
Ретроцекальний/ретроколічний (75%) – часто проявляється болем у правій поперековій ділянці, болючістю при огляді. Ригідність м’язів та болючість при глибокій пальпації часто відсутні через захист сліпою кишкою, що знаходиться над ними. У цьому положенні поперековий м’яз може подразнюватися, що призводить до згинання стегна та посилення болю при розгинанні (ознака розтягнення поперекового м’яза).
Підсліпа кишка та ділянка тазу (20%) – можуть переважати біль у надлобковій ділянці та часте сечовипускання. Діарея може бути наслідком подразнення прямої кишки. Хворобливість живота може бути відсутньою, але може бути присутня чутливість у правій частині прямої кишки або піхви. В аналізі сечі можуть бути присутніми мікрогематурія та лейкоцити.
Пре- та пост-ілеальна (5%) – ознаки та симптоми можуть бути відсутніми. Блювання може бути сильнішим, а діарея може бути наслідком подразнення дистального відділу клубової кишки.
Симптоми апендициту у дітей
У дітей апендицит має варіабельність проявів залежно від вікових груп. [ 37 ] Він рідко зустрічається та важко діагностується у новонароджених та немовлят. [ 38 ] Зазвичай він проявляється здуттям живота, блюванням, діареєю, пальпованим утворенням у животі та подразливістю. [ 39 ] При фізикальному огляді часто виявляються зневоднення, гіпотермія та респіраторний дистрес, що робить діагноз апендициту малоймовірним для лікаря. Діти дошкільного віку до 3 років зазвичай мають блювання, біль у животі, переважно дифузну лихоманку, діарею, труднощі при ходьбі та скутість у правій паховій ділянці. [ 40 ] Обстеження може виявити здуття живота, ригідність або утворення при ректальному дослідженні. [ 41 ] Діти віком від 5 років частіше мають класичні симптоми, включаючи мігруючий біль у животі, анорексію, нудоту та блювання. Клінічне обстеження виявляє лихоманку та тахікардію, зниження шумів кишечника та болючість у правому нижньому квадранті живота, що підвищує ймовірність діагнозу в цій віковій групі.[ 42 ] Перебіг гострого апендициту у дітей молодшого віку зазвичай нетиповий, з перекриттям симптомів, що імітують інші системні захворювання, що часто призводить до неправильного діагнозу та ускладнень, що спричиняють захворюваність. Крім того, молодший вік є добре відомим фактором ризику несприятливих наслідків через ускладнений апендицит.[ 43 ]
Типова картина апендициту у дорослих включає мігруючий біль у правій клубовій ямці, анорексію, нудоту з блюванням або без нього, лихоманку та локалізовану ригідність/генералізовану ригідність.[ 44 ],[ 45 ] Класична послідовність симптомів включає нечіткий пупковий біль, анорексію/нудоту/мимохідне блювання, мігруючий біль у правому нижньому квадранті та субфебрильну температуру.
Атипові ознаки та симптоми апендициту
Окрім типової картини апендициту, можуть також спостерігатися атипові ознаки та симптоми. До них може належати біль у лівому боці живота, локалізований у лівому верхньому квадранті. Хоча лівобічний апендицит є відносно рідкісним явищем, зустрічаючись приблизно у 0,02% дорослого населення, він частіше зустрічається у людей з мальротацією кишечника або інвертованим кишечником.[ 46 ] Апендицит також пов'язаний з діареєю як атиповий симптом при дисемінованому апендициті, особливо у пацієнтів з міжкишковими абсцесами.[ 47 ]
У дітей симптоми, як правило, нечіткі, що ускладнює діагностику на основі анамнезу та огляду. Атиповий прояв апендициту у дітей може включати біль та чутливість по всьому правому фланку, що поширюється від правого верхнього квадранта до правої клубової ямки. Це може бути наслідком зупинки сліпої кишки внаслідок опущення апендикса, при цьому сліпа кишка знаходиться в підпечінковому положенні.[ 48 ] Дорослі чоловіки можуть мати атипові симптоми апендициту, такі як сильний біль у правому геміплегічному відділі хребта, який пізніше переходить у легкий дифузний біль у животі. Натомість жінки можуть мати скарги з боку сечостатевих органів, такі як чутливість у стегні з утворенням та діарея.[ 49 ],[ 50 ] У людей похилого віку апендицит може атипово проявлятися як защемлена пахова грижа з неспецифічними симптомами.[ 51 ]
Вагітні пацієнтки частіше звертаються з атиповими скаргами, такими як гастроезофагеальний рефлюкс, нездужання, біль у ділянці тазу, дискомфорт в епігастральній ділянці, нетравлення шлунка, метеоризм, дизурія та зміна режиму випорожнення.[ 52 ] Крім того, результати фізикального обстеження є складними та патологічними, оскільки живіт розтягнутий, що збільшує відстань між запаленим апендиксом та очеревиною, що призводить до маскування ригідності та зменшення болю. Наприкінці вагітності апендикс може зміщуватися краніально у верхню частину живота через збільшення матки, що призводить до болю в області передньої черевної порожнини (RUQ).[ 53 ] Однак, незалежно від гестаційного віку, біль у області передньої черевної порожнини (RLQ) залишається найпоширенішим клінічним проявом гострого апендициту під час вагітності.[ 54 ] Лейкоцитоз може не бути надійним показником гострого апендициту у вагітних жінок через фізіологічний лейкоцитоз під час вагітності. Дослідження показали, що вагітні жінки мають нижчу частоту апендициту, ніж невагітні. Однак існує вищий ризик розвитку гострого апендициту у другому триместрі.[ 55 ]
Ускладнення і наслідки
Переважною мікробною флорою, пов'язаною з гострим апендицитом, є E. Coli, Kleibciella, Proteus та Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Ці мікроби можуть спричиняти післяопераційну інфекцію залежно від ступеня запалення апендикса, хірургічної техніки та тривалості операції. [ 60 ]
Перфорація апендикса
Перфорація апендикса пов'язана зі збільшенням захворюваності та смертності порівняно з неперфоруючим гострим апендицитом. Ризик смертності при гострому, але негангренозному гострому апендициті становить менше 0,1%, тоді як при гангренозному гострому апендициті ризик зростає до 0,6%. З іншого боку, перфорований гострий апендицит має вищий рівень смертності, який становить близько 5%. Зараз з'являється все більше доказів того, що перфорація не обов'язково є неминучим результатом обструкції апендикса, і все більша кількість доказів свідчить не лише про те, що не всі пацієнти з апендицитом прогресують до перфорації, але й про те, що її одужання може бути поширеним явищем.[ 61 ]
Післяопераційна ранова інфекція
Частота післяопераційної ранової інфекції визначається її інтраопераційною контамінацією. Частота інфекції варіюється від < 5% при простому апендициті до 20% при перфорації та гангрені. Було показано, що використання антибіотиків у періопераційному періоді знижує частоту післяопераційних ранових інфекцій.
Внутрішньочеревні або тазові абсцеси
Внутрішньочеревні або тазові абсцеси можуть утворюватися в післяопераційному періоді, коли черевна порожнина сильно забруднена. У пацієнта спостерігається лихоманка, і діагноз можна підтвердити за допомогою ультразвукового дослідження або комп'ютерної томографії. Абсцеси можна лікувати рентгенологічно за допомогою дренажу типу «пігтейл», хоча тазові абсцеси можуть вимагати відкритого або ректального дренування. Було показано, що використання антибіотиків у періопераційному періоді знижує частоту абсцесів.
Перитоніт
Якщо апендикс лопається, слизова оболонка черевної порожнини (очеревина) інфікується бактеріями. Цей стан називається перитонітом.
Симптоми перитоніту можуть включати:
- сильний, постійний біль у животі;
- відчувати себе хворим або бути хворим;
- висока температура;
- почастішання серцевого ритму;
- задишка з прискореним диханням;
- здуття живота.
Якщо перитоніт не лікувати негайно, він може спричинити довгострокові проблеми та навіть призвести до летального результату.
Діагностика апендициту
Шкалу Альварадо можна використовувати для стратифікації пацієнтів із симптомами, що свідчать про апендицит; надійність шкали в конкретних групах пацієнтів та в різні моменти досі незрозуміла. Шкала Альварадо є корисною діагностичною шкалою «виключення» з пороговим значенням 5 для всіх груп пацієнтів. Вона добре калібрується у чоловіків, непослідовна у дітей та переоцінює ймовірність апендициту у жінок у всіх групах ризику.[ 62 ]
Шкала Альварадо дозволяє стратифікацію ризику у пацієнтів з болем у животі, пов'язуючи ймовірність апендициту з рекомендаціями щодо виписки, спостереження або хірургічного втручання.[ 63 ] Подальші дослідження, такі як ультразвукове дослідження та комп'ютерна томографія (КТ), рекомендуються, коли ймовірність апендициту знаходиться в середньому діапазоні.[ 64 ] Однак часовий лаг, висока вартість та нестабільна доступність процедур візуалізації означають, що шкала Альварадо може бути цінним діагностичним засобом, коли підозрюється, що апендицит є основною причиною гострого живота, особливо в умовах обмежених ресурсів, де візуалізація недоступна.
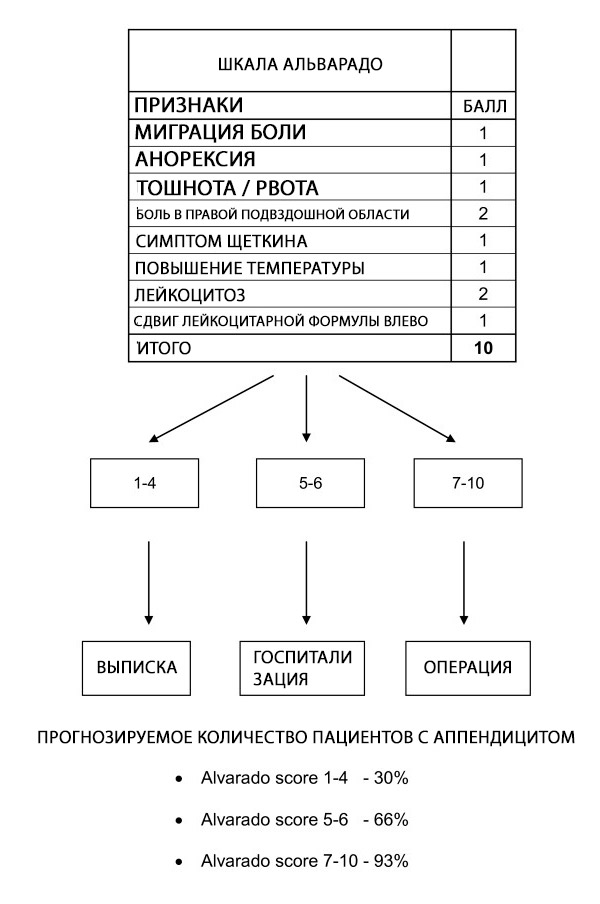
Хоча шкала Альварадо не має специфічності для діагностики апендициту (АА), порогове значення <5 є достатньо чутливим, щоб виключити гострий апендицит (чутливість 99%). Таким чином, шкала Альварадо може бути використана для скорочення тривалості перебування у відділенні невідкладної допомоги та опромінення пацієнтів з підозрою на гострий апендицит. Це підтверджується великим ретроспективним когортним дослідженням, яке виявило, що у 100% чоловіків з шкалою Альварадо 9 або більше та у 100% жінок з шкалою Альварадо 10 гострий апендицит був підтверджений хірургічною патологією. І навпаки, у 5% або менше пацієнтів жіночої статі з шкалою Альварадо 2 або менше та у 0% пацієнтів чоловічої статі з шкалою Альварадо 1 або менше був діагностований гострий апендицит на момент операції.[ 65 ]
Однак шкала Альварадо не дозволяє диференціювати ускладнений гострий апендицит від неускладненого у пацієнтів літнього віку та, здається, є менш чутливою у ВІЛ-позитивних пацієнтів.[ 66 ],[ 67 ]
Шкала RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) показала кращу чутливість та специфічність, ніж шкала Alvarado, в азіатських та близькосхідних популяціях. Малік та ін. нещодавно опублікували перше дослідження, яке оцінювало корисність шкали RIPASA для прогнозування гострого апендициту в західній популяції. Зі значенням 7,5 (шкала, що вказує на гострий апендицит у східній популяції), RIPASA продемонструвала прийнятну чутливість (85,39%), специфічність (69,86%), позитивну прогностичну цінність (84,06%), негативну прогностичну цінність (72,86%) та діагностичну точність (80%) у ірландських пацієнтів з підозрою на апендицит, і була точнішою, ніж шкала Alvarado.[ 68 ]
Шкала апендициту у дорослих (AAS) стратифікує пацієнтів на три групи: високий, середній та низький ризик розвитку гострого апендициту. Ця шкала показала себе надійним інструментом для стратифікації пацієнтів для селективної візуалізації, що призводить до низького рівня негативних апендектомій. У проспективному дослідженні 829 дорослих з клінічною підозрою на гострий апендицит 58% пацієнтів з гістологічно підтвердженим гострим апендицитом мали бал щонайменше 16 і були класифіковані як група високої ймовірності зі специфічністю 93%. Пацієнти з балом нижче 11 були класифіковані як такі, що мають низьку ймовірність гострого апендициту. Лише 4% пацієнтів з гострим апендицитом мали бал нижче 11, і жоден з них не мав ускладнень гострого апендициту. Натомість, 54% пацієнтів без AA мали бал нижче 11. Площа під кривою ROC була значно більшою з новим балом 0,882 порівняно з AUC за шкалою Альварадо 0,790 та AIR 0,810.[ 69 ]
Шкала Альварадо може бути вищою у вагітних жінок через вищі значення лейкоцитів та частоту нудоти й блювання, особливо у першому триместрі, що призводить до нижчої точності порівняно з невагітними жінками. Дослідження показують, що чутливість шкали Альварадо (порижне значення 7 балів) становить 78,9%, а специфічність – 80,0% у вагітних жінок.[ 70 ],[ 71 ] Специфічність шкали RIPASA (порижне значення 7,5 балів) становить 96%, але потребує перевірки у масштабніших дослідженнях. Немає досліджень щодо шкали Альварадо, які можуть диференціювати неускладнену та ускладнену анемію (АА) під час вагітності.
За наявності класичних симптомів та ознак діагноз ставиться клінічно. У таких пацієнтів відтермінування лапаротомії через додаткові інструментальні дослідження лише збільшує ймовірність перфорації та подальших ускладнень. У пацієнтів з атиповими або сумнівними даними інструментальні дослідження слід проводити негайно.
КТ з контрастуванням має достатню точність у діагностиці апендициту, а також може підтвердити інші причини гострого живота. Градуйоване компресійне ультразвукове дослідження зазвичай можна виконати швидше, ніж КТ, але дослідження іноді обмежене наявністю газу в кишечнику та є менш інформативним у диференціальній діагностиці причин болю поза апендикулярним суглобом. Використання цих досліджень зменшило відсоток негативних лапаротомій.
Для діагностики може бути використана лапароскопія; це дослідження особливо корисне для жінок з незрозумілим болем внизу живота. Лабораторні дослідження зазвичай показують лейкоцитоз (12 000-15 000/мкл), але ці дані дуже варіабельні; кількість лейкоцитів не слід використовувати як критерій для виключення апендициту.
Лікар відділення невідкладної допомоги повинен утримуватися від призначення будь-яких знеболювальних препаратів пацієнту, доки його не огляне хірург. Анальгетики можуть маскувати перитонеальні ознаки та призвести до затримки діагностики або навіть розриву апендикса.
Лабораторні випробування
Лабораторні вимірювання, включаючи загальну кількість лейкоцитів (WBC), відсоток нейтрофілів та концентрацію С-реактивного білка (СРБ), є важливими для продовження діагностичного обстеження у пацієнтів з підозрою на гострий апендицит.[ 72 ] Класично, підвищена кількість лейкоцитів (WBC) зі зсувом лівої артерії або бандемією або без них, але до третини пацієнтів з гострим апендицитом мають нормальний рівень лейкоцитів. Кетони зазвичай виявляються в сечі, і рівень С-реактивного білка може бути підвищеним. Поєднання нормальних результатів WBC та CRP має специфічність 98% для виключення гострого апендициту. Крім того, результати WBC та CRP мають позитивну прогностичну цінність для диференціації між незапаленим, неускладненим та ускладненим апендицитом. Підвищення рівнів WBC та WBC корелює зі значно підвищеною ймовірністю ускладненого апендициту. Ймовірність розвитку апендициту у пацієнта з нормальними значеннями WBC та CRP надзвичайно низька. [ 73 ] Кількість лейкоцитів 10 000 клітин/мм^3 є цілком передбачуваною у пацієнтів з гострим апендицитом; однак цей рівень буде підвищеним у пацієнтів з ускладненим апендицитом. Відповідно, кількість лейкоцитів, що дорівнює або перевищує 17 000 клітин/мм^3, пов'язана з ускладненнями гострого апендициту, включаючи перфорований та гангренозний апендицит.
Візуалізація
Апендицит традиційно є клінічним діагнозом. Однак для визначення діагнозу використовується кілька методів візуалізації, включаючи КТ черевної порожнини, ультразвукове дослідження та МРТ.
Комп'ютерна томографія
КТ черевної порожнини має точність >95% для діагностики апендициту та використовується все частіше. КТ-критерії апендициту включають збільшений апендикс (>6 мм у діаметрі), потовщену стінку апендикса (>2 мм), накопичення періапендикулярного жиру, посилення стінки апендикса та наявність апендиколіту (приблизно у 25% пацієнтів). Побачити повітря або контраст у просвіті апендициту незвично через розширення просвіту та можливу обструкцію у більшості випадків апендициту. Неможливість візуалізації апендикса не виключає апендицит. Ультразвукове дослідження менш чутливе та специфічне, ніж КТ, але може бути корисним для уникнення іонізуючого випромінювання у дітей та вагітних жінок. МРТ також може бути корисним для вагітних жінок з підозрою на апендицит та невизначеним результатом ультразвукового дослідження. Класично, найкращий спосіб діагностувати гострий апендицит - це хороший анамнез та ретельний фізикальний огляд досвідченим хірургом; однак, дуже легко отримати КТ у відділенні невідкладної допомоги. Стало загальноприйнятою практикою покладатися переважно на КТ для постановки діагнозу гострого апендициту. Іноді апендиколіти виявляються випадково під час звичайної рентгенографії або комп'ютерної томографії.
КТ показує запальне утворення в правій клубовій ямці, спричинене гострим апендицитом.
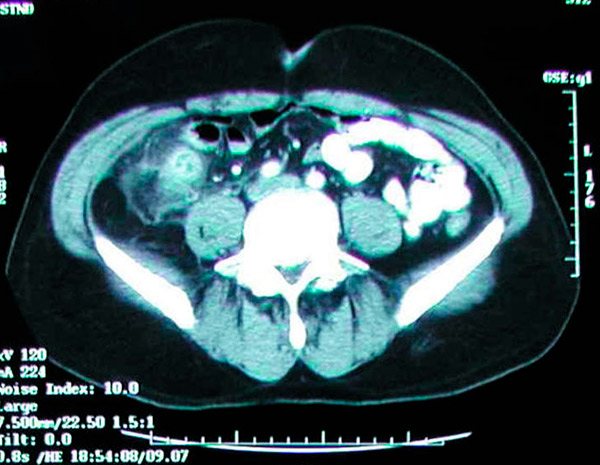
Основною проблемою при КТ черевної порожнини та тазу є радіаційне навантаження; однак середнє радіаційне навантаження від типової КТ-сканування не перевищуватиме 4 мЗв, що трохи вище за фонове випромінювання майже 3 мЗв. Незважаючи на вищу роздільну здатність КТ-зображень, отриманих з максимальною дозою опромінення 4 мЗв, нижчі дози не впливатимуть на клінічні результати. Крім того, КТ черевної порожнини та тазу з внутрішньовенним контрастуванням у пацієнтів з підозрою на гострий апендицит слід обмежувати прийнятною швидкістю клубочкової фільтрації (ШКФ) 30 мл/хв або більше. Ці пацієнти мають вищий ризик розвитку апендициту, ніж загальна популяція. У цих пацієнтів слід розглянути профілактичну апендектомію. Дослідження також показали, що частота апендиколітів у зразках апендектомії, виконаних при гострому апендициті, коливається від 10% до 30%. [ 74 ], [ 75 ], [ 76 ]
Ультразвукова ехографія
Ультразвукове дослідження черевної порожнини – це широко використовуваний та доступний метод первинного обстеження пацієнтів з гострим болем у животі. Для виключення апендициту використовується специфічний індекс стисливості діаметром менше 5 мм. Натомість, деякі знахідки, включаючи передньо-задній діаметр більше 6 мм, апендиколіти та аномально підвищену ехогенність періапендикулярної тканини, свідчать про гострий апендицит. Основні проблеми з використанням ультразвукового дослідження черевної порожнини для оцінки потенційного діагнозу гострого апендициту включають притаманні обмеження сонографії у пацієнтів з ожирінням та залежність від оператора у виявленні сугестивних ознак. Крім того, ступінчасте стиснення важко переносити пацієнтам, ускладненим перитонітом.[ 77 ]
МРТ
Незважаючи на високу чутливість та специфічність МРТ у контексті виявлення гострого апендициту, існують значні проблеми з проведенням МРТ черевної порожнини. Проведення МРТ черевної порожнини не тільки дороге, але й вимагає високого рівня кваліфікації для інтерпретації результатів. Тому її показання значною мірою обмежені спеціальними групами пацієнтів, включаючи вагітних жінок, які мають неприйнятний ризик радіаційного опромінення. [ 78 ]
Що потрібно обстежити?
Як обстежувати?
Диференціальна діагностика
Диференціальна діагностика включає ілеїт Крона, мезентеріальний аденіт, запалення дивертикула сліпої кишки, мітельшмерц, сальпінгіт, розрив кісти яєчника, позаматкову вагітність, трубно-оваріальний абсцес, захворювання опорно-рухового апарату, ендометріоз, запальні захворювання органів малого таза, гастроентерит, правосторонній коліт, ниркову кольку, камені в нирках, синдром подразненого кишечника, перекрут яєчка, перекрут яєчників, синдром круглої зв'язки, епідидиміт та інші невиразні шлунково-кишкові проблеми. Для виключення диференціальних діагнозів необхідні детальний анамнез та фізикальне обстеження, орієнтоване на проблему. Відповідно, нещодавня вірусна інфекція зазвичай свідчить про гострий мезентеріальний аденіт та посилення сильної болючості при рухах шийки матки під час трансвагінального дослідження, що часто спостерігається при запальних захворюваннях органів малого таза. Одним зі складних диференціальних діагнозів є гостра хвороба Крона. Хоча позитивний анамнез хвороби Крона в минулому може запобігти непотрібним хірургічним втручанням, хвороба Крона може вперше проявлятися гостро, імітуючи гострий апендицит. Наявність запаленої клубової кишки під час операції повинна викликати підозру щодо хвороби Крона, а також інших бактеріальних причин гострого ілеїту, включаючи єрсинійний або кампілобактерний ілеїт. Переважним підходом є апендектомія, навіть за відсутності ознак гострого апендициту. Однак пацієнтам з ознаками ілеїту разом із запаленням сліпої кишки апендектомія протипоказана, оскільки вона ще більше ускладнить процедуру. [ 79 ]
До кого звернутись?
Лікування апендициту
Мета неоперативного лікування (НОЛ) полягає в тому, щоб дозволити пацієнтам уникнути хірургічного втручання, використовуючи антибіотики.[ 80 ] Ранні дослідження 1950-х років повідомляли про успішне лікування гострого апендициту лише антибіотиками та рекомендували лікування апендициту із симптомами, що тривають менше 24 годин.[ 81 ],[ 82 ] В останні роки відродився інтерес до НЛО неускладненого гострого апендициту, причому кілька досліджень повідомляли про успішне лікування приблизно 65% випадків за допомогою лише антибіотиків. Однак такі дослідження, як APPAC, ACTUAA та метааналізи, показали неоднозначні результати, з короткостроковими та довгостроковими показниками невдалого лікування НЛО від 11,9% до 39,1%.[ 83 ] Крім того, дослідження щодо використання НЛО при ускладненому апендициті обмежені, але показали, що хоча воно може бути успішним, воно пов'язане зі збільшенням частоти повторної госпіталізації та тривалішим перебуванням у лікарні.[ 84 ],[ 85 ]
Лікування гострого апендициту полягає у видаленні запаленого апендикса; оскільки смертність зростає зі затримкою лікування, 10% негативний показник апендектомії вважається прийнятним. Хірург зазвичай видаляє апендикс, навіть якщо він перфорований. Іноді важко визначити розташування апендикса: у цих випадках апендикс зазвичай розташований позаду сліпої або клубової кишки, або брижі правого фланку товстої кишки.
Протипоказаннями до апендектомії є запальне захворювання кишечника із залученням сліпої кишки. Однак у випадках термінального ілеїту з інтактною сліпою кишкою апендикс слід видалити.
Видаленню апендикса має передувати внутрішньовенне введення антибіотиків. Перевага надається цефалоспоринам третього покоління. При неускладненому апендициті подальше застосування антибіотиків не потрібне. У разі перфорації антибіотикотерапію слід продовжувати, доки температура та кількість лейкоцитів пацієнта не повернуться до норми (приблизно 5 днів). Якщо хірургічне втручання неможливе, антибіотики, хоча й не є методом лікування, значно покращують виживання. Без хірургічного втручання або антибіотикотерапії смертність сягає понад 50%.
У відділенні невідкладної допомоги пацієнту слід утримуватися від перорального введення рідини (ПВР) та внутрішньовенно гідратувати його кристалоїдами, а антибіотики слід вводити внутрішньовенно за призначенням хірурга. Згода є відповідальністю хірурга. Золотим стандартом лікування гострого апендициту є апендектомія. Лапароскопічна апендектомія є кращою за відкритий підхід. Більшість неускладнених апендектомій виконуються лапароскопічно. У кількох дослідженнях порівнювали результати групи лапароскопічної апендектомії з пацієнтами, які перенесли відкриту апендектомію. Результати показали нижчий рівень інфікування рани, зменшену потребу в післяопераційних анальгетиках та коротший післяопераційний час перебування в лікарні в першій групі. Основним недоліком лапароскопічної апендектомії є довший час операції.[ 86 ]
Час роботи
Нещодавнє ретроспективне дослідження не виявило суттєвої різниці в ускладненнях між ранньою (<12 годин після прояву) та пізньою (12–24 години) апендектомією.[ 87 ] Однак це не враховує фактичний час від появи симптомів до прояву, що може впливати на частоту перфорації.[ 88 ] Після перших 36 годин від появи симптомів середня частота перфорації становить від 16% до 36%, а ризик перфорації становить 5% протягом кожних наступних 12 годин.[ 89 ] Тому, після встановлення діагнозу, апендектомію слід проводити без зайвої затримки.
Лапароскопічна апендектомія
У випадках абсцесу або запущеної інфекції може знадобитися відкритий доступ. Лапароскопічний підхід пропонує менший біль, швидше одужання та можливість дослідити більшу частину черевної порожнини через невеликі розрізи. Ситуації, коли є відомий абсцес перфорованого апендикса, можуть вимагати процедури перкутанного дренування, яку зазвичай виконує інтервенційний рентгенолог. Це стабілізує стан пацієнта та дає час для спаду запалення, що дозволяє виконати менш складну лапароскопічну апендектомію пізніше. Лікарі також призначають пацієнтам антибіотики широкого спектру дії. Існують певні суперечки щодо передопераційного використання антибіотиків при неускладненому апендициті. Деякі хірурги вважають, що рутинне використання антибіотиків є недоречним у цих випадках, тоді як інші призначають їх рутинно.
У пацієнтів з абсцесом апендикса деякі хірурги продовжують прийом антибіотиків протягом кількох тижнів, а потім проводять планову апендектомію. У разі розриву апендикса процедуру можна виконати лапароскопічно, але необхідне значне промивання черевної порожнини та тазу. Крім того, місця введення троакарів, можливо, доведеться залишити відкритими. Значну кількість пацієнтів з підозрою на гострий апендицит можна лікувати без ускладнень, використовуючи лапароскопічний підхід. Однак кілька факторів прогнозують потребу в переході на відкритий підхід. Єдиним незалежним фактором, що передбачає перехід до лапароскопічної апендектомії до операції, є наявність супутніх захворювань. Більше того, кілька інтраопераційних знахідок, включаючи наявність періапендикулярного абсцесу та дифузного перитоніту, є незалежними предикторами не тільки вищого рівня конверсії, але й значного збільшення післяопераційних ускладнень.[ 90 ]
Відкрита апендектомія
Хоча лапароскопічна апендектомія широко використовується як переважний хірургічний метод лікування гострого апендициту в багатьох центрах, відкрита апендектомія все ще може бути обрана як практичний варіант, особливо при лікуванні ускладненого апендициту з целюлітом та у пацієнтів, які перенесли хірургічну конверсію з лапароскопічного доступу, головним чином через потенційні проблеми, пов'язані з поганою видимістю.
Альтернативні хірургічні підходи
Нещодавно було запроваджено кілька інших альтернативних хірургічних підходів, включаючи транслюмінальну ендоскопічну хірургію природного отвору (NOTES) та лапароскопічну хірургію з одним розрізом (SILS). Ідея використання гнучкого ендоскопа для введення в шлунково-кишковий або вагінальний тракт, а потім перетину зазначеного органу для введення в черевну порожнину, є цікавою альтернативою для пацієнтів, які чутливі до косметичних аспектів процедур. Пізніше вона була випробувана в успішній трансгастральній апендектомії у групі з десяти індійських пацієнтів. Основними потенційними перевагами апендектомії за NOTES є відсутність рубців та обмеження післяопераційного болю. Враховуючи обмежену кількість пацієнтів, які перенесли апендектомію за NOTES, детальне порівняння післяопераційних результатів поки що неможливе. Тому основним недоліком використання цієї методики є необхідність поєднання її з лапароскопічним підходом для забезпечення адекватної ретракції під час процедури та підтвердження закриття місця введення. [ 91 ], [ 92 ], [ 93 ] Як хірургічна методика, SILS для апендектомії виконується через пупковий розріз або вже існуючий рубець на животі. Потенційні переваги SILS включають зменшення післяопераційного болю, ускладнень післяпроцедурної рани та, як наслідок, коротші періоди лікарняних. [ 94 ] Однак до 40% пацієнтів все ще переходять на традиційну лапароскопію в певний момент під час процедури. Основним недоліком SILS для апендектомії є вища довгострокова ймовірність ускладнень, пов'язаних з післяопераційною грижею.
У разі виявлення великого запального об'ємного ураження, що охоплює апендикс, дистальний відділ клубової кишки та сліпу кишку, перевагу надають резекції всього ураження та ілеостомії.
У запущених випадках, коли вже утворився периколічний абсцес, останній дренують за допомогою трубки, введеної перкутанно під контролем ультразвуку, або відкритим хірургічним шляхом (з подальшим відстроченим видаленням апендикса). Дивертикул Меккеля видаляють паралельно з видаленням апендикса, але лише в тому випадку, якщо запалення навколо апендикса не перешкоджає цій процедурі.
Додатково про лікування
Прогноз
При своєчасному хірургічному втручанні рівень смертності становить менше 1%, а одужання зазвичай швидке та повне. У разі ускладнень (перфорація та розвиток абсцесу або перитоніту) прогноз гірший: можливі повторні операції та тривале одужання.

