Медичний експерт статті
Нові публікації
Хвороба Крона
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Хвороба Крона – це хронічне трансмуральне запальне захворювання шлунково-кишкового тракту, яке зазвичай вражає дистальний відділ клубової кишки та товстої кишки, але може розвиватися на будь-якому рівні шлунково-кишкового тракту. Симптоми включають діарею та біль у животі. Можуть розвинутися абсцеси, внутрішні та зовнішні свищі, а також кишкова непрохідність.
Хвороба Крона - патологія кишечника
Оскільки це захворювання може локалізуватися в будь-якій частині шлунково-кишкового тракту, існує певна класифікація для диференціації форм захворювання. Так, при ілеоколіті переважно уражаються клубова та товста кишка. При гастродуоденальній формі – шлунок та дванадцятипала кишка. При ілеїті уражається клубова кишка. При єюноїлеїті уражаються тонка та клубова кишки. При хворобі Крона товстої кишки інші частини шлунково-кишкового тракту не уражаються.
Можуть виникати позакишкові симптоми, особливо артрит. Діагноз хвороби Крона ставиться за допомогою колоноскопії та досліджень з барієвим контрастуванням. Лікування включає 5-АСК, глюкокортикоїди, імуномодулятори, антицитокіни, антибіотики та часто хірургічне втручання.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Код МКХ-10
МКХ визначає хворобу Крона як запалення шлунково-кишкового тракту невідомого походження, яке характеризується ураженням окремих сегментів, рецидивуючим перебігом, появою виразкових утворень, які в деяких випадках можуть супроводжуватися ускладненнями. Захворювання може вражати тонкий і товстий кишечник разом або окремо. Захворюваність становить приблизно двадцять п'ять випадків на сто тисяч осіб. У цьому випадку найчастіше зустрічається змішана форма захворювання, коли уражаються як товстий, так і тонкий кишечник. До факторів ризику розвитку захворювання належать генетична схильність, хронічні патології кишечника. Макроскопічне дослідження дозволяє розрізнити виразки та гранулематозні розростання, тоді як мікроскопічне дослідження виявляє набряк у пошкодженій ділянці та гіперплазію лімфофолікул підслизової оболонки. Стадії розвитку захворювання:
- Гостра стадія. Характеризується гострою діареєю, виснаженням, болем у правій частині живота.
- Підгостра стадія. Характеризується збільшенням кількості виразкових уражень, появою гранульом та розвитком стенозу кишечника. Больовий синдром – спазмоподібний.
- Хронічна стадія. Характеризується подальшим розвитком захворювання та виникненням ускладнень.
Причини хвороби Крона
Причини хвороби Крона наразі до кінця не вивчені. Існують припущення, що це захворювання може бути спадковим, а також може бути спровоковано інфекційними патологіями та імунологічними факторами.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
Як розвивається хвороба Крона?
Хвороба Крона починається із запалення крипт та утворення абсцесу, які прогресують до невеликих вогнищевих афтоїдних виразок. Ці ураження слизової оболонки можуть прогресувати до глибоких поздовжніх та поперечних виразок з попереднім набряком слизової оболонки, утворюючи характерні зміни кишечника, схожі на «бруківку».
Поширення трансмурального запалення призводить до лімфедеми та потовщення стінки кишечника та брижі. Брижова жирова тканина зазвичай поширюється на серозну поверхню кишечника. Брижові лімфатичні вузли часто збільшуються. Значне запалення може призвести до гіпертрофії м'язового шару, фіброзу та утворення стенозу, що може спричинити кишкову непрохідність. Характерним є утворення абсцесів та утворення фістули з прилеглими структурами, включаючи інші петлі кишечника, сечовий міхур або поперековий м'яз; вони можуть навіть відкриватися на передню або бічні стінки живота. Незалежно від внутрішньочеревної активності процесу, періанальні фістули та абсцеси виникають у 1/4-1/3 випадків; ці ускладнення часто є найнесприятливішими аспектами.
Неказеозні гранульоми можуть розвиватися в лімфатичних вузлах, очеревині, печінці та вражати всі шари кишкової стінки. Патогномонічною ознакою є виявлення гранульом, але хвороба Крона у 50% пацієнтів не характеризується наявністю гранульом. Їхня присутність, найімовірніше, не пов'язана з клінічним перебігом.
Уражений сегмент кишечника чітко відмежований від нормального кишечника («мовчазна зона»); звідси й назва – регіональний ентерит. Хвороба Крона вражає лише клубову кишку приблизно у 35% випадків (ілеїт); у 45% – уражаються клубова кишка та товста кишка (ілеоколіт), з переважним ураженням правого фланку товстої кишки; приблизно у 20% випадків уражається лише товста кишка (гранулематозний коліт), і в більшості випадків, на відміну від виразкового коліту (ВК), пряма кишка уражається не завжди. Іноді уражається вся тонка кишка (єюноїлеїт). Дуже рідко уражаються шлунок, дванадцятипала кишка або стравохід. За відсутності хірургічного втручання захворювання зазвичай не поширюється на ділянки тонкої кишки, які не були залучені до процесу при початковому діагнозі.
Існує підвищений ризик розвитку раку в уражених ділянках тонкої кишки. Пацієнти з ураженням товстої кишки мають довгостроковий ризик розвитку колоректального раку, подібно до виразкового коліту, залежно від ступеня та тривалості захворювання.
Симптоми хвороби Крона
Хвороба Крона характеризується такими початковими симптомами: хронічна діарея з болем у животі, лихоманкою, анорексією та втратою ваги. Живіт чутливий і може бути чутливим при пальпації, з утворенням або болючістю. Значна ректальна кровотеча трапляється рідко, за винятком ізольованих уражень товстої кишки, які також можуть виникати при виразковому коліті. У деяких пацієнтів розвивається гострий живіт, що симулює гострий апендицит або кишкову непрохідність. Приблизно у третини пацієнтів спостерігаються періанальні ураження (особливо тріщини), які іноді є основними проявами або навіть причиною скарг. У дітей позакишкові прояви часто переважають над шлунково-кишковими симптомами; основними проявами можуть бути артрит, лихоманка невідомої етіології, анемія або затримка росту, а біль у животі або діарея можуть бути відсутніми.
Якщо хвороба Крона рецидивує, її симптоми змінюються. Біль є основним симптомом і виникає при звичайному рецидиві. Пацієнти з тяжким загостренням або утворенням абсцесу відчувають болючість при пальпації, захисне напруження, перитонеальні симптоми та ознаки загальної інтоксикації. Ділянки стенозу кишечника можуть спричинити кишкову непрохідність з характерним колікоподібним болем, здуттям живота, запором та блюванням. Спайки після попередніх операцій також можуть спричинити кишкову непрохідність, яка починається гостро, без лихоманки, болю та нездужання, характерних для непрохідності під час загострення. Утворення міхурово-кишкової фістули може спричинити появу бульбашок повітря в сечі (пневмурія). Вільна перфорація в черевну порожнину трапляється рідко.
Хронічна хвороба Крона викликає різноманітні системні симптоми, включаючи лихоманку, втрату ваги, виснаження та позакишкові прояви.
Хвороба Крона відповідно до Віденської класифікації поділяється на три основні форми: (1) первинно запальну, яка після кількох років прогресування захворювання зазвичай стає або (2) стенотичною, або обструктивною, або (3) первинно пенетруючою, або фістульною. Ці різні клінічні форми визначають різні підходи до лікування. Деякі генетичні дослідження вказують на молекулярну основу цієї класифікації.
Хвороба Крона та вагітність
Хвороба Крона та вагітність по-різному розглядаються різними фахівцями. Деякі з них стверджують, що хвороба Крона не має суттєвого впливу на перебіг вагітності, процес пологів та плід, за винятком випадків загострення захворювання в цей період. Однак більшість фахівців вважають, що вагітність може негативно впливати на розвиток захворювання, оскільки збільшена матка тисне на відділи кишечника, а рівень ендогенного кортизолу підвищується, який швидко падає після пологів. Прогноз захворювання також залежить від того, чи настала вагітність у період ремісії чи загострення. Якщо захворювання неускладнене, це зазвичай не впливає на перебіг вагітності. У важких випадках хвороба Крона може спровокувати ризик викидня, а також може становити загрозу для життя плода під час пологів. Ускладнення під час пологів найчастіше виникають, якщо захворювання виникло або загострилося під час вагітності. Загострення захворювання під час вагітності важко виявити, оскільки клінічна картина практично не змінюється. У випадках кишкової непрохідності, стенозу кишечника та утворення фістули негативний вплив на перебіг вагітності відбувається навіть у період ремісії захворювання. При стійкому ослабленні симптомів захворювання вагітність при наявності хвороби Крона допустима, тоді як її загострення є протипоказанням для зачаття.
Де болить?
Хвороба Крона та виразковий коліт
Вважається, що хвороба Крона та виразковий коліт пов'язані зі спадковою схильністю, а також з впливом інфекційних агентів на шлунково-кишковий тракт. Основна відмінність між цими захворюваннями полягає в тому, що при виразковому коліті зазвичай вразлива лише товста кишка, тоді як при хворобі Крона уражаються різні відділи шлунково-кишкового тракту. Ураження при виразковому коліті зазвичай зосереджено в одному сегменті товстої кишки. При хворобі Крона ураження може охоплювати кілька ділянок кишкового тракту. Симптоми хвороби Крона та виразкового коліту дуже схожі один на одного, і не завжди можливо точно їх розрізнити. Для диференціації цих двох захворювань зазвичай призначається біопсія. Спільними ознаками цих патологій є діарея та лихоманка, біль у животі, втрата або повна втрата апетиту, втрата ваги та загальна слабкість. Також можуть бути присутніми нудота та блювота, біль у суглобах. Слід зазначити, що подібні симптоми можуть спостерігатися і при інших патологіях шлунково-кишкового тракту, тому кваліфікована діагностика надзвичайно важлива для встановлення правильного діагнозу.
Чим небезпечна хвороба Крона?
Щоб не зволікати з лікуванням та своєчасно звернутися за допомогою до спеціаліста, пацієнту потрібно знати, чим небезпечна хвороба Крона:
- У міру прогресування захворювання кількість уражених сегментів кишечника збільшується.
- Рецидив захворювання в результаті хірургічного втручання (ураження проксимального відділу кишечника).
- Утворення фістул у прямій кишці та інших частинах травного тракту.
- Розвиток позакишкових патологій (еритема, піодермія, епісклерит, увеїт, анкілозуючий спондиліт).
- Кишкова непрохідність.
- Ризик розвитку аденокарциноми.
- Перфорація товстої кишки, розвиток кишкової кровотечі.
- Розширення товстої кишки.
- Недостатнє всмоктування поживних речовин у тонкому кишечнику.
Діагностика хвороби Крона
Хворобу Крона слід підозрювати у пацієнтів із симптомами запалення або обструкції, у пацієнтів без очевидних шлунково-кишкових симптомів, але з періанальними абсцесами, а також у пацієнтів з нез'ясованим артритом, вузлуватою еритемою, лихоманкою, анемією або (у дитини) поганим ростом. Сімейний анамнез також підвищує підозру на хворобу Крона. Подібні симптоми та ознаки хвороби Крона (наприклад, біль у животі, діарея) можуть бути наслідком інших захворювань шлунково-кишкового тракту. Хворобу Крона диференціюють від виразкового коліту; діагностика може бути складною у 20% випадків, коли хвороба Крона обмежується товстою кишкою. Однак, оскільки лікування цих захворювань подібне, це розмежування важливе лише при розгляді показань до хірургічного лікування або емпіричної терапії.
Пацієнткам із симптомами гострого живота (новими або рецидивуючими) потрібна передня та латеральна рентгенографія черевної порожнини, а також комп'ютерна томографія черевної порожнини. Ці дослідження можуть виявити обструкцію або інші можливі причини гострого живота (наприклад, апендицит). Ультразвукове дослідження може краще оцінити гінекологічну патологію у жінок з болем внизу живота та в області тазу.
Якщо початкові прояви захворювання не є гострими, краще, ніж КТ, провести обстеження верхніх відділів шлунково-кишкового тракту та тонкої кишки з цілеспрямованою рентгенографією термінального відділу клубової кишки. Дослідження шлунково-кишкового тракту є діагностичними, якщо вони показують виражене звуження (що створює «симптом нитки») або розшарування петель кишечника. Якщо ці дані неоднозначні, ентероклімус або капсульна ентероскопія можуть виявити поверхневі афтозні та лінійні виразки. Барієва клізма може бути використана, якщо переважають симптоми товстої кишки (наприклад, діарея), що може свідчити про рефлюкс барію в термінальний відділ клубової кишки з недостатністю клапана, вузлуватістю, ригідністю, потовщенням стінки та звуженням просвіту. Подібні рентгенологічні дані спостерігаються при раку сліпої кишки, карциноїді клубової кишки, лімфосаркомі, системному васкуліті, променевому ентериті, ілеоцекальному туберкульозі та амебній гранульомі.
У нетипових випадках (наприклад, переважно діарея з мінімальним болем) хвороба Крона діагностується подібно до підозри на виразковий коліт, за допомогою колоноскопії (включаючи біопсію, дослідження патогенної кишкової флори та, якщо можливо, візуалізацію термінального відділу клубової кишки). Ендоскопія верхніх відділів шлунково-кишкового тракту може виявити ураження шлунка та дванадцятипалої кишки навіть за відсутності симптомів з боку верхніх відділів шлунково-кишкового тракту.
Для діагностики анемії, гіпоальбумінемії та електролітних порушень слід провести лабораторні дослідження. Слід провести печінкові проби; підвищений рівень лужної фосфатази та γ-глутамілтранспептидази свідчить про можливий первинний склерозуючий холангіт. Лейкоцитоз або підвищений рівень реактантів гострої фази (наприклад, ШОЕ, С-реактивний білок) є неспецифічними, але періодичний моніторинг може бути використаний для контролю активності захворювання.
Перинуклеарні антинейтрофільні цитоплазматичні антитіла присутні у 60-70% пацієнтів з виразковим колітом і лише у 5-20% пацієнтів з хворобою Крона. Хвороба Крона характеризується наявністю антинейтрофільних антитіл до Saccharomyces cerevisiae. Однак ці тести не дозволяють достовірно диференціювати ці два захворювання. Вони мають певну цінність у випадках «невизначеного коліту» та не рекомендуються для рутинної діагностики.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
Алгоритм діагностики хвороби Крона
Діагностування хвороби Крона ставиться за допомогою рентгенографії та ендоскопії, які дозволяють оцінити стан шлунково-кишкового тракту. При аналізі калу визначається наявність лейкоцитів. Наявність лейкоцитів у калі свідчить про запальний процес у стінках кишечника. Якщо захворювання викликає рідкий стілець, його досліджують на наявність інфекційних агентів, яєць гельмінтів та клостридій. При діагностиці хвороби Крона використовується метод іригоскопії – рентген товстої кишки з введенням контрастної речовини (водний розчин сульфату барію з таніном). За два-три дні до обстеження пацієнту рекомендується спеціальна дієта, а напередодні – прийом касторової олії всередину (близько тридцяти грамів). Увечері ставиться клізма і не вживається їжа до закінчення процедури. Рентгенологічне дослідження барієвого ходу проводиться з метою оцінки евакуаторної здатності товстої кишки та її взаємодії з іншими органами. Метод інтубаційної ентерографії дозволяє дослідити тонку кишку шляхом введення в неї барію за допомогою назогастрального зонда. Після рентгенографії може бути проведена сцинтиграфія для диференціації запальних та незапальних процесів. Цей метод дозволяє дослідити діяльність шлунково-кишкового тракту та базується на тому, що пацієнт приймає їжу, мічену радіоактивним ізотопом, після чого за допомогою спеціального обладнання контролюється процес її руху по травному тракту. В рамках комплексної діагностики також проводяться аналізи крові та калу, імунограма.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Аналізи на хворобу Крона
Аналізи крові на хворобу Крона показують підвищення швидкості осідання еритроцитів, порушення водно-сольового балансу, низький рівень білків плазми та дефіцит фолієвої кислоти, вітамінів B12 та D. Копроскопічне дослідження виявляє підвищений рівень жирних кислот та солей, наявність великої кількості неперетравленого крохмалю у калі та підвищений рівень азоту у калі. Фіброгастроскопія виявляє уражені ділянки у верхніх відділах шлунково-кишкового тракту. Ректосигмоїдоскопія виявляє патологічні зміни у прямій кишці. Ендоскопія на початковій стадії захворювання виявляє афтозні ерозивні ураження, а на стінках кишечника присутній слиз, що містить гній.
Рентген
При діагностиці хвороби Крона рентгенівські знімки мають досить важливе значення, оскільки за їх допомогою можна точно визначити місцезнаходження запального процесу. Рентген особливо важливий при дослідженні тонкого кишечника, оскільки це єдиний спосіб його обстежити. Перед початком процедури пацієнт приймає перорально рідину, що містить барій, яку також можна вводити через пряму кишку (барієва клізма). На рентгенівському знімку рідина розпізнається за білим кольором, що дозволяє побачити виразки, стеноз кишечника тощо. Якщо таке дослідження неефективне, додатково призначають інші види рентгенографії.
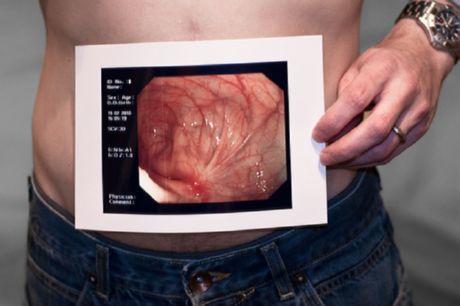
Колоноскопія
Колоноскопія досить важлива для діагностики хвороби Крона. Колоноскопія при хворобі Крона дозволяє отримати максимально повну картину стану товстого кишечника. Вона допомагає виявити наявність виразкових утворень, запалення та кровотечі. Зондування товстого кишечника дозволяє оглянути його повністю – від сліпої кишки до прямої кишки. Зазвичай процедура проводиться без попередньої анестезії. Місцева анестезія робиться у випадках, коли сильний біль локалізується в області ануса, а також при важких процесах, що порушують функціонування тонкого кишечника, утворенні спайок у черевній порожнині. Процедура проводиться в положенні лежачи з введенням спеціального пристрою (колоноскопа) через анус у пряму кишку. За два дні до колоноскопії пацієнту показана низькокалорійна дієта, за день до та в день процедури раціон повинен складатися лише з рідин (бульйони, чаї). Також рекомендується приймати касторову олію за день до дослідження. Дві столові ложки олії розчиняють приблизно в половині склянки кефіру та приймають всередину, що сприяє повному очищенню товстої кишки. Вранці, перед процедурою, ставлять ще одну-дві клізми – до повного очищення кишечника та виведення з нього води.
До кого звернутись?
Як лікувати хворобу Крона?
Наразі немає чіткої відповіді на питання, як лікувати хворобу Крона, оскільки причини цього захворювання точно не встановлені. Тому основне лікування розвитку цієї патології спрямоване на зменшення запалення, стабілізацію стану пацієнта та запобігання ускладненням. Лікуванням цього захворювання займаються гастроентеролог та проктолог. Якщо є безпосередня загроза життю пацієнта, призначається хірургічне втручання, наприклад, при розвитку абсцесу, а також коли консервативні методи лікування неефективні. Консервативна терапія хвороби Крона передбачає, перш за все, призначення дієти, наприклад, стіл № 4Б. Вона допомагає зменшити подразнення шлунково-кишкового тракту та процеси бродіння, зменшити шлункову секрецію та жовчовиділення. Різні варіації дієтичного харчування спрямовані на мінімізацію больових відчуттів та корекцію функціонування травної системи. Медикаментозне лікування спрямоване на зняття запалення та симптомів захворювання, зміцнення захисних сил організму. Препарат сульфасалазин приймають перед їжею чотири рази на день по одному-два грами в гострій фазі захворювання. У період полегшення дозування поступово знижують до п'ятисот міліграмів. Препарат месалазин приймають перорально по 400-800 мг тричі на день протягом двох-трьох місяців. Під час лікування також можливе короткочасне застосування кортикостероїдів, імунодепресантів, імуносупресивних засобів, що блокують цитокіни, що викликають ерозивно-виразкові утворення на стінках кишечника. Як антибактеріальна терапія при появі гнійних утворень використовуються метронідазол та ципрофлоксацин. Залежно від симптомів захворювання пацієнту можуть бути призначені протидіарейні або запорні препарати, а також знеболювальні та кровоспинні препарати, вітамінно-мінеральні комплекси.
Симптоматичне лікування
Спазми та діарею можна полегшити перорально за допомогою лопераміду 2-4 мг до 4 разів на день (бажано перед їжею). Така симптоматична терапія є безпечною, за винятком випадків тяжкого гострого коліту, який може прогресувати до токсичного мегаколону, як при виразковому коліті. Гідрофільні муцилоїди (наприклад, метилцелюлоза або препарати псиліуму) іноді можуть допомогти запобігти подразненню прямої кишки та анального отвору, збільшуючи консистенцію калу. Слід уникати грубої їжі при стенозі або активно запальному захворюванні товстої кишки.
Лікування легких випадків
Ця категорія включає амбулаторних пацієнтів, яким призначено пероральний прийом препаратів, і у яких немає ознак токсичності, болючості, утворення черевної порожнини або обструкції. 5-аміносаліцилова кислота (5-АСК, месаламін) зазвичай використовується як препарат першої лінії лікування, хоча її ефективність при захворюваннях тонкої кишки обмежена. Пентаса є найефективнішою формою при захворюваннях проксимального відділу клубової кишки; асакол ефективний при захворюваннях дистального відділу клубової кишки; всі форми приблизно еквівалентні при коліті, хоча жоден з новіших препаратів не може зрівнятися з сульфасалазином за дозозалежною ефективністю.
Деякі клініцисти вважають антибіотики препаратами першої лінії лікування; їх можна застосовувати пацієнтам, у яких 5-АСК неефективна протягом 4 тижнів; їх застосування є суворо емпіричним. Лікування будь-яким із цих препаратів може продовжуватися протягом 8-16 тижнів.
Навіть якщо лікування ефективне, пацієнти з хворобою Крона потребують підтримуючої терапії.
Лікування важких випадків
Пацієнтам без абсцесів, але зі стійким болем, болючістю при пальпації, лихоманкою та блюванням, або у разі неефективної терапії у легких випадках, показані глюкокортикоїди перорально або парентерально, залежно від тяжкості захворювання та частоти блювання. Пероральний преднізолон діє швидше та ефективніше, ніж пероральний будесонід, але останній має дещо менше побічних ефектів. Пацієнтам, у яких глюкокортикоїди неефективні або у яких їх дозу неможливо зменшити, слід призначити азатіоприн, 6-меркаптопурин або, можливо, метотрексат. Інфліксімаб розглядається деякими авторами як препарат другої лінії після глюкокортикоїдів, але його застосування протипоказане при активній інфекції.
Обструкцію, спричинену спайками, спочатку лікують за допомогою назогастральної аспірації, внутрішньовенного введення рідини та іноді парентерального харчування. Неускладнена хвороба Крона, яка спричинила обструкцію, проходить протягом кількох днів; нездатність швидко вирішити проблему вказує на ускладнення або іншу етіологію обструкції та вимагає негайного хірургічного лікування.
Фульмінантний перебіг захворювання або утворення абсцесу
Пацієнтів з ознаками інтоксикації, високою температурою, постійним блюванням, перитонеальними симптомами, болем та пальпованим утворенням у черевній порожнині слід госпіталізувати з внутрішньовенним введенням рідин та антибактеріальною терапією. Абсцеси слід дренувати шляхом перкутанної пункції або хірургічного втручання. Внутрішньовенні глюкокортикоїди слід вводити лише за умови виключення або пригнічення інфекції. Якщо глюкокортикоїди неефективні протягом 5-7 днів, показане хірургічне лікування.
Фістули
Фістули лікують переважно метронідазолом та ципрофлоксацином. Якщо лікування не допомагає протягом 3-4 тижнів, пацієнтам слід призначити імуномодулятори (імунодепресанти, наприклад, азатіоприн, 6-меркаптопурин) з інфліксімабом або без нього для швидшої відповіді. Циклоспорин є альтернативою, але вони часто рецидивують після лікування. Періанальні фістульні ходи, які є важкими та резистентними до лікування, можуть бути показанням до тимчасової колостомії, але вони майже завжди рецидивують після відновлення пасажу; тому відключення кишечника слід розглядати як доповнення до радикальної хірургії, а не як первинне лікування.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Підтримуюча терапія
Пацієнтам, які досягають ремісії за допомогою 5-АСК, потрібна підтримуюча терапія цим препаратом. Пацієнтам, які потребують гострого лікування глюкокортикоїдами або інфліксімабом, зазвичай потрібна підтримуюча терапія азатіоприном, 6-меркаптопурином або метотрексатом. Глюкокортикоїди не є ні безпечними, ні ефективними для тривалої підтримуючої терапії. Пацієнтам, які гостро відреагували на інфліксімаб, але у яких підтримуюча терапія антиметаболітами не дала результатів, можна вводити повторні дози інфліксімабу 5-10 мг/кг з інтервалом у 8 тижнів протягом періодів ремісії. Моніторинг під час ремісії базується лише на симптомах та аналізах крові та не вимагає рентгенологічного або колоноскопічного обстеження (окрім щорічного моніторингу дисплазії) після 7 років захворювання.
Лікування хірургічними методами
Хоча приблизно 70% пацієнтів зрештою потребують хірургічного лікування, хірургічне втручання завжди проводиться з обережністю. Показаннями до хірургічного втручання у пацієнтів з хворобою Крона є рецидивуюча кишкова непрохідність. Резекція ураженої кишки може призвести до зникнення симптомів, але не виліковує захворювання, оскільки хвороба Крона, ймовірно, рецидивуватиме навіть після резекції всієї очевидно ураженої кишки. Частота рецидивів, визначена ендоскопічним дослідженням області анастомозу, перевищує 70% протягом 1 року та перевищує 85% протягом 3 років; клінічні симптоми розвиваються приблизно у 25-30% пацієнтів через 3 роки та у 40-50% протягом 5 років. Зрештою, повторна операція потрібна майже у 50% випадків. Однак, частота рецидивів знижується завдяки ранній післяопераційній профілактиці 6-меркаптопурином, метронідазолом або, можливо, 5-АСК. Якщо хірургічне втручання виконується за показаннями, майже всі пацієнти повідомляють про покращення якості свого життя.
Харчування при хворобі Крона
Правильне харчування при хворобі Крона досить важливе. При цьому захворюванні рекомендується відмовитися від молочних та злакових продуктів, кофеїну, цукру, а також алкогольних напоїв. Добова норма споживання води при цьому захворюванні повинна становити близько півтора літрів. Як лікувальна дієта при хворобі Крона призначається дієта №4 та її різні варіації. У гострій фазі захворювання призначається дієтичний стіл №4, слід їсти п'ять-шість разів на день, потім переходити на дієту №4b. Для відновлення функції кишечника можна приймати глутамін перед сном (п'ять-десять грамів цієї речовини слід розвести у склянці води). Парентеральне харчування рекомендується при сильному виснаженні та постійній діареї. Приблизне меню для дієтичного столу №4 може бути таким:
- Пшеничні сухарі.
- Бульйони з низьким вмістом жиру.
- Рисовий або перловий суп з водою.
- Проціджена каша, приготована без використання молока.
- Парові яловичі котлети.
- Варена нежирна риба.
- Кисіль.
- Міцний чай.
- Кефір.
- Чорниця або вишня.
- Відвар шипшини.
Дієтичний стіл № 4б включає нежирні супи, крім молочних та бобових, сухе печиво, пшеничний хліб, яловичину, телятину, курку на пару, нежирну відварну рибу, свіжий сир, кефір, варені яйця, кашу-пюре, варену картоплю, моркву. Приблизне меню для цього столу таке:
- Перший сніданок: омлет на пару, манна каша, чай
- Другий сніданок: печені яблука
- Обід: нежирний м'ясний бульйон, варена морква, кисіль
- Полудень: настій шипшини
- Вечеря: нежирна відварна риба та картопляне пюре, чай або кисіль
Додатково про лікування
Прогноз при хворобі Крона
Хвороба Крона рідко виліковується та характеризується періодичними нападами рецидивів та ремісій. У деяких пацієнтів спостерігається важкий перебіг з частими, виснажливими періодами болю. Однак, за умови адекватної консервативної терапії та, за необхідності, хірургічного лікування, більшість пацієнтів досягають хорошого результату та адаптації. Смертність, пов'язана з захворюванням, дуже низька. Рак шлунково-кишкового тракту, включаючи рак товстої та тонкої кишки, є основною причиною смерті, пов'язаної з захворюваннями.

