Нейроретиніт
Останній перегляд: 07.06.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
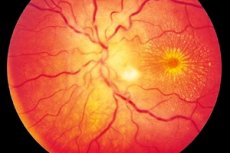
Нейроретиніт частіше є одностороннім (рідше двостороннім) запальним процесом, що характеризується пошкодженням шару волоконно-волоконного волокна зорового нерва, порушенням зору, пошкодженням зовнішньої сітківки та пігменту сітківки. Точне походження захворювання невідоме, хоча прийнято, що інтоксикація пов'язана з розвитком запалення. Нейроретиніт-це форма оптичного невриту, що характеризується повільно прогресуючим ходом і потребує тривалої терапії. [1]
Епідеміологія
Нейроретиніт виявляється з приблизною частотою від 1 до 5 пацієнтів на сотні тисяч популяції. Серед усіх офтальмологічних захворювань патологія зареєстрована в менш ніж 3% випадків.
У багатьох випадках нейроретиніт закінчується відновленням зорової функції, але 25% пацієнтів відчувають незворотні наслідки у вигляді втрати або погіршення зору. Деякі пацієнти інваліди.
Захворювання вражає чоловіків і жінок різного віку приблизно однаково. Середній вік хворих-25-35 років. У більшості випадків нейроретиніт розвивається на тлі іншого інфекційного та запального процесу в організмі. [2]
Причини нейроретиниту
Цитомегаловірус нейроретиніт розвивається у пацієнтів з порушеннями імунітету - наприклад вІЛ. Запальна реакція розвивається в області очного дна, що ще більше поширюється на сітківку. Якщо захворювання не виявлено в часі, в майбутньому є ризик відшарування сітківки.
Нейроретиніт сифіліс є наслідком третьої стадії сифілісу, коли збудник проникає у внутрішню структуру ока. Іноді патологія розвивається у немовлят: У цьому випадку нейроретиніт є результатом спадкової патології.
Токсоплазмоз також може передаватися дитині в внутрішньоутробному періоді. Нейроретиніт є наслідком цього ураження і виникає у людини через кілька років після народження.
Септичний нейроретиніт-це ускладнення гнійно-запальних процесів у внутрішніх органах.
Вірусне ураження відбувається внаслідок важкого курсу грип, герпеса тощо. У такій ситуації найчастіше розвивається легка форма нейроретиніту, яка проходить у стихій основних захворювань.
Іноді причини-це вроджені судинні патології-наприклад, геморагічний ретиніт (захворювання Коутса, ретиніт пігментса ). Ці захворювання спричинені патологічними змінами генів. [3]
Додаткові причини можуть включати:
- Зараження з інших ділянок в організмі;
- Травма до очей;
- Тривале вплив іонізуючого випромінювання;
- Регулярне вплив ультрафіолетового світла.
Фактори ризику
Точні фактори розвитку нейроретиніту не визначено. Однак найчастіше ми говоримо про інфекційні риногенні запальні процеси, а запалення може мати різне походження: бактеріальні, вірусні, грибкові, паразитичні, токсичні. Взагалі будь-яке гостре або хронічне інфекційне захворювання теоретично може спричинити нейроретиніт.
Крім того, патологія може розвиватися як частина аутоімунної реакції - зокрема, у пацієнтів з ревматологічними захворюваннями. Проблема дещо рідше викликана травматичним пошкодженням органів зору.
Додаткові фактори:
- Вік - ризики нейроретиніту збільшуються з віком (захворювання частіше зустрічається у літніх людей).
- Спадкова схильність - деякі провокуючі патології успадковуються.
- Шкідливі звички, погана дієта, нейропатологія.
- Захворювання судин, гіпертонія, атеросклероз.
- Конкретні захворювання (ВІЛ, сифіліс тощо).
- Цукровий діабет, згубна анемія, офтальмопатія.
Патогенез
Нейроретиніт - це запальний процес, що включає оптичний нерв та шар волокна сітківки. Оптичний нерв - це сегмент периферичного нейрона зорового шляху. Його початок визначається в області очного очного дна та його завершення - в середній черепній ямці. Він утворюється осьовими циліндрами ганглії сітківки і представлений приблизно 1 мільйоном нервових волокон. Нерв виходить з орбіти через оптичне отвір, після чого обидва нерви спрямовані на турецьке сідло. [4]
Розвиток нейроретиніту може бути викликаний як гострою, так і хронічною інфекцією. Особливо часто первинними джерелами є отоларингологічні захворювання (Верхньощелепний синусит, синусит і тонзиліт ), зубні патології (періодит або каріозні зуби), запалення мозку та мембранів мозку (туберкульозний, енцефаліт -вірусний, рикетсальний, бактеріальний або протозовий), а також грип, туберкульоз, сифіліс, rye тощо). [5]
З захворювань патологічних джерел внутрішніх органів часто є захворювання нирок та крові, алергічні процеси, цукровий діабет, подагра, колагеноз, авітаміноз. Інтоксикація - наприклад, алкоголь-Тобакко, свинець, метанол - також має значне значення. Великий відсоток випадків нейроретиніту має незрозуміле походження. [6]
Симптоми нейроретиниту
Цитомегаловірус нейроретиніт характеризується такими ознаками, як:
- Поява маленьких плям, мухи перед очима;
- Поява іскристих спалахів (що особливо помітно вночі);
- Падіння гостроти зору, утворення сліпих плям;
- Погіршення периферичної зорової функції.
При сифілітичному нейроретиніті відзначаються непрозорість, набряк сітківки та зорового нерва. Можливі крововиливи сітківки.
У септичних ускладненнях, непрозорості тіла, набряк зорового нерва та у запущених випадках розвивається виражене гнійне запалення.
Нейроретиніт, пов'язаний з патологічними змінами генів, часто супроводжується порушенням сприйняття кольору, розмиванням видимого зображення, різким звуженням зорового поля та порушенням просторової орієнтації.
Загалом, пацієнти найчастіше висловлюють скарги на різке погіршення зорової функції, звуження та втрати зорових полів, порушення сприйняття кольору (особливо синьо-зелений спектр). Багато пацієнтів відчувають легкі спалахи та біль в очному яблук. [7]
Ускладнення і наслідки
Нейроретиніт може призвести до порушення зору, починаючи від погіршення до повної втрати зорової функції в одному оці, або в обох очах. Бачення може різко погіршитися протягом декількох днів. Іноді 1-2 днів достатньо, щоб пацієнт втратив більше 50% зорової функції.
Сприйняття кольором особливо впливає, але пацієнт може не помічати або не звертати на це уваги тривалий час. Більшість пацієнтів з нейроретинітом відчувають внутрішньоочний біль, що збільшується під час руху очного яблука. Крім того, захворювання схильне до рецидиву.
У процесі стиснення або пошкодження аксонів зорового нерва аксоплазматичний транспорт порушується. Набряк оптичного нерва розвивається, волокно пошкоджується, а здатність бачити порушена, що може спричинити часткову або повну оптичну атрофію, якщо лікувати неправильно або пізно. [8]
Діагностика нейроретиниту
Діагноз нейроретиніту встановлюється на основі офтальмологічного дослідження. На першій діагностичній стадії лікар опитує пацієнта, аналізує історію захворювання, роз'яснює результати обстеження інших фахівців (невролог, ендокринолог, нейрохірург), проводить повну офтальмологічну обстеження та оцінює ймовірність можливої симптоматики різних невропатологій. При необхідності призначає ряд додаткових обстежень та визначає подальший режим лікування.
Обов’язкові тести на діагноз нейроретиніту:
- Загальне обстеження крові (для виключення хронічного запалення та системного аутоімунного процесу);
- Аналіз сечі;
- Біохімічний аналіз крові з визначенням глюкози, AST, Alt;
- Бактеріологічне висівання з кон'юнктивної порожнини з визначенням причинного агента та його чутливістю до антибіотичної терапії;
- Аналізи крові на сифіліс (RW) та ВІЛ від ELISA;
- Аналіз ELISA маркерів гепатиту В та С;
- IG A, M, G Аналіз до герпесу симплексу, хламідії, цитомегаловірусу, віруси токсоплазмозу.
Додаткові рекомендації можуть включати:
- С-реактивний аналіз білкової крові;
- Аналіз крові для ревматичних тестів.
Інструментальний діагноз часто представлений основними діагностичними процедурами, такими як:
- Візометрія - це традиційний метод оцінки гостроти зору;
- Біомікроскопія -методика виявлення непрозорості об'єктива, вогнищевої або дифузної непрозорості склоподібного скло, склоподібних крововиливів, клітин, ексудат, гіпопіон;
- Тонометрія -це метод визначення внутрішньоочного тиску;
- Офтальмоскопія -Дослідження змін заднього очного сегмента, запальних вогнищ, муфтів уздовж судин, внутрішньоаретинальних крововиливів, жорстких відкладень, макулярних набряків, нейропатії, атрофічних змін оптичного нерва, характерних для хоріоретального запалення;
- Периметрія -Оцінка можливого звуження зорового поля, виявлення шотоми, діагностики центральних та периферичних дисфункцій зору;
- Рефрактометрія - виявлення очних рефракційних розладів;
- Рентген пазухи і груди-для виключення патологічних процесів, які можуть спричинити розвиток нейроретиніту.
Орієнтовна біомікроскопія, гонісоскопія, обстеження периферії очного оду, офтальмохромоскопії, електроретинограми, ультразвукового обстеження очного яблука та мозкових судин, оптичної когерентної ретинотомографії, флуоресцентної ангіографії, якщо рентгенографії.
Часто використовується реєстрація викликаних зорових потенціалів, що необхідно для оцінки стану зорового нерва та диференціальної діагностики нейроретиніту від функціональних та органічних зорових розладів. [9]
Диференціальна діагностика
Патологія |
Основа для диференціальної діагностики нейроретиніту |
Вторинний центральний хоріоретінальний дистрофічний процес |
Є дані про минуле очне запалення. У зоровому полі є центральна скотома. |
Віковий дегенеративний процес у макулі |
У зоровому полі є центральна скотома, відмічено краплю гостроти зору. |
Ретиніт пігментса |
У візуальному полі є дефекти, падіння гостроти зору. Офтальмоскопія виявляє різні патологічні вогнища в області сітківки. |
Хоріоїдні пухлини |
Існує крапля гостроти зору, а офтальмоскопія виявляє фокусну область з невиразними контурами, відступами. |
Хоріоретинопатія, центральний серозний характер |
Існує різке погіршення зору, іноді пов'язане з вірусною хворобою. |
Епітеліопатія, гострий плаїд мультифокальний тип |
Зір зменшується після вірусної хвороби, відзначаються парацентральні або центральні шотоми. Фотопсія, метаморфоспсія можуть бути виявлені. |
Субретинні та субхороїдні крововиливи |
Зір різко зменшується, у зоровій галузі з’являється Скотома. Офтальмоскопія виявляє фокус з невиразними контурами. |
Геморагічний відшарування сітківки |
Зір різко зменшується, у зоровій галузі з’являється Скотома. Офтальмоскопія виявляє патологічний фокус у зоні сітківки. |
До кого звернутись?
Лікування нейроретиниту
Консервативна терапія може включати різні ліки, що залежить від причини нейроретиніту.
Якщо необхідне розширення учнів, призначаються циклоплегічні та мідріатичні препарати:
- 1% тропікамід - 2 краплі двічі на день протягом тижня;
- 1% фенілефрин 2 падає двічі на день протягом тижня.
Глюкокортикостероїди використовуються для блокування запальної реакції на нейроретиніт, зменшення проникності капілярів, інгібують вироблення простагландинів, уповільнення процесів проліферації:
- 0,1% краплі дексаметазону 2. 4-5 разів на день;
- 0,4% дексаметазону один раз на день 1,2-2 мг під кон'юнктивом або 2-2,8 мг парабульно;
- Преднізолон 5 на 30-80 мг на день перорально (вранці) з подальшим поступовим зменшенням дози протягом 10 днів (позначається при регулярному рецидивуючому нейроретиніті, системні патології);
- Метилпреднізолон 250-1000 мг щодня внутрішньовенна крапелька протягом 4-5 днів (якщо місцеве лікування є неефективним, або існує важке колоретинальне запалення зі збільшенням загрози втрати зорової функції або при двосторонньому нейроретиніті, пов'язаному з системними патологіями).
При нейроретиніті через інфекційні процеси вказано антибіотикотерапію:
- 0,3% краплі тобраміцину 2. 5 разів на день;
- 0,3% краплі ципрофлоксацину 2. 5 разів на день на тиждень;
- Крапоти левофлоксацину або моксифлоксацину 2. 5 разів на день на тиждень;
- Ципрофлоксацин 250-500 мг щодня перорально протягом тижня;
- Амоксицилін 250-500 мг щодня перорально протягом двох тижнів;
- Кліндаміцин 150 мг перорально 4 рази на день протягом 1-2 тижнів;
- Цефтріаксон 1 г щодня як внутрішньом’язові ін'єкції, курс 1-2 тижні;
- 30% Лінкоміцин 600 мг двічі на день як внутрішньом’язові ін'єкції, курс 1 тиждень.
Якщо нейроретиніт провокується вірусним захворюванням, призначається противірусна терапія:
- Ацикловір 200 мг 5 разів на день протягом тижня;
- ValacyClovir 500 мг три рази на день протягом тижня.
Якщо нейроретиніт викликаний грибковим збудником, доцільна протигрибкова терапія:
- Кетоконазол 200 мг двічі на день перорально, протягом 1-2 тижнів;
- Флуконазол 150 мг двічі на день протягом 10 днів.
Коли нейроретиніт поєднується з підвищеним внутрішньоочним тиском, призначаються діуретики:
- Фуросемід 40 мг щодня протягом трьох днів поспіль;
- Фуросемід 1% на 2 мл як внутрішньом’язові ін'єкції щодня протягом 2-3 днів.
Показано, що нестероїдні протизапальні препарати блокують запальну реакцію:
- Діклофенак натрію 25-75 мг щодня внутрішньом’язово протягом 5 днів;
- Мелоксикам 15 мг щодня як внутрішньом’язові ін'єкції протягом 5 днів;
- Індометацин 25 мг три рази на день перорально протягом 2 тижнів.
У складних випадках нейроретиніту системні та часто рецидивуючі патології відсутність позитивної реакції глюкокортикостероїдів можна призначити антиметаболіти (метотрексат, 5-фторурацил у субтенонському просторі). [10]
Ефективність лікування оцінюється наступними показниками:
- Вдосконалений зір;
- Усунення запальної реакції;
- Резорбція інфільтрата;
- Зниження вираженості спотворення об'єкта, фотопсії, шотоми.
Хірургія не показана при нейроретиніті.
Профілактика
Для всіх людей, які мають тенденцію до розвитку нейроретиніту (включаючи генетичну схильність до патології):
- Проводити регулярні перевірки та консультації з фахівцями з очей;
- Уникайте травм голови та очей;
- Не займайтеся самолікуванням для будь-яких інфекційних захворювань (включаючи звичайну застуду);
- Зберігайте фізично активні, уникайте гіподинамії;
- Відмовитися від шкідливих звичок;
- Їжте різноманітну, збалансовану дієту;
- Не перевантажуйте очі, уникайте витрачання довгих періодів часу перед екраном комп'ютера або гаджетами;
- Досить відпочинку, отримуючи щонайменше 7-8 годин сну на ніч;
- Мати регулярні аналізи крові та сечі для оцінки ефективності;
- Часті прогулянки на свіжому повітрі;
- Уникати діяльності, що включають надмірне зорове напруження;
- Регулярно відвідуйте стоматолога, запобігають розвитку карієсу зубів, пародонтиту.
Крім того, для запобігання нейроретиніту рекомендується використовувати сонцезахисні окуляри для захисту сітківки від ультрафіолетового світла, періодично перевіряти спеціалістами для усунення факторів ризику.
Прогноз
Прогноз залежить головним чином від основної причини нейроретиніту - тобто від перебігу основної патології. Деякі легкі запальні процеси вирішуються самостійно, а бачення повертається через кілька тижнів (місяців). За відсутності динамічно нестабільних та системних захворювань (патології сполучної тканини) візуальну функцію можна відновити, але часто проблема стає повторюваною, що впливає на те саме око.
Для оптимізації прогнозу необхідно вчасно лікувати гострі та повторювані патологічні процеси, усунути шкідливі звички, регулярно відвідувати спеціалізовані фахівці та проводити профілактичні обстеження. [11]
Якщо нейроретиніт прогресує до хронічної форми, ризик ускладнень та несприятливих ефектів різко збільшується.

