Медичний експерт статті
Нові публікації
Діагностика астроцитоми головного мозку
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
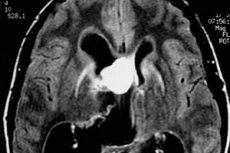
Проблема своєчасної діагностики та ефективного лікування пухлин головного мозку ускладнюється пізнім зверненням пацієнтів за допомогою. Скільки людей поспішають до лікаря з головним болем, особливо якщо симптом з'явився не так давно? А коли до головного болю приєднується блювота, пухлина часто вже встигла значно збільшитися, особливо якщо це злоякісне новоутворення. При невеликих розмірах пухлини постійних симптомів може взагалі не бути.
На ранніх стадіях захворювання мозку може бути виявлено випадково під час томографії або рентгенівського дослідження. Але для такого обстеження також потрібні вагомі причини.
Незалежно від того, чи прийшов пацієнт на прийом зі скаргами, чи пухлина була виявлена під час огляду, лікаря зацікавлять наявні симптоми. Спочатку оцінюється неврологічний статус. Це включає наявність таких симптомів, як головний біль, нудота, блювота, запаморочення, судоми. Лікар також вивчає наявність загальномозкових симптомів у вигляді швидкої стомлюваності, зниження когнітивних здібностей, а також місцевих симптомів, які можуть змінюватися залежно від місця розташування пухлини, та проводить попередню оцінку ступеня внутрішньочерепної гіпертензії (дослідження очного дна).
Клінічне обстеження
Під час фізикального обстеження оцінюється загальний соматичний статус за шкалою Карновського або ECOG [ 1 ]. Це оцінка здатності людини вести нормальне активне життя, обслуговувати себе без сторонньої допомоги, потреби в медичній допомозі, яка також використовується у веденні онкологічних хворих. За Карновським, показник 0-10 свідчить про те, що людина помирає або вже померла, при 20-40 балах людину необхідно госпіталізувати, 50-70 балів свідчать про непрацездатність пацієнта та можливу потребу в медичній допомозі, 80-100 свідчать про нормальну активність з різною вираженістю симптомів захворювання.
Якщо пацієнт надходить до медичного закладу у важкому стані, свідомість оцінюється за шкалою Глазго. Оцінюються три основні ознаки: відкривання очей, мовленнєва активність та рухова реакція. Результат визначається сумою балів. Максимальна кількість балів (15) вказує на ясну свідомість, 4-8 балів – показники, що відповідають комі, а 3 бали – на загибель кори головного мозку.
Тести
Звичайні аналізи, які призначаються радше для оцінки загального стану організму пацієнта та наявності супутніх захворювань, не є показником пухлин. Зміни клінічних та біохімічних аналізів крові не є специфічними, але вони слугуватимуть орієнтиром при призначенні лікування. Додатково можуть бути призначені такі дослідження (загальний аналіз сечі, аналіз на антитіла до ВІЛ, реакція Вассермана, визначення маркерів гепатиту В та С, пухлинного антигену). Оскільки лікування пухлини зазвичай пов'язане з хірургічним втручанням, яке може вимагати переливання крові, обов'язковим вважається аналіз групи крові та резус-фактора. Молекулярна діагностика гліом також все частіше використовується в рутинній клінічній практиці [ 2 ], [ 3 ], [ 4 ]. Також розпочато пілотний проект раннього скринінгу астроцитом головного мозку за допомогою МРТ-сканування [ 5 ].
Гістологічне дослідження зразка пухлини, взятого під час біопсії, вважається обов'язковим. Але проблема полягає в тому, що не скрізь можливо взяти такий зразок без хірургічного втручання. Найчастіше досліджується невелика ділянка пухлини після її видалення. Хоча сучасна медицина сьогодні не має у своєму розпорядженні нових методів малоінвазивної біопсії (наприклад, стереотаксична біопсія, що виконується двома способами), які використовуються на основі результатів інструментальних досліджень. [ 6 ]
Інструментальна діагностика
Інструментальна діагностика пухлин головного мозку включає:
- Магнітно-резонансна томографія (МРТ) або комп'ютерна томографія (КТ) головного мозку. Перевага надається МРТ, яка виконується в 3 проєкціях та 3 режимах з контрастуванням та без нього. Якщо МРТ неможлива, проводиться комп'ютерна томографія з контрастуванням. [ 7 ]
- Додаткові можливості МРТ:
- Дифузійна МРТ, яка визначає кількісні показники дифузії молекул води в тканині мозку, завдяки чому можна оцінити кровопостачання тканин органу, наявність набряку мозку, дегенеративних процесів у ньому.
- Моноперфузія мозку, що дозволяє оцінити характеристики мозкового кровообігу та диференціювати різні патології. [ 8 ]
- МРТ-спектроскопія допомагає оцінити метаболічні процеси в мозку та визначити точні межі пухлини.
- Додаткові дослідження:
- Позитронно-емісійна томографія (ПЕТ) – це інноваційний метод, який дозволяє виявити пухлину практично на початковому етапі. Він може виявляти пухлини найменших розмірів. Його також використовують для диференціальної діагностики рецидивуючих гліальних пухлин. [ 9 ], [ 10 ]
- Пряма або КТ-ангіографія – це дослідження судин головного мозку, яке призначається, якщо попередні дослідження виявили рясне кровопостачання пухлини. Ангіографія також дозволяє визначити ступінь пошкодження судин головного мозку.
- Рентген. Це не найнадійніший метод діагностики пухлинних процесів, проте рентген хребта може бути відправною точкою для подальшої КТ та МРТ, якщо лікар помітить підозрілу ділянку на знімку.
Додаткові методи оцінки стану здоров'я пацієнта можуть включати електрокардіограму, електроенцефалограму, ультразвукове дослідження, рентгенографію органів, бронхо- та гастродуоденоскопію (за наявності супутніх захворювань), тобто йдеться про повне комплексне обстеження пацієнта, яке впливає на вибір протоколу лікування пухлини.
Інструментальне обстеження рекомендується проводити не лише на етапі діагностики захворювання, але й у післяопераційному періоді для оцінки якості операції та прогнозу можливих ускладнень. При дифузних пухлинах, що не мають чіткої локалізації, а також при глибоких новоутвореннях лікар діє практично на дотик. Подальша комп'ютерна томографія, яка є стандартом післяопераційної діагностики, та рекомендована МРТ з контрастуванням та без нього повинні бути виконані протягом перших 3 днів після операції.
Диференціальна діагностика астроцитом
Первинна діагностика астроцитоми головного мозку ускладнюється тим, що основні симптоми патології також присутні при пухлинах іншої етіології, деяких органічних захворюваннях головного мозку та навіть при соматичних захворюваннях. Тільки завдяки повній та ретельній диференціальній діагностиці можна визначити точну причину симптомів. [ 11 ]
Доброякісна вузлова астроцитома на МРТ найчастіше виглядає як однорідне утворення з чіткими межами (неоднорідність можна пояснити наявністю кальцифікатів та дрібних кіст). При контрастуванні такі пухлини посилюються у 40% (це більш типово для доброякісних гемстоцитарних астроцитом), тоді як при анапластичній формі астроцитоми посилення завжди очевидне.
Дифузні астроцитоми виглядають на зображенні як розмиті плями без чітко видимих меж. Коли такі пухлини стають злоякісними, їхня структура змінюється та з'являється характерна неоднорідність.
Відмінність пілоцитарної астроцитоми від інших її вузлуватих різновидів, від гліобластоми та анапластичної астроцитоми, можна визначити за такими ознаками: наявність чітких меж та контурів пухлини у першому випадку, відносно повільний ріст пухлини, відсутність клітинного поліморфізму, гранул, менша маса пухлини та більш-менш рівномірне забарвлення патологічного ураження на МРТ. [ 12 ]
Основна відмінність дифузних астроцитом від локальних пухлин (вузлових, вогнищевих) полягає у відсутності чітких меж новоутворення. Про низький ступінь злоякісності новоутворення свідчить порівняльна однорідність внутрішніх структур пухлини, відсутність вогнищ некрозу.
Анапластична астроцитома – це щось середнє між низькодиференційованими дифузними астроцитомами та агресивними гліобластомами. Вона відрізняється від звичайних дифузних астроцитом своїм клітинним поліморфізмом (наявністю клітин різних форм, розмірів та вимірів у пухлині) та мітотичною активністю, тобто кількістю клітин, що піддаються мітозу. Мітоз – це чотиристадійний процес поділу всіх клітин в організмі, за винятком статевих клітин. [ 13 ]
Анапластичну астроцитому відрізняють від гліобластом два фактори: відсутність некротичних вогнищ та ознак судинної проліферації. Діляться лише гліальні клітини. Небезпека цієї пухлини полягає в її швидкому зростанні та складності визначення меж локалізації. Гліобластома не тільки надзвичайно швидко зростає (протягом кількох тижнів і місяців), але й викликає загибель клітин мозку, зміни в судинах голови, повністю порушує функціонування органу, що призводить до смерті пацієнта навіть у разі лікування.
Великі надії з точки зору диференціальної діагностики покладаються на МРТ головного мозку [ 14 ]. Враховується багато факторів:
- частота (гліальні пухлини виявляються у 1/3 пацієнтів, з яких майже половина – це астроцитоми різної локалізації),
- вік пацієнта (у дітей частіше діагностують низькозлоякісні астроцитоми, рідше – анапластичний варіант пухлини; у дорослих та людей похилого віку, навпаки, частіше зустрічаються апапластична астроцитома та гліобластома з високою ймовірністю переродження в рак),
- локалізація пухлини (у дітей найчастіше уражаються мозочок і структури стовбура мозку, рідше пухлина розвивається в області зорового нерва та хіазми, у дорослих новоутворення зазвичай формуються в довгастому мозку півкуль та корі головного мозку),
- тип поширення (для гліобластом та низькодиференційованих астроцитом характерним вважається поширення процесу на другу півкулю мозку).
- кількість вогнищ (множинні вогнища типові для злоякісних пухлин з метастазами; іноді гліобластома проявляється саме так),
- Внутрішня будова пухлини:
- 20% астроцитом характеризуються наявністю кальцифікатів у пухлині, тоді як пухлини з олігодендроглії містять кальцифікати майже в 90% випадків (краще виявляються за допомогою комп'ютерної томографії)
- Для гліобластом та пухлин з метастазами характерною особливістю є гетерогенність структури, що виявляється за допомогою МРТ.
- реакція на контраст (доброякісні астроцитоми не схильні накопичувати контраст, на відміну від злоякісних),
- Дифузійна МРТ дозволяє диференціювати пухлинний процес у мозку від абсцесу, епідермоїдної кісти або інсульту на основі сили сигналу (він слабший у пухлинах) [ 15 ]. При інсульті спостерігається характерна клиноподібна пляма.
Біопсія допомагає диференціювати інфекційний процес у мозку від неопластичного (пухлинного) процесу та визначити тип пухлинних клітин. Якщо відкрита операція неможлива або пухлина розташована глибоко, використовується малоінвазивна стереотаксична біопсія, яка допомагає, не розкриваючи череп, сказати, наскільки небезпечна пухлина з точки зору злоякісності.

