Медичний експерт статті
Нові публікації
Парез голосових зв'язок: причини, симптоми, діагностика
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Мова в людському суспільстві є основним засобом комунікації, який також сприяє розвитку вищих психічних функцій: мислення, уваги, пам'яті тощо. З дитинства ми вчимося розуміти та відтворювати звуки, слова, фрази. Ці загальноприйняті сигнали та їх конфігурації сприяють взаєморозумінню між людьми. Сучасна людина навіть не замислюється про те, як висловити свої думки, ставлення, емоції іншими способами, щоб вони були зрозумілими для інших і допомагали будувати стосунки. Не дивно, що будь-які патології голосового апарату (наприклад, парез голосових зв'язок), що позбавляють людину здатності до нормального вербального (мовного) спілкування, є серйозною проблемою сьогодення, і не лише медичного характеру.
Трохи анатомії
Не секрет, що мовлення є важливою рисою людини, яка відрізняє її від інших представників тваринного світу. Її мовленнєвий апарат являє собою складну структуру, яка включає органи, пов'язані з різними функціональними системами. Мовленнєвий апарат складається з 2 відділів: центрального та периферичного. До периферичного відділу належать:
- слуховий апарат (зовнішнє, середнє та внутрішнє вухо), який дозволяє нам чути звуки та мову,
- мовленнєвий апарат (дихальний, голосовий та артикуляційний апарат), за допомогою якого ми можемо видавати різні звуки, утворювати різноманітні звукосполучення та слова.
Центральний відділ мовного апарату включає мовні зони мозку та нервові волокна, що передають імпульси від центральної нервової системи до периферичних органів дихання та мовлення, що беруть участь у звукоутворенні, і у зворотному напрямку. Це дає нам можливість не тільки вимовляти окремі звуки, але й контролювати їхню вимову, аналізувати та формувати певні ланцюжки звуків (слів), які ми використовуємо для позначення певного предмета, дії, характеристики тощо [ 1 ]
Основою голосового апарату є гортань, яка складається з хрящів і м'язів і покрита слизовою оболонкою. У верхній частині гортані, яка є, по суті, звукогенератором, її внутрішня оболонка утворює 2 складки, що складаються з м'язової та фіброзної сполучної тканини. Сполучнотканинні частини складок називаються голосовими зв'язками, хоча найчастіше цей термін стосується голосових складок, тобто їх м'язової та сполучнотканинної частин.
Завдяки рухам у суглобах гортані, наявності еластичних м'язів та нервових волокон, що їх іннервують, тканина голосових складок може скорочуватися та розтягуватися. В результаті змінюється натяг голосових зв'язок та величина проміжку між ними, під впливом струменя видихуваного повітря відбувається вібрація зв'язок (як усієї їх маси, так і окремих частин) та утворюється звук різної тональності.
Голосові зв'язки змінюють своє положення та натяг під впливом нервових імпульсів, що надходять з центральної частини мовного апарату. Імпульси йдуть по нервових волокнах. Зрозуміло, що будь-яке пошкодження нервів, що з'єднують центральну нервову систему та голосовий апарат, неодмінно вплине на якість вимови.
Епідеміологія
І хоча, згідно зі статистикою, найчастіше за допомогою з приводу втраченого або хрипкого голосу звертаються люди, чия професія вимагає багато говорити: вчителі, диспетчери, диктори тощо, важливо розуміти, що велике навантаження на голосові зв'язки — далеко не єдина причина порушення голосоутворення. Більше того, в цьому випадку мова йде про простий оборотний тип парезу, пов'язаний з порушенням кровопостачання (через перенапруження зв'язок можуть лопатися дрібні капіляри, погіршується живлення прилеглих м'яких тканин, знижується тонус м'язів гортані та голосових складок).
Згідно з дослідженнями, 60% парезів голосових зв'язок пов'язані з новоутвореннями в гортані, стравоході або щитовидній залозі та хірургічними операціями в тій самій локалізації. Причому хірургічне втручання на щитовидній залозі є на першому місці. Ідіопатичний парез невизначеної етіології діагностується у 20% випадків, і зазвичай справжньою причиною захворювання є вірусна інфекція. Парез, спричинений пошкодженням нервів під час нейрохірургічних операцій та неврологічних патологій, зустрічається у 5% випадків. Інфекційно-запальні захворювання головного мозку, горла та дихальної системи викликають порушення функції голосового апарату у 4-5%. [ 2 ], [ 3 ], [ 4 ]
Беннінгер та ін. підрахували, що двосторонній параліч голосових зв'язок може бути пов'язаний з хірургічною травмою у 44% випадків, злоякісним новоутворенням у 17% випадків, вторинним до інтубації трахеї у 15% випадків, неврологічним захворюванням у 12% пацієнтів та ідіопатичними причинами у 12% випадків.[ 5 ]
Таким чином, стає зрозуміло, що парез голосових зв'язок – це багатофакторна патологія, яка потребує ретельного обстеження та виявлення причин захворювання. Тільки так лікар може зрозуміти механізм виниклого порушення фонації (звукоутворення) та призначити відповідне лікування (симптоматичне та спрямоване на викорінення причини захворювання).
Причини парезу голосових зв'язок
Парез – це часткова втрата функцій голосового апарату, яка може розглядатися як самостійне захворювання або виникати на тлі інших патологій. Найчастіше таке порушення фонації спостерігається на тлі запальних захворювань гортані:
- Ларингіт – це запалення гортані, спричинене негативним впливом інфекції, подразненням слизової оболонки гортані вдихуваними хімічними речовинами або кислотами, що потрапляють у ротову порожнину (звідти вони також можуть потрапляти в початкові відділи гортані) при рефлюксній хворобі, перенапруженні голосових складок під час гучної розмови, крику, під час голосових вправ. Причинами також можуть бути травматичні ушкодження, поширення запального процесу з нижніх або верхніх дихальних шляхів на слизову оболонку гортані, пухлини в області шиї та середостіння, вікове зниження м’язового тонусу, внаслідок чого їжа потрапляє в дихальні шляхи та може спровокувати запалення. [ 6 ]
- Ларинготрахеїт – це запалення слизової оболонки гортані та початкових відділів прилеглої трахеї. Зазвичай воно має інфекційне походження (зазвичай вірусне, рідше бактеріальне) та виникає як ускладнення інфекційно-запальних захворювань носа, горла, бронхів та легень. Хоча не можна виключати й алергічну природу захворювання.
Запалення завжди супроводжується порушеннями обміну речовин (набряк тканин), гіперемією (почервоніння слизової оболонки через порушення кровообігу) та, як наслідок, зниженням м’язового тонусу гортані. Не дивно, що при вищеописаних патологіях відзначаються огрубіння або хрипота голосу, зниження його сили, а якщо не доглядати під час хвороби, то й повна відсутність голосу або шепотіння мови. [ 7 ]
- Хондроперихондрит хрящів гортані з парезом голосових зв'язок – це запальне захворювання хрящової тканини головного органу фонації. Найбільш схильні до захворювання перстнеподібний та черпакоподібний хрящі, до яких кріпляться голосові зв'язки. [ 8 ] Зміни голосу в цьому випадку спостерігаються паралельно з порушенням акту ковтання. Причиною захворювання називають інфекцію. Це можуть бути умовно-патогенні та патогенні бактерії, віруси, що проникають та активуються в тканинах гортані внаслідок ножових та вогнепальних поранень, опіків, захворювань дихальних шляхів, внутрішніх інфекцій (туберкульоз, сифіліс, пневмонія, тиф), бешихи. Іноді хондроперихондрит гортані розвивається після тупої травми горла, як ускладнення після хірургічних втручань та медичних маніпуляцій (інтубація, бронхоскопія, трахеотомія, бужування стравоходу тощо). [ 9 ] У деяких випадках захворювання було спровоковано променевою терапією при онкологічних захворюваннях, яка знижувала опірність організму інфекції. [ 10 ] Якщо хворобу занедбати, голос може не відновитися самостійно.
Фактори ризику
Факторами ризику такого ускладнення, як парез голосових зв'язок, можна вважати будь-які респіраторні інфекційні захворювання (ГРЗ, грип, тонзиліт, бронхіт, запалення та туберкульоз легень, дифтерія), а також інфекції головного мозку (менінгіт, менінгоенцефаліт) та спинного мозку (поліомієліт).
Порушення звукоутворення можуть бути діагностовані при деяких інфекційних патологіях шлунково-кишкового тракту (наприклад, при ураженні дихальних шляхів збудником черевного тифу голос змінюється, стає хрипким, приглушеним; при ботулізмі часто спостерігається гнусавий голос), тифі, серйозних травмах голови, утворенні локальних пустот у спинному та головному мозку (сирингобульбія), сифілітичній інфекції, дитячому церебральному паралічі.
При нервово-м’язовій аутоімунній патології під назвою «міастенія» парез голосових зв’язок може виникнути внаслідок сильного напруження м’язів гортані (тривала або гучна розмова, вживання їжі тощо). При тяжкому поліоміозиті (запальне ураження поперечно-смугастих м’язів) можуть запалюватися м’які тканини шиї та гортані, що супроводжується частковим порушенням їх функціональності (ослаблення, зниження тонусу).
Дисфункція м'язів голосових зв'язок може бути пов'язана з судинними порушеннями головного мозку (атеросклероз головного мозку, інсульт головного мозку), пухлинними процесами в ньому (поблизу мовних центрів та проходження нервів, що відповідають за іннервацію гортані) та нейрохірургічними операціями (наприклад, при частковому пошкодженні ядер блукаючого нерва). Парез голосових зв'язок після операції, спричинений пошкодженням блукаючого нерва (його ядер та гілок), є рідкісним ускладненням, що спостерігається у 5-6 пацієнтів зі 100.
Однією з найпоширеніших причин парезу голосових зв'язок вважаються пухлинні процеси в шиї та середостінні, які здавлюють нерви, що проводять імпульси до периферичного відділу мовного апарату, та травми гортані, коли пошкоджується блукаючий нерв або його гілки: поворотний та нижній гортанний нерви. Найчастіше йдеться про пошкодження поворотного гортанного нерва, що можливо під час хірургічних втручань на щитовидній залозі, інтубації, блокади плечового сплетення методом драбини, зовнішньої травми гортані. [ 11 ]
Здавлення та дистрофія поворотного нерва можливі при різних захворюваннях органів грудної клітки. Гілки блукаючого нерва, йдучи в протилежному напрямку (від органів грудної клітки до глотки та гортані), безпосередньо контактують з багатьма життєво важливими органами (серцем, легенями, стравоходом, середостінням, щитовидною залозою). Будь-які патологічні утворення та процеси в тканинах цих органів можуть:
- чинити тиск на нерв (аневризма аорти, запалення оболонок або розширення нижніх камер серця, пухлини, зоб, пневмонія з їх збільшенням, ексудативні та рубцеві процеси в плеврі)
- або спричиняють його руйнування (онкологічні захворювання: рак стравоходу, злоякісні процеси в щитовидній залозі, середостінні тощо).
Поворотний нерв також може бути здавлений збільшеними лімфатичними вузлами (шийними, перибронхіальними, медіастинальними). [ 12 ]
Підвищене навантаження на голосові зв'язки та вдихання холодного повітря через рот провокують запальні захворювання тканин глотки та гортані, що порушують їх кровопостачання та функціональність. Ідентична ситуація спостерігається при вдиханні сильно запиленого повітря, диму, їдких хімічних речовин, а також при сильній інтоксикації організму. У цьому випадку діагностується ларингіт, який має ускладнення у вигляді парезу голосових зв'язок.
Оскільки периферична частина мовного апарату безпосередньо пов'язана з діяльністю центральної нервової системи, будь-які порушення в її роботі можуть негативно впливати на процес звукоутворення. Парез голосових зв'язок може спостерігатися при психопатії, істеричних нападах, неврозах (наприклад, астеноневротичному синдромі), нейроциркуляторній дистонії (також відомій як вегето-судинна дистонія або ВСД). Іноді у людей голос зникає або сильно слабшає через нервозність внаслідок стресу або сильного психоемоційного потрясіння. [ 13 ]
Ще однією надзвичайно рідкісною причиною двостороннього паралічу поворотного гортанного нерва є синдром Гійєна-Барре (СГБ), найпоширеніша набута демієлінізуюча нейропатія. Хоча синдром Гійєна-Барре класично проявляється як втрата глибоких сухожильних рефлексів з висхідним паралічем м’язів, крім периферичних нервів, можуть уражатися черепні нерви. СГБ також може проявлятися респіраторним дистрес-синдромом, що вимагає штучної вентиляції легень, розвитком серцевих аритмій та гемодинамічною нестабільністю.[ 14 ]
Патогенез
Патогенез захворювання, яке називається парезом голосових зв'язок, ґрунтується на порушенні нервової провідності (блукаючого нерва та його гілок), які передають імпульси до тканин гортані, включаючи м'язову тканину голосових складок. Тобто йдеться про порушення іннервації голосового апарату, що є причиною зниження тонусу його м'язів і відображається на силі, звучності та тембрі голосу. Ці порушення в логопедії об'єднують під однією назвою - дисфонія, а у разі повної відсутності голосу говорять про афонію. [ 15 ], [ 16 ]
Парез голосових зв'язок та його наслідки не мають статевих чи вікових обмежень. Ця патологія може з однаковою ймовірністю виникати у чоловіків, жінок та дітей. [ 17 ]
Симптоми парезу голосових зв'язок
Враховуючи той факт, що парез голосових зв'язок є багатофакторним порушенням функціональності мовного апарату, можна припустити, що поєднання симптомів при різних видах патології можуть суттєво відрізнятися. Фактично, якщо відкинути симптоми основного захворювання (а ослаблення м'язово-зв'язкового апарату гортані часто спостерігається на тлі наявних проблем зі здоров'ям), у всіх випадках видно специфічна клінічна картина.
Першими ознаками парезу голосових зв'язок зазвичай є зміни голосу (його звучності, тембру, тону) та проблеми з диханням. Ці симптоми можуть бути виражені різною мірою. При односторонньому парезі зв'язок на перший план виступають неприємні зміни голосу. Він стає незвичайним, більш хрипким, приглушеним, хрипким. Часто відзначається огрубіння голосу та незвичне деренчання звуків під час розмови.
Швидка стомлюваність, коли доводиться багато говорити, пов'язана з напругою при видиху (звук утворюється при видиху), пояснюється тими ж змінами в голосі. Формування звуків і слів у людини здійснюється на рефлекторному рівні. Навчившись говорити, ми вже не думаємо про те, як відтворити той чи інший звук. Але при парезі звуки змінюються, їх звучання стає незвичайним, тому людині доводиться більше напружувати голосовий апарат, щоб повернути голосу звучність і правильно вимовляти звуки та слова. Це призводить до швидкої стомлюваності, дискомфорту в гортані, а іноді й до спазму її м'язів.
Проблеми з диханням при парезі голосових зв'язок пояснюються звуженням голосової щілини в результаті зниження м'язового тонусу складок. Річ у тім, що трахея є не тільки органом фонації, а й частиною дихальної системи. Коли ми мовчимо, вони відкриті, і повітря може вільно циркулювати в дихальних шляхах. Голосові складки змикаються лише під час розмови. Якщо їх тонус знижений в результаті ослаблення центрального контролю або трофіки тканин, складки залишаються закритими або не повністю розкриваються навіть під час тиші, що є перешкодою для потоку повітря.
При односторонньому парезі голосових зв'язок, який виникає при порушенні їх іннервації з одного боку, особливих проблем з диханням немає. Нормально функціонуюча голосова складка дозволяє утворитися щілині, достатньої для вільного проходження повітря та вимови, навіть якщо вона дещо спотворена. Через кілька місяців дефекти вимови стають менш помітними, оскільки втрачена функція ураженої складки компенсується нормальним функціонуванням здорової, яка тепер працює за двох.
Але коли йдеться про двосторонній парез, ситуація дещо інша. Звуження голосової щілини з обох боків вже є серйозною проблемою для дихання, людині утруднені вдих і видих. Особливо це помітно під час фізичного навантаження, коли виникає задишка, або під час жвавої розмови (людина говорить з придихом, робить часті паузи, щоб перевести вдих, вдих і видих надзвичайно шумні).
Крім того, при слабких голосових зв'язках стає неможливим вимовляти більшість, а іноді навіть усі звуки мови. У такому випадку пацієнт або говорить пошепки, або спілкується жестами (афонія). Однак повна відсутність фонації при парезі зустрічається вкрай рідко, на відміну від паралічу голосових зв'язок, коли здатність видавати звуки та дихати повністю залежить від положення, яке утримують уражені зв'язки. Таким чином, двосторонній параліч із замкнутими зв'язками може призвести до раптової асфіксії та смерті пацієнта.
Незважаючи на те, що гортань не є органом травної системи, багато пацієнтів з парезом голосових зв'язок, які розташовані в безпосередній близькості до глотки, відчувають труднощі з ковтанням їжі. Якщо ослаблення функціональності голосових зв'язок поєднується з порушенням іннервації надгортанника, який блокує вхід у гортань під час їжі, зростає ризик потрапляння їжі в дихальні шляхи: гортань і трахею, що також може спричинити асфіксію.
Односторонній парез голосових зв'язок може супроводжуватися зниженням функціональності інших прилеглих органів (язика, губ) та дисфагією (порушенням ковтання) в результаті пошкодження нервів, що відповідають за іннервацію різних органів голови та шиї. Так, блукаючий нерв (а точніше пара нервів) проводить імпульси від мозку до черевної порожнини, а його гілки відповідають за іннервацію не тільки артикуляційного апарату, але й інших ділянок голови, шиї, грудної клітки та черевної порожнини. Цей нерв містить як рухові, так і чутливі волокна, тому його пошкодження може супроводжуватися як порушенням рухової функції органів, так і зниженням їх чутливості (онімінням).
При пошкодженні блукаючого нерва та його гілок центральна нервова система частково або повністю втрачає контроль над функціонуванням певної частини тіла (зокрема, гортані та органів ротової порожнини), тому свідомі вольові зусилля не дозволяють виправити процес звукоутворення за короткий час.
При функціональному парезі, що виникає у людей з нестабільним психоемоційним станом, клінічна картина може дещо відрізнятися. Вона включає неспецифічні симптоми, які часто носять суб'єктивний характер. У переважній більшості випадків такі симптоми виражені набагато слабше, ніж їх описують пацієнти. Хворі можуть скаржитися на біль у горлі, першіння або печіння в горлі, клубок у горлі тощо, а також на головні болі, порушення сну, підвищену тривожність, які не є безпосередньо характерними для парезу.
Форми
Різноманітність причин парезу голосових зв'язок зумовила необхідність класифікації парезів залежно від факторів, що їх викликають. Таким чином, порушення звукоутворення (дисфонії) зазвичай поділяють на органічні та функціональні. До органічних порушень належать випадки порушення функції голосового апарату, спричинені запальними захворюваннями, новоутвореннями в голосових складках та руховими порушеннями (зокрема парези та паралічі м'язів гортані та голосових зв'язок).
Якщо ознак запалення немає, форма та колір голосових зв'язок нормальні, але є голосова дисфункція, отоларингологи говорять про функціональну дисфонію, спричинену неправильним співвідношенням процесів збудження та гальмування в мозку або функціональними психогенними розладами.
Раніше було прийнято поділяти парез голосових зв'язок і гортані на 2 типи:
- міогенний (міопатичний)
- нейрогенний (нейропатичний).
Міогенні зміни – це зміни у внутрішніх шарах м’язової тканини гортані, спричинені гострим та хронічним запаленням, перенапруженням голосового апарату, інтоксикацією тощо, тобто порушеннями кровопостачання та живлення м’язів. Нейропатичним парезом вважався парез, спричинений слабкістю м’язів голосових зв’язок через порушення їх іннервації (стискання, пошкодження, порушення функції нервів). [ 18 ]
Сьогодні деякі вчені класифікують міопатичний парез голосових зв'язок як функціональну дисфонію гіпотонічного типу та розглядають його як тимчасове порушення фонації, яке відновлюється шляхом місцевої дії на м'язи. Причому парезом гортані вважаються лише ті патологічні стани, які пов'язані з порушенням функції блукаючого нерва та його гілок, тобто нейрогенні патології.
Нейропатичні форми парезу можуть бути як органічними, так і функціональними, тобто виникати внаслідок нейропсихіатричних розладів. Органічні розлади поділяються на патології центрального та периферичного походження.
Парези центрального походження, причинами яких є захворювання головного мозку та операції на ньому, складають лише 10% від загальної кількості. До них належать: пошкодження кори великих півкуль великого мозку, кортиконуклеарних шляхів (пучків нервових волокон, що передають імпульси до рухових ядер черепних нервів, у цьому випадку мова йде переважно про волокна, що йдуть до нервових центрів блукаючого нерва) або безпосередньо ядер цього нерва, розташованих у довгастому мозку. Вони виникають внаслідок ішемії головного мозку, пухлин у ньому, серйозних травм голови, інфекційно-запальних процесів у головному та спинному мозку. Функціональна слабкість голосових зв'язок може діагностуватися при ДЦП, розсіяному склерозі або бути наслідком помилок під час нейрохірургічних втручань.
Парез периферичного походження виникає в результаті пошкодження нервів, що передають інформацію від мозку до зв'язок і назад. Такими нервами є саме гілки блукаючого нерва. Причини: травми нерва, його здавлення різними новоутвореннями та збільшеними органами грудної клітки, лімфатичними вузлами, метастазування ракових пухлин тощо.
Також розрізняють вроджений та набутий парез. У першому випадку патологія провокується порушенням формування різних частин мовного апарату у внутрішньоутробному періоді (інфекції, інтоксикації, авітаміноз у вагітної на ранніх термінах, травми плода) або родовими травмами, що призводять до порушення іннервації периферичної частини мовного апарату у немовляти. Набута слабкість голосового апарату є наслідком або ускладненням інших патологічних процесів або результатом перенапруження голосового апарату, хоча в більшості випадків мова йде про вплив кількох провокуючих факторів одночасно, наприклад, активної розмови та вдихання холодного повітря, перенапруження м'язів голосових зв'язок на тлі існуючого розладу центральної нервової системи тощо.
Парез голосових зв'язок може бути одностороннім (вважається найпоширенішим і характеризується ураженням правої або лівої голосової зв'язки) або двостороннім, [ 19 ] коли уражаються обидві голосові зв'язки. Незважаючи на різноманітність причин і факторів, які можуть спричинити парез лівої або правої голосової зв'язки, [ 20 ] одностороння патологія вважається менш небезпечною, оскільки вона стосується переважно порушень фонації та пов'язаних з ними психологічних проблем.
У разі двостороннього ослаблення зв'язок, що розвивається як ускладнення після операцій на шиї та щитовидній залозі, на тлі травм, інтубації, нейродистрофічних та нервово-м'язових захворювань, мова йде не лише про просте порушення звукоутворення, а й про патологію дихальної функції, що вважається небезпечною для життя ситуацією.
Ускладнення і наслідки
Людське мовлення – це здатність повноцінно та ґрунтовно спілкуватися з іншими представниками свого виду, здатність передавати свої думки у зрозумілій формі та отримувати корисну інформацію від інших людей. Люди з порушеннями фонації (з різних причин) не відчувають зниження розуміння чужого мовлення, але нездатність чітко та зрозуміло висловлювати свої думки безумовно стає серйозною психологічною проблемою. Це особливо помітно, якщо професійна діяльність людини ставить вимоги до вимови.
Вчителю з хрипким голосом важко говорити та утримувати увагу учнів, що тягне за собою порушення дисципліни та засвоєння викладеного матеріалу. Логопед без чіткої вимови звуків не може навчити своїх підопічних правильно говорити. Співак з дисфонією взагалі не має права розпочати роботу, що супроводжується певним невдоволенням з боку керівництва та спонсорів. Таким чином, парез голосових зв'язок та викликане ним порушення голосової функції не тільки обмежує можливості нормального спілкування, але й може спричинити інвалідність людини, особливо у разі порушення функції нервів, пов'язаного з їх пошкодженням (дистрофічні процеси, недбала резекція), які часто є незворотними.
Дисфонія не найкращим чином впливає на дітей, особливо якщо такий розлад виник у ранньому віці, коли дитина тільки вчиться говорити. Чим швидше буде вирішена проблема, тим менше наслідків вона матиме. Адже вироблені неправильні стереотипи вимови звуків згодом буде дуже важко змінити, незважаючи на відновлену голосову функцію. Це створить труднощі і в спілкуванні, і в розумінні слів, у сприйнятті навчального матеріалу. [ 21 ]
Особливо важко людям, які повністю втрачають голос. Вони стають практично німими, зберігаючи слух і розуміння мови. Цей стан психологічно важкий для більшості пацієнтів: вони замикаються в собі, намагаються обмежити контакти та впадають у депресію.
Парез, спричинений інфекційно-запальними захворюваннями або нейропсихіатричними розладами, зазвичай є оборотним, і при відповідному лікуванні голос швидко відновлюється. Однак пацієнти не завжди звертаються за спеціальною допомогою, очікуючи, що хвороба пройде сама по собі, і запускають патологію. Але чим довше голосові зв'язки відчувають нестачу кисню та поживних речовин, тим важче їм буде одужати від хвороби. [ 22 ]
Повноцінне лікування нейропсихіатричних розладів неможливе без участі фахівців (психолога, психіатра), а без стабілізації центральної нервової системи повернення голосу може зайняти дуже багато часу.
Діагностика парезу голосових зв'язок
Парез голосових зв'язок – це патологія, яка може мати абсолютно різні, не пов'язані між собою причини. Її зовнішні прояви у вигляді дисфонії (афонії) мало що можуть сказати про фактори, що призвели до порушення голосоутворення. І ставити діагноз лише на основі цього зарано, оскільки слабкість м'язів голосових зв'язок не виникає сама по собі. Її слід розглядати як ускладнення існуючих патологій та функціональних змін у роботі органів, спричинених порушеннями обміну речовин, інфекцією, інтоксикацією, пошкодженням нервів під час хірургічного втручання тощо.
Тобто, дисфонія, яка саме є основним симптомом парезу спінного мозку, вважається самостійним захворюванням лише в поодиноких випадках. Наприклад, при слабкості голосових складок у новонароджених. Але навіть у цьому випадку вона є радше віддаленим наслідком внутрішньоутробних порушень, що призвели до таких аномалій у розвитку дитини.
У більшості випадків пацієнти звертаються за медичною допомогою не стільки через саму дисфонію (якщо вона не є вираженою формою або голос використовується людиною як робочий інструмент), скільки через порушення дихання та ковтання, підозрюючи серцево-легеневі захворювання, дифтерію, тонзиліт, круп (у дитини) тощо. У деяких випадках парез голосових зв'язок діагностується несподівано, паралельно з основним захворюванням, з приводу якого необхідно проконсультуватися з лікарем (це часто трапляється при захворюваннях дихальних шляхів, ендокринних патологіях, пухлинних процесах, захворюваннях серця, стравоходу тощо).
Як би там не було, але діагностика порушення голосоутворення та виявлення причин цього процесу починається з візиту до лікаря. Спочатку пацієнти звертаються до терапевта, який вирішує, чи може він самостійно поставити діагноз (наприклад, при дисфонії, спричиненій інфекційно-запальними захворюваннями горла та дихальної системи), чи знадобиться допомога вузьких спеціалістів: отоларинголога, невролога, нейрохірурга, психіатра, пульмонолога, ендокринолога тощо. Якщо мова йде про дисфонію на тлі перенапруження м'язів голосового апарату, може знадобитися консультація та допомога фоніатра, до якого зазвичай звертаються люди, що професійно займаються вокалом.
Під час першого звернення до лікаря фахівці спираються на скарги пацієнта, візуальний огляд горла та анамнез. Інформація про перенесені та наявні захворювання, проведені хірургічні втручання дозволяє швидко зорієнтуватися в ситуації та звузити коло можливих причин дисфонії, дихальної недостатності та дисфагії, які є проявами парезу голосових зв'язок. Так, схильність до психогенних патологій дозволяє припустити функціональний парез, а операції на грудній клітці, середостінні, серці, щитовидній залозі, стравоході, а також нейрохірургічні втручання можна розглядати як можливу причину органічного ураження блукаючого або поворотного нерва.
Але цієї інформації недостатньо. Лабораторні дослідження також не можуть виявити чіткої картини патології. З їхньою допомогою (аналізу крові) можна лише визначити наявність запальних процесів в організмі та деякі порушення обміну речовин (наприклад, підвищений рівень глюкози при діабеті).
Спеціальні аналізи, що призначаються при підозрі на злоякісні захворювання (біопсія та гістологічне дослідження біоптату), лише дають можливість диференціювати злоякісну пухлину від доброякісної, але не є показником того, що саме новоутворення стало причиною порушення функціональності голосових зв'язок та вимови.
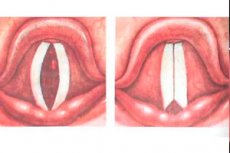
Інструментальна діагностика відіграє вирішальну роль у діагностиці парезу голосових зв'язок та гортані. Найпростішим і найдоступнішим методом, який використовують отоларингологи, є ларингоскопія – обстеження горла та гортані за допомогою інструментів. Непряма ларингоскопія використовує дзеркало та налобний ліхтарик для освітлення. Пряма ларингоскопія проводиться за допомогою ларингоскопа, введеного в гортань пацієнта (є одночасно діагностичною та лікувальною процедурою), що дозволяє візуалізувати як голосові складки, так і внутрішню частину гортані. [ 23 ]
Ларингоскопія дозволяє виявити запальні вогнища, зміни слизової оболонки гортані, дрібні та великі крововиливи, які не помітні під час звичайного огляду. З її допомогою можна оцінити стан голосових складок: їх положення під час дихання та фонації, патологічні зміни руху, колір, форму, розмір голосової щілини.
Для визначення характеру коливань голосових зв'язок використовується електронний стробоскоп. Він дозволяє оцінити наявність або відсутність коливань голосових зв'язок під час відтворення звуку, рівномірність та синхронність існуючих коливань за частотою та амплітудою, виявити неповне змикання зв'язок, форму голосової щілини тощо.
Для більшої об'єктивності дослідження може бути призначено відеоларингоскопію або відеоларингостробоскопічне дослідження, яке дозволяє вивести на монітор збільшене зображення гортані, зафіксувати його та задокументувати інформацію для подальшого обговорення між спеціалістами.
Відносно новим методом вивчення фонаційних характеристик голосу є глоттографія. Глоттограф – це прилад, який генерує струми надвисокої частоти та вимірює опір під час проходження цих струмів через гортань. Про функціональність голосових складок можна судити за зміною сили струму. На моніторі приладу можна побачити криву, яка у здорових людей характеризується вираженою циклічністю та рівномірністю окремих циклів. При різних патологіях крива має певні відхилення: порушується періодичність, не визначаються фази коливань, з'являються специфічні фрагменти із зубцями. [ 24 ]
Якщо лікар виявляє нездатність змикатися голосових складок, обмежену рухливість однієї з них (або обох) або інші відхилення, що дозволяють запідозрити недостатність м’язової тканини або недостатню нервову регуляцію, пацієнта направляють на додаткове обстеження. Використовуються методи, що допомагають оцінити скоротливість м’язів гортані (електроміографія) та характеристики нервово-м’язової передачі (електронейрографія). Однак електроміографія не дає достатньої інформації про коливання голосових складок і свідчить про парез гортані, який може поєднуватися з ослабленням голосових зв’язок, а нейрографія доречна лише у випадку нейрогенної природи патології та призначається після консультації з неврологом. [ 25 ]
Якщо є підозра на парез центрального генезу (бульбарний, пов'язаний з патологіями довгастого мозку, де розташоване ядро блукаючого нерва, або кортикальний, пов'язаний з пошкодженням кори головного мозку та її провідних шляхів), потрібне ретельне обстеження структур мозку на наявність пухлин, крововиливів та дегенеративних процесів. Таке дослідження можливе за допомогою комп'ютерної томографії або магнітно-резонансної томографії головного мозку, а також сканування структур мозку (МСКТ), що проводиться у випадках травм, для виявлення аномалій розвитку, гострих крововиливів. [ 26 ], [ 27 ], [ 28 ]
Якщо лікар підозрює периферичний парез голосових зв'язок, тобто той, що викликаний здавленням гілок блукаючого нерва на шляху його до голосового апарату, призначається загальна рентгенографія грудної клітки, томографія середостіння або стравоходу, ультразвукова діагностика серця та щитовидної залози.
Рентгенографія та томографія гортані допомагають оцінити загальну картину органу, але не дають можливості визначити характер рухів голосових складок, тому такі дослідження більш актуальні для виявлення пухлин та дегенеративних процесів у тканинах гортані або поблизу неї. [ 29 ], [ 30 ]
Якщо при огляді пацієнта не виявлено жодних морфологічних змін (будова та форма голосових зв'язок нормальні, в організмі не виявлено органічних порушень, які могли б вплинути на функцію звукоутворення), лікар робить висновок, що парез може бути функціональним. У цьому випадку не зайвою буде консультація психолога та психіатра, проведення психологічного тестування з діагностикою можливих психоемоційних розладів.
Диференціальна діагностика
Особлива увага приділяється диференціальній діагностиці, оскільки набагато легше діагностувати парез або параліч голосових зв'язок, ніж визначити його причину. Оглушення та хрипота голосу можуть спостерігатися як при респіраторних патологіях, що є поширеною ситуацією та не потребує специфічного лікування (часто достатньо стандартних процедур лікування болю в горлі), так і при неврологічних розладах, які можна виявити лише за допомогою спеціальних інструментальних досліджень. Тому при встановленні справжньої причини та картини патології велику роль відіграє спільнота лікарів різних спеціальностей.
Парез голосових зв'язок необхідно відрізняти від їх паралічу. У першому випадку йдеться про неповну втрату функцій нервів, що іннервують голосові складки, тобто про ослаблення їх функціональності. При паралічі голосових зв'язок іннервація відсутня, що видно під час мікролагіноскопії (зміщення слизової оболонки гортані через низький тонус м'язів голосових складок) та електроглоттографії.
Необхідність диференціації міопатичної та нейрогенної патології пов'язана з різними підходами до лікування захворювань різної етіології. Причому в деяких випадках мова йде про порушення іннервації не стільки голосових зв'язок, скільки артикуляційного апарату. Причини патології можуть бути однаковими (пошкодження або здавлення нервів), але крім блукаючого нерва, в цьому випадку розглядається патологія язикоглоткового та під'язикового нервів (їх периферичних частин та ядер, розташованих у довгастому мозку). Тут також спостерігається неправильна вимова окремих звуків, зміна сили та тембру голосу.
До кого звернутись?
Профілактика
Діагноз «парез голосових зв’язок» звучить дещо загрозливо, тому може скластися враження, що мова йде про важку, незворотну патологію мовного апарату. Насправді, прогноз захворювання та підхід до його лікування залежать від тяжкості порушення.
Міопатичний парез, що розвивається як ускладнення ларингіту та інших інфекційно-запальних захворювань дихальних шляхів або в результаті надмірного навантаження на голосові зв'язки, досить легко лікується простими методами та проходить без наслідків. Функціональні порушення голосового апарату, що виникають на тлі стресу та нервових розладів, також не вважаються незворотними. Мовна функція відновлюється в міру стабілізації психоемоційного стану (в деяких випадках вона навіть проходить без лікування).
У більшості випадків нейрогенного парезу пацієнту вдається відновити голос і виправити вимову, але про відновлення вокальних здібностей вже не йдеться. Більше того, у деяких пацієнтів зберігаються дефекти вимови, визначаються деякі труднощі в управлінні голосовим апаратом. У разі важких органічних порушень, які важко піддаються лікуванню, тривалий час спостерігається зниження голосової функції, що призводить до атрофії м'язів голосових зв'язок та стійких порушень фонації. [ 31 ]
Профілактика дисфункцій голосових складок полягає в належному догляді за голосом, запобіганні та своєчасному лікуванні інфекційних та запальних захворювань горла та дихальних шляхів, а також підтримці нервової та ендокринної систем у хорошому стані.
У дитячому віці дисфонія зазвичай виникає на тлі ларингіту, тому батькам слід пильно стежити за тим, щоб дитина не перегрівалася перед виходом на вулицю, не пила крижану воду, не намагалася використовувати бурульки як морозиво, менше розмовляла на холоді тощо. З маленького віку необхідно в зрозумілій формі пояснювати дітям, чим може закінчитися така необережність, адже лише усвідомлення небезпечних наслідків своїх дій діє краще, ніж прості лекції та покарання.
Дорослі часто недбало ставляться до повітря, яким ми дихаємо. Працюючи в запилених умовах, на хімічних заводах, у лабораторіях, майстернях, вони не завжди дотримуються вимог щодо захисту дихальної системи. Але подразники можуть легко вплинути на функціональність як дихального, так і голосового апарату, що змінить характер мовлення та його можливості. Вимога носіння респіраторів, ватно-марлевих пов'язок та інших захисних засобів зумовлена необхідністю захисту дихальної системи та голосоутворення, які життєво важливі для людини. Це профілактика багатьох захворювань, зокрема парезу гортані та голосових зв'язок, який характеризується дисфонією або афонією.
Люди певних професій, особливо вчителі, чий голос є вирішальним фактором в освіті та вихованні підростаючого покоління, за всього бажання не завжди мають змогу підтримувати здоров'я голосових зв'язок. У цьому випадку акцент доведеться зробити на профілактиці ускладнень парезу голосових зв'язок, тобто дистрофічних процесів в результаті тривалої дисфункції голосового апарату. Краще бути уважнішим і менше розмовляти в гострий період захворювання, що допоможе зв'язкам швидше відновитися. В іншому випадку можна довго чекати відновлення голосу, а також потрібно бути готовим до того, що згодом він матиме деякі неприємні особливості.
Рання діагностика патології під назвою «парез голосових зв’язок» є запорукою ефективного лікування голосового апарату (а також інших систем, пов’язаних з ним) та відновлення голосу. Тому слід звернутися до лікаря при перших ознаках порушень фонації: змінах тембру та звучності голосу, його сили, ритму, особливо якщо вони виникають у післяопераційному періоді або на тлі органічних захворювань головного мозку. Але й до міопатичного парезу не слід ставитися легковажно, оскільки порушення функції голосового апарату протягом тривалого часу, порушення дихання та живлення тканин голосового апарату при запальних захворюваннях можуть спровокувати розвиток дегенеративних процесів, що впливають на якість голосу, комунікативну функцію та життя пацієнта загалом.

