Медичний експерт статті
Нові публікації
Гіперплазія надниркових залоз
Останній перегляд: 04.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
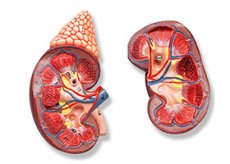
Гіперплазія надниркових залоз – серйозна патологія, яка пояснюється функціональними особливостями парної залози – виробленням спеціальних гормонів (глюкокортикоїдів, андрогенів, альдостерону, адреналіну та норадреналіну), що регулюють життєдіяльність усього організму.
Причини гіперплазії надниркових залоз
Причини гіперплазії надниркових залоз залежать від виду захворювання. Виникненню вродженої форми патології, яка широко поширена в клінічній практиці, передують важкі функціональні порушення організму вагітної жінки.
Слід зазначити, що причини гіперплазії надниркових залоз тісно пов'язані зі стресовими станами, надмірним психічним напруженням та сильними емоціями, що підвищують секрецію кортизолу (основного гормону групи глюкокортикоїдів).
Патогенез
Явище гіперплазії – це активне збільшення клітинної тканини. Орган, що зазнає таких змін, збільшується в об’ємі, зберігаючи свою початкову форму. Надниркові залози включають кіркову та мозкову речовину. Процеси гіперплазії найчастіше вражають кору надниркових залоз, а пухлини виявляються переважно в мозковій речовині.
Як правило, захворювання є вродженим, спадковим або формується в результаті негативних зовнішніх/внутрішніх факторів. Деякі захворювання супроводжуються явищем гіперплазії обох надниркових залоз. Наприклад, гіперплазія надниркових залоз діагностується у 40% випадків патології Кушинга, яка виявляється в середньому та похилому віці. Вузлова форма гіперплазії характеризується наявністю одного або кількох вузлів, розмір яких варіюється від пари міліметрів до кількох сантиметрів.
Симптоми гіперплазії надниркових залоз
Гіперплазія надниркових залоз виникає за умов порушення метаболізму та із симптомами, що залежать від дефіциту або надлишку глюкокортикоїдного гормону.
Некласичні форми гіперплазії характеризуються такими ознаками:
- ранній ріст волосся в лобковій області та під пахвами;
- надмірний та невідповідний віку ріст;
- надлишок андрогенів;
- прояв термінального росту волосся на тілі ( гірсутизм );
- раннє закриття зон зростання;
- виявлення аменореї (відсутність менструації);
- наявність акне;
- лисини в області скронь;
- безпліддя.
Симптоми гіперплазії надниркових залоз різноманітні та залежать від типу патології. До найпоширеніших проявів захворювання належать:
- скачки артеріального тиску;
- атрофія м'язів, оніміння;
- розвиток діабету;
- збільшення ваги, поява ознак «місяцеподібного» обличчя;
- розтяжки;
- остеопороз;
- психічні зміни (втрата пам'яті, психоз тощо);
- розлади шлунково-кишкового тракту;
- зниження стійкості організму до вірусів та бактерій.
Спрага та часті позиви до сечовипускання вночі також є тривожними факторами.
Вузлова гіперплазія надниркової залози
Близько 40% пацієнтів із синдромом Кушинга схильні до двосторонньої вузлової гіперплазії надниркових залоз. Вузлики виростають до кількох сантиметрів і можуть бути поодинокими або множинними. Вузлики часто характеризуються часточковою структурою, і патологія частіше виявляється у літньому віці.
Будучи наслідком тривалої стимуляції надниркових залоз адренокортикотропним гормоном (АКТГ), вузлова гіперплазія надниркової залози впливає на формування автономного типу аденоми. Патологія вузлового типу належить до спадкового аутосомно-домінантного типу передачі. Чітка клінічна картина формування вузлової гіперплазії не встановлена, проте лікарі схиляються до аутоімунної теорії патогенезу. Тяжкість симптомів захворювання поступово наростає відповідно до дозрівання пацієнта. У своєму розвитку захворювання поєднує ознаки позанадниркової природи - вроджену плямисту пігментацію шкіри (синдром Карні), прояви слизового нейрофіброматозу та міксоми передсердь. Серед інших ознак патології відзначаються наступні:
- симптоми артеріальної гіпертензії (головний біль, запаморочення, чорні плями перед очима);
- порушення провідності та збудження нейронів м'язових структур (судомний стан, слабкість тощо);
- порушення функції нирок (ніктурія, поліурія).
Вузлова гіперплазія надниркових залоз диференціюється за стигмами дизембріогенезу або незначними аномаліями розвитку. Ці критерії є вирішальними для встановлення правильного діагнозу та становлять труднощі у виявленні патології, оскільки іноді лікарі не приділяють їм стільки уваги, скільки повинні.
Дифузна гіперплазія надниркових залоз
Гіперплазію надниркових залоз поділяють на дифузну, при якій зберігається форма залози, та локальну з утворенням одного або кількох вузликів.
Діагностувати дифузну гіперплазію надниркових залоз за допомогою ультразвукового дослідження досить складно; основними методами розпізнавання патології вважаються магнітно-резонансна томографія та комп'ютерна томографія. Дифузна гіперплазія може характеризуватися збереженням форми залози з одночасним збільшенням об'єму. Результати досліджень виявляють гіпоехогенні трикутні структури, оточені жировою тканиною. Часто діагностуються змішані типи гіперплазії, а саме: дифузно-вузлові форми. Клінічний перебіг може бути змитим або мати виражені симптоми з постійною слабкістю, панічними атаками, високим артеріальним тиском, надмірним ростом волосся, ожирінням.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Вузлова гіперплазія надниркових залоз
Двостороння вузлова гіперплазія надниркових залоз (також відома як вузлова) частіше виявляється у дітей та підлітків. Патологія пов'язана з явищем гіперкортицизму та синдромом Іценко-Кушинга. Причини підвищеного вироблення кортизолу кореняться в дисфункції самих надниркових залоз або викликані передозуванням глюкокортикоїдів.
Клінічна картина:
- ожиріння – нерівномірний тип, жирова тканина відкладається переважно в області шиї, живота, грудей, обличчя (звідси «місяцеподібний» овал обличчя, «клімактеричний» горб);
- атрофія м’язів – чітко помітна в ногах і плечах;
- суха, стоншена шкіра, з мармуровими та судинними візерунками, фіолетовими або пурпуровими розтяжками, ділянками гіперпігментації;
- розвиток остеопорозу – грудного та поперекового відділів хребта, компресійні переломи у поєднанні з вираженим больовим синдромом;
- виникнення серцевої недостатності та порушень серцевого ритму;
- зміни в нервовій системі – депресивний стан разом із млявістю або, навпаки, повна ейфорія;
- наявність цукрового діабету;
- Надмірний ріст волосся у жінок за чоловічим типом та розвиток аменореї.
Вузлова гіперплазія надниркових залоз має сприятливий прогноз при ранній діагностиці та лікуванні.
Мікронодулярна гіперплазія надниркової залози
Локальні або вузликові форми гіперплазії поділяються на мікро- та макронодулярні патології. Мікронодулярна гіперплазія надниркової залози розвивається на тлі активної дії адренокортикотропного гормону на клітини залози з подальшим розвитком аденоми. Надниркова залоза виробляє підвищену кількість кортизолу, а сама патологія класифікується як гормонозалежна форма хвороби Кушинга.
Гіперплазія медіальної ніжки надниркової залози
Як показує практика, інформація про надниркові залози базується на морфологічних (посмертних) параметрах. На основі даних медичного дослідження, в якому було вивчено близько 500 тіл здорових людей протягом життя (від 20 до 60 років), можна судити про стан надниркових залоз. У роботі представлені дані про форму та розміри залоз завдяки аксіальним та фронтальним зрізам (товщина зрізу 5-7 мм), що дозволяють отримати висоту медіальної ніжки надниркових залоз, а також довжину латеральної ніжки.
На основі результатів морфологічного дослідження надниркових залоз було зроблено висновок, що надниркові залози з відхиленнями від норми без дрібновузлової або дифузної гіперплазії класифікуються як аденопатія. У свою чергу, під аденопатією розуміють стан надниркової залози, при якому з часом і під впливом низки факторів формується гіперплазія або початкова стадія захворювання купується (наприклад, в результаті лікування) і залоза повертається до нормального функціонування. Слід зазначити, що відхилення в розмірах надниркових залоз, до яких належить гіперплазія медіальної ніжки надниркової залози, були виявлені у 300 осіб.
Гіперплазія кори надниркових залоз
Адреногенітальний синдром – це вроджена гіперплазія кори надниркових залоз, спричинена порушенням функції ферментів, відповідальних за біосинтез стероїдів. Ці ферменти регулюють гормони надниркових залоз і статевих залоз, тому можливе одночасне порушення гормональної секреції статевих органів.
Вроджена гіперплазія кори надниркових залоз пов'язана з різними генними мутаціями, що призводять до порушення синтезу кортизолу. Захворювання розвивається на тлі зниження рівня кортизолу, підвищення рівня АКТГ у крові та появи двосторонньої гіперплазії.
Патологію розпізнають за такими відмінними ознаками:
- переважання чоловічих рис на тлі гормонального дисбалансу;
- надмірна пігментація зовнішньої статевої області;
- ранній ріст волосся в лобковій зоні та під пахвами;
- акне;
- пізній початок першої менструації.
Необхідно диференціювати гіперплазію та пухлину надниркових залоз. Для цього проводиться гормональна діагностика – лабораторні дослідження сечі та крові для визначення рівня гормонів.
Гіперплазія надниркових залоз у дорослих
Гіперплазія надниркових залоз часто буває вродженою та виявляється у маленьких дітей, що дозволяє якомога раніше розпочати гормональну терапію. Неправильне визначення статі при народженні, а також відсутність своєчасного лікування часто призводить до різних психологічних труднощів, які відчувають пацієнти через розвиток вторинних статевих ознак.
Лікування дорослих жінок може бути необхідним для фемінізації, а чоловіків для усунення стерильності, коли яєчка атрофовані, а сперматогенез відсутній. Призначення кортизону жінкам старшого віку допомагає усунути зовнішні ознаки гіперплазії: контури тіла змінюються в результаті перерозподілу жирової тканини, риси обличчя стають жіночними, зникають вугрі, відзначається ріст грудей.
Гіперплазія надниркових залоз у дорослих пацієнток жіночої статі вимагає постійних підтримуючих доз ліків. При постійному контролі стану описані випадки овуляції, вагітності та народження здорових дітей. Початок терапії вірилізуючих симптомів у віці 30 років, овуляторний цикл може не встановитися, часто виявляються маткові кровотечі, не пов'язані з циклом. У цьому випадку призначають естрогени та прогестерон.
Форми
Гіперплазія надниркових залоз поділяється на:
- гіпертонічний;
- мужній;
- втрата солі.
Вірильний підтип пов'язаний із секреторною активністю андрогенів, що призводить до збільшення зовнішніх статевих органів, а також надмірного та раннього росту волосся, акне та швидкого розвитку м'язів. Гіпертензивна форма проявляється підвищеною дією андрогенів та мінералокортикоїдів, що негативно впливає на судини очного дна, нирок та викликає гіпертензійний синдром. Солевтратна гіперплазія зумовлена підвищеним виробленням андрогенів на тлі відсутності інших гормонів кори надниркових залоз. Цей тип патології провокує гіпоглікемію та гіперкаліємію, що загрожує зневодненням, втратою ваги та блюванням.
Гіперплазія лівої надниркової залози
Ліва надниркова залоза має серповидну форму, її верхня передня поверхня обмежена очеревиною. Гіперплазія тканини залози належить до функціонально активних пухлин (зазвичай доброякісних) та спричиняє ендокринні порушення.
Сучасна медицина відкрила механізм формування патології на клітинному та молекулярному рівні. Наведено факти, що гіперплазія лівого наднирника та вироблення гормонів взаємопов'язані зі змінами умов міжклітинної взаємодії (наявність дефектів у ділянках генів та хромосом, наявність гібридного гена або хромосомного маркера). Захворювання може бути як гормонозалежним, так і незалежним.
Показанням до хірургічного видалення є виявлення наростів понад 3 см. Ретроперитонеальна резекція проводиться лапароскопічним методом, що дозволяє мінімізувати післяопераційний період. Менші новоутворення спостерігаються для оцінки схильності вогнища гіперплазії до поширення. Крім лапароскопічного втручання, можливе використання люмботомічного доступу за Федоровим зліва.
Дифузна гіперплазія лівої надниркової залози
Дифузна гіперплазія лівої надниркової залози діагностується у більшості випадків артеріальної гіпертензії. Стан часто супроводжується головними болями, дисфункцією міокарда та патологіями очного дна. Серцеві симптоми пояснюються затримкою натрію, гіперволемією, вазоконстрикцією та підвищеним опором на периферії, активацією судинних рецепторів до пресорних впливів.
Стан пацієнта також включає м’язову слабкість, наявність судом, дистрофічні зміни м’язових і нервових структур. Часто виявляється «синдром нирок», що проявляється лужною реакцією сечі, ніктурією та сильною спрагою.
Дифузну гіперплазію лівої надниркової залози диференціюють за допомогою комп’ютерної томографії або магнітно-резонансної томографії. Ці методи обстеження дозволяють виявити зміни в залозі з достовірністю від 70 до 98%. Метою селективної флебографії є визначення функціональної активності надниркової залози шляхом отримання даних про кількість кортизолу та альдостерону в крові.
Дифузна та дифузно-вузлова гіперплазія кори пов'язана зі значним підвищенням активності надниркових залоз. Консервативна терапія в цьому випадку дає слабкі результати, тому рекомендується одностороння адреналектомія. Одночасна наявність дифузної гіперплазії та альдостерономи має найнесприятливіший результат навіть у разі хірургічного втручання.
Вузлова гіперплазія лівої надниркової залози
Явище первинного гіперальдостеронізму безпосередньо пов'язане з високим артеріальним тиском, що є важливою клінічною ознакою надлишку альдостерону в корі надниркових залоз. Варіанти захворювання: дифузна або дифузно-вузлова гіперплазія лівого наднирника/правого наднирника (може бути двосторонньою) за наявності/відсутності вторинної аденоми. Симптоми включають серцево-судинні (стрибки тиску, втрата слуху тощо), м'язові (слабкість, атрофія), ниркові (ніктурія, поліурія тощо) та нервові дисфункції (наприклад, панічні атаки).
В результаті КТ або МРТ визначається округле, гіпоехогенне утворення, яке легко прийняти за аденому. За результатами аналізів підтверджується збільшення вироблення кортизолу, альдостерону та реніну в крові. Дослідження добової сечі виявляють підвищені значення 17-КС та 17-ОКС. Зовні спостерігається посилений ріст волосся, надмірна вага, розтяжки на тілі.
Вузлова гіперплазія лівої надниркової залози може бути вилікована хірургічними методами з подальшою підтримкою стабільного стану гормоновмісними препаратами.
Вузлова гіперплазія лівої надниркової залози
У клінічній практиці широко використовуються поняття «сімейна патологія Іценко-Кушинга», «сімейний синдром Кушинга з первинним адренокортикальним аденоматозом», «первинна адренокортикальна вузликова гіперплазія», «АКТГ-неактивна хвороба Кушинга» тощо. Цей термінологічний комплекс стосується вузлової гіперплазії лівого або правого наднирника. У більшості випадків патологія має спадковий характер і передається аутосомно-домінантним шляхом. Розвиток вузлової гіперплазії підтверджується аутоімунною теорією. Особливістю захворювання є функціональна ізоляція кори наднирників, яка виявляється в крові шляхом визначення рівня кортизолу та АКТГ або за наявністю 17-ОКС у сечі.
Вузлова гіперплазія лівої надниркової залози, описана в низці досліджень, визначається ознаками синдрому Кушингоїда з маніфестною або розвиненою клінічною картиною. Найчастіше захворювання розвивається латентно з поступовим наростанням симптомів, залежно від віку пацієнта. Вузлова гіперплазія характеризується проявами позанадниркового походження, включаючи пігментні плями на шкірі, формування пухлинних процесів різної локалізації та неврологічні симптоми.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
Гіперплазія правої надниркової залози
Правий наднирник за формою нагадує трикутник, до нижньої частини якого прилягає очеревина. Гіперплазія залози – досить поширене захворювання, яке часто виявляється на запущеній стадії або після смерті пацієнта. Складність диференціації патології, якщо захворювання не є спадковим, пов'язана з безсимптомним перебігом патології. Виявити пухлину на початку розвитку можливо завдяки УЗД, МРТ або КТ. Прояви клінічних симптомів хвороби Іценко-Кушинга часто підтверджуються даними ехоскопії з визначенням ехопозитивного новоутворення на верхівці правої нирки. Для остаточного підтвердження діагнозу гіперплазії правого наднирника проводяться лабораторні дослідження крові та сечі.
Гіперплазія буває дифузною або вогнищевою. Остання форма поділяється на макро- та мікронодулярну, які при дослідженні за допомогою ультразвуку неможливо відрізнити від пухлинних процесів залози. Симптоми захворювання різняться для кожного конкретного випадку та включають артеріальну гіпертензію, цукровий діабет, м'язову слабкість, зміни у функціонуванні ниркового апарату тощо. Клінічна картина характеризується як нечітким, так і кризовим характером. Виходячи з тяжкості гіперплазії, віку пацієнта та індивідуальних особливостей, розробляється стратегія лікування, яка часто включає хірургічне втручання.
Вузлова гіперплазія правої надниркової залози
При синдромі Кушинга вузлова гіперплазія правого або лівого наднирника спостерігається майже у 50% клінічної практики. Це захворювання діагностується у пацієнтів середнього та похилого віку. Захворювання супроводжується утворенням кількох або одного вузла, розмір якого варіюється від пари міліметрів до значних розмірів у сантиметрах. Будова вузлів часткова, а в просторі між самими вузлами знаходиться вогнище гіперплазії.
Захворювання диференціюється за зовнішніми ознаками – ожиріння, витончення шкіри, м’язова слабкість, остеопороз, стероїдний діабет, зниження вмісту хлору та калію в крові, червоні смуги на стегнах, животі та грудях. Патологія може розвиватися латентно без виражених клінічних симптомів, що значно ускладнює завдання діагноста. Для класифікації патології використовуються лабораторні аналізи крові та сечі, дослідження КТ та МРТ, гістологічні тести.
Лікування гіперплазії правої надниркової залози базується на діагностичних даних та типі захворювання. У більшості випадків показана хірургічна резекція, яка дозволяє нормалізувати артеріальний тиск та повернути пацієнта до повноцінного життя.
Вроджена гіперплазія надниркових залоз
Вроджена гіперплазія класифікується за класичним та некласичним перебігом. Класичні прояви захворювання включають:
- ліпоїдна форма патології – досить рідкісне захворювання, пов’язане з дефіцитом ферменту 20.22 десмолази та дефіцитом стероїдних гормонів. У разі виживання у дитини розвивається важка надниркова недостатність та пригнічення статевого розвитку;
- вроджена гіперплазія надниркових залоз, спричинена дефіцитом 3β-гідроксистероїддегідрогенази з вираженою втратою солі. У дівчаток, через активне вироблення чоловічих статевих гормонів у період внутрішньоутробного розвитку, іноді виявляються зовнішні статеві органи, сформовані за чоловічим типом. Хлопчики можуть розвиватися за жіночим фенотипом або мати порушення статевої диференціації;
- дифузний підтип гіперплазії (відсутність 17α-гідроксилази) – діагностується дуже рідко. Патологія характеризується клінічними проявами дефіциту глюкокортикоїдів та гормонів репродуктивної системи. Діти страждають від низького артеріального тиску та гіпокаліємії, пов'язаної з відсутністю достатньої кількості іонів калію. Для дівчаток це захворювання характеризується затримкою статевого дозрівання, а для хлопчиків – ознаками псевдогермафродитизму;
- Гіперплазія дифузного типу з дефіцитом 21-гідроксилази належить до простих вірилізуючих форм.
Діагностика гіперплазії надниркових залоз
Діагностичні заходи включають клінічне обстеження, лабораторні дослідження (що забезпечують клінічну, гормональну та біохімічну картину), інструментальне та патоморфологічне обстеження. Методи дослідження для визначення функціональних показників надниркових залоз включають отримання інформації про концентрацію гормонів та їх метаболітів у сечі та крові, а також проведення певних функціональних тестів.
Лабораторна діагностика гіперплазії надниркових залоз включає два методи – імуноферментний аналіз (ІФА) та радіоімунологічний аналіз (РІА). Перший метод виявляє кількість гормонів у сироватці крові, а другий метод – наявність вільного кортизолу в сечі та кортизолу в крові. РІА, досліджуючи плазму крові, дозволяє визначити кількість альдостерону та наявність реніну. Показники включень 11-гідроксикортикостероїдів дають інформацію про глюкокортикоїдну функцію надниркових залоз. Оцінити функціонування андрогенного та частково глюкокортикоїдного компонента можна за виділенням вільного дегідроепіандростерону з сечею. Що стосується функціональних проб, то використовуються дексаметазонові проби, які допомагають диференціювати гіперплазію або пухлинні процеси надниркових залоз від станів, подібних за клінічними ознаками.
Гіперплазію надниркових залоз досліджують рентгенологічними методами: томографією, аорто- та ангіографією. До найсучасніших діагностичних методів належать: ультразвукове дослідження, комп'ютерна томографія, магнітно-резонансна томографія, радіонуклідне сканування, які дають уявлення про розміри та форму надниркової залози. У деяких ситуаціях може знадобитися проведення аспіраційної пункції, що виконується тонкою голкою під контролем ультразвуку та комп'ютерної томографії разом з цитологічним дослідженням.
Що потрібно обстежити?
Як обстежувати?
Які аналізи необхідні?
Диференціальна діагностика
Гіперплазію надниркових залоз диференціюють одразу після народження або в перші роки життя, частіше патологію виявляють у немовлят жіночої статі. Важлива роль відводиться ранній діагностиці захворювання, оскільки запущений процес має найнесприятливіший вплив на всі системи організму – травну, нервову, судинну тощо.
До кого звернутись?
Лікування гіперплазії надниркових залоз
Тактика лікування здебільшого зводиться до побудови режиму прийому гормональних препаратів. Довести перевагу певної програми введення речовин або їх комбінацій неможливо. В основному призначають глюкокортикоїди – гідрокортизон, дексаметазон, преднізолон, кортизону ацетат та різні комбінації препаратів. Причому лікування гіперплазії надниркових залоз можливе двома або трьома рівними дозами гормональних препаратів на добу, а також загальним дозуванням вранці або вдень. Для дітей із синдромом сольової недостатності рекомендуються мінералокортикоїди та одночасне збільшення добової норми споживання солі до 1-3 г. Для стимуляції формування вторинних статевих ознак дівчаткам-підліткам призначають естрогени, а хлопчикам – андрогени.
Важка гіперплазія надниркових залоз вимагає хірургічного втручання. Операції показані при виявленні зовнішніх статевих органів проміжного типу. Корекцію статевих ознак відповідно до генетичної статі бажано проводити на першому році життя маленького пацієнта за умови стабільного стану дитини.
Лікування вузлової гіперплазії надниркової залози
Основним методом лікування вузлової гіперплазії надниркових залоз є хірургічне видалення ураженої надниркової залози. Операції, що зберігають змінену надниркову залозу (резекція, енуклеація тощо), вважаються неефективними через часті рецидиви.
Серед сучасних малоінвазивних хірургічних методів виділяється лапароскопічна адреналектомія. Ендоскопічна техніка є безпечною та практичною. Екстраперитонеальна адреналектомія заслуговує на особливу увагу, з одного боку, вона вимагає більшої майстерності від хірурга, а з іншого боку, краще переноситься пацієнтами. Після такого хірургічного втручання виписка зі стаціонару можлива вже через кілька днів, а через кілька тижнів пацієнт повертається до повноцінного життя. Серед переваг лапароскопії – відсутність рубцевої поверхні, ослаблення м’язового корсету поперекової області.
Видалення надниркової залози збільшує навантаження на здоровий орган, що залишився, що робить необхідним введення замісної гормональної терапії на весь період життя. Відповідне лікування призначається, коригується за необхідності та постійно контролюється ендокринологом. Після адреналектомії слід мінімізувати фізичне та психічне навантаження, а також забути про алкоголь та снодійні засоби.
Лікування вродженої гіперплазії надниркових залоз
Вроджена гіперплазія надниркових залоз вірилізуючого типу піддається лікуванню кортизолом, кортизоном або подібними речовинами синтетичного походження. Терапія проводиться з постійним контролем добового вмісту 17-кетостероїдів відповідно до вікової норми.
Вроджену гіперплазію надниркових залоз часто лікують внутрішньом’язовими ін’єкціями кортизону. Початкову дозу коригують для пригнічення адренокортикотропної функції гіпофіза:
- діти до 2 років – 25 мг/добу;
- для дітей старшого віку та дорослих – 50-100 мг/добу.
Тривалість терапії варіюється від 5 до 10 днів, після чого кількість введеного кортизону зменшується до підтримуючої функції. Можливо, дозування залишається незмінним, але змінюється частота ін'єкцій (один раз на 3-4 дні).
Пероральне застосування кортизону поділяється на добові дози, які слід приймати 3-4 рази. Для досягнення бажаного ефекту потрібно в два або навіть чотири рази більше таблетованої речовини порівняно з рідким розчином для ін'єкцій.
Кортизон показаний немовлятам, тоді як преднізолон успішно застосовується перорально для дітей старшого віку та дорослих пацієнтів. Початкова добова доза, яка знижує вироблення 17-кетостероїдів до прийнятного рівня, становить 20 мг. Приблизно через тиждень кількість препарату зменшують до 7-12 мг/добу.
Найбільш активні глюкокортикоїдні препарати, такі як дексаметазон і тріамцинолон, не тільки не мають переваг перед традиційною терапією, але й мають виражені побічні ефекти – психоз, гіпертрихоз, прояви гіперкортицизму тощо.
Профілактика
Сімейний анамнез гіперплазії надниркових залоз будь-якого виду є фактором, що сприяє зверненню до генетика. Ряд вроджених форм патології кори надниркових залоз виявляється за допомогою пренатальної діагностики. Медичний висновок встановлюється протягом перших трьох місяців вагітності на основі результатів біопсії хоріона. У другій половині вагітності діагноз підтверджується дослідженням амніотичної рідини на рівень гормонів, наприклад, на рівень 17-гідроксипрогестерону.
Профілактика гіперплазії надниркових залоз передбачає регулярні обстеження, зокрема скринінгове обстеження новонароджених, яке дозволяє на основі дослідження капілярної крові, взятої з п'яти дитини, встановити вроджену форму гіперплазії.
Отже, у більшості випадків профілактичні заходи стосуються лише майбутніх батьків, яким слід:
- усвідомлено підходити до планування вагітності;
- пройти ретельне обстеження на можливі інфекційні захворювання;
- усунути загрозливі фактори – вплив токсичних речовин та радіації;
- зверніться до генетика, якщо у вашій родині раніше діагностували гіперплазію надниркових залоз.
Прогноз
Гіперпластичні зміни найчастіше спостерігаються в обох надниркових залозах. Збільшення об'єму залози призводить до підвищення рівня гормонів.
Гіперплазія надниркових залоз провокує деякі захворювання:
- Патологія Іценко-Кушинга – візуально діагностується ожирінням зі збільшенням верхньої частини тіла та набряком обличчя («місяцеподібна»), при цьому атрофуються м’язові структури та дерма. Синдром характеризується гіперпігментацією, акне та рясним ростом волосся. Окрім того, що виникають проблеми із загоєнням травмованої шкіри, спостерігаються порушення в опорно-руховому апараті, спостерігаються скачки артеріального тиску, виявляються розлади статевої та нервової сфер;
- Хвороба Конна – зовні себе не проявляє, пов’язана з виведенням калію з організму та накопиченням натрію. В результаті накопичується рідина, що підвищує ризик інсульту, викликає зниження чутливості, призводить до судом та оніміння кінцівок.
Гіперплазія у чоловіків лікується медикаментозно до кінця статевого дозрівання, гормональна терапія пацієнткам проводиться протягом усього життя. Жінкам з гіперплазією надниркових залоз рекомендується регулярне обстеження, обов'язкове планування вагітності та спостереження за пологовою діяльністю.
У дорослому віці прогноз при гіперплазії надниркових залоз сприятливий у разі радикального хірургічного лікування. У деяких випадках постійного лікарського контролю та регулярної гормональної терапії достатньо для стабілізації стану пацієнта та покращення якості життя.
 [ 46 ]
[ 46 ]

