Медичний експерт статті
Нові публікації
ВПЛ 18 типу: структура, патогенез, прогноз
Останній перегляд: 03.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Поява бородавок та папілом на тілі пов'язана з проникненням папіломатозного вірусу в організм. Однак не всі знають, що відносно нешкідливі новоутворення на шкірі – не єдиний прояв цього далеко не безпечного вірусу. Адже під назвою вірус папіломи людини (ВПЛ) об'єднується велика різноманітність типів інфекцій, які викликають різні захворювання, зокрема рак, з характерними симптомами. Особливо небезпечними вважаються ВПЛ 18 та 16 типів. І нам залишається лише побажати нашим читачам ніколи не знайомитися з ними близько.
Структура ВПЛ 18 типу
Коли вченим, після довгих пошуків істини, нарешті вдалося ідентифікувати таку форму життя, як віруси, вони не здивувалися, що ці мікрочастинки так довго залишалися непоміченими. Їхній малий розмір (до 500 нм) дозволяв їм проходити через різні фільтри. І навіть посів у сприятливе середовище не дав результатів, оскільки було виявлено, що віруси не можуть розмножуватися поза живою клітиною.
Віруси – це неклітинна форма живої матерії. Хоча дуже важко судити, наскільки ця матерія жива. Маючи мікроскопічні розміри та здатність проникати в живу клітину, віруси активні лише всередині людського організму або інших живих організмів, включаючи бактерії (бактерії мають власні віруси, що викликають захворювання та загибель мікроорганізмів, вони називаються бактеріофагами та використовуються в лікувальних цілях). У навколишньому середовищі віруси неактивні та не проявляють ознак життя.
Папіломавірус вражає переважно ссавців, які більше за інших живих істот підходять для впровадження та життєдіяльності вірусних частинок, які називаються віріонами. Шкіра та особливо ніжна слизова оболонка людини виявилися легко проникними для віріонів ВПЛ, тому серед людей високий відсоток вірусоносіїв. Причому, це люди різного віку, адже навіть новонароджена дитина може заразитися папіломавірусною інфекцією під час руху по статевих шляхах матері, якщо на слизовій оболонці її матки або піхви були загострені кондиломи.
ВПЛ 18 – один із 18 типів папіломавірусу з високим ризиком розвитку раку. Його віріони мають круглу форму та дуже крихітні розміри (не більше 30 нанометрів). За своїми розмірами вони близькі до великих білкових молекул.
Зазвичай живі клітини, в тому числі бактеріальні, мають у своїй структурі 2 типи нуклеїнових кислот (ДНК та РНК), які несуть генетичну інформацію про спадкові властивості. Віруси містять лише один тип НК. Папіломавірус належить до класу ДНК-вмісних вірусів.
Геном ВПЛ представлений як кільцева молекула ДНК, що складається з 2 ланцюгів, оточена білковою оболонкою (капсидом). Це найпростіша частинка, яка не має власного енергетичного обміну та не здатна до синтезу білка. Єдине, що вона може зробити, це проникнути в організм живої істоти, випадково потрапивши на шкіру, та прикріпитися до клітини хазяїна, харчуючись її енергією та поступово руйнуючи її.
Геном вірусу папіломи людини кодує два типи білків:
- ранні (вони характеризуються регуляторними та репродуктивними функціями; при ВПЛ 18 ці ж білки мають канцерогенну дію та провокують злоякісне переродження клітин хазяїна),
- пізні (це білки, що утворюють мембрану віріона).
Організм людини – це складна структура, яка забезпечує захист від різних патологічних процесів. Таким чином, ріст і розмноження клітин контролюються певними генами. Ранні білки E6 та E7 віріона ВПЛ 18 руйнують гени, що запобігають розвитку пухлинного процесу в живому організмі.
Віріони не проникають глибоко. Вони паразитують у внутрішніх шарах шкіри та слизової оболонки, вражаючи молоді та зрілі кератиноцити епідермісу. Поки вірусна частинка не проникне в клітину, вона не здатна до розмноження, її поведінка ідентична тій, що спостерігається, поки віріон знаходиться поза живим організмом. Але, проникаючи в живу клітину, яка стає джерелом живлення та енергії для віріона, вона скидає свою білкову оболонку та інтегрується в геном клітини, змінюючи його властивості. Тобто інформація, закодована в НК віріона, стає власною генетичною інформацією клітини. І ця інформація у високоонкогенних типах ВПЛ має деструктивний характер, стимулюючи постійний поділ клітин, який імунна система вже не в змозі контролювати.
У клітині, інфікованій вірусом, синтезуються нова ДНК та капсиди, які об'єднуються в нові повністю сформовані віріони з тими ж властивостями. Нові віріони захоплюють інші клітини, змінюючи їхню генетичну інформацію, як і у своїх предків.
Життєвий цикл ВПЛ 18 типу
Життєвий цикл папіломавірусу пов'язаний зі стадіями розвитку основних клітин епідермісу – кератиноцитів. Найлегше віріону проникнути в молоду клітину під час її активного поділу. Такі клітини розташовані поблизу базальної мембрани, розташованої під епідермісом (під його верхніми шарами). Але в міру дозрівання молоді кератиноцити, інфіковані вірусом, піднімаються вище, де утворюються нові віріони.
Інкубаційний період ВПЛ 18, який викликає аногенітальні бородавки, може тривати від 1 до 4 місяців і більше. Це означає, що людина, інфікована вірусом, не підозрюватиме про те, що вона носій вірусу, протягом кількох тижнів або місяців до появи перших симптомів захворювання. Але навіть поява бородавок не свідчитиме про рак. Знадобиться ще кілька років, щоб доброякісна пухлина, спричинена вірусом, трансформувалася в злоякісну.
Дуже важко передбачити, як скоро це станеться, адже все залежить від імунної системи людини та її здатності пригнічувати ріст клітин. У деяких пацієнтів злоякісне утворення клітин можна виявити вже через 5 років після зараження, іншим знадобиться 25-30 років, а в інших організм зможе впоратися з вірусом і вивести його за цей час, як це відбувається з низькоонкогенними вірусами (зазвичай протягом року майже всі такі віріони гинуть природним шляхом).
Патогенез
Сьогодні відомо понад сто типів папіломавірусної інфекції. Близько 80 з них викликають різні захворювання у людини. Але не всі вони однаково небезпечні, тому у вірусології існує поділ типів ВПЛ на високо- та низькоонкогенні. До ВПЛ 16 типу все було більш-менш спокійно, оскільки від 1 до 15 типів віруси викликали лише бородавки на тілі. Правда, типи 6, 11 та 13 також відповідають за появу генітальних кондилом на слизовій оболонці внутрішніх статевих органів у жінок, але особливої небезпеки вони не становлять.
Але починаючи з ВПЛ 16 типу, починаються проблемні віруси з високим ризиком розвитку онкологічних патологій. Усі наступні віруси становлять загрозу онкології. Окрім 16 типу, високоонкогенними вважаються 18, 31, 33, 39, 45 та деякі інші (загалом 18 типів).
Як бачимо, до цього списку також входить вірус папіломи людини 18 типу, який нас цікавить. Більше того, саме високоонкогенний ВПЛ 18, поряд з ВПЛ 16, найчастіше фігурує в гінекологічних картах як збудник раку шийки матки.
ВПЛ 18 та рак
Існує близько 40 видів папіломавірусної інфекції, які вражають сечостатеві органи, викликаючи появу загострених і плоских кондилом на слизовій оболонці. Але залежно від типу збудника, такі новоутворення можуть бути простим косметичним дефектом або раковою пухлиною.
Гострі кондиломи – це опуклі нарости на шкірі у вигляді сосочків, які можуть бути майже невідрізними за кольором від шкіри або бути дещо яскравішими за неї. При ураженні вірусом на слизових оболонках можуть спостерігатися як поодинокі кондиломи, так і множинні, що складаються з кількох близько розташованих наростів. Такі новоутворення можуть виникати в анальній області та промежині, а також на слизовій оболонці внутрішніх статевих органів у жінок.
Ці нарости дуже заразні. З такими «сосочками» ризик передачі вірусу наближається до ста відсотків. Як передається ВПЛ? Вірус папіломи людини вважається однією з найпоширеніших урогенітальних інфекцій. Зараження зазвичай відбувається під час статевого акту, але можлива також контактна передача при дотику до ураженої ділянки.
Наявність гострих кондилом не означає, що людина може захворіти на рак. Це новоутворення середньої онкогенності, які не часто призводять до онкології. Але поява плоских кондилом, які розташовані врівень з навколишньою поверхнею слизової оболонки, вже являє собою реальний ризик смертельного захворювання.
Плоскі кондиломи – рідкісне явище, яке переважно зустрічається у жінок у піхві та на шийці матки. Лікарі пояснюють появу таких новоутворень високоонкогенними типами вірусу, зокрема ВПЛ 18.
Поява кондилом на статевих органах жінок і чоловіків ще не свідчить про рак. І навіть схильність до онкології виявляється лабораторно, коли визначається тип вірусу. Наприклад, виявлення ВПЛ 6, 43 або 11 типу не викличе у лікаря особливих побоювань щодо здоров'я пацієнтки, хоча він і запропонує видалити нарости на слизовій оболонці про всяк випадок. Інша справа, якщо аналіз покаже наявність ВПЛ 18 типу.
Чим же такий небезпечний ВПЛ 18? Ми вже говорили, що цей тип вірусу папіломи людини класифікується як високоонкогенний. Більше того, це досить поширена інфекція, яка може тривалий час ховатися в організмі, руйнуючи здорові клітини, змінюючи їх генетичну інформацію та підштовхуючи їх до неконтрольованого розмноження.
За різними даними, від 70 до 90% жителів планети є носіями різних видів папіломавірусної інфекції. Серед жінок, у яких діагностовано рак матки, 2/3 були носіями вірусів 18 та 16 типів, що свідчить про те, що ці типи ВПЛ є найнебезпечнішими.
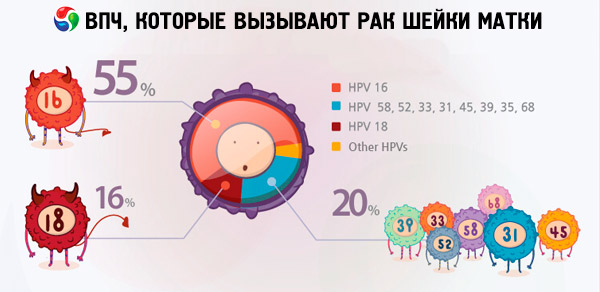
Саме ВПЛ 18 та 16 типів часто спричиняють розвиток ракових пухлин на тлі захворювань, які не викликають таких ускладнень у людей без вірусу. Наприклад, ерозія або дисплазія шийки матки можуть несподівано перерости в рак шийки матки саме через ВПЛ 16 та 18 типів. Жінки, у яких не діагностовано високоонкогенні типи папіломавірусу, можуть жити з цими патологіями багато років без особливого ризику для життя.
Але що це за паразити, які не тільки живуть за рахунок людини, а й поступово її вбивають? Спробуємо поглянути на вірус папіломи з біологічної точки зору.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Ускладнення і наслідки
Вірус папіломи людини – одна з найпоширеніших урогенітальних інфекцій. Але поки хвороба не має зовнішніх симптомів, виявити її без спеціальних досліджень неможливо. Не можна сказати, що це погано, адже поки немає проявів, робити висновки про можливі наслідки ще зарано. Існує ймовірність того, що хвороба може взагалі ніяк не проявлятися, а це означає, що її лікування буде безглуздим, адже навіть папіломи, що з’являються на тілі та слизових оболонках, можуть безслідно зникнути через деякий час.
Читайте також:
Діагностика
Коли симптоми вже з'явилися і пацієнт звертається до лікаря з цього приводу або у зв'язку з іншою проблемою, гінеколог або уролог обов'язково зверне увагу на появу наростів у таких незвичайних місцях, як статеві органи та анус, під час фізикального огляду. Якщо такі новоутворення з'являються в роті (гортані та голосових зв'язках), їх виникнення також може зацікавити терапевта або ЛОР-фахівця.
При обстеженні жінок підозра на вірус папіломи може виникнути при виявленні ерозії шийки матки (особливо якщо вона довго не лікувалася), гіперпластичних процесів біля входу в цервікальний канал, кістозних утворень, що активно збільшуються в розмірах. У чоловіків уролог або андролог зверне увагу на появу плям і бляшок в області головки та тіла статевого члена пацієнтки.
Фізикальний огляд ураженої ділянки дозволяє запідозрити (з достатньою точністю) папіломавірусну інфекцію. Але водночас лікар не може на око визначити, який саме штам вірусу спричинив появу специфічних зовнішніх симптомів. Зазвичай при ВПЛ 18 або 16 типу на слизовій оболонці з'являються плоскі кондиломи, але в більшості випадків у одного пацієнта виявляється одразу кілька штамів вірусу, а це означає, що на слизовій оболонці можуть з'являтися також загострені кондиломи (одиничні або множинні) та аногенітальні бородавки.
У таких умовах дуже важко визначити, які типи вірусу є у конкретного пацієнта. Але це необхідно зробити, оскільки окрім безпечних низькоонкогенних штамів, можуть бути виявлені також типи із середньою або високою онкогенністю, які можуть перетворити нешкідливе новоутворення на ракову пухлину.
Діагностика ВПЛ не обмежується лише зовнішнім оглядом. Для виявлення вірусу в організмі та визначення його типу практикується наступне:
- Вивчення тканин слизової оболонки внутрішніх статевих органів за допомогою спеціального мікроскопа (кольпоскопія). Цей метод дозволяє ретельно оглянути ураження та виявити не тільки загострені кондиломи (вони зазвичай видно неозброєним оком), але й плоскі. За допомогою кольпоскопії лікарі можуть ретельно вивчити тканини з диспластичними процесами та їх реакцію на спеціальні реактиви (проба Шиллера): розчин Люголя або оцет (3% водний розчин). Якщо є злоякісні клітини, уражена ділянка набуває білястого відтінку.
- Мікроскопія мазка (цитологічне дослідження біоматеріалу, взятого з поверхні слизової оболонки піхви, цервікального каналу або уретри). Цитологія у випадку папіломавірусної інфекції не відіграє вирішальної ролі в діагностиці захворювання. Однак вона дозволяє виявити змінені клітини (койлоцити та дискератоцити) та судити про ступінь розвитку злоякісного процесу на основі їх кількості.
- Гістологічне дослідження – це також тканинна мікроскопія, але біоматеріалом є вже не слиз, а невеликий шматочок ураженого епідермісу та глибших тканин, взятий під час гінекологічного або урологічного огляду (біопсії). Такий аналіз проводиться, якщо цитологія показує сумнівний або позитивний результат. Це найточніший метод виявлення онкологічних захворювань.
- Аналіз крові на антитіла. Цей тест є показовим навіть тоді, коли зовнішніх проявів вірусної інфекції ще немає, але вірус вже потрапив в організм людини та може циркулювати гематогенним шляхом (через кров). Тест дозволяє ідентифікувати вірус папіломи людини, але не може визначити ступінь інфекції (кількісні показники віріонів) та тип вірусу безпосередньо зі 100% точністю.
- Пап-тест. Цей тест актуальний не тільки для жінок з підозрою на рак шийки матки, але й для виявлення ВПЛ 18 у чоловіків. Як і вогнища дисплазії, новоутворення на пенісі змащуються 3% розчином оцтової кислоти. Позитивний тест на ВПЛ 18 покаже правильну судинну мережу в області нанесення реагенту.
- Тест на ВПЛ Digene або гібридний метод захоплення. Інноваційна методика, що дозволяє диференціювати високоонкогенні штами вірусу папіломи від низькоонкогенних. Проводяться два тести. Один (395) визначає низькоонкогенні типи ВПЛ, а інший (394) – високоонкогенні типи ВПЛ, включаючи ВПЛ 18 та 16.
Зазвичай це дослідження проводиться в поєднанні з цитологічним аналізом мазка.
- ПЛР-аналіз (полімеразна ланцюгова реакція, ПЛР-тест) – це не новий, багаторазово перевірений метод виявлення високоонкогенних типів вірусу папіломи людини: ВПЛ 18, 16, 31, 33, 56 тощо, що дозволяє виявляти небезпечні захворювання вже на ранніх стадіях. Як біоматеріал використовується мазок зі слизової оболонки, рідше кров або сеча.
Сьогодні ПЛР-тестування є найпопулярнішим і найточнішим аналізом, який дозволяє виділити ДНК вірусу. Воно визначає не тільки тип і вид вірусу, але й його кількість.
Структура ПЛР-тесту розрізняє:
- ПЛР на ВПЛ 16 та 18 якісна (визначення високоонкогенних штамів вірусу)
- ПЛР ВПЛ з генотипуванням (визначення генотипу вірусу, необхідне для ефективного лікування, з урахуванням стійкості виявленого штаму до препаратів),
- Кількісна ПЛР на ВПЛ 18 (визначення ступеня інфікування або кількості віріонів) та деякі інші варіанти дослідження, включаючи комбіновані.
Якісний тип дослідження дозволяє визначити лише наявність певного штаму вірусу в організмі. Розшифровка результатів на ВПЛ 18 або інший тип вірусу міститиме одне зі слів: «позитивний» або «негативний». Наприклад, ВПЛ 16 18 позитивний (+), якщо в біоматеріалі виявлені фрагменти ДНК вірусу, або ВПЛ 16 18 негативний (-), якщо їх не виявлено.
Щоб з'ясувати, наскільки серйозна ситуація при виявленні високоонкогенних штамів вірусу, необхідно провести додатковий кількісний аналіз. Тут все залежатиме від імунітету людини (як загального, так і місцевого). Чим слабша імунна система, тим більша кількість віріонів у біоматеріалі буде виявлена.
Аналізатор під час ПЛР-тестування дозволяє виявити понад 0,3 копії ДНК ВПЛ на мл, що вважається нормою для ВПЛ 18, оскільки менша кількість копій вже не має клінічного значення та не здатна викликати серйозну патологію.
Виявлення мінімальної кількості ДНК вірусу папіломи саме по собі свідчить про хороший імунітет. Але також можливо, що зараження могло статися зовсім недавно (у цьому випадку результат ПЛР буде визнано сумнівним), тому через деякий час, за рекомендацією лікаря, варто пройти повторний тест.
Коли йдеться про рак шийки матки, найпоширенішими типами папіломавірусної інфекції, що фігурують у результатах досліджень, є 16 та 18. У чому різниця між ВПЛ 16 та ВПЛ 18, оскільки обидва типи вірусу вважаються високоонкогенними та звинувачуються у розвитку раку шийки матки? Потрібно сказати, що ступінь онкогенності цих штамів вірусу не однаковий. За деякими інтернет-джерелами, ВПЛ 16 вважається найнебезпечнішим, на нього припадає 50% випадків виявлення раку, тоді як ВПЛ 18 є винуватцем цього небезпечного захворювання лише у 10% випадків.
Однак зарубіжні вчені, провівши низку досліджень, дійшли висновку, що винуватцем розвитку інвазивних аденокарцином (а саме цей тип раку шийки матки лікарі виявляють у більшості пацієнток) у більшості випадків все ж є ВПЛ-18, а в тих випадках, коли виявляються обидва штами вірусу, 18-й тип сприяє швидкому прогресуванню захворювання. У випадку неінвазивних типів залозистого раку, що вражають не тільки репродуктивну систему, а й інші органи, провідна роль належить ВПЛ-16.
Поява ранніх диспластичних процесів у матці під час досліджень у деяких випадках спостерігалася ще до впровадження геному ВПЛ 16 у клітину, і це свідчить про те, що інтеграція цього типу вірусу в клітини живого організму не є необхідною умовою для розвитку захворювання. Патологічний процес починається ще до появи його перших ознак.
Але розвиток тяжкої дисплазії шийки матки 3 ступеня, яка часто переростає в інвазивну аденокарциному, у більшості випадків передбачав інтеграцію в клітину ВПЛ 18 та інших типів папіломавірусної інфекції, що викликають патологічні процеси в матці (високоонкогенні ВПЛ 31, 33, 52b, 58 та низькоонкогенні ВПЛ 6 та 11). Це необхідно для передачі їй своєї генетичної інформації, яка згодом змінить її властивості та перетворить її на ракову пухлину.
Але навіть впровадження високоонкогенного вірусу в клітину не завжди викликає рак. Лише у 1 зі 100 жінок з дисплазією згодом діагностують рак шийки матки. Все залежить від тривалості перебування вірусу в організмі та його здатності експресувати канцерогенні гени E6 та E7 (їх впровадження в геном клітини-хазяїна та передачі інформації, що викликає мутації), активації механізмів трансформації жіночого статевого гормону естрадіолу в 16α-ОН стерон, наявності або відсутності множинних мутаційних пошкоджень хромосом живої клітини. Таким чином, онкологічні захворювання на тлі папіломавірусної інфекції розвиваються лише за одночасної взаємодії кількох факторів, що створюють благодатний ґрунт для початку процесу злоякісного переродження клітин.
Профілактика ВПЛ 18 типу
Паліломавірусна інфекція – проблема, близька багатьом людям. І це підтверджують відповідні інтернет-ресурси, де ті, у кого діагностували високоонкогенні типи вірусу, діляться своїми бідами та просять поради, що робити далі, як боротися з цим маленьким паразитом, який може спричинити страшну хворобу.
Не менше стурбовані й ті люди, у яких у родині чи серед близьких друзів є носії вірусу. Їхні пости передають занепокоєння за життя своїх близьких, але водночас вони турбуються про їхнє здоров'я, усвідомлюючи, що вірус досить заразний. І хоча основним шляхом передачі вірусу вважається статевий (особливо за наявності зовнішніх проявів), а це означає, що небезпека становить переважно для статевих партнерів, люди розуміють, що віріони ВПЛ також можуть бути знайдені в крові чи інших фізіологічних рідинах і виділеннях хворого. Саме це багатьох лякає, змушуючи обмежувати спілкування з носієм вірусу.
Насправді, ризик передачі інфекції контактним шляхом мінімальний. Немає точних доказів того, що контактно-побутовий шлях має значення в цьому випадку, тому лікарі взагалі не враховують його. При поцілунках вірус може передаватися лише за наявності у одного з партнерів папіломавірусних новоутворень у горлі, але навіть там це зазвичай відбувається в результаті орального сексу. Тобто все знову зводиться до статевого контакту: орального, вагінального та ректального, який може оселити вірус у прямій кишці.
І знову ж таки, наявність вірусу в організмі не є показником того, що людина згодом стане клієнткою онкологічної клініки. Варто пам'ятати той факт, що серед жінок з ВПЛ 16 або 18 лише 1% хворіє на рак шийки матки, тому не варто надто засмучуватися через зараження вірусом і заздалегідь ставити крапку на своєму житті. Депресія та зайві хвилювання можуть лише погіршити ситуацію.
Набагато логічніше регулярно відвідувати гінеколога або дерматовенеролога, проходити призначений ними курс лікування та надалі бути більш вибірковим у виборі статевого партнера.
Які профілактичні заходи можна рекомендувати тим, у кого не діагностували папіломавірусну інфекцію, щоб її не виявили в майбутньому:
- Раз на рік, а ще краще – кожні півроку, потрібно проходити огляд у гінеколога (жінки) або уролога/андролога (чоловіки), навіть якщо немає симптомів захворювання. Таке обстеження особливо важливе для тих, у кого в родині були випадки раку, що свідчить про схильність до них.
- Рекомендуємо бути більш уважними у виборі сексуального партнера. Нехай це буде один, але надійний партнер, який не втече на бік, ніж багато сумнівних. Необхідно пам'ятати, що людина може навіть не підозрювати про свою хворобу, але вже бути джерелом небезпеки, будучи носієм вірусу. Наприклад, жінки не можуть візуалізувати стан слизової оболонки внутрішніх статевих органів, а це означає, що навіть поява внутрішніх кондилом може довго залишатися непоміченою. А чоловік, навіть за відсутності зовнішніх проявів, повинен розуміти, що для партнерки з ослабленим імунітетом він все одно є фактором ризику зараження, адже навіть 1 віріон здатний згодом відтворити величезну кількість клонів.
- Якщо у одного із статевих партнерів є ВПЛ 18 або 16, але під час загострення інфекції, йому слід обмежити статеві контакти до зникнення ознак захворювання. Надалі рекомендується використовувати такий надійний засіб захисту від різних інфекцій, як презерватив. Залишається питання, чи може презерватив повністю затримати поширення інфекції, але ризик зараження значно нижчий, що також важливо.
- Інтимна гігієна до і після статевого акту також вважається профілактичним заходом проти інфекцій. І це стосується не лише вірусів, а й не менш небезпечних інфекцій, що викликають захворювання, що передаються статевим шляхом.
- Міцний імунітет – головна умова здоров’я організму, адже наша імунна система, якщо вона працює належним чином, може захистити нас від різних напастей. І навіть якщо високоонкогенним типам папіломавірусу вдасться проникнути глибоко в тканини організму, імунна система не дозволить їм розмножуватися та провокувати патологічні процеси. Будь-яка інфекція може активно проявлятися в організмі лише на тлі зниженого імунітету. Це означає, що ми повинні в першу чергу подбати про здоров’я імунної системи.
Правильне харчування, здоровий та активний спосіб життя, відмова від шкідливих звичок, загартовувальні процедури, своєчасне лікування будь-яких захворювань, щоб запобігти їх переходу в хронічну форму, що сильно впливає на імунну систему – це запорука міцного імунітету та профілактики вірусних захворювань будь-якої етіології.
- Оскільки стрес вважається сильним фактором, що послаблює захисні сили організму, потрібно навчитися правильно реагувати на стресові ситуації. Якщо людина не може самостійно впоратися зі своїми почуттями та емоціями, ніколи не соромно звернутися за допомогою до спеціаліста – психолога, що давно практикується в зарубіжних країнах, але досі не стало модним у нас на батьківщині.
- Вакцинація – один із найнадійніших способів запобігання багатьом інфекціям. У наш час винайдено багато вакцин від різних захворювань, і папіломавірусна інфекція не є винятком. І якщо раніше вакцина діяла переважно проти ВПЛ 6 та 11 типів, то сьогодні вже існує кілька вакцин, які можуть запобігти зараженню високоонкогенними ВПЛ 16 та 18 типами.
Поговоримо детальніше про вакцинацію, яку слід розуміти не як терапевтичний захід, а як профілактичний засіб проти вірусної інфекції. У зарубіжних країнах ця практика вже поставлена на широку основу. Наприклад, у Фінляндії вакцинація проти ВПЛ вважається обов'язковою для всіх дівчаток, яким виповнюється 10 років.
У нашій країні вакцинація є добровільною. Лікарі можуть запропонувати лише такий профілактичний захід, а людина сама вирішує, чи може вона собі дозволити купити вакцину, вартість якої становить від 750 гривень і вище.
Сьогодні лікарі пропонують нашим співвітчизникам переважно 2 види вакцин, які можуть запобігти зараженню основними типами папіломавірусу, що викликають появу новоутворень на слизовій оболонці статевих органів (6, 11, 16 та 18). Це вакцини «Гардасил» та її дешевший аналог «Церварикс».
Профілактичний курс складається з 3 ін'єкцій. Інтервал між першою та другою вакцинацією становить 1 місяць. Третя ін'єкція робиться через шість місяців після першої. Процедура триває близько години, протягом якої лікарі роблять укол і спостерігають за реакцією пацієнта. Вакцинація дітей віком до 18 років проводиться лише у присутності батьків. Після повного курсу вакцинації пацієнт залишається захищеним протягом 3-6 років, незалежно від віку.
Виробники вакцин рекомендують починати вакцинацію у віці 9-10 років, як зазначено в інструкціях до препаратів. Але лікарі вважають, що такий захід буде актуальним для всіх дівчат, молодих жінок та жінок віком від 9 до 26 років, а також для хлопчиків віком від 9 до 15-17 років. За бажанням, чоловіки, які піклуються про своє здоров'я, також можуть звернутися за вакцинацією у молодому віці (вакцина Гардасил). Ефективність обох вакцин становить близько 99%.
Слід сказати, що якщо інфекція вже присутня в організмі, вакцинація не буде корисною, оскільки вона не впливає на перебіг захворювання. Лікування вірусної інфекції слід проводити іншими препаратами, призначеними для цієї мети. А вакцинація є ефективним профілактичним заходом.
Але цей захід має свої недоліки. Підлітки, які пройшли вакцинацію, починають почуватися невразливими, нехтують елементарними контрацептивними заходами (мова йде про презервативи), не дуже замислюються про здоров'я свого статевого партнера, «колекціонують» статевих партнерів тощо, вважаючи, що їм нічого не загрожує. З часом така поведінка може стати звичкою, але вакцина має обмежений термін дії, і лікарі зазвичай дають 99% гарантію на 3 роки. Далі, така нерозбірлива статева поведінка може призвести до зараження папіломавірусом.
Прогноз
Прогноз захворювань, спричинених папіломавірусною інфекцією, залежить від багатьох факторів, основними з яких є спадкова схильність та гормональний фон. Це особливо актуально для жінок, у яких порушений синтез жіночого гормону естрогену та його метаболізм. Чим раніше виявлено інфекцію, тим легше запобігти неприємним та небезпечним наслідкам її розмноження.
Але навіть якщо у пацієнта вже з'явилися зовнішні симптоми захворювання, це не привід для паніки. По-перше, за відсутності ВІЛ-інфекції хвороба відступає навіть від прийому імуномодуляторів, особливо якщо попередньо пролікувати утворені кондиломи та аногенітальні бородавки. Найгірший прогноз у людей з імунодефіцитом, оскільки їхній організм просто не здатний боротися з інфекцією, тому будь-які інфекційні захворювання у таких пацієнтів протікають з ускладненнями.
По-друге, поява кондилом або розвиток диспластичних процесів у матці сама по собі не свідчить про онкологію. Зазвичай, перш ніж доброякісне новоутворення перетвориться на злоякісне, проходить не менше 5 років. За цей час можна успішно пройти не один курс лікування, що може запобігти таким небезпечним наслідкам.
Інша справа, якщо жінка не звертається до лікаря протягом 5-10 років після зараження папіломавірусною інфекцією, і хвороба прогресує. Але тут є один момент, небезпека раку шийки матки часто переоцінюється. Якщо хворобу виявляють на першій стадії, то виживаність у цьому випадку становить 90-92%, що значно вище, ніж при багатьох інших видах раку. Однак на третій стадії ймовірність успішного лікування вже знижується втричі.
Слід сказати, що жінки (не кажучи вже про чоловіків) встигають запобігти можливим ускладненням ВПЛ 18. Процес розвивається нестрімко, а значить, завжди є шанс зупинити його до настання сумних наслідків. І хоча вивести вірус з організму дуже проблематично, завжди є спосіб мінімізувати його негативний вплив.
Трохи історії
До кінця 19 століття людство було в розгубленості. Люди хворіли та вмирали, але лікарі не могли зрозуміти, що викликає все нові й нові хвороби, які не піддавалися лікуванню існуючими на той час ліками. Одні люди помирали від грипу, а на тілі інших з'являлися дивні загострені нарости. І лікарі не могли відповісти, що саме стало причиною цих патологій, оскільки лабораторні дослідження того часу не могли ідентифікувати збудника.
І таким невловимим патогеном виявилися віруси. Це слово використовувалося для позначення мікроскопічних частинок, розмір яких виявився в сто разів меншим за розмір бактеріальної клітини. Їх відкрив російський вчений Дмитро Йосипович Івановський у 1892 році, хоча назву новій формі життя дали дещо пізніше.
З того часу почали активно з'являтися розробки в науці, яка у 20 столітті вже називалася вірусологією. Саме в цьому столітті було відкрито багато вірусів, які виявилися збудниками жовтої лихоманки, віспи, поліомієліту, гострих респіраторних вірусних інфекцій та грипу, ВІЛ-інфекції, раку тощо.
Слід сказати, що людство дізналося про папіломавірусну інфекцію ще з XIX століття. Згадки про кондиломи та бородавки можна знайти ще в працях давньогрецьких лікарів (I століття до нашої ери). Там також зазначалося, що захворювання передається статевим шляхом. Але самого збудника кондилом не вдавалося знайти ще два десятиліття.
Лише в середині 20 століття стало відомо, що причиною бородавкоподібних наростів на шкірі та слизових оболонках є вірус, коли ці мікроскопічні частинки були виділені з бородавок, а пізніше з папілом, що утворювалися на слизовій оболонці статевих органів. Але вперше вірус папіломи був виділений у 1933 році завдяки американському вірусологу Річарду Шопу.
Подальший розвиток вірусології як науки показав, що існує не один, а кілька типів ВПЛ. Вони називаються ВПЛ 6, ВПЛ 18, ВПЛ 35, ВПЛ 69 тощо. Деякі типи, потрапивши в організм людини, приживаються, але ніяк себе не проявляють. Вони є майже у всіх нас, але ми не підозрюємо, що є носіями вірусу. Інші типи можна назвати не просто паразитами, а ворогами людини, оскільки вони здатні викликати найнебезпечніші захворювання.

