Тімом у дорослих і дітей
Останній перегляд: 23.04.2024

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
Серед досить рідкісних новоутворень фахівцями виділяється Тімом, яка представляє собою пухлина епітеліальної тканини тимуса - одного з основних лімфоїдної-залізистих органів імунної системи.
Епідеміологія
Серед всіх ракових захворювань частка пухлин вилочкової залози - менше 1%. Частота утворення Тімом оцінюється ВООЗ в 0,15 випадків на 100 тис. Чоловік. А, наприклад, в Китаї, загальна захворюваність злоякісної Тімом становить 6,3 випадку на 100 тис. Чоловік. [1]
Тімом переднього середостіння, на яку припадає 90% всіх пухлин вилочкової залози, становить 20% пухлин даної локалізації - у верхній частині грудної клітини, під грудиною.
В інших випадках (не більше 4%) пухлина можуть виникати на інших ділянках, і це Тімом середостіння.
Причини тімом
Біологія і класифікація неоплазий, пов'язаних з тимусом, відносяться до складних питань медицини, і їй досі невідомі точні причини Тімом вилочкової залози. Ця пухлина з однаковою частотою виявляється у чоловіків і у жінок, і частіше виявляється Тімом у дорослих людей зрілого віку.
А ось пухлина вилочкової залози у молодих, а також Тімом у дітей буває рідко. Хоча тимус (вилочкова залоза) найбільш активний саме в дитинстві, оскільки формується імунна система вимагає великої кількості Т-лімфоцитів, які виробляються даної залозою.
Тимус, досягаючи найбільшого розміру в пубертатний період, у дорослих поступово інволюціонірует (скорочуючись в розмірах), та її функціональна активність мінімальна.
Більше інформації в матеріалі - Фізіологія вилочкової залози (тимуса)
Фактори ризику
Призводять до розвитку Тімом спадкові або екологічні фактори ризику теж не виявлено. І на сьогоднішній день факторами ризику, підтвердженими клінічної статистикою, вважають вік і етнічну приналежність.
Ризик даного типу новоутворень ростемо з віком: Тімом частіше спостерігаються і у дорослих 40-50 років, а також після 70 років.
За даними американських онкологів, в США ця пухлина найбільш поширена серед представників азіатської раси, афроамериканців і вихідців з островів Тихого океану; найрідше Тімом виявляється у білошкірих і латиноамериканців. [2]
Патогенез
Як і причини, патогенез Тімом поки залишається загадкою, але дослідники не втрачають надії її розгадати і розглядають різні версії, включаючи УФ-опромінення і радіацію.
Тимусом продукуються Т-лімфоцити, забезпечується їх міграція в периферичні лімфоїдні органи, а також індукується вироблення антитіл В-лімфоцитами. Крім того, даний лімфоїдної-залозистий орган секретує гормони, які регулюють диференціювання лімфоцитів і складні взаємодії Т-клітин в тимусі і тканинах інших органів.
Тімом відноситься до епітеліальних пухлин і росте повільно - з проліферацією нормальних або видозмінених мозкових епітеліальних клітин (схожих з нормальними). Фахівці відзначають, що епітеліальні клітини, з яких складається злоякісна тимома, можуть не мати типових ознак злоякісності, що визначає цитологічні особливості даної пухлини. І її злоякісне поведінку, що спостерігається в 30-40% випадків, полягає в інвазії в навколишні органи і структури.
Аналіз зв'язку Тімом з іншими захворюваннями показав, що практично всі вони мають аутоімунний характер, що може свідчити про порушення толерантності імунокомпетентних клітин і формуванні стійкої аутоімунної реакції (клітинної аутореактівние). Найчастіше зв'язаний стан (у третини пацієнтів) - міастенія при тимомі. Myasthenia gravis пов'язана з наявністю аутоантитіл до ацетилхолінових рецепторів нервово-м'язових синапсів або до ферменту м'язової тирозинкіназ.
Також встановлена кореляція пухлин даного типу з такими одночасно протікають аутоімунні захворювання, як: поліміозит і дерматоміозит, системний червоний вовчак, аплазія еритроцитів (у половини пацієнтів), гипогаммаглобулинемия (у 10% пацієнтів), бульозні дерматози (пухирчатка), перніціозна або мегалобластна анемія ( хвороба Аддісона), неспецифічний виразковий коліт, хвороба Кушинга, склеродермія, дифузний токсичний зоб, тиреоїдит Хашимото, неспецифічний аортоартеріїт (синдром Такаясу), синдром Шегрена, гіперпараті реоідізм (надлишок ПТГ), хвороба Симмондса (пангипопитуитаризм), синдром Гуда (комбінований В- і Т-клітинний імммунодефіціт).
Симптоми тімом
У 30-50% випадків симптоми зростання пухлини епітеліальної тканини тимуса відсутні, і, як відзначають рентгенологи, випадково виявляється Тімом на рентгенограмі грудної клітини (або КТ) - при обстеженні, проведеному з іншого приводу.
Якщо пухлина проявляє себе, то перші ознаки відчуваються у вигляді дискомфорту і тиску в грудях і загрудинної просторі, до яких можуть приєднуватися задишка, постійний кашель, біль у грудях невизначеного характеру і інші ознаки синдрому верхньої порожнистої вени .
Пацієнти, у яких є міастенія при тимомі, скаржаться на втому і слабкість (наприклад, їм важко підняти руку, щоб зачесатися), двоїння в очах (диплопія), труднощі при ковтанні (дисфагію), опущення верхніх повік (птоз). [3], [4]
Стадії
Зростання Тімом і ступінь її інвазивності визначається стадіями:
I - пухлина повністю інкапсульовані і не проростає в жирові тканини середостіння;
IIA - присутність пухлинних клітин поза капсули - мікроскопічне проникнення через капсулу в навколишнє жирову тканину;
IIB - макроскопічна інвазія через капсулу;
III - макроскопічне вторгнення в сусідні органи;
IVA - є плевральні або перикардіальні метастази;
IVB - наявність лімфо або гематогенних метастазів у внегрудние області.
Форми
Поведінка цих пухлин непередбачувано, і більшість з них здатні розвиватися як рак і поширюватися за межі залози. Так що Тімом можуть бути доброякісними або злоякісними; злоякісної (або інвазивної) Тімом називають пухлини, провідні себе агресивно. Більшість західних фахівців відносять тімому до злоякісної неоплазії. [5]
Об'єднавши і систематизувавши колишні класифікації пухлин тимуса, експерти ВООЗ всі види Тімом розділили залежно від їх гістологічного типу.
Тип А - мозкова Тімом, що складається з пухлинних епітеліальних клітин тимуса (без ядерної атипії); в більшості випадків пухлина інкапсульована, овальної форми.
Тип AB - змішана Тімом, в якій є суміш веретеноподібних і округлих епітеліальних клітин або лімфоцитарні і епітеліальних компонентів.
Тип B1 - кортикальна тимома, що складається з клітин, схожих на епітеліальні клітини заліза і її кори, а також зон, що мають схожість з мозковим речовиною тимуса.
Тип В2 - коркова Тімом, новостворена тканина якої має набряклі епітеліоретікулярние клітини з пузирчастими ядрами і масиви Т-клітин і В-клітинних фолікул. Пухлинні клітини можу накопичуватися близько судин тимуса.
Тип B3 - епітеліальна або сквамоідная Тімом; складається з пластинчато зростаючих полігональних епітеліоцитів з або без атипії, а також непухлинних лімфоцитів. Вважається добре диференційованої карциномою тимуса.
Тип С - карцинома тимуса з гістологічної атипией клітин.
Коли Тімом поводиться агресивно з інвазією, її іноді називають злоякісної.
Ускладнення і наслідки
Наслідки і ускладнення Тімом обумовлені здатністю даних новоутворень вростати в прилеглі органи, що призводить до порушення їх функцій.
Метастази зазвичай обмежуються лимфоузлами, плеврою, перикардом або діафрагмою, а екстраторакальное (внегрудное) метастазування - в кістки, скелетні м'язи, печінку, черевну стінку - спостерігається рідко.
При наявності Тімом у пацієнтів майже вчетверо підвищений ризик розвитку онкології, і вторинні злоякісні новоутворення можуть бути в легенях, щитовидній залозі, лімфатичних вузлах.
Крім того, Тімом - навіть після повної резекції - може рецидивувати. Як показує клінічна практика, через 10 років після видалення рецидиви Тімом трапляються в 10-30% випадків.
Діагностика тімом
Крім анамнезу та огляду, діагностика Тімом включає цілий комплекс обстежень. Призначаються аналізи направлені як на виявлення пов'язаних захворювань і наявності паранеопластического синдрому , так і на визначення можливого поширення пухлини. Це загальний і повний клінічний аналіз крові, аналіз на антитіла, на рівень тиреоїдних гормонів і паратгормона, АКТГ і т.д. [6]
Інструментальна діагностика передбачає візуалізаціюспутем обов'язкової рентгенографії грудної клітини (в прямій і бічній проекції), УЗД і комп'ютерної томографії. Також може виникнути необхідність в проведенні торакальної МТР або ПЕТ (позитронно-емісійної томографії).
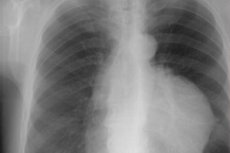
Тімом на рентгенограмі має вигляд овальної рівно або злегка хвилясто окресленої тіні - дольчатой щільності м'яких тканин, злегка зрушеною в сторону щодо середини грудної клітки.
Тімом на КТ має вигляд значного за обсягом скупчення неопластической тканини в області середостіння.
За допомогою тонкоголкової аспіраційної біопсії (під контролем КТ) отримують зразок тканини пухлини для його гістологічного дослідження. Хоча можливість максимально точно визначити тип новоутворення дає тільки післяопераційна гістологія - після його видалення: через гістологічної гетерогенності Тімом, яка ускладнює віднесення їх до певного типу.
Диференціальна діагностика
Диференціальна діагностика повинна враховувати ймовірність наявності у пацієнта: тимомегалії, гіперплазії тимуса, тімоліпоми, лімфоми, вузлової форми загрудинної зоба, перикардіальної кісти або туберкульозу внутрішньогрудних лімфатичних вузлів .
До кого звернутись?
Лікування тімом
Як правило, лікування епітеліальної пухлини вилочкової залози I стадії починається з того, що проводиться операція з видалення Тімом (шляхом повної серединної стернотомии) з одночасною резекцією тимуса - тімектомія. [7]
Хірургічне лікування пухлини II стадії також полягає в повному видаленні тимуса з можливою ад'ювантної променевої терапією (для новоутворення високого ризику).
На стадіях IIIA- IIIB і IVA комбінуються: операція (в тому числі з видаленням метастазів в плевральній порожнині або легких) - до або після курсу хіміотерапії або опромінення. Перфузійну хіміотерапію, таргетной і променеву терапію можуть використовувати в тих випадках, коли видалення пухлини не дає очікуваного ефекту, або ж пухлина особливо інвазивна. [8]
Для хіміотерапії застосовуються Доксорубіцин, Цисплатин, Вінкристин, Сунітініб, Циклофосфамід і інші ліки проти раку . Хіміотерапію проводять всім неоперабельним пацієнтам. [9], [10], [11]
Лікування Тімом на стадії IVB здійснюється за індивідуальним планом, оскільки загальні рекомендації не розроблені.
Прогноз
Тімом ростуть повільно, і перспективи благополучного лікування набагато вище, коли новоутворення виявлено на ранніх стадіях.
Зрозуміло, що для Тімом III-IV стадії - в порівнянні з пухлинами III стадій - прогноз менш благополучний. Згідно зі статистикою American Cancer Society, якщо виживаність протягом п'яти років при I стадії оцінюється в 100%, при II - в 90%, то при III стадії Тімом залишає 74%, а при IV - менше 25%.

