Медичний експерт статті
Нові публікації
Ахондроплазія
Останній перегляд: 12.07.2025

Весь контент iLive перевіряється медичними експертами, щоб забезпечити максимально можливу точність і відповідність фактам.
У нас є строгі правила щодо вибору джерел інформації та ми посилаємося тільки на авторитетні сайти, академічні дослідницькі інститути і, по можливості, доведені медичні дослідження. Зверніть увагу, що цифри в дужках ([1], [2] і т. д.) є інтерактивними посиланнями на такі дослідження.
Якщо ви вважаєте, що який-небудь з наших матеріалів є неточним, застарілим або іншим чином сумнівним, виберіть його і натисніть Ctrl + Enter.
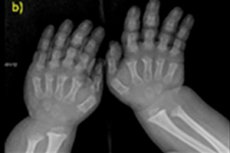
Існує багато рідкісних вроджених захворювань, і одним з них є порушення росту кісток – ахондроплазія, що призводить до вираженої непропорційної низькорослості.
У розділі про аномалії розвитку МКХ-10 код цього типу спадкової остеохондральної дисплазії з дефектами росту трубчастих кісток та хребта – Q77.4 [ 1 ].
Епідеміологія
Щодо поширеності ахондроплазії, статистичні дані різних досліджень неоднозначні. Одні стверджують, що ця аномалія зустрічається в одного новонародженого з 10 тисяч, інші – в одного з 26-28 тисяч, а ще інші – у 4-15 випадках зі 100 тисяч. [ 2 ]
Також є інформація, що коли батькові понад 50 років, частота ахондроплазії у дітей становить один випадок на 1875 новонароджених.
Причини ахондроплазії
Причиною ахондроплазії є порушення остеогенезу, зокрема, один з видів внутрішньоутробної осифікації діафізів трубчастих кісток скелета - ендохондральна осифікація, під час якої хрящ модифікується в кісткову тканину. Детальніше див. - Розвиток і ріст кісток
Порушення осифікації довгих кісток, тобто фетальна ахондроплазія, виникає через мутації в гені мембранної тирозинкінази – рецепторі 3 фактора росту фібробластів (FGFR3 на хромосомі 4p16.3), що впливає на ріст і диференціацію клітин. Наявність мутацій FGFR3 пов'язана з генетичною нестабільністю та змінами кількості хромосом (анеуплоїдія).
Ахондроплазія передається дитині як аутосомно-домінантна ознака, тобто вона отримує одну копію мутантного гена (який є домінантним) та один нормальний ген на парі нестатевих (аутосомних) хромосом. Таким чином, тип успадкування цього дефекту є аутосомно-домінантним, і аномалія може проявлятися у 50% потомства при схрещуванні комбінації алелів цього гена (генотипу).
Крім того, мутації можуть бути спорадичними, і, як показує практика, у 80% випадків діти з ахондроплазією народжуються у батьків нормального зросту.
Фактори ризику
Основними факторами ризику народження дітей з ахондроплазією є спадковість. Якщо один з батьків має цей дефект, то ймовірність народження хворої дитини оцінюється в 50%; якщо ж обидва батьки мають цю аномалію, то вона також становить 50%, але з 25% ризиком гомозиготної ахондроплазії, що призводить до смерті до народження або в ранньому немовлячому віці.
З віком батька (ближче до 40 років і старше) зростає ризик нової мутації (de novo мутації) гена FGFR3.
Патогенез
Пояснюючи патогенез ахондроплазії, фахівці наголошують на важливості трансмембранної протеїнкінази тирозин (кодованої геном FGFR3) у регуляції поділу, диференціації та апоптозу клітин хрящової тканини ростових пластинок – хондроцитів, а також нормального розвитку скелета – остеогенезу та мінералізації кісткової тканини.
Під час ембріонального розвитку, за наявності генної мутації, рецептори фактора росту фібробластів 3 стають більш активними. Збільшення їх функцій порушує передачу клітинних сигналів та взаємодію позаклітинної частини цього білка з поліпептидними факторами росту фібробластів (FGF). В результаті відбувається збій: стадія проліферації хрящових клітин стає коротшою, а їх диференціація починається раніше, ніж очікувалося. Все це призводить до неправильного формування та зрощення кісток черепа та скелетної дисплазії – зменшення довгих кісток, що супроводжується вираженим низьким зростом або карликовістю.
А дві третини випадків карликовості пов'язані з ахондроплазією.
Симптоми ахондроплазії
Аномальний ріст кісток викликає клінічні симптоми ахондроплазії, такі як:
- виражений низький зріст (непропорційний нанізм) із середнім зростом дорослої людини 123-134 см;
- вкорочення проксимальних відділів нижніх і верхніх кінцівок при відносно нормальних розмірах тулуба;
- вкорочені пальці рук і ніг;
- збільшена голова (макрос- або мегалоцефалія); [ 3 ]
- специфічні риси обличчя у вигляді виступаючого чола та гіпоплазії середньої частини обличчя – запала перенісся.
- вузький краніоцервікальний перехід. Деякі немовлята з ахондроплазією помирають протягом першого року життя від ускладнень, пов'язаних з краніоцервікальним переходом; популяційні дослідження показують, що цей надмірний ризик смерті може сягати 7,5% без обстеження та втручання.[ 4 ]
- Дисфункція середнього вуха часто є проблемою [ 5 ], і якщо її не лікувати належним чином, вона може призвести до кондуктивної втрати слуху, достатньо серйозної, щоб перешкоджати розвитку мовлення. Більше половини дітей потребують трубки для вирівнювання тиску. [ 6 ] Загалом, близько 40% людей з ахондроплазією мають функціонально значущу втрату слуху. Розвиток експресивної мови також часто затримується, хоча сила зв'язку між втратою слуху та проблемами експресивної мови є сумнівною.
- Викривлення великогомілкової кістки дуже поширене у людей з ахондроплазією. Понад 90% дорослих, які не отримують лікування, мають певний ступінь викривлення.[ 7 ] «Викривлення» насправді є складною деформацією, що виникає внаслідок поєднання бічного нахилу, внутрішнього торсіону великогомілкової кістки та динамічної нестабільності коліна.[ 8 ]
Немовлята з ахондроплазією характеризуються м'язовою гіпотонією, через яку вони пізніше починають освоювати рухові навички та ходити. Інтелект та когнітивні здібності не зазнають впливу цього дефекту розвитку. [ 9 ], [ 10 ]
Наслідки та ускладнення
Цей тип спадкової остеохондральної дисплазії характеризується такими ускладненнями та наслідками:
- рецидивуючі вушні інфекції;
- обструктивне апное сну;
- гідроцефалія;
- неправильний прикус та криві зуби:
- деформація ніг (варусна або вальгусна) зі зміною ходи;
- гіпертрофований лордоз поперекового відділу хребта або його викривлення (грудопоперековий кіфоз або поперековий сколіоз) – з болем у спині під час ходьби;
- біль у суглобах (через неправильне розташування кісток або здавлення нервових корінців);
- Стеноз хребтового каналу та компресія спинного мозку; Найпоширенішою медичною скаргою у дорослому віці є симптоматичний стеноз хребтового каналу, що зачіпає L1-L4. Симптоми варіюються від періодичної, оборотної кульгавості, викликаної фізичним навантаженням, до тяжкої, незворотної дисфункції ніг та затримки сечі.[ 11 ] Кульгавість та стеноз можуть спричиняти як сенсорні (оніміння, біль, важкість), так і рухові симптоми (слабкість, спотикання, обмежена витривалість при ходьбі). Судинна кульгавість виникає внаслідок набряку кровоносних судин після стояння та ходьби та повністю оборотна у стані спокою. Стеноз хребтового каналу – це фактичне ураження спинного мозку або нервового корінця стенозованою кісткою спинномозкового каналу, і симптоми є незворотними. Симптоми, локалізовані в певному дерматомі, можуть бути наслідком стенозу специфічних отворів нервових корінців.
- зменшення грудної стінки з обмеженим ростом легень та зниженням функції легень (сильна задишка). У немовлячому віці невелика група людей з ахондроплазією має рестриктивні проблеми з легенями. Маленькі груди та підвищена податливість грудної клітки разом призводять до зниження життєвої ємності легень та рестриктивного захворювання легень [ 12 ].
Інші ортопедичні проблеми
- Слабкість суглобів. Більшість суглобів у дитинстві є гіпермобільними. Зазвичай це має незначний вплив, за винятком нестабільності коліна у деяких людей.
- Дискоїдний латеральний меніск: ця нещодавно виявлена структурна аномалія може призвести до хронічного болю в коліні у деяких людей.[ 13 ]
- Артрит: Конститутивна активація FGFR-3, як при ахондроплазії, може захищати від розвитку артриту.[ 14 ]
- Акантоз чорний спостерігається приблизно у 10% людей з ахондроплазією.[ 15 ] У цій популяції він не відображає гіперінсулінемію чи злоякісне новоутворення.
Гомозиготна ахондроплазія, спричинена біалельними патогенними варіантами за нуклеотидом 1138 FGFR3, є важким захворюванням з радіологічними ознаками, якісно відмінними від тих, що спостерігаються при ахондроплазії. Рання смерть настає внаслідок дихальної недостатності через малу грудну стінку та неврологічного дефіциту через стеноз цервікомедулярного шару [Hall 1988].
Діагностика ахондроплазії
У більшості пацієнтів діагноз ахондроплазії ставиться на основі характерних клінічних ознак та рентгенологічних даних. У немовлят або за відсутності деяких симптомів для постановки остаточного діагнозу використовується генетичне тестування, таке як аналіз каріотипу.[16 ]
Під час проведення пренатальної діагностики методом молекулярної генетики можуть бути проведені аналізи навколоплідних вод або зразка ворсин хоріона.
Ознаки ахондроплазії на УЗД плода – вкорочення кінцівок та типові риси обличчя – візуалізуються після 22 тижнів вагітності.
Інструментальна діагностика також включає рентген скелета або ультразвукове дослідження кісток. Причому рентген підтверджує діагноз на основі таких даних, як великий череп з вузьким потиличним отвором і відносно малою основою; короткі трубчасті кістки та вкорочені ребра; короткі та сплющені тіла хребців; звужений спинномозковий канал, зменшені розміри клубових крил.
Диференціальна діагностика
Необхідна диференціальна діагностика з гіпофізарним нанізмом, вродженою спондилоепіфізарною та діастрофічною дисплазією, гіпохондроплазією, синдромами Шерешевського-Тернера та Нунана, псевдоахондроплазією. Таким чином, різниця між псевдоахондроплазією та ахондроплазією полягає в тому, що у пацієнтів з карликовістю при псевдоахондроплазії розмір голови та риси обличчя нормальні.
До кого звернутись?
Лікування ахондроплазії
Рекомендації щодо догляду за дітьми з ахондроплазією були викладені Комітетом з генетики Американської академії педіатрії. Ці рекомендації призначені для надання орієнтирів і не замінюють індивідуального прийняття рішень. Нещодавній огляд [Pauli & Botto 2020] також містить рекомендації. Існують спеціалізовані клініки, що спеціалізуються на лікуванні скелетної дисплазії; їхні рекомендації можуть дещо відрізнятися від цих загальних рекомендацій.
Рекомендації включають (але не обмежуються) наступне.
Гідроцефалія. Якщо з'являються ознаки або симптоми підвищеного внутрішньочерепного тиску (наприклад, прискорений ріст голови, стійке випинання тім'ячка, помітне розширення поверхневих вен на обличчі, дратівливість, блювота, зміни зору, головний біль), необхідне направлення до нейрохірурга.
Передбачуваною етіологією гідроцефалії при ахондроплазії є підвищений внутрішньочерепний венозний тиск через стеноз яремних отворів. Тому стандартним лікуванням є вентрикулоперитонеальне шунтування. Однак ендоскопічна третій вентрикулостомія може бути корисною у деяких осіб,[ 17 ] що означає, що можуть бути задіяні інші механізми, такі як обструкція виходу четвертого шлуночка через краніоцервікальний стеноз.[ 18 ]
Стеноз краніоцервікального переходу. Найкращі предиктори необхідності субокципітальної декомпресії:
- Гіперрефлексія або клонус нижніх кінцівок
- Центральна гіпопное на полісомнографії
- Зменшення розміру великого потиличної дупла, визначене за допомогою комп'ютерної томографії краніоцервікального переходу та порівняне з нормами для дітей з ахондроплазією.[ 19 ]
- Ознаки компресії спинного мозку та/або порушення сигналу, зважені за Т2, нещодавно були запропоновані як ще один фактор, який слід враховувати при прийнятті рішення про операцію.
Якщо є чіткі ознаки симптоматичної компресії, слід терміново направити пацієнта до дитячого нейрохірурга для проведення декомпресійної операції. [ 20 ]
Лікування обструктивного апное сну може включати:
- Аденотонзилектомія
- Позитивний тиск у дихальних шляхах
- Трахеостомія у важких випадках
- Втрата ваги
Ці втручання можуть призвести до покращення порушень сну та деякого покращення неврологічної функції.[ 21 ]
У рідкісних випадках, коли обструкція є настільки серйозною, що вимагає трахеостомії, для полегшення обструкції верхніх дихальних шляхів застосовується хірургічне втручання з просуванням до середньої частини обличчя.[ 22 ]
Дисфункція середнього вуха. Часті інфекції середнього вуха, стійке скупчення рідини в середньому вусі та подальша втрата слуху потребують агресивного лікування за потреби. Рекомендується довготривале використання трубок, оскільки вони часто потрібні до семи-восьми років.[ 23 ]
При виникненні проблем у будь-якому віці рекомендується використовувати відповідні методи лікування.
Низький зріст. У кількох дослідженнях оцінювали терапію гормоном росту (ГР) як можливий метод лікування ахондроплазії низького зросту.[ 24 ]
Загалом, ці та інші серії показують початкове прискорення зростання, але з часом ефект зменшується.
В середньому, ви можете очікувати збільшення зросту дорослої людини лише приблизно на 3 см.
Для деяких пацієнтів залишається варіантом розширеного подовження кінцівок за допомогою різних технік. Можна досягти збільшення зросту до 30-35 см. [ 25 ] Ускладнення є поширеними та можуть бути серйозними.
Хоча деякі рекомендують проводити ці процедури вже у віці шести-восьми років, багато педіатрів, клінічних генетиків та фахівців з етики рекомендують відкласти таку операцію до тих пір, поки молода людина не зможе брати участь у прийнятті обґрунтованого рішення.
Принаймні у Північній Америці лише невелика частина пацієнтів вирішує пройти процедуру подовження кінцівок. Медична консультативна рада Little People of America опублікувала заяву щодо використання методу подовження кінцівок.
Ожиріння: Заходи щодо профілактики ожиріння слід починати вживати в ранньому дитинстві. Стандартні методи лікування ожиріння мають бути ефективними у людей з ахондроплазією, хоча потреба в калоріях нижча. [ 26 ]
Для відстеження прогресу слід використовувати стандартні діаграми ваги та співвідношення ваги до зросту, характерні для ахондроплазії. Важливо зазначити, що ці криві не є ідеальними кривими співвідношення ваги до зросту; вони були отримані з тисяч точок даних людей з ахондроплазією.
Стандарти індексу маси тіла (ІМТ) були розроблені для дітей віком до 16 років. [ 27 ] ІМТ не стандартизований для дорослих з ахондроплазією; порівняння з кривими ІМТ для середнього зросту дасть оманливі результати. [ 28 ]
Варусна деформація. Рекомендується щорічне ортопедичне спостереження у лікаря, знайомого з ахондроплазією, або у хірурга-ортопеда. Критерії хірургічного втручання були опубліковані.[ 29 ]
Наявність прогресуючої симптоматичної кривої вимагає направлення до ортопеда. Безсимптомна варусна деформація сама по собі зазвичай не потребує хірургічної корекції. Можуть бути обрані різні втручання (наприклад, спрямований ріст за допомогою восьми пластин, вальгусна остеотомія та деротаційна остеотомія). Контрольованих досліджень, що порівнюють результати варіантів лікування, немає.
Кіфоз. У немовлят з ахондроплазією часто розвивається гнучкий кіфоз. Існує протокол, який допомагає запобігти розвитку фіксованого кутового кіфозу, який включає уникнення гнучких колясок, гойдалок та переносок для немовлят. Рекомендація не сидіти без підтримки; завжди застосовуйте протитиск на спину, коли тримаєте дитину.
- Кіфоз значно покращується або зникає у більшості дітей після прийняття ортоградної постави та початку ходьби. [ 30 ]
- У дітей, у яких спонтанно не відбувається ремісія після збільшення сили тулуба та початку ходьби, фіксації зазвичай достатньо для запобігання персистенції грудопоперекового кіфозу.[ 31 ]
- Якщо важкий кіфоз зберігається, може знадобитися операція на хребті для запобігання неврологічним ускладненням.[ 32 ]
Стеноз хребтового каналу: Якщо виникають серйозні ознаки та/або симптоми стенозу хребтового каналу, необхідне термінове направлення до хірурга-спеціаліста.
Зазвичай рекомендується розширена та широка ламінектомія. Актуальність процедури залежить від рівня (наприклад, грудного або поперекового) та ступеня стенозу. Пацієнти мали кращі результати та покращену функцію, чим раніше їм було проведено операцію після появи симптомів [ 33 ].
Імунізація: Ніщо в ахондроплазії не виключає всіх планових щеплень. Враховуючи підвищений респіраторний ризик, вакцини проти АКДС, пневмококової та грипозної інфекцій є особливо важливими.
Адаптаційні потреби: Через низький зріст можуть знадобитися зміни навколишнього середовища. У школі це може включати стільці, опущені вимикачі світла, туалети відповідної висоти або інші засоби доступності, нижчі парти та підставки для ніг перед стільцями. Усі діти повинні мати можливість самостійно вийти з будівлі у разі надзвичайної ситуації. Маленькі руки та слабкі сухожилля можуть ускладнювати розвиток дрібної моторики. Відповідні умови включають використання меншої клавіатури, обтяжених ручок та гладкіших поверхонь для письма. Більшість дітей повинні мати індивідуальний навчальний план (IEP) або план 504.
Для їзди майже завжди потрібні подовжувачі педалей. Також можуть знадобитися модифікації робочого місця, такі як нижчі столи, менші клавіатури, сходинки та доступ до туалету.
Соціалізація: Через дуже помітний низький зріст, пов'язаний з ахондроплазією, уражені особи та їхні сім'ї можуть мати труднощі із соціалізацією та адаптацією до школи.
Такі групи підтримки, як «Маленькі люди Америки» (Little People of America, Inc., LPA), можуть допомогти сім’ям вирішити ці проблеми за допомогою взаємодопомоги, особистого прикладу та програм соціальної обізнаності.
Інформація про працевлаштування, освіту, права інвалідів, усиновлення дітей низького зросту, медичні проблеми, відповідний одяг, адаптивні пристрої та виховання дітей доступна через національний інформаційний бюлетень, семінари та майстер-класи.
Немає жодних ліків чи немедикаментозного лікування, які могли б вилікувати цей вроджений дефект.
Найчастіше використовується фізична терапія; лікування також може знадобитися при гідроцефалії (за допомогою шунта або ендоскопічної вентрикулостомії), ожирінні, [ 34 ] апное, [ 35 ] інфекції середнього вуха або стенозі спинного мозку.
У деяких клініках після досягнення дитиною п'яти-семи років проводять хірургічне лікування: подовження кісток гомілок, стегон і навіть плечових кісток або виправлення деформації – за допомогою операцій та спеціальних ортопедичних пристроїв – у три-чотири етапи, кожен з яких триває до 6-12 місяців.
Терапія досліджується
Введення аналога натрійуретичного пептиду С-типу проходить клінічні випробування. Початкові результати показали, що він добре переноситься та призводить до збільшення швидкості росту порівняно з вихідним рівнем у дітей з ахондроплазією ( дослідний центр ). [ 36 ] Кон'югований натрійуретичний пептид С-типу також наразі проходить клінічні випробування. [ 37 ] Інші міркування включають інгібування тирозинкінази [ 38 ], меклізин [ 39 ] та розчинну рекомбінантну людську приманку FGFR3. [ 40 ]
Пошукайте на сайті clinicaltrials.gov у США та в Реєстрі клінічних випробувань ЄС у Європі, щоб отримати інформацію про клінічні випробування широкого спектру захворювань та станів.
Профілактика
Єдиним профілактичним заходом є пренатальна діагностика вроджених захворювань. [ 41 ], [ 42 ]
Прогноз
Скільки живуть люди з ахондроплазією? Приблизно на 10 років менше, ніж середня тривалість життя.
Оскільки патологічні зміни кісткової тканини та суглобів призводять до обмеження самообслуговування та рухливості, дітям з цим діагнозом надається статус інваліда. У довгостроковій перспективі більшість пацієнтів мають нормальний прогноз, але з віком зростає ризик серцевих захворювань. [ 43 ]

